Дыхательная недостаточность при миалгии
Дыхательная недостаточность (ДН) – нарушение газового состава жидкости крови. В случае патологии наблюдается увеличение уровня CO2 (гиперкапния) и сокращение кислорода в кровяной жидкости (гипоксемия). Она часто наблюдается при коронавирусе COVID-19.
Поначалу газообмен обеспечит учащенное, глубокое дыхание. Поэтому у человека возникает одышка. Параллельно накапливается большой объем углекислого газа, провоцирующий кислородное истощение органов жизнедеятельности.

Причины патологии
Возникновение легочной болезни может быть спровоцировано сбоем работы любых органов. Неполадки в работе дыхательной системы способны появляться после механических травм и инфекционных процессов. Патологии работы респираторного аппарата могут вызывать причины:
- следствия болезней респираторных каналов, провоцирующие их сужение – астма, муковисцидоз, отек гортани;
- инфекционные заболевания;
- абсцесс, ожог легких;
- пороки сердца;
- сбои кровообращения вместе с легочной эмболией;
- воспаление альвеол, фиброз, опухоли, поражающие легочные ткани;
- тяжелая форма анемии;
- ожирение;
- травмирование позвоночника и ребер;
- сбои давления кровотока;
- вредные привычки: злоупотребление алкогольными напитками, курение.
При остром развитии респираторной патологии причиной выступает сужение верхних каналов дыхания. Процесс обусловливает повреждение их проходимости, возникающее при попадании в бронхиальную систему чужеродного тела и заглатывании воды. Патология становится результатом сбоя проходимости при хронических легочных патологиях.
Разновидности
Классификация дыхательной недостаточности выполняется по нескольким признакам.
По механизму развития заболевание бывает:
- паренхиматозным;
- вентиляционным;
- смешанным.
Первый вариант представляет собой нарушение кислородонасыщения крови до состояния гипоксемии. Возникает на фоне прогрессирующей пневмонии, альвеолита, отека легких, гемосидероза.
Вентиляционная форма заболевания становится анамнезом при гиперкалемии, мышечной слабости респираторных органов, механическом травмировании грудной области, ожирении. Классифицируют ее на такие подвиды:
- Центрогенная – процессы дыхания подавляются после травмирования мозга, ишемического приступа, отравления медикаментозными средствами.
- Торакодиафрагмальная – затруднение работы грудной клетки, диафрагмы вызвано кифосколиозом.
- Нервномышечная – сбой работы спинного мозга обусловливает дисбаланс подачи нервного импульса к мускулам респираторных органов, развитие полиомиелита.
- Бронхолегочная – нарушение работы каналов дыхания, сокращение респираторной поверхности и альвеолярной растяжимости.

Смешанная форма недуга представлена итогом комбинирования двух первых форм. По этиологии развития ДН делится на виды:
- Обструктивная – поражается система органов наружного дыхания: усложняется возможность полного вдоха и выдоха. Частота дыхания становится ограниченной.
- Рестриктивная – полный вдох ограничен.
- Комбинированная – объединяет симптоматику двух предыдущих типов с превалированием одного из них. Возникает в случаях продолжительного хода сердечно-легочных недугов.
- Гемодинамическая – обусловлена отсутствием кровотока либо нарушением оксигенации части легкого.
- Диффузная – возникает при сбоях поступления газов через легочную мембрану при условии ее патологического утолщения.
По скорости ухудшения симптоматики ДН делится на следующие виды:
- Острая дыхательная недостаточность (ОДН) – несет опасность для пациента, отличается стремительным развитием от пары минут до нескольких дней. Возникает на фоне хронического типа недуга.
- Хроническая дыхательная недостаточность – способна длиться от нескольких месяцев вплоть до нескольких лет. Долгие патогенные процессы в легких обусловливают сбой работы органов дыхания и кровообращения. Главным фактором образования острой формы становится гипервентиляция, обеспечивающая кислородонасыщение крови. Приспособиться организму к состоянию позволяет повышение уровня гемоглобина в крови.
Некоторое время спустя образуется сердечно-легочная патология – к легочному недугу подключается правожелудочковая болезнь сердца. Образуется она из-за роста давления в легочных сосудах, венах, артериях и возникновения легочного сердца по причине болезней легких.

Какие симптомы болезни
Главным признаком болезни считается наличие одышки. Появляется она как учащенное, осложненное дыхание, для которого используются вспомогательные мышцы, этого не происходит при стандартном вдохе и выдохе. Остальная симптоматика выражена гипоксемией и гиперкапнией.
Нехватка кислорода в альвеолах провоцирует повышенную нагрузку на респираторные мышцы. Это определенное время обеспечивает сохранение газового наполнения кровяной жидкости. Когда респираторная мускулатура утомляется, сокращается степень насыщения крови кислородом и вырастает объем CO2.
Дополнительным симптомом выступает цианоз, степень проявления которого сообщает о сложности заболевания. Стадия субкомпенсации сопровождается синюшностью губ, ногтевых пластин, при декомпенсации недуг получает распространение, в терминальной стадии становится генерализованным. Гемодинамические проявления, свойственные для гипоксемии, выражаются в форме пониженного давления, росте частоты сердечных сокращений.
Хроническая дыхательная недостаточность сопровождается учащением дыхания, его сокращением до 12 за минуту выступает суровым звоночком о вероятной остановке дыхания. Свойственно привлечение мускулатуры, не участвующей в дыхании (шейные мышцы, работа брюшных мышц на выдохе, раздувание носа).
Пальцы пациентов внешне становятся похожими на барабанные палочки, конечности, теплые, влажные. Гиперкапния проявляется, как расширение сосудов на лице, слизистой ротовой полости. При ее усилении временами появляется затемнение сознания. Гиперкапническое подавление респираторного центра может уменьшать одышку.

Это наводит на неверное понимание ситуации, потому как предполагается, что больному лучше. Спустя несколько лет формируется сердечно-легочная патология. Этиологией выступает рост давления в артерии легкого вместе с перегрузкой правых сердечных отделов. Выражается она, как усиленная одышка, образование отеков на нижних конечностях.
С развитием легочной патологии беспокойство пациента сменяет медлительность, сознание теряется, неоказание помощи грозит впадением в кому. Малышей поражают судороги, кожная поверхность приобретает синюшный цвет, становится холодной, влажной.
Гиперкапния сопровождается изменением цвета кожной поверхности до багрового. На первичных этапах у пациентов наблюдается повышение давления и частоты сердцебиения.
Стадии
По декомпенсаторной степени дыхания и кровообращения, наличия O2 и CO2 в крови, выделяют 3 стадии дыхательной недостаточности:
- Пациент находится в сознании и жалуется на недостаток воздуха. Кожные покровы бледные, влажные, отмечается синюшность слизистых поверхностей. Число дыхательных движений за минуту доходит до 30, пульс составляет 110 за это же время, напряжение кислорода в артериальной крови (PaO2) достигает 70 мм. рт. ст., ввиду одышки понижается напряжение углекислого газа (PaCO2).
- Пациента поражает асфиксия, возникает психомоторное возбуждение, состояние бреда, галлюцинаций, сознание нарушается. Кожная поверхность обретает влажность, становится синюшной. Пульс достигает 140 ударов за минуту, появляется аритмия, повышается АД. PaO2 сокращается до 60, PaCO2 вырастает до 50.
- Сопровождается отсутствием сознания у пациента, развитием судорог по причине гипоксии мозга, расширением зрачков, не реагирующих на свет. Тахипноэ трансформируется в брадипноэ – частота дыхательных движений становится менее 8 за минуту. Падает АД, возникают аритмии. PaO2 сокращается до 50, а PaCO2 превышает 90.
Все описанные состояния требуют скорой медицинской помощи. Неотложную поддержку и коррекцию предоставляют реаниматологи.
Диагностические меры
Первые этапы диагностики включают сбор анамнеза жизни пациента и сопутствующих патологий. Это позволяет определить причину развития болезни. Во время проведения осмотра доктор обращает внимание на проявления кожного цианоза, считается частота вдохов, выдохов, анализируется привлечение вспомогательной мускулатуры.
Для изучения возможностей внешнего дыхания применяются функциональные пробы: спирометрия, пикфлоуметрия. Выполняется измерение жизненной емкости органов легких, максимальный объем дыхания за минуту, скорость передвижения воздуха по разным отделам респираторных каналов при резком выдохе.
Неотъемлемым диагностическим тестом при выявлении ДН выступает лабораторное исследование газового состава крови. Полученные данные позволяют установить уровень насыщения артериальной крови кислородом, углекислым газом и выявить кислотно-щелочное состояние жидкости крови. Рентгенография легких помогает определить поражения грудной клетки, бронхов, сосудов.

Дыхательная недостаточность – лечение
Суть терапии ДН заключается в следующем:
- Устранение причин возникновения недуга.
- Восстановление проходимости каналов с помощью бронхолитиков, муколитических средств.
- Оксигенотерапия с помощью маски, катетера.
- Улучшение функции легких помогает использование антибиотиков, бронхоспастических медикаментов.
- Обеспечение комфортного микроклимата (проветривание, увлажнение помещения).
Если ОДН спровоцировала рост сердечного давления и увеличение его отделов справа, рекомендации медиков могут включать прием диуретических препаратов. Для тяжелых случаев будет использование аппарата ИВЛ. Неотложное лечение дыхательной недостаточности включает действия:
- подъем, запрокидывание головы;
- предоставление притока свежего воздуха;
- создание условий свободного дыхания (расстегивание воротника, ослабление ремня);
- удобное расположение пациента.
Медикаментозное лечение легочной патологии зависит от формы болезни, ставшей ее причиной. Тяжелое состояние, несущее угрозу для жизни пациента, требует госпитализации.
Дыхательная недостаточность — это патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. Основу клинической картины составляют признаки гипоксемии и гиперкапнии (цианоз, тахикардия, нарушения сна и памяти), синдром утомления дыхательной мускулатуры и одышка. ДН диагностируется на основании клинических данных, подтвержденных показателями газового состава крови, ФВД. Лечение включает устранение причины ДН, кислородную поддержку, при необходимости - ИВЛ.
МКБ-10
- Причины
- Классификация
- Симптомы дыхательной недостаточности
- Осложнения
- Диагностика
- Лечение дыхательной недостаточности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
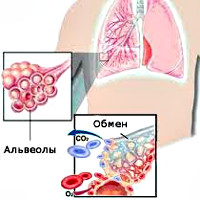
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.

Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
- Обструктивные нарушения. Дыхательная недостаточность по обструктивному типу наблюдается при затруднении прохождения воздуха по воздухоносным путям – трахее и бронхам вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью и т. д.
- Рестриктивные нарушения. Дыхательная недостаточность по рестриктивному (ограничительному) типу характеризуется ограничением способности легочной ткани к расширению и спаданию и встречается при экссудативном плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе и т. д.
- Гемодинамические нарушения. Причиной развития гемодинамической дыхательной недостаточности могут служить циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого участка легкого. К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца. При этом происходит смешение венозной и оксигенированной артериальной крови.
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
- паренхиматозная (гипоксемическая, дыхательная или легочная недостаточность I типа). Для дыхательной недостаточности по паренхиматозному типу характерно понижение содержания и парциального давления кислорода в артериальной крови (гипоксемия), трудно корригируемое кислородной терапией. Наиболее частыми причинами данного типа дыхательной недостаточности служат пневмонии, респираторный дистресс-синдром (шоковое легкое), кардиогенный отек легких.
- вентиляционная ("насосная", гиперкапническая или дыхательная недостаточность II типа). Ведущим проявлением дыхательной недостаточности по вентиляционному типу служит повышение содержания и парциального давления углекислоты в артериальной крови (гиперкапния). В крови также присутствует гипоксемия, однако она хорошо поддается кислородотерапии. Развитие вентиляционной дыхательной недостаточности наблюдается при слабости дыхательной мускулатуры, механических дефектах мышечного и реберного каркаса грудной клетки, нарушении регуляторных функций дыхательного центра.
2. По этиологии (причинам):
- обструктивная. При этом типе страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания.
- рестриктивная (или ограничительная). ДН развивается из-за ограничения максимально возможной глубины вдоха.
- комбинированная (смешанная). ДН по комбинированному (смешанному) типу сочетает признаки обструктивного и рестриктивного типов с преобладанием одного из них и развивается при длительном течении сердечно-легочных заболеваний.
- гемодинамическая. ДН развивается на фоне отсутствия кровотока или неадекватной оксигенации части легкого.
- диффузная. Дыхательная недостаточность по диффузному типу развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении.
3. По скорости нарастания признаков:
- Острая дыхательная недостаточность развивается стремительно, за несколько часов или минут, как правило, сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации.
- Хроническая дыхательная недостаточность может нарастатьна протяжении нескольких месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов, также может быть следствием неполного восстановления после острой ДН.
4. По показателям газового состава крови:
- компенсированная (газовый состав крови нормальный);
- декомпенсированная (наличие гипоксемии или гиперкапнии артериальной крови).
5. По степени выраженности симптомов ДН:
- ДН I степени – характеризуется одышкой при умеренных или значительных нагрузках;
- ДН II степени – одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;
- ДН III степени – проявляется одышкой и цианозом в покое, гипоксемией.
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
- проявления гипоксемии
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
- проявления гиперкапнии
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
- синдром слабости и утомления дыхательной мускулатуры
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
- восстановление и поддержание оптимальной для жизнеобеспечения вентиляции легких и оксигенации крови;
- лечение заболеваний, явившихся первопричиной развития дыхательной недостаточности (пневмонии, экссудативного плеврита, пневмоторакса, хронических воспалительных процессов в бронхах и легочной ткани и т. д.).
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Острая дыхательная недостаточность (ОДН) является тяжелейшим состоянием, характеризующимся падением уровня содержания кислорода в крови. Как правило, подобная ситуация прямо угрожает жизни человека и требует оказания незамедлительной профессиональной медицинской помощи.

Проявления ОДН – ощущение удушья, психоэмоциональное возбуждение и цианоз. При прогрессировании синдрома острой дыхательной недостаточности, развивается следующая клиника: судорожный синдром, различного уровня нарушения сознания, и в исходе кома.
Для определения степени тяжести острой дыхательной недостаточности исследуют газовый состав крови, а так же ищут причину ее развития. В основе лечения лежит устранение причины развития данного синдрома, а так же интенсивная кислородная терапия.
Острая и хроническая дыхательная недостаточность – распространенные состояния в медицинской практике, связанные с поражением не только дыхательной системы, но и других органов.
- Виды дыхательной недостаточности
- Осложнения ОДН
Общая информация
Острая дыхательная недостаточность – это особое нарушение внешнего или тканевого дыхания, характеризующееся тем, что организм не может поддерживаться адекватный уровень концентрации кислорода, что приводит к повреждению внутренних органов. Чаще всего, подобная ситуация связана с поражением головного мозга, легких или же эритроцитов, клеток переносящих газы крови.

При проведении анализа на газовый состав крови, выявляется падение уровня кислорода ниже 49 мм.рт.ст., и подъем содержания углекислого газа выше 51 мм.рт.ст. Важно отметить, что ОДН отличает от ХДН тем, что не может компенсироваться включением компенсаторных механизмов. Это, в конечном итоге и обуславливает развитие нарушений метаболизма в органах и системах организма.
Острая дыхательная недостаточность быстро прогрессирует, и может привести к смерти больного уже через несколько минут или часов. В связи с этим, подобное состояние необходимо всегда рассматривать как угрожающее жизни и относить его к числу экстренных.
Все больные с симптомами дыхательной недостаточности подлежат срочной госпитализации в отделения реанимации для получения медицинской помощи.
На основании причин, вызвавших ДН и возможности организма компенсировать последствия, случаи дыхательной недостаточности можно разделить на две большие группы: острую и хроническую (ХДН). ХДН это хроническое состояние, продолжающееся годами и не угрожающая остро здоровью пациента.
Классификация ОДН делит ее на две большие группы, в зависимости от причины своего возникновения: первичная, связанная с нарушением обмена газов в органах дыхания, и вторичная, связанная с нарушением утилизации кислорода в тканях и клетках различных органов.
Первичная ОДН может развиться в результате четырех факторов:
![]()
Центрогенная, развивающаяся в результате поражения головного мозга, особенно его ствола (продолговатый мозг), где располагаются центры, ответственные за дыхательную деятельность,- Нервно-мышечная, связанная с нарушением передачи сигналов от нервной системы к дыхательным мышцам,
- Плеврогенная, ассоциированная с поражением плевры и снижением экскурсии грудной клетки,
- Легочная, развивающаяся в результате обструктивных или рестриктивных процессов в легких.
Появление вторичной ОДН, связано с:
- Гипоциркуляторных нарушений.
- Гиповолемических расстройств.
- Нарушения работы сердца
- Тромбоэмболическим поражением легких.
- Шунтирования крови при шоках любой обусловленности.
Помимо указанных выше подвидов ОДН, различают форму, связанную с повышением концентрации углекислого газа в крови (вентиляционный или респираторный вид) и форму, развивающуюся при падении давления кислорода (паренхиматозная).

Развитие вентиляционной формы, связано с нарушением процесса внешнего дыхания и сопровождается резким увеличением уровня парциального давления углекислого газа, и вторичным снижением концентрации кислорода в крови.
Обычно, подобное состояние развивается при поражении головного мозга, нарушении передачи сигналов к мышечным волокнам, или же в результате плеврогенных причин. Паренхиматозная ОДН ассоциирована с падением уровня парциального давления кислорода, а вот концентрация углекислого газа может быть или на уровне нормы, или быть слегка повышенной.
Проявления дыхательной недостаточности
Появления основных симптомов острой дыхательной недостаточности развиваются в зависимости от степени нарушения дыхательной деятельности в течение нескольких минут. При этом, возможна смерть больного за несколько минут в случаях тяжелого нарушения дыхания.
В зависимости от проявлений дыхательной недостаточности, ОДН классифицируется на три степени тяжести, что особенно удобно для определения терапевтической тактики. Классификация по степени компенсации:
ОДН первой степени, или состояние с полной компенсацией. Пациент предъявляет жалобы на ощущение нехватки воздуха, определенное нервно-психическое беспокойство, иногда может наблюдаться эйфория. Кожа больного бледная, часто с повышенным потоотделением.
Визуально определяется синюшность пальцев, губ и носа. При внешнем обследовании выявляется учащение дыхания и сердцебиения, а так же незначительно повышение артериального давления.
ОДН второй степени, или состояние с частичной компенсацией, имеет следующие признаки: больной находится в состоянии нервно-психического возбуждения и ощущает сильное удушье. В случае отсутствия оказания медицинской помощи появляются нарушения сознания в виде галлюцинаций, ступора и бреда.
Кожа синюшная по всему телу, с профузным потоотделением. Дыхание поверхностное, частое. ЧСС продолжает нарастать 140 в минуту. Уровень артериального давления продолжает повышаться. Важнейшее проявление ОДН второй степени, позволяющее отличить ее от первой степени – нарушение сознания.
ОДН третей степени, или стадия декомпенсации. Больной впадает в гипоксическую кому, появляются судороги. Данные симптомы свидетельствуют о тяжелых расстройствах в метаболизме, особенно в головном мозге. Частота дыхания более 40 в минуту.
Однако, при прогрессировании ОДН, частота дыхания снижается до 10 в минуту, что часто является предвестником остановки дыхательной и сердечной деятельности. Артериальное давление резко снижается, ЧСС более 150 ударов в минуту, фиксируются нарушения сердечного ритма. ОДН третей степени очень быстро заканчивается летальным исходом, в связи с тяжелым поражением основных органов и систем.
Симптомы острой дыхательной недостаточности часто пропускаются людьми, в том числе и медицинскими работниками, что ведет к быстрому прогрессированию ОДН до стадии компенсации.
Однако, помощь при острой дыхательной недостаточности должна быть оказана именно на этой стадии, не допуская прогрессирования синдрома.
Как правило, характерная клиника заболевания позволяет поставить правильный диагноз и определить тактику дальнейшего лечения.
Диагностика ОДН
Синдром острой дыхательной недостаточности развивается чрезвычайно быстро, что не позволяет провести расширенные диагностические мероприятия и выявить причину ее появления. В связи с этим, наибольшее значение имеет внешний осмотр больного, и по возможности сбор анамнеза у его родственников, коллег по месту работы. Важно правильно оценить состояние дыхательных путей, частоту дыхательных движений и ЧСС, уровень артериального давления.

Для оценки стадии ОДН и степени нарушения метаболизма, проводят определение газов крови и оценивают параметры кислотно-основного состояния. Признаки заболевания имеют характерные черты и уже на этапе клинического осмотра могут указать на основной синдром.
В случае ОДН с компенсацией, возможно проведение спирометрии с целью оценки дыхательной функции. Для поиска причин заболевания, проводят рентгенографию органов грудной клетки, диагностическую бронхоскопию, электрокардиографическое исследование, а так же общий и биохимический анализы крови и мочи.
Помимо непосредственной угрозы жизни больного, ОДН может привести к развитию тяжелых осложнений со стороны многих органов и систем:
- Дыхательная система: тромбоз легочных сосудов, массивный фиброз в легких, механические нарушения после проведения ИВЛ.
- Клиника осложнений работы сердца: острое легочное сердце, падение АД, нарушения сердечного ритма, перикардиты, развитие острого инфаркта миокарда.
![]()
Желудочно-кишечный тракт: кровотечения, связанные с гипоксией, острая кишечная непроходимость, в результате острого стресса, могут появляться острые язвы в желудке и двенадцатиперстной кишке.- Присоединение госпитальной инфекции в виде пневмоний, пиелонефритов и т.д.,
- Мочевыделительная система: нарушения фильтрации и реабсорбции мочи, вплоть до острой почечной недостаточности, нарушения водно-солевого баланса в организме.
Возможность развития подобных тяжелых осложнений, требует от врачей тщательного наблюдения за пациентом и коррекцию всех патологических изменений в его организме.
Острая дыхательная недостаточность – тяжелейшее состояние, связанное с падением давления кислорода в крови и приводящие к смерти в большинстве случаев при отсутствии адекватного лечения.
Первая и неотложная помощь
Причина острой дыхательной недостаточности определяет первостепенность мероприятий неотложной помощи.

Общий алгоритм прост:
- Необходимо обеспечить проходимость дыхательных путей и поддерживать ее.
- Восстановить легочную вентиляцию и кровоснабжение легких.
- Устранить все вторично развивающиеся состояния, способные ухудшить течение ОДН и прогноз для пациента.
В случае обнаружения человека немедицинским работником, необходимо незамедлительно вызвать бригаду скорой медицинской помощи и приступить к оказанию первой медицинской помощи, заключающейся в обеспечении проходимости дыхательных путей и помещении человека в боковое восстановительное положение.
При обнаружении признаков клинической смерти (отсутствие дыхания и сознания) любой человек должен приступить к базовой сердечно-легочной реанимации. Первая помощь – основа положительного прогноза при ОДН для любого пациента.
В рамках неотложной помощи осматривают рот больного, извлекают оттуда инородные тела в случае их наличия, производят аспирацию слизи и жидкости из верхних отделов дыхательных путей и предупреждают западение языка. В тяжелых случаях, для обеспечения дыхания, прибегают к наложению трахеостомы, конико- или трахеотомии, иногда производят интубацию трахеи.

В случае обнаружения причинного фактора в плевральной полости (гидро- или пневмоторакс) производят удаление жидкости или воздуха, соответственно. При спазме бронхиального дерева используют лекарственные препараты, способствующие расслаблению мышечной стенки бронхов. Очень важно, обеспечить каждому больному адекватную кислородотерапию, с помощью носовых катетеров, маски, кислородных палаток или искусственной вентиляции легких.
Интенсивная терапия острой дыхательной недостаточности включает в себя все вышеизложенные способы, а так же подключение симптоматической терапии. При выраженной боли вводят наркотические и ненаркотические анальгетики, при снижении работы сердечно сосудистой системы – аналептические и гликозидные препараты.
Для борьбы с метаболическими нарушениями проводят инфузионную терапию и др.
Лечение острой дыхательной недостаточности должно проводиться только в условиях реанимационного отделения, в связи с риском развития тяжелейших осложнений, вплоть до смерти.
Читайте также: