Экссудативные изменения сосцевидного отростка и пирамид височных костей
Мастоидит — болезнь, с которой сталкиваются многие люди. Но далеко не каждый человек знает о том, что представляют собой сосцевидные отростки, и где они находятся. Каково строение этой части височной кости? Насколько опасно воспаление этих структур, и чем может быть вызвано заболевание? Этими вопросами интересуются многие люди.
Где находятся сосцевидные отростки?
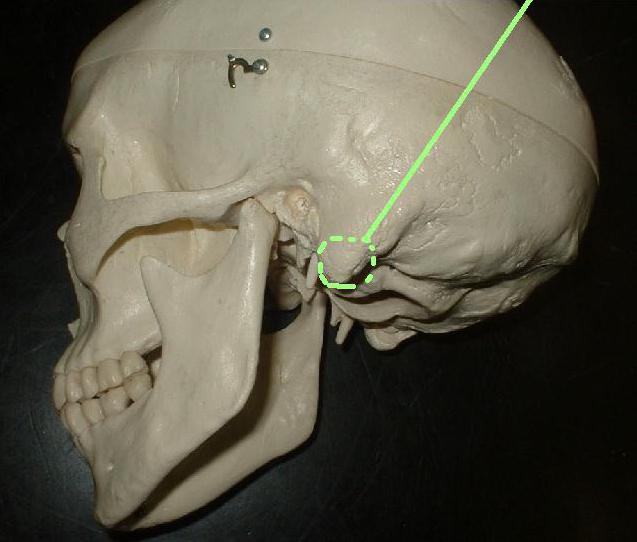
Сосцевидный отросток представляет собой нижнюю часть височной кости. Если говорить о его расположении, то он находится внизу и сзади от основной части черепа.
Сам отросток имеет форму конуса, основание которого граничит с областью вокруг средней черепной ямки. Верхушка отростка направлена вниз — в ней крепятся некоторые мышцы, в частности грудино-ключично-сосцевидная мышца. Основание конуса граничит с твердой оболочкой головного мозга (именно поэтому инфекционное воспаление данного участка столь опасно, ведь патогенные микроорганизмы могут проникать непосредственно в нервные ткани).
В подкожной клетчатке, которая покрывает эту часть височной кости, находятся лимфатические узлы и сосуды, заушная вена и артерия. Здесь же проходят ветви малого и большого ушного нервов.
Стоит отметить, что сосцевидные отростки могут иметь разную форму. У одних людей они длинные с узким снованием, у других — короткие, но с широким основанием. Эта анатомическая особенность во многом зависит от генетической наследственности.
Строение сосцевидного отростка
Как уже упоминалось, эта часть височной кости по форме напоминает конус. В современной анатомии принято выделять так называемый треугольник Шипо, который находится в передневерхней части отростка. Сзади треугольник ограничен сосцевидным гребешком, а спереди его граница проходит у задней части наружного слухового канала.
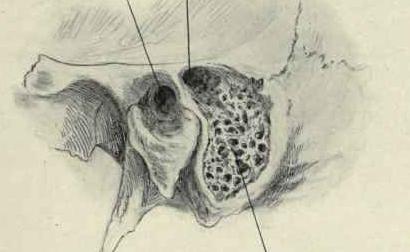
Внутренняя структура отростка чем-то напоминают пористую губку, так как здесь есть множество полых ячеек, которые представляют собой не что иное, как воздухоносные придатки барабанной полости. Количество и размер таких ячеек может быть разным и зависит от особенностей роста и развития организма (например, воспаление уха в детском возрасте оставляет свой след на структуре сосцевидного отростка).
В области треугольника Шипо находится самая большая ячейка, именуемая антрумом или пещерой. Это структура образуется в связи с тесным взаимодействием с барабанной полостью и присутствует у каждого человека (в отличие от меньших ячеек, количество которых может варьироваться).
Типы сосцевидных отростков
Как уже упоминалось, сосцевидный отросток височной кости может иметь разную внутреннюю структуру. В первый год жизни младенца происходит формирование антрума. До трех лет идет активная пневматизация внутренних тканей отростка, что сопровождается появлением полых ячеек. Кстати, этот процесс длится в течение всей жизни человека. В зависимости от количества и размеров полостей принято выделять несколько типов строения:
- Пневматические сосцевидные отростки характеризуются образованием крупных ячеек, которые заполняют всю внутреннюю часть этой костной структуры.
- При склеротическом типе внутри отростка практически нет ячеек.
- В диплоэтическом сосцевидном отростке находятся мелкие ячейки, которые содержат в себе небольшое количество костного мозга.
Стоит отметить, что чаще всего врачи обнаруживают следы смешанного формирования полостей в этой части височной кости. Опять же здесь все зависит от генетических особенностей организма, темпов развития, а также наличия травм и воспалительных заболеваний в детском и подростковом возрасте.
Воспаление сосцевидного отростка и его причины
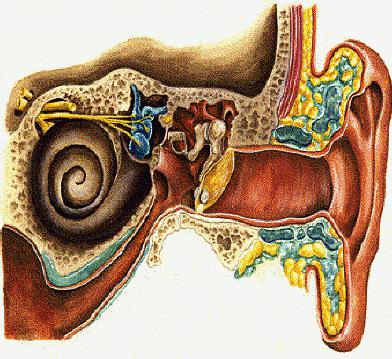
Болезнь, при которой наблюдается воспаление тканей сосцевидных отростков, называют мастоидитом. Чаще всего причиной является инфекция, причем патогенные микроорганизмы могут попадать в эту область черепа разными путями.
Чаще всего подобное заболевание развивается на фоне отитов. Инфекция попадает в сосцевидный отросток височной кости из барабанной полости или слухового прохода. В некоторых случаях воспаление развивается при непосредственной травме черепа в области виска или уха. Источником инфекции могут быть воспаленные лимфатические узлы, находящиеся в этой зоне. Гораздо реже причиной заболевания является системное заражение крови.
Основные симптомы воспаления
Основные признаки мастоидита во многом зависят от степени тяжести и стадии развития заболевания. Например, на начальных этапах отличить воспаление сосцевидного отростка от обыкновенного отита очень сложно.
Пациенты жалуются на острую, стреляющую боль в ухе. Наблюдается повышение температуры, слабость и ломота в теле, головные боли. Появляются выделения из слухового прохода.
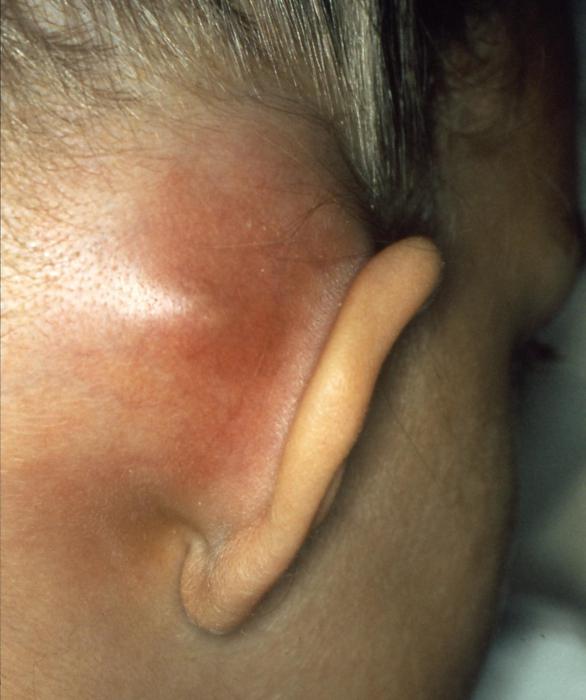
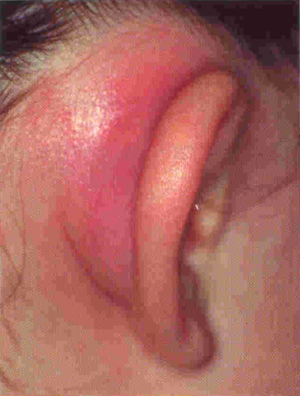
При отсутствии терапии или недостаточном лечении (например, слишком быстром прекращении приема антибиотиков) клиническая картина меняется. Сосцевидный отросток уха постепенно наполняется гноем, а под давлением разрушаются костные перегородки между ячейками. Кожа и подкожные ткани за ушной раковиной отекают и краснеют, становятся твердыми, горячими на ощупь. Ушная боль становится сильнее, а из ушного канала выделяются густые гнойные массы.
Воспаление из полостей сосцевидного отростка может распространяться под надкостницу — гной накапливается уже в слое подкожной клетчатки. Довольно часто гнойник разрывается самостоятельно, в результате чего на коже образуется свищ.
Насколько опасным может быть заболевание? Самые распространенные осложнения

Как уже упоминалось, расположен сосцевидный отросток за ухом и граничит с важными органами. Поэтому отсутствие своевременной терапии чревато опасными последствиями. Если очаг прорывается в полость среднего и внутреннего уха, развивается лабиринтит. Воспаление внутреннего уха сопровождается шумом в ушах, снижением слуха, а также поражением органа равновесия, что ведет к нарушению координации движений.
Сосцевидные отростки граничат с твердыми оболочками головного мозга. Инфекция может распространяться на нервные ткани, что приводит к развитию менингитов, энцефалитов, а иногда и абсцессов.
Опасным является проникновение инфекций в сосуды, отвечающие за кровообращение головного мозга — это чревато не только воспалением сосудистых стенок, но также образованием тромбов, закупоркой артерий и даже летальным исходом.
К осложнениям мастоидита можно отнести и поражение лицевого нерва. Ведь сосцевидный отросток за ушами находится очень близко к нервным волокнам.
Как лечат мастоидит?
Как видно, мастоидит — крайне опасное заболевание, поэтому адекватная терапия здесь просто необходима. Любое промедление и попытки самолечения могут повлечь за собой массу опасных осложнений.
Как правило, лечение проводится в условиях стационара, где у врача есть возможность постоянно наблюдать за состоянием пациента. Больным назначают внутривенное введение антибиотиков, помогающих бороться с бактериальной инфекцией. Кроме того, нужно создать условия для свободного выхода гнойных масс из слухового прохода.
Когда нужна трепанация сосцевидного отростка?

К сожалению, консервативная терапия эффективна лишь на начальных стадиях мастоидита. Если гной начал накапливаться в полостях нижней части височной кости, то хирургическое вмешательство простой необходимо. Трепанация сосцевидного отростка начинается с вскрытия костной стенки отростка. После этого хирург с помощью инструментов очищает ткани от гноя, обрабатывает их антисептиками и антибактериальными растворами. Затем устанавливается специальная дренажная система, которая обеспечивает легкое и быстрое удаление выделений, а также местное введение антибиотиков.
Мастоидитом в медицине называют воспалительное заболевание кости сосцевидного отростка на виске и слизистой оболочки. Его возбудителями выступают те же микробы, которые провоцирую воспаление среднего уха. При первых же признаках заболевания надо обратиться к врачу.
- Строение сосцевидного отростка
- Патогенез болезни
- Симптомы заболевания
- Общие показатели
- Специфические симптомы
- Симптомы осложненной стадии воспаления сосцевидного отростка
- Постановка диагноза
- Лечение мастоидита
- Медикаментозное лечение
- Суть операции
- Течение операции
Строение сосцевидного отростка
Сосцевидный отросток височной кости – это конический выступ позади уха, он состоит из нескольких соединенных полостей, которые содержат воздух и сообщаются через сосцевидную пещеру с барабанной полостью среднего уха. Пещера представляет собой самую обширную полость из всех в составе сосцевидного отростка.
К индивидуальному по строению для каждого человека сосцевидному отростку присоединяется мышца, которая делится на три составляющих:
- сосцевидную;
- грудинную;
- ключичную.
В зависимости от типа строения различают виды сосцевидных отростков:
- диплоэтический тип строения представляет собой скопление маленьких полостей, содержащих костный мозг;
- пневматическое строение отличается большими по размеру ячейками с воздухом;
- склеротический тип строения составляет слабовыраженную структуру из ячеек различного размера.
К развитию мастоидита наиболее располагает пневматическое строение, течение заболевания во многом зависит от этой характеристики.
Патогенез болезни
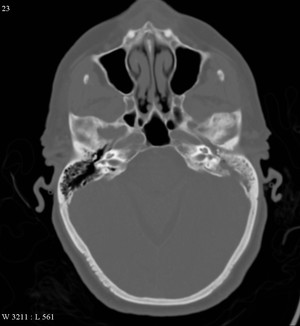
После развития и постепенного затухания отита среднего уха наблюдается развитие мастоидита. Что это такое? Мастоидит часто является осложненным последствием острого воспаления среднего уха. Иногда отомастоидит (гнойный отит) развивается после перехода инфекционного заражения из носоглотки в барабанную полость и на слизистую слухового канала. В зависимости от сложности течения правостороннего и левостороннего мастоидита различают три стадии:
- Экссудативная стадия затрагивает в своем течении ячейки сосцевидного отростка в области надкостницы и слизистую оболочку, ячейки выполнены экссудатом, в воспаление оболочки утолщает ее.
- Пролиферативно-альтернативная стадия обозначает изменения, вовлекающие в воспалительный процесс костные разрастания отростка.
- Третью стадию называют деструктивной, при ней кости разрушаются остеокластами и наблюдается грануляция. Для костной ткани между ячейками наступает некроз, полости сливаются, и возникает состояние сосцевидного отростка, называемое эмпиемой. Дальнейшие разрушения ведут процесс к твердой оболочке мозга в задней или средней черепной оболочке, что чревато осложнениями внутри черепа различной сложности.
Дальнейшее разрушение и гнойное воспаление затронет височную, скуловую часть и межфасциальное шейное пространство. Гной, вырвавшийся на поверхность при деформации сосцевидной перегородки, может сформировать субпериостальный абсцесс.
Есть ряд факторов, способствующих развитию мастоидита. К ним относят:
- пневматическое строение сосцевидного отростка;
- активность и вирулентность инфекционного возбудителя;
- снижение иммунитета организма, например, при хронических недугах, таких как нефрит, диабет, панкреатит и др.;
- затрудненное выведение серы из полости среднего уха;
- запущенное состояние отита, которое может развиться из-за применения методов нетрадиционной медицины.
Симптомы заболевания
Общими и местными симптомами характеризуется 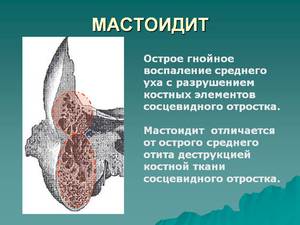
мастоидит. Симптомы показывают повышение температуры, изменение лабораторных показателей крови. Эти проявления болезни ничем не отличаются от симптомов гнойного воспаления среднего уха. При возрастающей динамике производится анализ показателей на развитие воспаления в теле сосцевидного отростка.
Иногда после прекращения симптомов гнойного отита, через полмесяца, появляется ухудшение клинической картины и самочувствия. При этом возвращаются общие проявления болезни, может опять начать болеть ухо и выделяться гной из слухового прохода. Иногда гной может не вытекать из-за того, что отток его идет по другому пути и затрагивает другие органы оболочки мозга или шеи. В случае сильного заражения, мастоидит возникает не как следствие отита, а нарастает вместе с ним.
Увеличение температурных показателей может иметь незначительную величину, но даже субфебрильные результаты не должны остаться незамеченными после временной нормализации. В лабораторных показателях крови отмечается лейкоцитоз со сдвигом в формуле влево и повышенное СОЭ. Одновременно становится хуже общее состояние пациента, уменьшается аппетит.
Характерными особенностями боли является то, что она может появляться в области уха, но часто пациенты жалуются на боль в большей части головы со стороны пораженного сосцевидного отростка, которая становится сильнее ночью. Болевые ощущения усиливаются при пальпации отростка в области площадки или верхушки. Слышатся посторонние шумы в ухе или начинается глухота.
Обследование пациента выявляет инфильтрацию на коже или ее гиперемию в области расположения отростка. Складка за ухом сглаживается и уменьшается, но одновременно оттопыривается вперед раковина уха. Гноетечение может быть пульсирующим, свободным, иногда появляются сгустки в форме сливки, сразу заполняющие нижний слуховой проход после очищения. Бывает, что гной выделяется через заднюю стенку наружного ушного прохода, но иногда гнойных выделений нет, если закрыт проход для них в барабанной перепонке и выделение гноя идет по другому пути.
Важным симптомом, прослеживающимся при инструментальном обследовании, является выделение уровня задней верхней стенки и нависание ее в костном отделе слухового прохода. Оно происходит из-за периостита и излишнего давления продуктов распада. Здесь же появляется фистула для прохода гноя наружу. Наблюдается инфильтрация и деформируется барабанная перепонка.
На рентгене сравнивается состояние здорового и больного уха, отмечается различная степень разрушения пневматического строения сосцевидного отростка, завуалированность полостей. В дальнейшем при дегенеративном процессе деструктивной формы мастоидита на снимке, видно просветление за счет разрушения перегородок и заполнения полостей грануляциями и гноем.
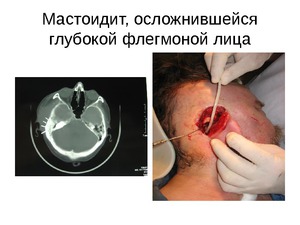
Симптомами прорыва гноя наружу сосцевидного отростка через кортикальный слой и развития субпериостального абсцесса являются еще большее сглаживание складки за ухом и оттопыривается вперед задняя часть ушной раковины. При этом наблюдается переход гнойного воспаления на скулы, пирамиду, чешую и другие области височной кости.
Если больной держит голову наклоненной в больную сторону, и при этом наблюдается припухлость тканей по всей длине от ключицы до отростка, то гной распространяется от верхушки сосцевидного отростка по межфасциальным шейным пространствам. Различаются только места прорыва в верхней части сосцевидного отростка. По клеточным каналам шейного пространства гной передвигается до средостения и наступает медиастенит. В зависимости от области распространения различат формы:
- прорыв наружной стенки отростка и растекание гноя через двубрюшную мышцу в область шеи и образование абсцесса носит название мастоидит Муре;
- распространение воспаления в область скулы называется зигоматицитом;
- развитие болезни в чешуе височной кости – сквамитом;
- поступление гноя в пирамиду кости виска называется петрозит, характеризуется частичным или полным параличом отводящего нерва.
При каждой области заболевания наблюдается гипермирование, болезненность и инфильтрация соответствующего участка кожи.
Постановка диагноза
Типичное течение заболевания не отличается сложностью диагностики, но всякий нетипичный случай требует уточнения при рассмотрении. При этом берется во внимание совокупность стандартных признаков. Для точного диагностирования используется рентген, компьютерная томография или магниторезонансная терапия. Эти методы наиболее информативны, они могут дать сведения об интенсивности заболевания, степени дегенеративного процесса.
Дифференциальное распознавание делается с фурункулом наружного уха при расположении его в части задней стенки. Симптомы фурункула в чем-то похожи на мастоидит, но существуют различия, сравнив показатели проявлений болезни, ставят правильный диагноз.
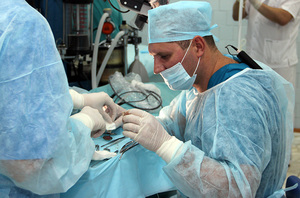
Лечение мастоидита
Различают два способа лечения – хирургическое и консервативное. В зависимости от сложности течения болезни лечение проводится в стационаре или амбулаторным методом. Лечение по второму типу распространено для первой стадии заболевания, когда отсутствует альтерация кости и отток гноя идет через перфорацию в барабанной перепонке.
Основу лечения консервативным методом составляет прием антибиотиков по утвержденной схеме. В качестве препаратов выбирают средства обширного воздействия на различные группыы микробов и вирусов, предпочтительно бета — лактамные лекарства. Организуется свободный отток гноя из ячеек сосковидного отростка. Применяют местное орошение антибиотическими средствами, при этом следует учесть реакцию ушной флоры. Обращают внимание и на присутствие или отсутствие сопутствующих заболеваний носоглотки и пазух носа.
Терапевтическое лечение проходит под контролем врача, если при этом состояние больного не улучшается в течение суток, то следует немедленно обратиться к оперативному вмешательству. Иногда частичное улучшение состояния пациента позволяет сделать выбор в сторону консервативного лечения, значительно оптимизировав его. Но следует обратить внимание на основные симптомы, если они не проходят и на вторые сутки.
Вторая альтернативная стадия требует немедленной операции, тем более, если появляются признаки внутричерепных осложнений, развиваются абсцессы, осложнения в пограничных областях со средним ухом, прорыв гноя в верхушке отростка по одной из схем.
Операция заключается во вскрытии антрума и выполнении трепанации сосцевидного отростка, при этом патологические и дегенеративные ткани полностью удаляются. В некоторых случаях при операции удаляется полностью сосцевидный отросток с верхушкой. У детей раннего возраста отросток не развился, поэтому проводят антротомию.
При операции восстанавливается деструктивный процесс в полостях сосцевидного отростка с совмещенным дренированием полости вокруг барабанной перепонки. Операцию делают под наркозом, иногда взрослым применяют местную анестезию.

Во время антромастоидотомии осуществляют разрез кожи подкожного слоя и надкостницы, длина разреза до 3 см, при этом отступают от складки за ухом на полсантиметра. Если болезнь осложнена абсцессом, то делают разрез для стока гноя. Отодвигают мягкие ткани и открывают кортикальный слой в месте площадки отростка, ставят расширитель раны.
Костная рана ограничивается спереди обратным краем слухового канала, сверху — linea temporalis, снизу располагается верхушка отростка. Трепанация кости производится с помощью специальных фрез, стамесок или долота. Посредством таких действий вскрываются ячейки, наполненные гнойным содержимым.
После удаления пораженной кости постепенно продвигаются к пещере и вскрывают для обеспечения дренажа полости вокруг барабанной перепонки. Делают зондирование специальным инструментом для определения барабанной полости. Во время дальнейших операционных действий удаляют дегенеративно изменённые кости и гнойное содержимое. Делают это осторожно, чтобы не повредить отросток наковальни, не затронуть лицевой нерв, сигмовидный синус и полукружной канал.
По окончании манипуляций полость в кости сглаживается специальными фрезами или костными ложками. После этого рану промывают теплым антисептическим раствором, тампонируют и накладывают первичные швы. Тампон подлежит удалению через слуховой проход, а заушная рана обрабатывается открытым способом.
В периоде после операции продолжают лечение антибиотиками, назначают витаминный комплекс, восстановительные профилактические меры. Выполняется ежедневная перевязка. Заживление раны обычно наступает через три недели после операции.

Шваннома преддверно¬улиткового нерва
Что такое шваннома преддверно-улиткового нерва. Клинические проявления. Признаки невриномы преддверно - улиткового нерва на МРТ и КТ снимках. Что хотел бы знать лечащий врач. С чем можно спутать невриному преддверно-улиткового нерва. Лечение невриномы слухового нерва. Врачи каких специальностей диагностируют и лечат невриному слухового нерва. Прогноз. Возможные осложнения и последствия

Аномалии пирамиды височной кости
Что такое пирамида височной кости. Клинические проявления. КТ и МРТ признаки аномалии пирамиды височной кости . Что хотел бы знать лечащий врач. Лечение. Врачи каких специальностей диагностируют и лечат аномалию пирамиды височной кости. Прогноз. Возможные осложнения и последствия
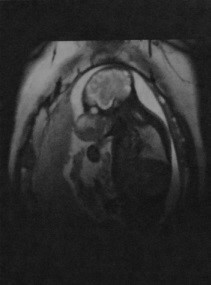
Рабдомиосаркома пирамидки височной кости
Причины появления рабдомиосаркомы височной кости. Клинические проявления. Какой метод диагностики рабдомиосаркомы височной кости выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с рабдомиосаркомой височной кости. Лечение рабдомиосаркомы. Врачи каких специальностей диагностируют и лечат рабдомиосаркому пирамидки височной кости. Прогноз. Возможные осложнения и последствия
Холестеатома пирамидки височной кости
Причины появления холестеатомы височной кости. Клинические проявления. Какой метод диагностики холестеатомы височной кости выбрать: МРТ или КТ. Методы выбора. Что хотел бы знать лечащий врач. С чем можно спутать холестеатому пирамидки височной кости. Лечение холестеатомы височной кости. Врачи каких специальностей диагностируют и лечат холестеатому пирамидки височной кости. Прогноз. Возможные осложнения и последствия

Средний отит
Причины развития воспаления среднего уха. Клинические проявления. Какой метод диагностики острого отита выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. С чем можно спутать отит среднего уха. Лечение среднего отита. Врачи каких специальностей диагностируют и лечат средний отит. Прогноз. Возможные осложнения и последствия
Отосклероз или отоспонгиоз
Что важно знать об отосклерозе и отоспонгиозе. Клинические проявления. Какой метод диагностики отосклероза выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Признаки отосклероза, схожие с другими заболеваниями. Лечение. Врачи каких специальностей диагностируют и лечат отосклероз. Прогноз. Возможные осложнения и последствия
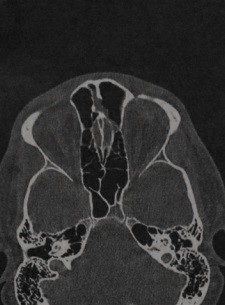
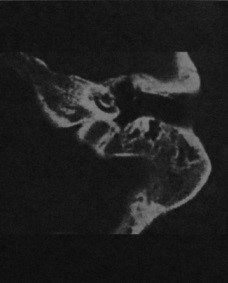
Пневматизация верхушки пирамиды височной кости
Что важно знпть о пневматизации височных костей. Клинические проявления. Какой метод диагностики пневматизации верхушки пирамиды височной кости выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с пневматизацией височной кости. Лечение. Врачи каких специальностей диагностируют и лечат пневматизацию височной кости. Прогноз. Возможные осложнения и последствия
Поражение лицевого нерва
Что нужно знать о поражении лицевого нерва. Клинические проявления. Признаки неврита лицевого нерва на КТ и МРТ снимках. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с невритом лицевого нерва. Лечение. Врачи каких специальностей диагностируют и лечат паралич лица. Прогноз. Возможные осложнения и последствия

Переломы пирамиды височной кости
Что важно знать о повреждении височных костей. Клинические проявления. Какой метод диагностики перелома пирамиды височной кости выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с переломом пирамиды височной кости. Лечение. Врачи каких специальностей диагностируют и лечат перелом височной кости. Прогноз. Возможные осложнения и последствия
Параганглиома, опухоль гломуса
Что такое опухоль барабанного и яремного гломуса. Клинические проявления. Диагностика гломусной опухоли: МРТ, КТ, ангиография. Что хотел бы знать лечащий врач. Симптомы каких патологий похожи на барабанную параганглиому. Лечение. Врачи каких специальностей диагностируют и лечат опухоль барабанного гломуса. Прогноз. Возможные осложнения и последствия
а) Симптомы болезни верхушки пирамиды височной кости. Поражения верхушки пирамиды височной кости могут протекать бессимптомно и случайно обнаружииваться при выполнении MPT. Leonetti et al. провели ретроспективный анализ данных МРТ, выделив при этом группу из 88 пациентов с различными поражениями верхушки пирамиды височной кости. Эти случайные находки, не связанные с клиническими проявлениями, включали в себя 41 случай ассиметрично расположенного губчатого вещества, 19 случаев воспаления верхушки пирамиды, 14 случаев холестериновой гранулемы, 9 случаев холестеатомы и 5 случаев новообразований.
Последующий контроль над данной группой пациентов не продемонстрировал каких-либо значительных изменений. Абсолютно во всех случаях поражения носили доброкачественный характер. Из этого следует, что клиницист должен иметь в виду, что обнаруженные по данным МРТ поражения верхушки пирамиды височной кости могут быть непосредственно не связаны с проявляющимися симптомами у пациента, и поэтому не следует преувеличивать значение данных, по сути, случайных находок.
Большинство публикаций, касающихся симптоматики поражений верхушки пирамиды височной кости, рассматривают первичные, либо вторичные новообразования и выделяют в качестве самого распространенного симптома потерю слуха. Первичные кистозные поражения верхушки пирамиды, не связанные с опухолями, обычно проявляются головной болью и увеличением ушного давления. Головная боль обычно односторонняя, локализуется ретроорбитально или в височно-теменной области, хотя также может быть и в области затылка или макушки.
Потеря слуха происходит при сдавлении евстахиевой трубы (кондуктивная тугоухость), либо при вовлечении в патологический процесс внутреннего слухового прохода или внутреннего уха (сенсоневральная тугоухость) и может сопровождаться ушным шумом. Реже, при вовлечении в патологический процесс внутреннего уха или при наличии прямого раздражения вестибулярного нерва можно наблюдать легкое, либо выраженное головокружение. Сдавление тройничного нерва может спровоцировать гипестезию или парестезию, особенно распространяющуюся вдоль нижнечелюстной ветви (V3).
Редко выявляются парез или спазм лицевого нерва в результате сдавления седьмого черепно-мозгового нерва, также редко наблюдается и диплопия, возникающая в результате сдавления шестого черепно-мозгового нерва. Иногда в случае поражения кавернозного синуса наблюдается офтальмоплегия. Синкопальное состояние развивается при сдавлении сонной артерии, и также встречается не часто. Оторея может явиться результатом присоединения вторичной инфекции или опорожнения кистозного содержимого.
При отоскопии какие-либо изменения обычно не визуализируются, но в некоторых случаях возможно втяжение барабанной перепонки, наличие экссудата в среднем ухе или наличие отделяемого из уха. Гипестезия V черепно-мозгового нерва, так же как и парез VI или VII черепно-мозговых нервов встречается нечасто. При выполнении позы Ромберга может наблюдаться неустойчивость и нарушение координации движения при тандем-походке. Обычно исследование головы и шеи не несет в себе каких-либо особенностей.
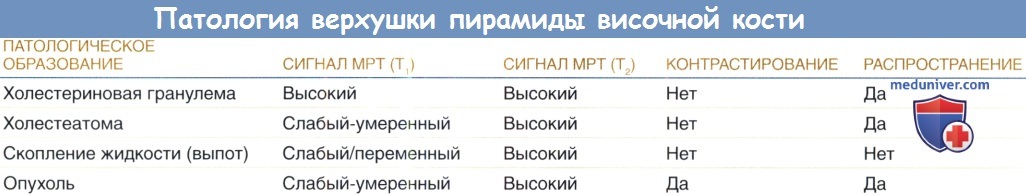
в) Лучевая диагностика болезни верхушки пирамиды височной кости. Холестериновая гранулема дает гиперинтенсивный сигнал на МРТ в режиме Т1 и Т2, в то время как холестеатома и мукоцеле проявляются гипоинтенсивным сигналом. Изображение холестеатомы при быстром спин-эхо при Т2 характеризуется гиперинтенсивным сигналом, гомогенной структурой. Однако недостатком магнитно-резонансной томографии является плохая визуализация костных структур. С помощью КТ можно выявить признаки увеличения кисты, что требует хирургического вмешательства. КТ дифференцирует кисты на подлежащие и не подлежащие хирургическому лечению, а также ассиметрично расположенное губчатое вещество и скопление жидкости (выпот).
Скопление экссудата будет проявляться сигналом низкой интенсивности на МРТ в режиме Т1 и сигналом высокой интенсивности в режиме Т2, а при КТ — ослаблением сигнала в пределах пневматизированной верхушки пирамиды. Ассиметрично расположенное губчатое вещество имеет на МРТ сигнал высокой интенсивности в режиме Т1 и средней интенсивности в режиме Т2, а на КТ характеризуется не увеличивающимся в размерах образованием и непневматизированной верхушкой пирамиды.
Воспаление верхушки пирамиды на КТ выглядит как не увеличивающееся в объеме поражение, которое имеет нечеткие границы и признаки деструкции кости, а при введении контрастного вещества не усиливает сигнал. На МРТ оно характеризуется сигналом низкой интенсивности в режиме Т1 и сигналом высокой интенсивности в режиме Т2. При формировании истинного абсцесса и КТ, и МРТ с контрастированием покажут усиление плотности края. В будущем по данным диффузионно-взвешенной эхопланарной МРТ возможно будет лучше дифференцировать холестериновую гранулему и холестеатому.
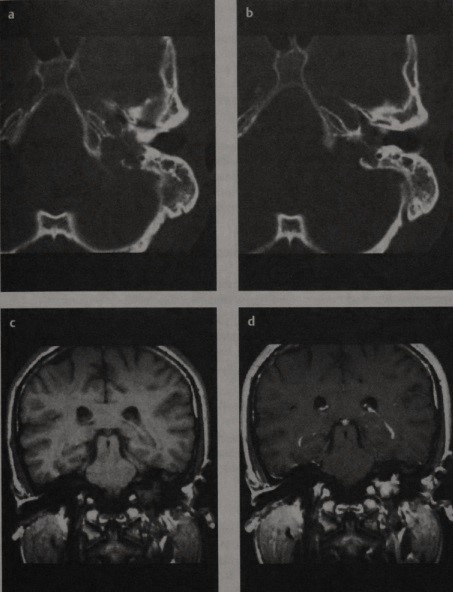
Холестериновая гранулема.
(А) Быстрое спин-эхо на МРТ в режиме Т2 в аксиальной проекции: патологическое образование большого объема, с четко очерченными краями,
гетерогенное и гиперинтенсивное в проекции верхушки пирамиды, которая немного растянута и затрагивает канал сонной артерии справа.
Мукоцеле или полип правой верхнечелюстной пазухи обнаружен случайно.
(Б) Патологическая масса также заметно гиперинтенсивна при режиме Т1-быстрого спин-эхо.
Интенсивность сигнала на Т1 и Т2 вполне типична для холестериновой гранулемы, предположительно, причиной является первичное кровоизлияние.
(В) МРТ с жироподавлением исключает интенсивность высокого сигнала жировой ткани в нормальной верхушке пирамиды и делает обозрение патологического образования более наглядным,
но не оказывает никакого влияния на сигнал собственно холестериновой гранулемы.
Невозможно оценить какое-либо усиление по периферии образования по данным неконтрастного снимка в режиме Т1.
(Г) На снимке компьютерной томографии в аксиальной проекции более наглядно визуализирована протяженность и захват цистерны мостомозжечкового угла.
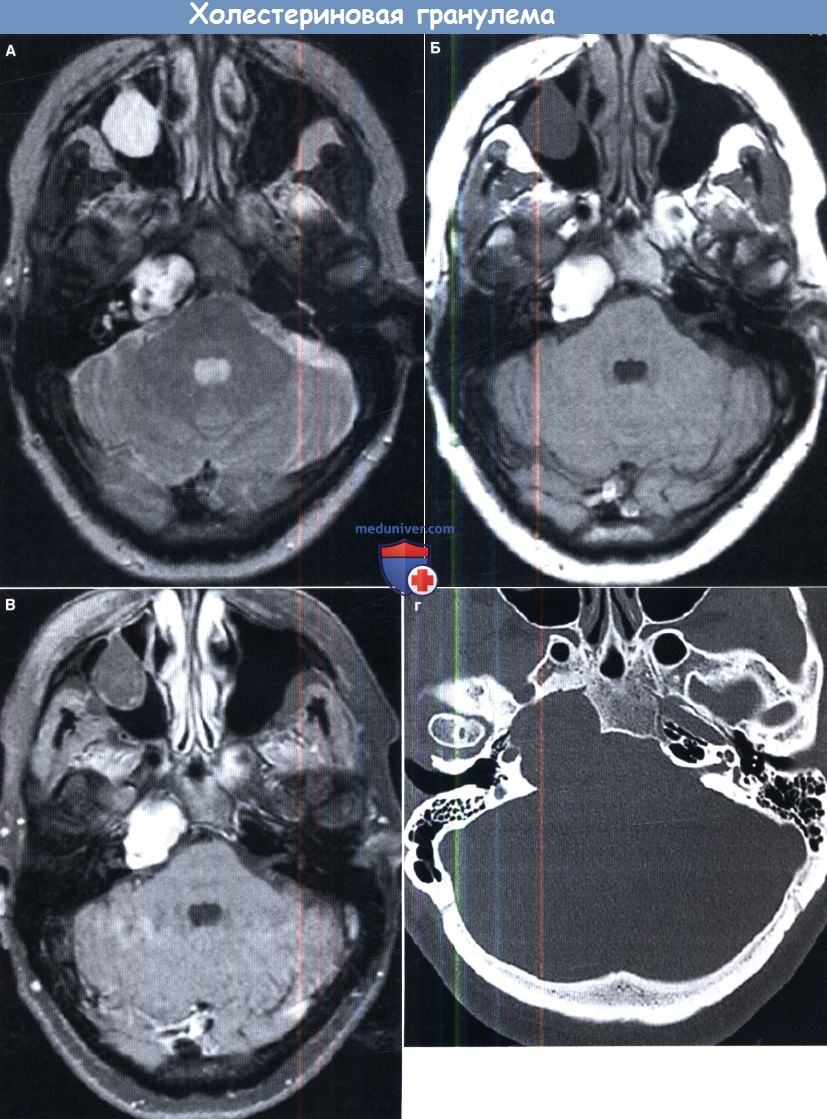
Имеется тонкий ободок по периферии, реактивное склерозирование, связанное с медленным ростом патологического образования. 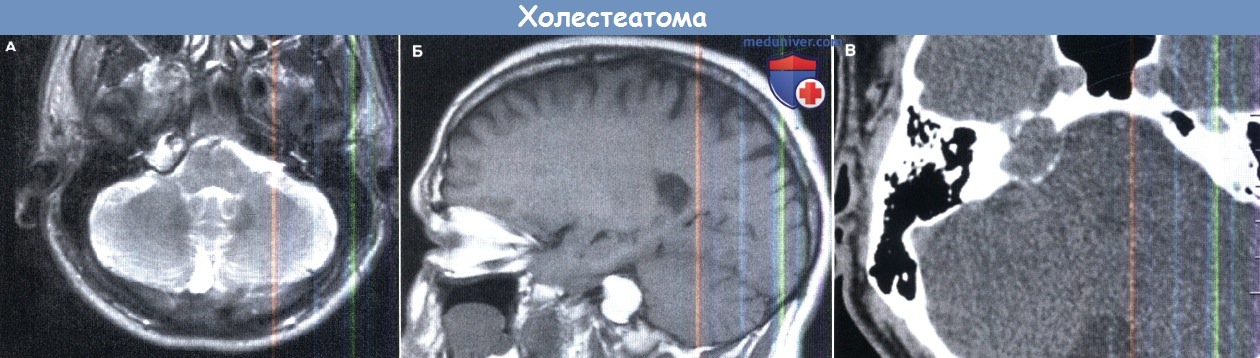
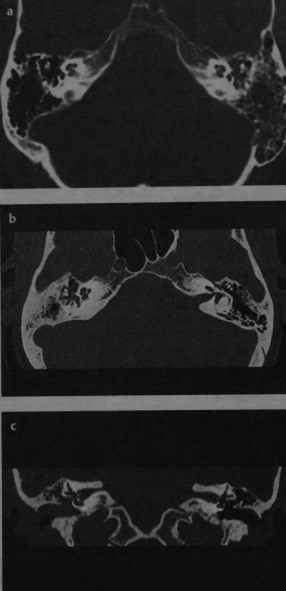
Холестеатома. (А) Т2-взвешанный снимок быстрого спин-эхо магнитно-резонансной томографии (МРТ) без контрастирования в аксиальной проекции:
гиперинтенсивное гомогенное расширяющееся образование в проекции верхушки пирамиды справа.
(Б, В) То же в сагиттальной проекции МРТ, и аксиальной проекции КТ. 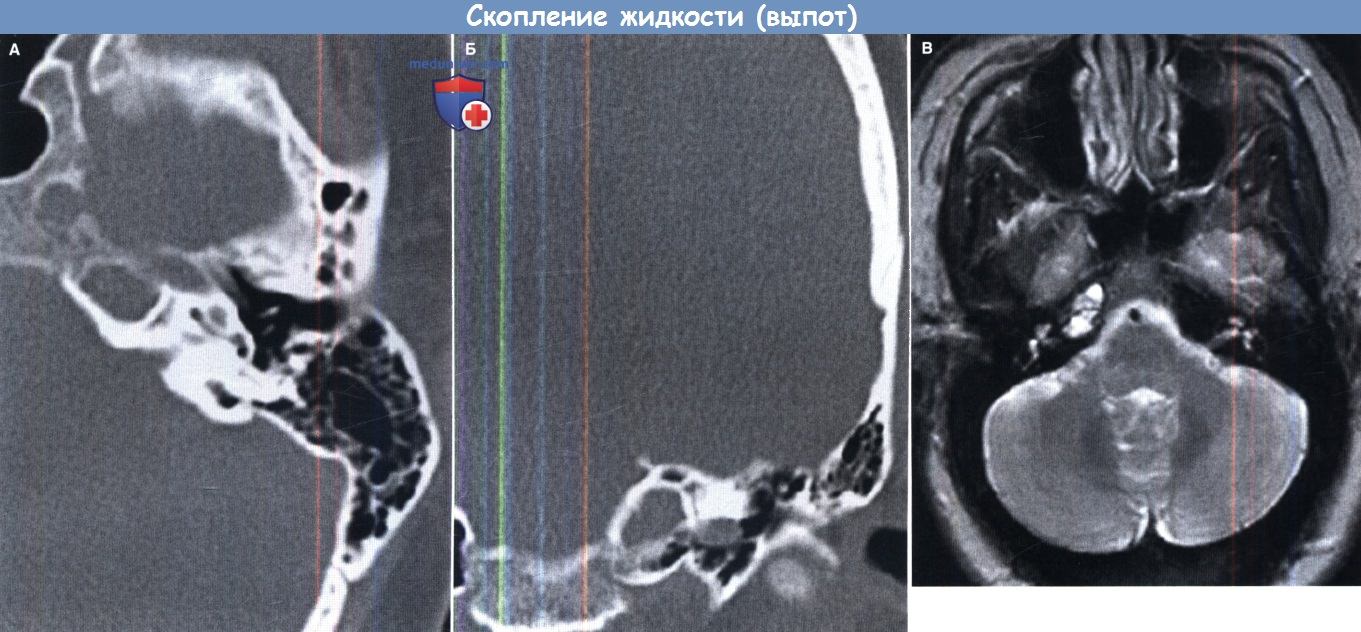
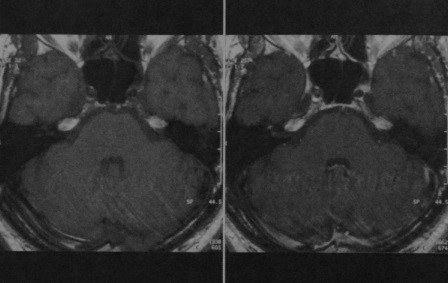
Скопление жидкости (выпот).
(А) КТ с высоким разрешением в аксиальной проекции: патологическую образование с четкой границей в проекции верхушки пирамиды слева.
Имеется тонкий ободок склерозирования, хорошо просматривающийся в передних отделах, характеризующий медленный рост образования.
Несмотря на предрасположенность к слиянию, здесь нет явного костного распространения в эпидуральное пространство.
Для подтверждения кистозной природы образования может быть выполнена магнитно-резонансная томография (МРТ).
(Б) КТ в коронарной проекции подтверждает сливающуюся природу образования без признаков расширения.
(В) МРТ в режиме Т2 в аксиальной проекции другого пациента со скоплением жидкости в воздухоносных клетках верхушки пирамиды справа.
Данное образование отличается от кистозных проявлений у пациента на рисунках А и Б.
Узкий поперечный гипоинтенсивный очаг в крупном, хорошо обозримом образовании указывает на перегородку и/или воспалительные реактивные изменения в структуре воздухоносных клеток. 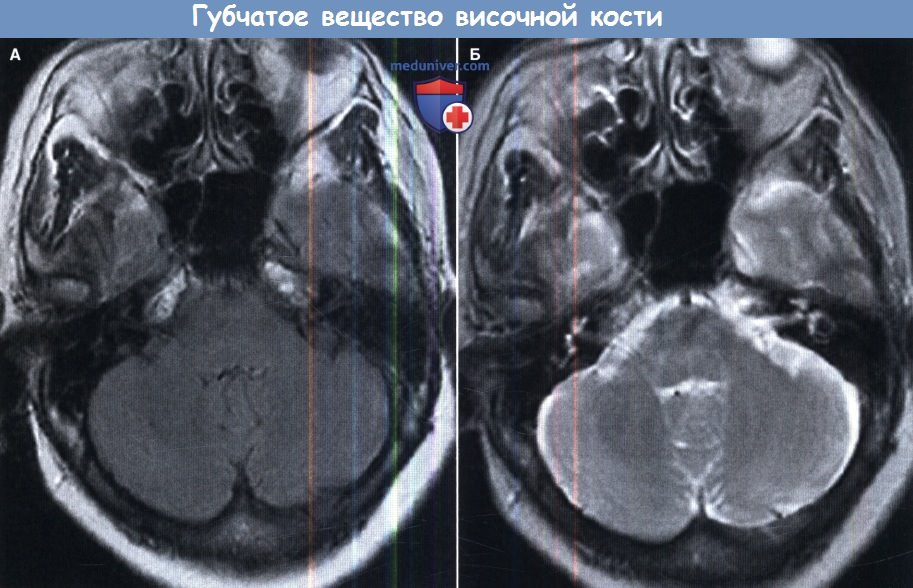
Губчатое вещество.
(А) В аксиальной проекции в режиме подавления сигнала от свободной воды определяется средний гиперинтенсивный сигнал в каждой верхушке пирамиды, который является симметричным и схожим с сигналом подкожно-жировой клетчатки.
(Б) На МРТ в режиме Т2 в аксиальной проекции верхушки пирамид имеют среднюю гиперинтенсивность, но относительно симметричны и аналогичны губчатому веществу затылочной кости.
г) Клиническое обследование при болезни верхушки пирамиды височной кости. Для заболеваний верхушки пирамиды характерна односторонняя ретроорбитальная боль, хотя в ряде случаев может появляться ушная боль, повышение давления в ухе, а также боль в височно-теменной области. Поэтому важно помнить, что наиболее частым симптомом при кистозных поражениях верхушки пирамиды височной кости является головная боль, и что даже при нормальной отоскопической картине необходимо проводить дифференциальную диагностику с патологическим ушным процессом, в особенности, когда по данным МРТ обнаруживается маленькая, не увеличивающаяся в размерах киста верхушки пирамиды.
Лицевой нерв распространяет боль в наружный слуховой проход и заушную область. Второй и третий шейный нервы предпосылают боль в заушную и сосцевидную области. Тройничный нерв играет роль в возникновении оталгии в результате поражений, вовлекающих полость рта и дно полости рта, зубы, нижнюю челюсть, височно-нижнечелюстной сустав (ВНС), небо и кожу предушной области. Языкоглоточный нерв отвечает за оталгию в результате поражений небных миндалин, основания языка, мягкого неба, носоглотки, евстахиевой трубы и глотки. Вагусный нерв провоцирует оталгию при поражении гортаноглотки, гортани или трахеи.
Дифференциальный диагноз возможных причин оталгии включает следующие состояния: мигрень, синдром ВНС, шейная миалгия, фибромиалгия, зубной абсцесс, злокачественный процесс головы и шеи (в особенности клинически неидентифицированная первичная опухоль носоглотки с метастазами, опухоли пазух, небных миндалин, основания языка и гортаноглотки), височный артериит, воспалительный синусит, каротидиния, невралгия тройничного нерва, невралгия языкоглоточного нерва и гастроэзофагеальный рефлюкс.
При ушной и/или головной боли в височно-теменной области необходимо тщательное обследование наружного и среднего уха. При нормальных данных отоскопии следует осмотреть ноздри, полость рта, ротоглотку, гортаноглотку, шею и мягкие ткани свода черепа. ВНС, височную артерию, нишу небной миндалины, основание языка, сонную артерию и мышцы шеи следует пропальпировать на наличие болезненности, уплотнения или спазмирования. Болезненность зубов определяется перкуссией. В некоторых случаях может понадобиться выполнение рентгенологического исследования зубов, челюсти и пазух. Если причина не обнаружена, мы рекомендуем выполнить МРТ головного мозга и основания черепа (включая подвисочную ямку) в аксиальной и коронарной плоскостях с контрастированием гадолинием и без него.
МРТ может выявить кистозное поражение верхушки пирамиды, энцефалоцеле или арахноидальную кисту. КТ следует проводить для визуализации костной деструкции или скопления губчатого вещества при ассиметричной пневматизации. Данные КТ могут быть также полезны для визуализации барабанных ячеек в тех ситуациях, когда подозревается инфракохлеарный отток патологического содержимого (см. далее). Обнаружение кистозного поражения верхушки пирамиды может быть единственным отклонением от нормы при клиническом и рентгенологическом исследовании. Если другие причины ушной и головной боли исключены (в некоторых случаях пробное лечение мигрени дает хорошие результаты), тогда должно приниматься решение о хирургическом вмешательстве.
Таким образом, необходимость в хирургическом лечении рассматривается при наличии у пациента симптоматики, при исключении других возможных причин, а самое главное, при наличии данных КТ, подтверждающих увеличение патологического очага и разрушение кости. Патологический процесс верхушки пирамиды, размеры которого увеличиваются, обычно проявляется головной болью, и в редких случаях неврологической симптоматикой. Если врач не уверен, что именно эта киста дает данную симптоматику, через шесть месяцев повторяют КТ или МРТ и оценивают рост кисты и разрушение кости. При необходимости хирургического вмешательства все удачи и неудачи будут напрямую зависеть от типа и размера кисты, хирургического доступа и дренажа.
Читайте также:


