Энцефалит у плода что это
Энцефалит – это группа заболеваний, для которой характерно воспаление головного мозга вследствие бактериальной или вирусной инфекции. Энцефалит – болезнь, которая поражает и взрослых и детей. Особенно опасна болезнь для детей первых лет жизни и беременных. Тип возбудителя является характерным для определённой группы энцефалитов.
Причины
Энцефалит бывает первичным и вторичным. Причинами первичного энцефалита являются вирусы, бактерии и особый инфекционный белок – прион. Такие энцефалиты являются самостоятельными заболеваниями. Их вызывают вирусы, которые способны поражать нервные клетки.
Вторичные энцефалиты – это следствие воздействия на головной мозг других болезней. Вторичные энцефалиты сопровождают краснуху, корь, оспу, паротит. Могут также возникнуть после вакцинации, хронических интоксикациях и после затяжных инфекционных заболеваниях.
Возбудителям энцефалита является фильтрующий вирус. Инфицирование осуществляется при контакте с больными людьми или животными. Инфекция попадет через слизистые оболочки верхних дыхательных путей или через кровь. Причинами развития энцефалита могут быть:
- Вирусы. Наиболее распространены вирусы: ВИЧ, клещевого энцефалита, кори, герпеса и вирус, вызывающий эпидемический энцефалит.
- Бактерии. Могут вызывать сифилитический и менингококковый энцефалиты.
- Прививки. Частая вакцинация может вызвать заболевание энцефалитом.
- Отравления различной этиологии: угарным газом, промышленными отходами, тяжёлыми металлами.
- Нарушения иммунитета, имеющие наследственную предрасположенность. Этой причиной вызван лейкоэнцефалит.
Существуют следующие виды энцефалита, определяемы согласно причинам развития:
- Инфекционный: вирусный, грибковый и бактериальный.
- Токсический.
- Поствакцинальный.
- Аутоиммунный.
Также существуют разные формы энцефалита, отличающиеся участком головного мозга, на котором сосредоточено поражение:
- Корковый, когда в большей степени поражается кора головного мозга.
- Подкорковый, когда поражение сосредоточено в подкорковых образованиях.
- Стволовой, когда поражения затрагивают преимущественно стволовой мозг.
- Энцефалит мозжечка, когда поражён собственно мозжечок.
Симптомы
Энцефалит имеет множество симптомов. Основные из них:
- Регулярная давящая головная боль.
- Чувство тошноты и рвотные позывы.
- Общее недомогание, пониженная трудоспособность.
- Припадки эпилепсии.
- Сонливость и замедленная реакция.
- Повышенная температура тела.
Поражение головного мозга способствует появлению следующих очаговых симптомов:
- Существенное снижение интеллектуального уровня.
- Расстройство речи.
- Неустойчивость походки и координации.
- Расстройство зрения.
- Судороги.
- Нарушение способности считать.
- Потеря чувствительности в правой или левой стороне тела.
- Невозможность осознать собственное заболевание или дефект.
- Мышечный тонус непостоянен: снижен или повышен.Светобоязнь.
- Косоглазие.
- Расстроенное движение глазных яблок.
- Опущение верхнего века.
- Патологические непроизвольные движения в различных группах мыщц.
- Вестибулярные нарушения.
- Расстройство сна.
Для установления диагноза врач изучает анамнез и назначает необходимые исследования:
- Анализ крови.
- Исследование спинномозговой жидкости. Для энцефалита показательно увеличение лимфоцитов, белка, сахара.
- МРТ головного мозга. Необходимо для выявления воспаления головного мозга, уменьшения его желудочков.
Будущим мамам в обязательном порядке показана консультация гинеколога.
Поствакцинальный энцефалит диагностируют на основании хронологических совпадений и отрицательных лабораторных исследований на выявление возбудителей.
Осложнения
Осложнения энцефалита при беременности неблагополучны. Присутствует риск смертельной опасности для мамы и плода. В ряде случаев имеет место развитие вегетативной жизни. Это обусловлено тяжёлым поражением или нарушением функций полушарий головного мозга. Есть вероятность остаточных неврологических расстройств: недержание мочи и каловых масс, нарушение работы мышц, изменение личности.
Лечение
Будущей маме необходимо обеспечить госпитализацию. Постоянный врачебный контроль, постельный режим, ограничение двигательной активности, обеспечение питьевого режима помогут преодолеть заболевание.
Лечение энцефалита предполагает комплексную терапию, подобранную с учётом вида энцефалита и причины его развития. Врач просчитывает возможные риски и последствия.
Для лечения энцефалита при беременности используют:
- Препараты для снижения температуры.
- Препараты, устраняющие болевые ощущения.
- Антибактериальную или противовирусную терапию, если доказана инфекционная природа энцефалита.
- Ноотропные препараты – сильнодействующие медикаменты, которые стимулируют работу мозга.
- Препараты, уменьшающие проницаемость сосудов нормализующие метаболические процессы в сосудистой стенке и улучшающие микроциркуляцию.
- Препараты, оказывающие угнетающее действие на процесс свёртываемости крови.
- Гормональную терапию при вторичных неинфекционных энцефалитах.
В ряде случаев рекомендована следующая дополнительная терапия:
- Вспомогательное дыхание (подача кислорода).
- Противосудорожные средства.
- Мочегонные препараты.
- Введение жидкости для предотвращения обезвоживания.
Профилактика
Профилактика энцефалита особо важна в период вынашивания беременности. Будущим мамам стоит отказаться от пребывания в странах, где есть риск заражения вирусным энцефалитом. Его источниками являются клещи и комары.
Проведение своевременной вакцинации убережёт от инфицирования.
Будущая мама должна обратиться в консультацию для постановки на учёт до истечения третьего месяца беременности. Дальнейшие посещения гинеколога должны быть строго по графику. Не стоит пропускать консультацию, если кажется, что всё хорошо.

- Волчья пасть
- Выпячивание глаз
- Заячья губа
- Нарушение глотания
- Нарушение работы центральной нервной системы
- Недоразвитость головного мозга
- Недоразвитость надпочечников
- Недоразвитость спинного мозга
- Непропорциональные конечности
- Отсутствие гипофиза
- Отсутствие глазниц
- Отсутствие кожного покрова
- Отсутствие скелета
- Отсутствие сосательного рефлекса
- Отсутствие части черепа
- Расстройство мышечного тонуса
- Расщелина на верхней губе
- Расщелина на небе
Анэнцефалия – это врожденный дефект, в результате которого отсутствуют основные части мозга эмбриона, а череп остается недеформированным. Иногда наблюдаются проблемы с целостностью черепа, из-за чего черепная коробка открыта, а мозговая ткань выведена наружу. В некоторых случаях может отмечаться наличие условных рефлексов, но они являются неосознанными реакциями.
Анэнцефалия плода – внутриутробная патология развития, что происходит из-за сбоев на этапе формирования спинного мозга у плода. При нормальном течении беременности нервная трубка закрывается на третей – четвертой неделе, что способствует правильному формированию спинного и головного мозга. У таких младенцев отсутствует сознание, обычно у них нет слуха и нарушено зрение.
Это довольно редкое заболевание – один случай из десяти тысяч, и чаще всего встречается у зародыша женского пола. Данный диагноз является смертельным приговором для эмбриона – в 75% случаев ребенок рождается мертвым, а выжившие младенцы погибают в первые часы жизни.
Этиология
Клинические исследования показали, что отклонения могут наблюдаться из-за недостатка фолиевой кислоты на этапе формирования плода или из-за употребления лекарственных препаратов.
Наряду с этим, выделяют и такие причины:
- проблемы с экологией;
- ионизирующая радиация;
- алкогольная или лекарственная интоксикация;
- заболевания вирусного характера в первые месяцы беременности;
- наследственность, если были случаи анэнцефалии в роду;
- вредные привычки (курение, алкоголь, наркотики);
- возраст матери – после 30 лет риск увеличивается;
- питание генно-модифицированными продуктами;
- влияние химических испарений.
Также считается недопустимым находиться в первые месяцы беременности рядом с человеком, который проходит химическое или радиационное лечение рака. Большой риск патологии существует при работе на предприятиях, где возможны испарения или выбросы вредных веществ.
Возникновение заболевания связано не только с несмыканием нервной трубки в процессе формирования, но и из-за повреждения сформированных пузырей головного мозга, так как отсутствует черепная коробка нормального вида.
Классификация
Можно выделить следующие формы анэнцефалии:
- мероакрания – черепной дефект, не затрагивающий затылочное отверстие;
- голоакрания – патология затылочной кости и большого затылочного отверстия;
- голоакрания с рахисхизом – отклонения в формировании затылочной кости и расщеплении нервной трубки.
Основываясь на анатомическом строении, выделяют следующие виды патологии:
- лобно-затылочно-позвоночный (72%);
- затылочно-позвоночный (24%);
- теменно-височно-позвоночный (4%).
Зафиксированы случаи данных патологий при рождении близнецов, когда один эмбрион развивается за счет другого, то есть один ребенок рождается здоровым, а второй с отклонениями. Такое происходит из-за сбоев в процессе формирования.
Симптоматика

У младенцев с диагнозом анэнцефалия наблюдаются анатомические нарушения как внешние, так и внутренние. Патология имеет характер нарушений, несовместимых с жизнью.
К аномальному строению относится:
- отсутствие гипофиза;
- наблюдается спинномозговая грыжа;
- расщепление твердого и мягкого неба;
- надпочечники недоразвиты;
- дефекты с нервной системой;
- отсутствует часть или участки черепа.
Основное тело ребенка развивается в пределах нормы, в утробе эмбрион себя чувствует относительно нормально, так как он защищен от воздействия внешней среды. Проблема возникает во время родов, когда отходят воды и пропадает защита. В такой ситуации возможны нарушения открытых участков головы, поэтому ребенок в большинстве случаев рождается мертвым.
Данное отклонение в развитии может спровоцировать преждевременные роды из-за того, что эмбрион не потребляет нужное количество околоплодных вод: из-за дефектов, связанных с глотанием, может скапливаться их большое количество, вызывая дискомфорт у матери. Из-за того, что после родов мозг не может полноценно существовать и отдавать команды остальным системам, возникают фатальные проблемы, которые и приводят к смерти. Продолжительность жизни детей, переживших такие роды, длится от нескольких часов до нескольких дней. Насчитываются единичные случаи жизни в течение двух лет, при условии закрытой черепной коробки.
Диагностика
Определить патологию можно в первые месяцы беременности, а для этого применяют следующие способы диагностики:
- сдается анализ крови – при патологии устанавливается высокий уровень альфа-фетопротеинов, белок превышает норму;
- ультразвуковое исследование – показывает отклонение в развитии плода;
- могут назначить эмбриональное МРТ, чтобы качественно проверить структуру развивающегося мозга;
- возможна процедура амниоцентеза, когда берется жидкость из амниотического мешочка с помощью иглы, которая вставляется через живот.
Если отклонение подтверждается, специалисты советуют прервать беременность. Диагностика должна проводиться своевременно.
Лечение
Анэнцефалия не лечится, так как наша медицина еще не столь совершенна, ведь патология должна излечиваться еще в утробе матери. Возможна поддерживающая терапия, чтобы продлить жизнь ребенка на тот срок, который ему отпущен. У данного заболевания смертность составляет 100%.
Возможные осложнения
Не во всех случаях женщина соглашается на прерывание беременности. Если это первая беременность, то прервав ее, можно в дальнейшем утратить способность к рождению ребенка. Бывают ситуации, когда патологию диагностировали поздно, и прерывание может нанести очень серьезный вред здоровью матери.
Для ребенка же само рождение с анэнцефалией является основным фактором, который приводит к смерти, так как возникают нарушения с дыханием, глотанием, а из-за открытых участков инфицирование.
В целях профилактики необходимо придерживаться следующих рекомендаций:
- принимать фолиевую кислоту;
- пища должна быть здоровой, без консервантов и ГМО;
- укреплять иммунитет будущей мамы;
- избегать вирусных инфекций;
- перед планированием беременности пройти полноценное обследование;
- в течение всей беременности наблюдаться у специалистов.
Если будут исключены все факторы, способствующие появлению патологии, то риск возникновения отклонений очень маленький.
Медицинский эксперт статьи


Среди пороков внутриутробного развития выделяется такой вид необратимого нарушения эмбрионального морфогенеза головного мозга плода, как анэнцефалия. В МКБ-10 данный дефект отнесен к врожденным аномалиям нервной системы с кодом Q00.0.
Код по МКБ-10
Эпидемиология
По данным медицинской статистики, анэнцефалия плода является одним из наиболее распространенных типов дефекта нервной трубки, и в США ежегодно примерно три беременности на 10 тыс. осложняются данной аномалией. Хотя цифры эти не учитывают гестаций, прерванных выкидышем.
В Великобритании такие дефекты были обнаружены у 2,8 младенцев на тысячу живорожденных и в 5,3 случаев на тысячу самопроизвольно прерванных беременностей (на сроке не менее восьми недель). [1]
А согласно информации EUROCAT (Европейской комиссии по эпидемиологическому мониторингу врожденных аномалий), в течение 10 лет (2000-2010 гг.) общая распространенность анэнцефалии составила 3,52 на 10 тыс. живорождений. После пренатальной диагностики из всех беременностей 43% по медицинским показаниям были прерваны. [2], [3]
Причины анэнцефалии
Уже спустя три недели после оплодотворения – в ходе развития зародыша человека – происходит нейруляция, то есть образование нервной трубки, которая представляет собой зачаток головного и спинного мозга.
Ключевая причина анэнцефалии в дизрафии нервной трубки – нарушении ее закрытия на четвертой-пятой неделе эмбрионального развития. Данная аномалия возникает, когда ростральный конец нервной трубки зародыша, образующий голову плода и трансформирующийся в головной мозг, остается открытым. Это обусловливает невозможность дальнейшего развития основных структур и тканей мозга.
А характеризуется анэнцефалия плода отсутствием полушарий и, соответственно, коры и обеспечивающего высшие функции ЦНС неокортекса головного мозга, а также костей свода мозгового отдела черепа и покрывающей их кожи. [4]
Факторы риска
Эмбриональный морфогенез – сложнейший процесс, поэтому пока выявлены не все вероятные факторы риска его нарушения, приводящие к анэнцефалии.
Установлено, что при недостатке фолиевой кислоты – птероилглутаминовой кислоты (или витамина В9), необходимой для синтеза пуриновых и пиримидиновых оснований некоторых аминокислот и ДНК – дефекты нервной трубки, в частности, анэнцефалия и расщепление позвоночника, наблюдаются намного чаще.
Кроме того, риск нарушения внутриутробного развития мозга может быть связан с:
- проблемами генетического характера (поскольку появление в семье младенца-анэнцефала увеличивает вероятность появления данной аномалии в последующих беременностях до 4-7%);
- персистирующими вирусными инфекциями матери;
- неконтролируемым сахарным диабетом, другими эндокринными патологиями и ожирением;
- негативным влиянием окружающей среды, в частности, ионизирующего излучения, провоцирующего спонтанны мутации;
- тератогенным воздействием химических веществ, в том числе, наркотических, а также алкоголя и лекарственных средств.
Патогенез
Закрытие уже сформированной нервной трубки происходит через 28-32 дня после зачатия, и патогенез анэнцефалии исследователи усматривают в нарушении формирования зачатка центральной нервной системы плода еще при образовании нервной пластины (между 23 и 26 днем после зачатия), с которой, собственно, и начинается стадия нейрулы, завершающаяся замыканием пластины в нервную трубку.
Суть нарушения морфогенеза головного мозга у эмбриона при данной аномалии заключается в том, что отверстие канала нервной трубки (нейропор) на переднем конце зародыша остается открытым.
Далее нервная трубка изгибается с образованием выступов для формирования дифференцированными нервными стволовыми клетками переднего, среднего и заднего мозга. А для образования полушарий головного мозга (конечного мозга) крыловидная пластинка среднего мозга должна расшириться. Но поскольку передний нейропор вовремя не закрылся, формирование черепа приобретает аномальный характер, и морфология мозговых тканей изменяется, теряя свои функции.
Учитывая ведущую роль в эмбриональном развитии и контроле формирования органов и тканей плода гомеозисных или гомеотических генов (генов HOX или морфогенов), которые расположены на разных хромосомах и содержат последовательности ДНК кодирующие белковые транскрипционные факторы, следует учитывать возможность нарушения нейруляции на генном уровне. [5]
Симптомы анэнцефалии
Несмотря на индивидуальные черты внешности новорожденных, имеются явные внешние признаки детей с анэнцефалией.
Сразу же после родов видны первые признаки данного врожденного дефекта: деформированный череп младенца с отсутствующими костями его свода – затылочной или теменной; возможно и частичное отсутствие лобной кости или, реже, височных. Нет полушарий головного мозга и мозжечка, а в не покрытом кожей дефекте черепа может быть обнаженная ткань (глия), либо имеющиеся структуры – ствол мозга, не до конца сформированные базальные ядра переднего мозга – прикрыты тонкой мембраной из соединительной ткани. [6]
Еще одним внешним признаком являются заметно выдающиеся из орбит глазные яблоки, что объясняется недоразвитием лобной кости черепа, которая образует верхний край глазных впадин.
В 80% случаев анэнцефалию не сопровождают другие врожденные аномалии, но может наблюдаться расщепление мягкого неба (волчья пасть). [7]
Что такое анэнцефалия плода?
Анэнцефалия является серьезным дефектом развития центральной нервной системы, при котором мозг и свод черепа сильно деформируются. Мозг и мозжечок уменьшаються в размерах или отсутствуют, но задний мозг присутствует. Анэнцефалия является частью спектра дефекта нервной трубки (ДНТ). Этот дефект возникает, когда нервная трубка не закрывается в течение третьей-четвертой недели развития, что приводит к потере плода, мертворождению или смерти новорожденного.

Анэнцефалия плода, как и другие формы ДНТ, обычно следует многофакторной схеме передачи, с взаимодействием множества генов, а также факторов окружающей среды, хотя ни гены, ни факторы окружающей среды не охарактеризованы хорошо. В некоторых случаях анэнцефалия может быть вызвана аномалией хромосомы, или она может быть частью более сложного процесса, включающего дефекты одного гена или разрушение амниотической мембраны.
Анэнцефалия может быть обнаружена пренатально с помощью ультразвукового исследования (УЗИ) и может быть впервые заподозрена в результате скринингового теста на повышенную сывороточную альфа-фетопротеин (АФП). Есть информация, что фолиевая кислота является эффективным профилактическим средством, которое снижает потенциальный риск анэнцефалии и других дефектов нервной трубки приблизительно на две трети.
Причины анэнцефалии
Анэнцефалия обычно является изолированным врожденным дефектом и не связана с другими пороками развития или аномалиями. Подавляющее большинство единичных случаев анэнцефалии являются многофакторными по своему типу наследования, что подразумевает взаимодействие нескольких генов с агентами окружающей среды и случайными событиями.
Адекватное потребление фолиевой кислоты во время беременности защищает от анэнцефалии. Воздействие агентов, которые мешают нормальному метаболизму фолата в критический период развития нервной трубки (до 6 недель после последней менструации) увеличивает вероятность дефектов нервной трубки (ДНТ).
Было установлено, что вальпроевая кислота, противосудорожные средства и другие антиметаболиты фолиевой кислоты увеличивают вероятность возникновения ДНТ, когда воздействие происходит на ранних стадиях развития. Хотя эти индуцированные ДНТ обычно вызывают расщепление позвоночника, вероятность анэнцефалии, вероятно, также увеличивается.
Гипертермия у матери также может быть связана с повышенным риском развития ДНТ; поэтому беременным женщинам следует избегать горячих ванн и других сред, которые могут вызвать кратковременную гипертермию. Аналогичным образом, лихорадка на ранних сроках беременности также была отмечена как фактор риска развития анэнцефалии и других дефектов нервной трубки.
Преждевременный разрыв плодных оболочек (ПРПО) — это состояние, возникающее в результате разрыва амниотической оболочки. Она может вызвать разрушение нормально сформированных тканей во время развития, включая структуры головы и мозга. Анэнцефалия, вызванная ПРПО, часто отличается наличием остатков амниотической мембраны. Риск рецидива анэнцефалии, вызванной этим механизмом, ниже, и риск не изменяется при использовании фолиевой кислоты.
Другие возможные факторы риска развития анэнцефалии плода у матери включают:
Однако неясно, как эти факторы могут влиять на риск возникновения анэнцефалии.
Осложнения
Анэнцефалия всегда смертельна. Полигидрамнион (многоводие) является распространенным осложнением во время беременности, и пациентки могут испытывать значительный дискомфорт от абдоминального растяжения, которое сопровождает это заболевание. Возрастает риск преждевременных родов.
Поскольку у лиц с анэнцефалией гипофиз может отсутствовать, повышается риск развития беременности в послеродовом периоде. В этих случаях может потребоваться индуцирование родов. Частота патологических проявлений плода во время родов увеличивается.
Диагностика
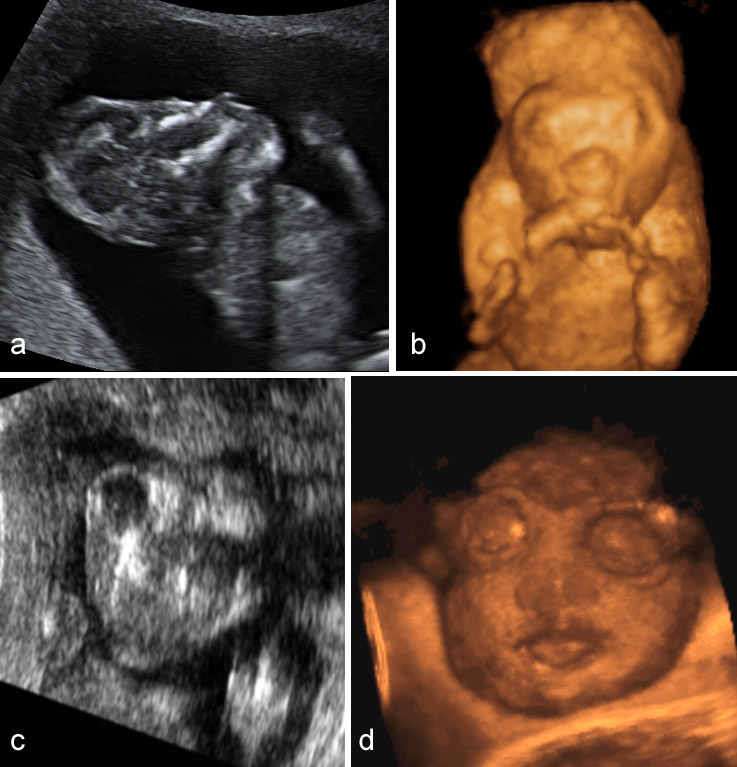
Врачи могут диагностировать анэнцефалию во время беременности или сразу после рождения ребенка. При рождении аномалии черепа можно обнаружить легко. В некоторых случаях часть скальпа отсутствует вместе с черепом.
Пренатальные тесты на анэнцефалию включают в себя:
- Анализ крови. Высокий уровень белка печени альфа-фетопротеина может указывать на анэнцефалию.
- Амниоцентез. Жидкость, извлеченная из амниотического мешка, окружающего плод, может быть изучена для поиска нескольких маркеров аномального развития. Высокие уровни альфа-фетопротеина и ацетилхолинэстеразы связаны с дефектами нервной трубки.
- УЗИ. Высокочастотные звуковые волны могут создавать изображения (сонограммы) развивающегося плода на экране компьютера. Сонограмма может показать физические признаки анэнцефалии.
- МРТ-сканирование плода. В результате воздействия магнитного поля и радиоволн получаются изображения плода. МРТ-сканирование плода дает более детальные изображения, чем ультразвуковое исследование (УЗИ).
Лечение
Лечения нет. Дети с этим расстройством умирают в течение нескольких часов. Врач сосредоточиться на обеспечении благоприятной среды, в которой семья сможет прийти к согласию с диагнозом и подготовиться к потере.
Семьям, которые не знают о диагнозе до рождения или которым диагноз еще не поставлен, вероятно, понадобится дополнительная эмоциональная поддержка и, возможно, консультация по вопросам, связанным со скорбью. Семьи, у которых было некоторое время, чтобы приспособиться к диагнозу до родов, и у которых была возможность начать процесс скорби раньше времени, могут показаться хорошо подготовленными, но им также понадобится достаточное время, чтобы оплакать и завершить роды. Во многих случаях может быть полезным присутствие членов семьи, друзей или священнослужителей.
Чувство вины — это нормальная реакция родителей ребенка с серьезными врожденными дефектами. Привлечение генетических консультантов, если таковые имеются, может быть особенно полезным для родителей в этой ситуации из-за их опыта работы с широким спектром врожденных дефектов.
При своевременной пренатальной диагностике этого смертельного расстройства паре должна быть представлена возможность прерывания беременности.
Как предотвратить анэнцефалию?
Методы предотвращения анэнцефалии включают следующее:
- Правильное питание. Употребление питательных продуктов и прием витаминных добавок до и во время беременности может помочь предотвратить врожденные дефекты нервной трубки. Получение достаточного количества фолиевой кислоты очень важно в период беременности. Женщинам детородного возраста следует ежедневно принимать поливитаминные добавки, содержащие не менее 400 мкг фолиевой кислоты, поскольку большинство женщин не получают достаточно фолиевой кислоты только из пищи. Синтетическая форма витамина легче усваивается организмом, чем форма, которая естественным образом содержится в пищевых продуктах.Хорошими источниками фолиевой кислоты являются листовые зеленые овощи, сушеные бобы, апельсины и апельсиновый сок.
- Добавки фолиевой кислоты: Беременным женщинам, которые ранее родили ребенка с дефектом нервной трубки, может потребоваться большее количество фолиевой кислоты во время беременности. Женщины должны поговорить со своими врачами о рекомендуемом количестве фолиевой кислоты. Предполагается, что женщины, у которых была предыдущая беременность с дефектом нервной трубки, должны принимать 4 мг фолиевой кислоты, начиная с одного-двух месяцев до зачатия до их первого триместра беременности, под наблюдением врача.
Прогноз
Анэнцефалия смертельна во всех случаях из-за серьезного порока развития мозга. Значительная часть всех анэнцефальных плодов мертворождена или прерывается самопроизвольно.
Прогноз новорожденного при рождении живым исключительно плох; Смерть живого ребенка неизбежна и чаще всего наступает в раннем неонатальном периоде.
Большинство новорожденных умирают в течение первых нескольких часов или дней жизни, хотя у 10% новорожденных продолжительность жизни может достигать до одной недели.
Хотя у одного ребенка может развиться анэнцефалия, имейте в виду, что риск повторных беременностей с таким же больным ребенком очень низка.

Прийти и не остаться, но оставить нам так много.
В конце октября тест показал две полоски. Мы были очень счастливы, это была желанная и долгожданная беременность. Решили, что никому говорить не будем до тех пор, пока не станет заметно.
Жизнь шла своим чередом, мы обсуждали как будет, когда родится малыш, думали о том, когда скажем дочке, что скоро у нее появится братик или сестренка, одним словом - были счастливы грядущим переменам в жизни. Встречая новый год, говорили малышу, что в следующем году Дед мороз принесет ему подарок.
И наступил "тот самый день", когда мы должны были первый раз идти на узи. Даже сейчас помню как было жутко холодно в тот день. Мы с мужем приехали в клинику, дождались пока позовут и зашли в кабинет. "У вас будет мальчик",- сказали нам, мы с мужем переглянулись и заулыбались. Потом врач долго водила датчиком по животу, всматривалась в экран и ничего не говорила в ответ на мои вопросы "все ли в порядке". Пришла еще одна врач, и они вместе смотрели на экран. И было понятно, что что-то не так. И тогда мы услышали фразу, которая до сих пор иногда эхом звучит у меня в ушах: "У вашего малыша врожденный порок, на 100% не совместимый с жизнью". И далее прозвучало: "Это абсолютное показание к прерыванию беременности на любом сроке". На мой вопрос: "А если не прерывать?", последовал вполне шаблонный ответ: "Вы же молодые еще, зачем вам это надо? Потом родите себе нормального ребеночка". И далее "страшные" рассказы и предложение показать картинки из интернета как все это выглядит.
Как мы вышли из клиники и доехали домой, я не помню. Было ощущение, что все это не со мной, что все это неправда. Первое, что прочитала в интернете:
"Анэнцефалия"- внутриутробный порок развития плода, который формируется на ранних сроках беременности. Порок 100 % летален. 50 % плодов с анэнцефалией погибают внутриутробно, а другие 50 % детей рождаются живыми и в 66 % случаев могут прожить несколько часов, некоторые живут несколько дней. При обнаружении анэнцефалии строго показано прерывание беременности вне зависимости от срока выявления порока.
И читала, искала, надеялась, что может быть есть исключения.
На следующий день мы поехали в другую клинику, в надежде на ошибку врачей или аппарата узи. Сделали обычное узи - диагноз подтвердился, направили на 3D узи - сомнений в ошибочном диагнозе больше нет, мы все увидели своими глазами.
Там на экране мы смотрели на нашего малыша. Он был такой маленький, такой красивый! Он двигал ручками и ножками, переворачивался - он жил! И…аппарат узи выключили и выписали нам направление на прерывание беременности, отправив в соответствующее акушерское отделение на консультацию. Там даже не обсуждалась тема "вы когда подумаете и что-то решите, приходите", там обсуждалось так: "чем быстрее ляжете на прерывание, тем быстрее обо всем забудете". На мои попытки объяснить, что я не готова ничего прерывать и узнать, что будет если оставить, я слышала все те же ответы: "Зачем вам это надо, еще так долго мучится до конца беременности", "Никто не сохраняет такие беременности", "Вы что думаете, вы одна такая? У нас вон все отделение таких как вы лежит и ничего". Когда я попросила рассказать только по части здоровья и течения беременности, услышала очередные страшные истории о том, что "все умрут". Сказали приходить завтра к назначенному времени на госпитализацию.
Я помню ощущение беспомощности и непонимания. Это система, жесткая отработанная система, в ней нет исключений и других вариантов. Врачи, видя на экране, что с малышом что-то не так, перестают видеть во мне беременную женщину, ждущую Ребенка, а моего ребенка как человека в принципе, они уже даже не говорят о нем как о человеке, живом человеке. Они говорят: "плод с аномалиями", они рассказывают мне про уродство и невозможность на это смотреть. Но для меня-то он сын, для меня - он мой ребенок. И как же это унизительно и страшно, что столкнувшись с нашей системой здравоохранения, я вынуждена отстаивать право на жизнь своему ребенку и при этом объяснять почему. Я чувствовала себя так, как будто я стою в поле, и навстречу мне дует сильнейший ветер, сметающий все на своем пути, и нет возможности ни спрятаться, ни переждать. Либо повернуться спиной и тогда порыв ветра унесет, куда нужно ему, либо стоять лицом к ветру и пытаться идти навстречу ему, туда, куда нужно мне, очень медленно, через сопротивление, через боль, но все таки идти.
Вечером я пыталась найти в интернете случаи, когда женщины оставляли детей с таким диагнозом и прочитать про их опыт. На каком-то из форумов видела, что у кого-то знакомая через это прошла, но без подробностей. Все, больше ничего. Ни статистики, ни опыта других людей, ни рассказов.
На следующий день, я поняла, что на самом деле решение внутри я уже приняла. Я хочу дать малышу все, что смогу: свою любовь, возможность прожить столько, сколько захочет он, пусть даже это будет только внутриутробная жизнь и родить его естественным путем. И больше ни какие узи, анализы и прочие медицинские процедуры не нужны. При этом я поняла и приняла то, что шансов на чудо нет и теперь нужно научиться с этим жить.
В начале беременности мы с мужем обсуждали вопрос родов. Мне хотелось либо домашние роды, либо "естественные роды" в роддоме по контракту. У меня на тот момент уже была договоренность с доулой на сопровождение. После того как "обстоятельства изменились", я ей написала об этом. В ответ я получила очень чувственное письмо с поддержкой и фразой, что договоренность на сопровождение в родах- в силе. Это для меня было лучом света, она сразу поддержала мое решения и была готова помочь.
Далее начался "марафон" по поиску места где рожать.
Для меня было важно, чтобы были соблюдены некоторые важные вещи. Это роды без вмешательств, если она не требуется; я рожала в роддоме первого ребенка и последствия ненужной медицинской помощи прочувствовала. Это возможность сразу после родов побыть с малышом; если ему суждено умереть через несколько минут, я бы хотела эти минуты провести с ним на руках. И возможность похоронить малыша по-человечески, на каком бы сроке он ни родился; т.е. чтобы тело отдали нам, а не утилизировали как абортированные отходы.
Я позвонила в несколько центров, которые специализируются на "естественных родах" с вопросом можно ли заключить контракт в моем случае. "Вряд ли это получится, т.к. на естественные роды мы берем только когда все в порядке".
Родственники находили контакты "знакомых" акушеров и врачей, работающих в РД и ЖК. И все разговоры сводились к одному. "Такая ответственность мне не нужна". "Это вариант со 100% детской смертностью и для статистики роддома это совершенно не нужно". "Жизни ребенка ничего не угрожает, какие естественные роды, вы о чем? Быстро простимулируют и вытащат". "Ребенка сразу заберут в реанимацию, даже если будет понятно, что его не спасти, никто не даст его вам на руки". Акушеры, не имеющие ни одного(!) случая таких родов в своей практике, убеждали меня как эти роды могут быть опасны для моей жизни и лучше бы беременность прервать.
Стало понятно, что родить в роддоме (даже по договоренности, когда врач предупрежден) так как мне бы хотелось - не получится, что уж говорить о "просто вызвать скорую и поехать в ближайший роддом". Решили, что поездка в роддом будет только в экстренном случае.
Начали обдумывать вариант домашних родов с акушеркой. Муж не очень одобрял этот вариант, т.к. сильно переживал за меня. Но согласился встретиться и поговорить с акушерками. Тщательно выбирали акушерку, нашли "самую подходящую" по отзывам и советам, самую понимающую. Я надеялась, что после этой встречи все устаканится и решится. Какое же сильное разочарование меня ждало, когда на этой встречи акушерка боялась этих родов больше чем я. Она наговорила столько опасений и страшилок (в присутствии мужа), не имея ни одного случая таких родов и не общаясь ни с одним человеком, кто бы имел такой опыт. Естественно, что как только мы вышли, муж мне сразу сказал: никаких домашних родов! Это и понятно, я целый месяц ему рассказывала про этих акушерок, какие они замечательные, и на встрече они ответят на все твои вопросы, развеют сомнения и опасения. Да и сама я тоже не была готова к такой "помощи" в родах.
На следующий день моя доула сказала: "нам надо искать опыт таких родов и собрать хоть какую-то статистику". Она писала иностранным акушеркам, я искала в интернете. И случилось чудо! Иностранные акушерки ответили, рассказали про свой личный опыт принятия таких родов - никаких угроз и опасностей, все роды прошли благополучно. Мы нашли иностранный сайт на английском языке, полностью посвященный деткам с таким диагнозом! На сайте было много информации и много личных историй людей, которые пережили такое. Я с помощью он-лайн переводчика его читала и понимала, что я не одна! Там были истории людей из разных стран, которые описывали свой опыт, свои чувства и переживания. Я написала письмо создательнице сайта с просьбой о необходимой мне информации. Собранный ею опыт (более чем 700 случаев) о таких родах по всему миру говорил о том, что никакой "особенной" угрозы нет и что домашние роды тоже были и все(!) прошли благополучно. В дальнейшем я продолжила с ней переписку (большое спасибо девушке, помогающей мне с переводом), она поддерживала меня морально и отвечала на все мои вопросы.
И с каждым новым хорошим известием, с каждой нашей новой маленькой победой было чувство как затихает тот ветер, как легче становится идти. И что где-то по бокам он продолжает дуть со страшной силой и ничего не изменилось, а на моем пути есть пространство, как коридор, в котором он затихает и я могу, могу идти вперед и мне не нужно больше так сильно сопротивляться.
Было решено: рожать я буду дома с доулой и, в случае необходимости, вызовем скорую и поедем в ближайший роддом.
Вернусь немного назад, к моменту, когда мы узнали диагноз. В это время о том, что мы ждем малыша, знали только ближайшие родственники. Через несколько дней мы сообщили им "новость" и свое решение о сохранении беременности. Все, конечно, очень сожалели и переживали, но не все приняли наше решение идти до конца. Просили "подумать о тех, кто меня окружает", говорили "им будет тяжело все это время быть рядом со мной", призывали не "строить из себя жертву", а "быстро все закончить и забыть".
Около месяца я вообще не хотела ни с кем видеться и общаться, выходила из дома только по необходимости. Было сложно морально и нужно было все осознать. Я много плакала и думала о жизни и о смерти, о том как неожиданно все может в жизни получиться, и что месяц назад я даже представить не могла, что такое бывает в принципе. Я училась жить, принимая это душой, не страдая из-за несправедливости, не пытаться это пережить, а суметь прожить.
Тем временем живот становился все заметнее, дальше продолжать прятаться дома было сложно. Знакомые, которые замечали беременность, начинали поздравлять, и я, начиная плакать, говорила, что не все так хорошо, как хотелось бы и, не вдаваясь в подробности, говорила, что у малыша врожденный порок развития и жить после рождения он не сможет. Большинство знакомых сразу сочувствовали и поддерживали, и это придавало сил. Но были и такие, кто осуждал меня за то, что я в принципе пошла на узи и что нельзя доверять анализам и врачам; говорили, что "я обязана надеяться на лучшее и не думать о плохом". Конечно, мне было трудно это слушать.
И еще я поняла что значит по-настоящему поддержать другого человека в трудный момент. Это значит дать (почувствовать, сказать, сделать) то, что нужно сейчас именно ему, а не то, что кажется правильным мне.
К концу беременности вокруг меня было много людей, которые меня поддерживали. И, пользуясь случаем, я бы хотела сказать, что я очень благодарна и признательна каждому из вас. Каждому, кто был со мной рядом, кто помогал и поддерживал. Спасибо!
Напишу еще несколько слов о моих внутренних ощущениях и переживаниях во время беременности. Конечно, было бы идеально, если, приняв решение, дальше становилось все легче и проще, но так не получалось. Помимо тех принятий, осознаний и ощущения счастья, что малыш в данную минуту живет с нами, время от времени поднимались страхи и переживания, становилось больно на душе, опускались руки, всплывало чувство вины. То хотелось, чтобы все быстрее закончилось, то наоборот, был страх приближающихся родов и смерти малыша, и не хотелось его отпускать. Моя доула как-то написала мне, что это "
Как схватки в родах. Накатывает, отпускает, отдыхаем, опять накатывает".
Было сложно готовиться и к рождению и к смерти одновременно, и потребовалось время, чтобы понять, что я не должна делать выбор, что любовь и горе могут быть вместе.
Но при всем при этом, при всех сменяющихся друг на друга чувствах, ни одного раза, даже в самые трудные минуты, я не пожалела о своем решении. И эта уверенность и теплота, там внутри: в душе и в сердце, была для меня маяком, тем маяком, который светит даже тогда, когда море бушует и плыть по нему очень трудно.
Роды сложились так, как мне хотелось: дома, с доулой и с мужем. Я очень благодарна мужу, за то, что в этот момент он был рядом и поддерживал меня, хотя я знаю, как сложно ему было принять это решение.
Начались роды в 43 акушерских недели, ровно через полгода после того, как мы "узнали". Малыш умер в родах. Я помню как он последний раз ударил меня ножкой и наступила тишина, он ушел. Сами роды были не простые, потужной период затянулся на 6 часов, т.к. малыш продвигался очень медленно из-за нестандартных пропорций головки и плечиков. Но мы с ним справились. Сынок помогал мне изо всех сил, сколько мог, я это чувствовала. Он родился такой большой и крепкий, в нем чувствовалось столько силы!
Спасибо моей доуле, что всю беременность и роды она была со мной. Твоя мудрость, спокойствие и поддержка для меня неоценимо значимы и велики!
Я счастлива, что роды сложились дома, что я смогла полежать рядом со своим малышом, погладить его, поговорить с ним, подержать его на ручках и попрощаться с ним.
Конечно, я не хочу пережить такое еще раз, но и забыть все это я тоже не хочу. По советам с сайта, мы сделали памятные фотографии и отпечатки его ручки и ножки. Теперь у нас есть память о нем и о его присутствии в нашей жизни - настоящий "маленький след".
Сейчас, когда я дописываю этот рассказ, моему малышу был бы почти месяц. Это так мизерно мало по сравнению с Жизнью и так несказанно много по сравнению со Смертью!
Спасибо тебе, сынок, ты научил нас ценить жизнь, ценить друг друга и ценить то счастье, что уже у нас есть!
Наш малыш был с нами 290 дней. Это была его жизнь! Он рос и знал, что у него есть мама и папа, которые его любят. Я верю в то, что он был счастлив!
Ты всегда будешь с нами - в наших сердцах, ангел мой, Егор!
С мамой Егора можно связаться через почту сайта webmaster
Читайте также:


