Эндопротезы для первого плюснефалангового сустава

При поражении суставов стопы возникает боль и ограничение подвижности, появляется хромота, затрудняется подбор удобной обуви.
В случаях, когда страдают малоподвижные суставы наилучший результат даёт артродез суставов.
Однако, для тех суставов, движения которых важны для нормальной ходьбы целесообразно выполнение эндопротезирования.
Эта операция показана при заболеваниях и деформациях суставов пальцев, в первую очередь – первого плюснефалангового (сустав в основании большого пальца), а также межфаланговых суставов 2-го, 3-го и 4-го пальцев.
Показания к эндопротезированию первого плюснефалангового сустава стопы
Первый плюснефаланговый сустав – основной сустав большого пальца. При явлениях артроза движения сопровождаются стойкой болью, а тугоподвижность сильно ограничивает возможность ходить и, особенно, бегать. Кроме того, артроз этого сустава часто сопровождается появлением костных шипов, которые деформируют стопу и затрудняют ношение обуви.
Этот сустав часто подвержен травмам. Вывих, внутрисуставной перелом и даже сильный ушиб могут способствовать развитию такого заболевания как артроз.
Межфаланговые суставы пальцев стопы часто подвергаются контрактуре при их деформации. Даже при устранении причины деформации, подвижность в межфаланговых суставах может не восстановиться.
В чём особенности операции?
Эндопротез для этого сустава сконструирован таким образом, чтобы обеспечить максимальную подвижность сустава после операции.
Методика операции предусматривает минимальное удаление костной ткани и сохранность всех сухожилий, необходимых для нормальных движений сустава.
Эндопротезирование плюснефалангового сустава может быть полным или однокомпонентным. В первом случае эндопротез состоит из двух компонентов: один замещает разрушенную суставную поверхность плюсневой кости, другой – суставную поверхность фаланги первого пальца. Однокомпонентное эндопротезирование предполагает установку только одной искусственной суставной поверхности – головки плюсневой кости.
Как выполняется операция?
Операция эндопротезирования плюснефалангового сустава имеет стандартные для операций эндопротезирования этапы.
В большинстве случаев после операции необходима лишь разгрузка переднего отдела стопы. С этой целью применяется ношение специального типа обуви – туфель Барука. На следующий после операции день можно начинать разработку движений в суставе.
Реабилитация
После эндопротезирования плечевого сустава, как и после любого серьезного хирургического вмешательства, необходим восстановительный период. Полноценное восстановление функций плюснефалангового сустава не обременительно: для вас определят длительность режима ограничения нагрузок и разработают программу физиотерапевтических процедур. Как правило, необходима ходьба в туфлях Барука в течение нескольких недель.
Уже в день хирургического вмешательства разрешено вставать. Движения в оперированном суставе под контролем специалиста-реабилитолога можно выполнять уже на следующий день.
Через 2-3 дня возможна выписка из стационара домой.
Результат эндопротезирования
 |
Эндопротезирование позволяет нормализовать функцию первого плюснефалангового сустава, а, следовательно, и всей стопы.
Происходит заметное улучшение качества жизни:
- прекращается боль,
- восстанавливаются движения, столь необходимые для ходьбы и бега,
- становится возможной повседневная и даже спортивная активность,
Щадящая методика выполнения операции и применение высококачественных эндопротезов обеспечивает отличный результат, полностью нормализуя функцию стопы.
Операция непродолжительна и не требует долгого периода иммобилизации гипсовыми повязками. Современные методики анестезии делают операцию безболезненной и безопасной. Реабилитация в послеоперационном периоде не сложна и не требует специальных дорогостоящих средств.
Возврат к обычной активности и работе возможен через 1,5-2 месяца после операции.
Какова стоимость операции?
В случае наличия у вас показаний к эндопротезированию плюснефалангового сустава в клинике Федерального бюро медико-социальной экспертизы (ФГБУ ФБ МСЭ) мы можем оформить необходимые документы для получения квоты. Платить ни за операцию, ни за эндопротез в этом случае не придётся. Однако надо понимать, что получение квоты, как правило, сопряжено с оформлением некоторых документов и определённым (иногда длительным) сроком ожидания операции.
Полис ОМС (обязательного медицинского страхования) есть у каждого и обратиться в клинику Федерального бюро медико-социальной экспертизы (ФГБУ ФБ МСЭ) возможно, имея лишь паспорт и полис ОМС (любого региона!).
При необходимости операции эндопротезирования, всё лечение (госпитализация, операция, лекарства, реабилитация), за исключением необходимых в некоторых случаях имплантов, оплачиваются вашим полисом.
Стоимость самих имплантов (эндопротезов) очень различна и зависит от индивидуальных особенностей пациента.
Имейте в виду, что на госпитализацию может быть некоторая очередь!
Если нет возможности ждать очереди, то можно воспользоваться платными услугами клиники. Стоимость лечения в этом случае рассчитывается индивидуально с учётом необходимого срока пребывания, включения реабилитационных процедур, а также от условий комфортности — одно- или двухместная палата. Эта стоимость, конечно, окажется ниже, чем цена услуги в частной клинике (см. ниже).
Безусловно, сильной стороной клиники ФГБУ ФБ МСЭ является возможность комплексной реабилитации по разумной цене.
Стоимость зависит от цены собственно эндопротеза. Большинство наиболее распространённых эндопротезов стоят в пределах 60-100 тысяч рублей. Подбор подходящего эндопротеза – одна из важнейших составляющих успеха операции.
В целом, стоимость услуги по эндопротезированию плюснефалангового сустава в условиях клиники “Союз” составляет от 320 000 рублей.
Перед госпитализацией составляется более точная смета на лечение, которая учитывает индивидуальные особенности каждого пациента, тип необходимого ему эндопротеза и включает необходимые ему дополнительные условия или услуги.
Предварительно оценить стоимость услуги можно непосредственно на очной консультации у специалиста.
Видеоотзывы

Романова Мария
Прием и лечение пациентов производится в клинике ФГБУ Федеральное бюро медико-социальной экспертизы по адресу улица Ивана Сусанина, 3 (часы приема и схема проезда).

Hallux rigidus – это дегенеративный артрит первого плюсне-фалангового сустава стопы, сустава у основания большого пальца. Данное поражение сустава вызвано износом суставных поверхностей. Со временем сустав поражается настолько, что палец становится “ригидным”, то есть уменьшается амплитуда движений в суставе, вплоть до полного их исчезновения. Данное заболевание может возникать и после травм, и без видимой причины.
Анатомия
Сустав у основания большого пальца называется плюснефаланговым суставом, ПФС. Как и любой другой сустав в организме человека, первый плюснефаланговый сустав имеет суставной хрящ. Если хрящ повреждается, то он практически не восстанавливается, а меняет структуру (появляются признаки дегенерации) и, в конечном итоге, разрушается.
С развитием заболевания вокруг сустава начинают формироваться костные шипы. Шипы или костные выросты могут ограничить движения в суставе, особенно разгибание большого пальца. Это движение является основным во время ходьбы, когда пятка уже оторвалась от поверхности и нагрузка приходится на большой пальцы стопы и головки плюсневых костей.
Причины
О причинах развития данного заболевания точно неизвестно. Считается, что во многих случаях заболевание начинается с повреждения суставного хряща, выстилающего сустав. Травма запускает дегенеративный процесс, который может длиться годами, прежде чем понадобится лечение.
В других случаях дегенеративный артрит возникают без каких-либо серьезных травм. Это говорит о том, что могут быть и другие причины для развития этого заболевания. Незначительные различия в анатомии стопы у разных людей делает одних более предрасположенными к развитию hallux rigidus. Эти особенности приводят к тому, что у предрасположенных к данному заболеванию людей нагрузка на первый плюснефаланговый сустав больше.
Симптомы
При развитии данного заболевания возникают две проблемы - боль и потеря движений в первом плюснефаланговом суставе. Если уменьшается амплитуда движений в первом плюсне-фаланговом суставе стопы, то нарушается функция переката стопы и возникает хромота. Так как ходьба болезненна, то возникшая хромота называется щадящей.
Диагноз
Диагноз обычно очевиден при медицинском осмотре. Для определения степени изменений в суставе и вокруг сустава необходимо выполнение рентгеновского снимка стопы (рентгенограммы).
Лечение
Консервативное лечение
Лечение начинается с назначения противовоспалительных препаратов. Препараты указанной группы уменьшают боль, отек и замедляют развитие дегенеративного артрита. Можно подобрать специальную обувь с жёсткой подошвой, которая не позволит стопе изгибаться во время ходьбы. Если ограничить разгибание пальцев во время ходьбы, то можно уменьшить проявления артрита первого плюснефалангового сустава. Врач может назначить инъекцию кортизона в сустав - данная процедура даёт временное облегчение.
Оперативное лечение
Если консервативное лечение безуспешно, то выполняется оперативное лечение. В настоящее время существует несколько методик операций при данной патологии.
Операция Брандеса
При операции Брандеса выполняют резекцию (удаление) основания основной фаланги первого пальца. Во время операции также удаляются все остефиты (шипы) на головке первой плюсневой кости. После этого в процессе реабилитации формируется сустав, в котором возможны свободные движения между первой плюсневой костью и первой пястной костью. Костные фрагменты фиксируются в правильном положении с помощью спиц или специальных фиксаторов. После операции необходимо носить гипсовую или пластиковую шину.
Артродез первого плюснефалангового сустава
Многие хирурги для лечения атроза первого плюсне-фалангового сустава применяют артродез. Смысл данной операции в том, чтобы создать условия для сращения между собой первой плюсневой кости и основной фаланги первого пальца. Таким образом, движений между этими костями не будет, но и боли также не будет.
Для выполнения артродеза выполняется разрез в области плюснефалангового сустава. Суставные поверхности, хрящ и лежащая под ним плотная кость, удаляются. С помощью специального фиксатора фрагменты костей прижимаются друг к другу - таким образом создаются условия для сращения. Полное сращение занимает около трех месяцев. При восстановлении после данной операции необходимо ношение специальной обуви, необходимо, чтобы улучшить походку и избавиться от хромоты.
Эндопротезирование первого плюснефалангового сустава
Многие хирурги рекомендуют эндопротезирование первого плюснефалангового сустава. В настоящее время есть несколько конструкций эндопротезов данного сустава. При выполнении этой операции одна или обе суставных поверхностей удаляются, затем костные фрагменты обрабатываются специальными инструментами. Имеются разные размеры компонентов. Подбирается необходимый размер - тот, который наиболее плотно фиксируется в костном фрагменте и обеспечивает необходимый диапазон движений. Затем устанавливаются непосредственно компоненты эндопротеза. Послеоперационная рана послойно ушивается. В зависимости от конструкции и производителя компоненты могут быть пластиковыми или металлическими.
Эта процедура, как правило, облегчает боль и сохраняет полную амплитуду движений в суставе. Основным недостатком этой операции является то, что искусственный сустав может со временем изнашиваться, и существует вероятность, что потребуется ревизионная операция.
Реабилитация
Реабилитация после консервативного лечения
Если врач рекомендует консервативное лечение, то при соблюдении всех рекомендаций улучшение может наступить через несколько дней. Как правило, назначаются противовоспалительные средства, такие как индометацин, диклофенак, ибупрофен. Иногда рекомендуется внутрисуставная инъекция кортикостероидов. Необходимо подобрать специальную обувь. Чтобы появился эффект от проводимого лечения надо разгрузить стопу на срок до нескольких недель.
Реабилитация после оперативного лечения
Реабилитация после хирургического лечения занимает не менее восьми недель. Скорее всего, в раннем послеоперационном периоде необходима гипсовая шина и костыли, чтобы исключить нагрузку на ногу. Перевязки проводятся по назначению врача. Швы снимаются на 10 - 14 сутки.
В течение практически всего периода реабилитации необходимо ношение специальной обуви или гипсовой шины (в зависимости от операции). Необходима консультация физиотерапевта для назначения курса физиолечения. Врач ЛФК разработает курс упражнений для поддержания тонуса мышц в послеоперационном периоде.
Эндопротезирование I плюснефалангового сустава – это замена части или полностью всего сустава искусственным аналогом.
Субтотальное эндопротезирование, когда заменяется только часть сустава.
При тотальном эндопротезировании заменяется суставная поверхность I плюсневой кости и проксимальной фаланги I пальца искусственным аналогом.
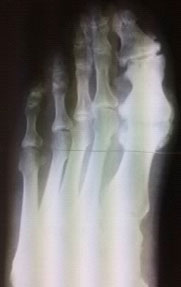
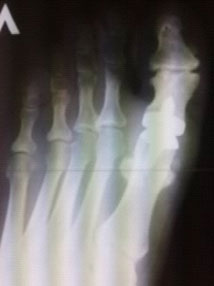
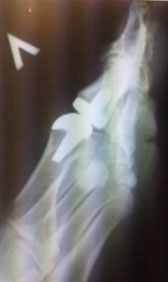
Показания
- остеоартроз 1-го плюснефалангового сустава (ПФС) 3-4 степени разной этиологии.
Исторический очерк
Первым, кто описал дегенеративную болезнь I ПФС был Davies-Colley в 1887г. Годом позже J.M. Cotterill дополнил это описание и назвал эту патологию Hallux Rigidus.
Развитие эндопротезирования IПФС можно разделить на два этапа:
- I. (с 1951 по 1988 гг.)
Первое упоминание в литературе касающееся эндопротезов I ПФС было в 1951г.(Endler). Эндопротезы I ПФС стопы начали активно разрабатывать, начиная с 1970 г. Первые имплантаты были изготовлены из металла или акрила.
Одно- или двуствольных навесных силиконовых имплантатов активно применяли, начиная с 1980 г. Осложнения, связанными с этими имплантатами, (реактивный синовит, нестабильность из-за износа, остеолиз, иммунный ответ на инородное тело, перелом и смещение компонентов), стали причиной разработки титановых прокладок, имплантатов из титана, из сплава кобальт — хрома, керамических имплантатов.
- II. (с 1988 по настоящее время)
Появление тотальных эндопротезов с металл-полиэтиленовым пара-трением.
Обзор имплантатов I ПФС
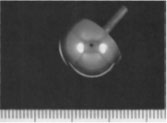
Seeburger design, first metatarsal head cup (1964)
Downey’s proposed
articulated ball-and-socket
implant (1965)

Swanson design, silicon single stemmed hemiimplant (1967)

Cutter metatarsophalangeal prosthesis (1971)

Weil modification of Swanson hemi-implant (1977)

DePuy two-component implant (1981)

Koenig total two-component implant (1988)

Kinetik Great Toe Implant System
Актуальность проблемы
- отсутствие тенденции к снижению заболеваемости деформирующего остеоартроза I плюснефалангового сустава;
- нарушение нормальной функции I ПФС приводит к расстройствам походки и нарушению опорной функции стопы в целом;
- большой процент неудовлетворительных результатов при использовании традиционных методов лечения (резекционная артропластика, артродез);
- неудовлетворенность пациентов результатами хирургического лечения;
- нарушение переката стопы при артродезе ПФС.
Противопоказания
- Воспалительные явления кожи или глубоких тканей стопы в момент выполнения операции либо в анамнезе (гнойный артрит, остеомиелит в области переднего отдела стопы).
- Трофические изменения вследствие хронических сосудистых заболеваний (облитерирующий атеросклероз, варикозная болезнь нижних конечностей, лимфодема).
- Наличие тяжелой соматической патологии, являющейся противопоказанием к проведению оперативного вмешательства.
- Психические расстройства.
- Беременность.
Предоперационное планирование
- Рентгенологическое обследование пациента, выявление рентгенологических признаков остеоартроза плюснефалангового сустава.
- До операции пациент должен быть обучен методике изометрических сокращений мышц бедра и голени, ходьбе при помощи костылей (в ортопедических ботинках) без опоры на больную конечность.
Операция
Положение больного на спине. Выполняется медиальный доступ к первому плюснефаланговому суставу. Резецируется 5–6 мм основания основной фаланги первого пальца, головка первой плюсневой кости. Резекция выполняется строго по продольной и вертикальной осям по резекционным блокам. Готовится ложе для компонентов эндопротеза.
Через 2 недели разрешается нагрузка на оперированную конечность. Через 6 недель выполняется контрольная рентгенография, оценка активных и пассивных движений. Окончательный результат оценивается через 6 месяцев после операции.
Site Navigation[Skip]
ЭНДОПРОТЕЗИРОВАНИЕ ПЕРВОГО ПЛЮСНЕФАЛАНГОВОГО СУСТАВА ПРИ HALLUX RIGIDUS
Г. М. КАВАЛЕРСКИЙ, А. Д. ЧЕНСКИЙ, А. А. СОРОКИН, М. Ю. ПРОХОРОВА
Первы й Московски й Государственны й Медицински й Университет Имени И. М. Сеченова
В данной статье отражены перспективы тотального эндопротезирования первого плюснефалангового сустава. Проанализированы результаты оперативного лечения 12 пациентов в ортопедическом отделении гКБ No 67 г. Москвы с 2010 по 2012 год по поводу артроза первого плюснефалангового сустава 3 стадии, которым было выполнено тотальное эндопротезирование первого плюснефалангового сустава. Проводится сравнительная оценка эндопротезов с парами трения керамика-керамика и металл-полиэтилен.
ключевые слова: эндопротез плюснефалангового сустава; артроз плюснефалангового сустава.
is article re ects the prospects of the total endoprosthesis of the rst metatarsophalangeal joint. We analyzed the results of surgical treatment of 12 patients at the orthopaedic department of city clinical hospital No67 of Moscow from 2010 to 2012 on osteoarthritis of the rst metatarsophalangeal joint stage 3, whom performed total endoprosthetics of the rst metatarsophalangeal joint. Compare the characteristics of endoprostheses with pairs of friction ceramic-ceramic and iron-polyethylene. e results showed that the application of total ceramic endoprosthesis of the rst metatarsophalangeal joint allows to eliminate pain and restore movement..
Key words: endoprosthesis of the rst metatarsophalangeal; osteoarthritis of the rst metatarsophalangeal joint.
Введение
задачи современной ортопедической хирургии в последние десятилетия значительно усложнились. В настоящее время ортопеды все чаще сталкиваются с проблемой дегенеративных заболеваний – артрозов первого плюснефалангового сустава [3].
Актуальность проблемы диагностики и лечения hallux rigidus определяется высокой заболеваемостью и функциональной значимостью первого плюснефалангового сустава [1, 2]. В среднем от данного заболевания страдают примерно 15–17% населения [4]. Проблемы, вызываемые этим заболеванием, глобальнее, чем могли бы показаться. При ригидности первого плюснефалангового сустава, как следствие артроза, возникает боль и ограничение тыльного сгибания, что влечет за собой изменение плюснефаланговой оси, смещение точки опоры на наружные отделы стопы, следовательно, и изменение биомеханической системы конечности со всеми вытекающими последствиями [7, 9].
При не эффективности консервативного лечения ортопеды вынуждены применить хирургическую тактику. оперативные методы лечения показаны больным с тяжелой (3 стадия) формой артроза первого плюснефалангового сустава[5, 6]. основными оперативными методами лечения Hallux rigidus является клиновидная остеотомия основной фаланги 1 пальца или шейки 1 плюсневой кости, артродез 1 плюснефалангового сустава, хейлэктомия, резекционная артропластика, тотальное эндопротезирование первого плюснефалангового сустава [6, 9].
целью исследования стало улучшения результатов лечения пациентов страдающих hallux rigidus, в связи с высокой частотой рецидивов и низкой удовлетворенностью результатами традиционного лечения (консервативное лечение, артродезирование, резекционная артропластика).
Материалы и методы
В данной статье представлены результаты лечения 12 пациентов с hallux rigidus, из них 7 мужчин (55%) и 5 (45%) женщин, проведенного в условиях ортопедического отделения гКБ No67 им. л.А. Ворохобова г. Москвы в период с 2010 по 2012 гг. средний возраст пациентов составил 59,5 лет (минимальный возраст в группе пациентов 42 года, максимальный – 73).
Для определения объема оперативного вмешательства проводили тщательное предоперационное планирование [5, 9]. Всем пациентам была произведена рентгенография обеих стоп, включая рентгенографию с нагрузкой и боковую проекцию оперированной стопы [10]. Контроль производился через 2, 6, 12 месяцев после операции. отчет был сделан для каждой стопы с использованием истории болезни, шкалы Kitaoka [12], клинического и плантоскопического метода, рентгенографии перед операцией и контроля после. Эти данные включали в себя протоколы операций, осложнения и субъективные ощущения пациентов. Для субъективной оценки боли в раннем и отдаленном послеоперационных периодах использовалась визуально-аналоговая шкала боли (ВАш) [8].
операции выполнялись под спинальной анестезией в положении пациентов на спине. Производили дорсомедиальный разрез с отсепаровыванием капсулы сустава. Выполняли резекцию основания основной фаланги первого пальца стопы толщиной около 4 мм под углом 90 градусов. При сращении сесамовидных костей с первой плюсневой костью выполняли мобилизацию с помощью желобоватого долота. По шаблону выполняли резекцию головки 1 плюсневой кости и на данном этапе подбирали правильный размер импланта. В каналы основной фаланги первого пальца и первой плюсневой кости по направителю и под контролем ЭоП устанавливали спицу Киршнера и рассверливали с помощью канюлированного сверла до метки. Вновь сформированный дистальный канал уплотняли под соответствующий размер ножки импланта. При необходимости использовали режущую поверхность компактора, позволяющую увеличить размер сформированного канала. Импактором устанавливали проксимальный компонент эндопротеза. с помощью пробного размера проверяли размер резекции и в случае необходимости проводили дополнительный опил. Далее проводили ступенчатое уплотнение ложа импланта с помощью компактора. устанавливали дистальный компонент. Важно обратить внимание на скошенность суставной поверхности. головка импланта должна указывать на подошвенную поверхность. Производили вправление сустава с ушиванием капсулы и наложением кожных швов. гипсовая иммобилизация не проводилась. В послеоперационном периоде движения в суставе начинали в первый же день после операции сразу после удаления дренажа с помощью двигательной шины, позволяющей осуществлять безболезненное движение в диапазоне от исходной точки до 30 градусов включительно в плантарном направлении и до 55 градусов – при дорсальной флексии. Активизацию начинали со второго дня после операции. При этом использовали специальную разгрузочную обувь, которую больной должен был носить в течение 4-х недель. Подъем по лестнице разрешался с 3-го дня после операции. через две недели после операции проводилась самомобилизация согласно инструкциям (при необходимости). через четыре недели разрешалась осторожная ходьба в твердой широкой стандартной обуви. После 8 недель проводился рентген-контроль и разрешалась полная нагрузка. Последующий рентген-контроль проводился через 6 и 12 месяцев после операции и затем ежегодно. Исходя из данных литературы, пациенты информированы о риске специфических осложнений: риск просадки импланта, расшатывания имплантов, повреждение в области комплекса сесамовидных костей, переломы протезов из-за образования моноклинного циркония и чрезмерных нагрузок при занятиях спортом [5, 6].
Результаты исследований
у всех пациентов уже в раннем послеоперационном периоде наблюдался незначительный болевой синдром (0–2 баллов по ВАш), восстановление объема движений и исправление деформации пальцев. Ранний послеоперационный период лишь у одного пациента с сопутствующей соматической патологией (сахарный диабет 2 типа, среднетяжелого течения. ожирение 2 ст. ) осложнился развитием краевого кожного некроза. В послеоперационном периоде через 12 месяцев наблюдались удовлетворительные результаты оперативного лечения (до 98 баллов по шкале Kitaoka), что подтверждалось субъективным мнением пациентов и объективным клиническим обследованием. Болевой синдром был полностью купирован. Движения в суставе восстановлены у всей группы пациентов. В процессе отсроченного наблюдения только в 1 случае избыточная резекция головки привела к возникновению серьезной проблемы – ятрогенного варусного отклонения первого пальца.
Обсуждение
Выводы
Несмотря на небольшое количество операций, в выборе хирургической тактики лечения проводимых при Hallux rigidus сохраняются разногласия относительно показаний к операции. Эндопротезирование первого плюснефалангового сустава – технически более требовательная операция, чем артродез, и требует тщательного планирования и подготовки. Тем не менее, эндопротезирование является единственным методом, достоверно позволяющим устранить болевой синдром и восстановить амплитуду движений в полном объеме. с целью подтверждения трибологических характеристик керамических протезов необходимо дальнейшее исследование. Для верификации повышенной износостойкостью эндопротезов с парой трения керамика-керамика по сравнению с протезами с парой трения металл-полиэтилен необходим больший материал исследований.
Заключение
Таким образом, тотальное эндопротезирование является перспективой развития в оперативном лечении артроза первого плюснефалангового сустава 3 стадии, требующее детального клинического изучения.
Список литературы
1. Альбрехт, Г.А. К патологии и лечению hallucis valgi // Русский врач. 1911. Т. 10, No 1. с. 14–19.
2. Васильев Н.А., Левченко, В.О. Некоторые новые данные рентгенодиагностики поперечной распластанности переднего отдела стопы // Вестн. рентгенологии и радиологии. 1984. No 3. с. 42–45.
3. Карданов, А. А. оперативное лечение деформаций и заболеваний костей и суставов первого луча стопы. 2009. с. 1-7.
4. Кузьмин В.И. оперативное лечение больных с поперечным плоскостопием, Hallux Valgus: проектирование медицинского технологического процесса // Вестн. травматологии и ортопедии им. Н.Н. Приорова. 2003. No 1. с. 67–71.
6. Пахомов И.А., Прохоренко В.М. Результаты хирургического лечения пациентов с поражениями 1 плюснефалангового сустава. г. Новосибирск, 2010.
7. Юсевич Я.С., Кисельков, А.В. оперативная стабилизация скелета переднего отдела стопы при поперечном плоскостопии // ортопедия, травматология и протезирование. 1966. No 6. с. 39–44.
8. Coetzee, C. e lapidus procedure as salvage a er failed surgical treatment of hallux valgus // J. Bone Jt. surg. 2004. Vol. 86-A, No. 1. P. 30–36.
9. Dieter Werner // e Foot. 2001. No 11. P. 24–27. (altes Implantat screwt).
10. Faber, F. Role of rst ray hypermobility in the outcome of the lapidus procedure // J. Bone Jt. surg. 2004. Vol. 86-A, No. 3. P. 486–495.
11. Talal Ibrahim, Grahame John saint Clair Taylor glen eld Hospital, leicestrer uK. e foot 14 (2004) 124-128.
- Account
- Wishlist
- Checkout
- Cart
- Login
- Главная
- О Центре
- О сайте
- Свяжитесь с нами
- Лечение плоскостопия за 1 сутки
- Наши специалисты
- Пациентам
- Врачам
- Мастерам педикюра
- Видео о Центре
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню

ЭНДОПРОТЕЗИРОВАНИЕ И АРТРОДЕЗИРОВАНИЕ СУСТАВОВ СТОПЫ (ЛЕЧЕНИЕ ТЯЖЕЛЫХ ФОРМ ДЕФОРМАЦИИ СТОП)
В результате различных заболеваний суставов (ревматоидного артрита, болезни Рейтера и др.), плоскостопия, травм, аутоиммунных поражений или анатомических особенностей строения возникает деформирующий артроз первого плюснефалангового сустава стопы (сустав в основании большого пальца). Деформирующий артроз приводит к разрушению суставных поверхностей и грубым изменениям формы сустава. Это приводит к ограничению движений и болям в области больших пальцев. Постепенно образуются болезненные выросты – шипы, которые могут, в итоге, пронзить кожу с образованием свища – отверстия с постоянно-подтекающей суставной жидкостью. Сильные боли, резкое ограничение амплитуды движений значительно ухудшают качество жизни пациента. Консервативные методы лечения ненадолго облегчают состояние пациента, вернуть обычную активность может оперативное лечение – эндопротезирование или артродезирование сустава первого пальца стопы.


Показания к эндопротезированию – начальная стадия деформирующего артроза первого плюснефалангового сустава стопы


Внешний вид одного из видов эндопротеза (слева), завершающий этап операции – эндопротез установлен (справа)



Рентгенограммы и функция стопы с установленным эндопротезом первого плюснефалангового сустава






Показания к артродезированию первого плюснефалангового сустава стопы (слева-направо): ревматоидный артрит, деформирующий артроз III стадии,
Примеры выполненных артродезов: рентгенограммы и (или) фото внешнего вида до и после операции (артродез состоялся, пластина удалена, восстановлена функция стопы)
Читайте также:


