Эпидемиологическая обстановка по особо опасным инфекциям в 2014
Ситуация по заболеваемости особо опасной инфекцией в мире и РФ в целом.
К особо опасным относят инфекции с высокой заразностью, которые быстро распространяются, вызывая эпидемии, а так же инфекции с тяжелым течением и большой вероятностью летального исхода в короткие сроки от заражения.
Актуальность проблемы этих инфекционных болезней обусловлена рядом причин, основными из которых являются:
• возрастание риска возникновения чрезвычайных ситуаций эпидемиологического характера вследствие стихийных бедствий, техногенных катастроф, актов биологического терроризма;
• постоянная угроза завоза опасных инфекционных болезней из стран ближнего и дальнего зарубежья;
• сохранение эпидемического потенциала существующих природных очагов инфекционных болезней, их активизация и, как следствие, расширение ареала возбудителей;
• появление новых и возвращение старых нозологических форм;
• эволюция возбудителей болезней, приводящая к возникновению полирезистентных и высокопатогенных штаммов.
Заболевания, которые в последнее время постоянно напоминают о себе в этой связи: холера, ближневосточный респираторный синдром (коронавирусная инфекция), геморрагическая лихорадка Эбола, и др.
На сегодня одним из серьезных рисков для здоровья человека в мире является холера, и эпидемиологическая обстановка по этой инфекции остается серьезной проблемой мирового здравоохранения. Этому способствует сложная обстановка в странах Карибского бассейна в Америке, в ряде стран Азиатского и Африканского континента, обусловленная наличием социальных и природных факторов риска, приведших к формированию очагов, эпидемиям и вспышкам с высокими показателями летальности, распространение холеры, вызванной V.cholerae О1 ElTor, в том числе измененными в геноме вариантами штаммов.
По данным ВОЗ, с начала 2014 года холера зарегистрирована в 20 странах. Общее число заболевших превысило 39 тысяч человек. Наибольшее количество заболевших приходится на страны Африки (Нигерия – 22653 чел., Южный Судан – 2613, Демократическая Республика Конго – 712, Намибия – 554, Зимбабве – 530, Уганда – 212, Сомали – 53, Камерун – 50), Америки (Гаити – 6716, Доминиканская Республика – 153, Куба – 43), Азии (Непал – 4607, Филиппины – 438, Иран – 256, Мьянма – 50).
Для Российской Федерации актуальной остается угроза завоза холеры. На сегодня странами риска являются: Непал, Индия (Азиатский регион), Гаити, Куба, Доминиканская Республика (Американский регион), Южный Судан, Нигерии, Гвинея, Сомали, Демократическая Республика Конго, Камерун, Зимбабве, Уганда (Африка).
А так же, по данным Всемирной организации здравоохранения на 04.08.2014 общее число подтвержденных случаев инфицирования людей новым коронавирусом в мире составляет 837, в том числе 291случай с летальным исходом (34,7%).
Отмечено значительное расширение циркуляции возбудителя с момента появления данной инфекции. На сегодняшний день заболевания зарегистрированы в Саудовской Аравии, Объединенных Арабских Эмиратах, Катаре, Иордании, Кувейт, Египет, Йемене, Великобритании, Тунисе, Омане, Франции, Германии, Греции, Италии, Малайзии, Филиппинах, США. Как правило, все случаи инфицирования связаны с пребыванием на территории стран Ближнего Востока. Наибольшее число случаев ближневосточного респираторного синдрома зарегистрировано в Саудовской Аравии.
В Российской Федерации завоз коронавирусной инфекции не наблюдается.
А эпидемическая ситуация по лихорадке Эбола в странах Западной Африки является чрезвычайным событием и представляет угрозу общественному здравоохранению других государств. Ограничения на международные поездки и торговые отношения странам, в которых не зарегистрированы случаи заражения, на сегодня введены только для Африканских стран. Общее число лиц, пострадавших от лихорадки Эбола на сегодняшний день составляет 1779 человек, в том числе 961 летальный (54%):
Гвинея – 495 случаев, в т.ч. 367 летальных;
Либерия – 554 случая, в т.ч. 294 летальных;
Сьерра-Леоне – 717 случаев, в т.ч 298 летальных;
Нигерия – 13 случаев, в т.ч. 2 летальных.
В настоящее время риск осложнения эпидемиологической ситуации по лихорадке Эбола на территории Российской Федерации остается чрезвычайно низким.
1. По результатам данных санитарно-эпидемиологической обстановки на сегодняшний день одним из серьезных рисков для здоровья человека в мире является холера. По данным ВОЗ, с начала 2014 года общее число заболевших превысило 39 тысяч человек. Наибольшее количество заболевших регистрируется в Нигерии - 22653 чел. Для Российской Федерации странами риска являются: Непал, Индия, Гаити, Куба, Доминиканская Республика, Южный Судан, Нигерии, Гвинея, Сомали, Демократическая Республика Конго, Камерун, Зимбабве, Уганда (Африка).
2. Общее число заболевших коронавирусной инфекцией в мире составляет 837, в том числе 291 случай с летальным исходом (34,7%).
В Российской Федерации завоз коронавирусной инфекции не наблюдается.
3. Общее число лиц, пострадавших от лихорадки Эбола на сегодняшний день составляет 1779 человек, в том числе 961 летальный (54%).
В настоящее время риск осложнения эпидемиологической ситуации по лихорадке Эбола на территории Российской Федерации остается чрезвычайно низким.
[youtube.player]УПРАВЛЕНИЕ ЗДРАВООХРАНЕНИЯ ЛИПЕЦКОЙ ОБЛАСТИ
от 7 мая 2014 года N 379
ОБ ОРГАНИЗАЦИИ МЕРОПРИЯТИЙ ПРИ ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЯХ ПО ОСОБО ОПАСНЫМ ИНФЕКЦИЯМ В 2014 ГОДУ
В целях обеспечения постоянной готовности государственных медицинских организаций Липецкой области к проведению мероприятий в случае возникновения чрезвычайной ситуации по особо опасным инфекциям, в соответствии с требованиями санитарно-эпидемиологических правил СП 3.4.2318-08 "Санитарная охрана территории Российской Федерации", СП 3.1.1.2521-09 "Профилактика холеры. Общие требования к эпидемиологическому надзору за холерой на территории Российской Федерации", методических указаний МУ 3.1.1.2232-07 "Профилактика холеры. Организационные мероприятия. Оценка противоэпидемической готовности медицинских учреждений к проведению мероприятий на случай возникновения очага холеры" приказываю:
1) состав групп, осуществляющих контроль работы медицинских организаций и консультативную помощь в случае осложнения эпидемиологической обстановки по болезням, вызывающим чрезвычайную ситуацию в сфере общественного здравоохранения (приложение 1);
2) лабораторную базу на случай осложнения эпидемиологической обстановки по болезням, вызывающим чрезвычайную ситуацию в сфере общественного здоровья (приложение 2);
3) состав дезинфекционных бригад на случай осложнения эпидемиологической обстановки по болезням, вызывающим чрезвычайную ситуацию в сфере общественного здравоохранения (приложение 3);
4) госпитальную базу на случай регистрации больных особо опасными инфекциями (приложение 4).
2. Главным врачам районных и межрайонных больниц Липецкой области:
1) внести коррективы в комплексные планы по санитарной охране территории обслуживаемых муниципальных районов, в том числе в части госпитальной базы, в соответствии с приложением к настоящему приказу и обеспечить готовность к работе до 1 июня 2014 года;
2) в срок до 20 мая 2014 года представить откорректированные комплексные планы по санитарной охране территории муниципальных районов, утвержденные главами администраций муниципальных районов, главным внештатным специалистам управления здравоохранения Липецкой области по эпидемиологии Кирилловой Л.Д. и по инфекционным болезням Чеснокову А.Т.
3. Главным врачам ГУЗ "Липецкая областная клиническая инфекционная больница" Фролову А.С., ГУЗ "Областной кожно-венерологический диспансер" Суховой Л.П., ГУЗ "Липецкий областной наркологический диспансер" Коростину М.И., ГУЗ "Липецкая городская детская больница N 2" Кайдаулову Ю.В., ГУЗ "Елецкая городская больница N 1 им. Н.А. Семашко" Гутевичу Г.И., ГУЗ "Елецкий наркологический диспансер" Кириллову А.В., а также главным врачам районных и межрайонных больниц Липецкой области в срок до 1 июня 2014 года:
1) провести коррекцию паспортов подразделений госпитальной базы;
2) обеспечить наличие неснижаемого запаса лекарственных средств, средств индивидуальной защиты, дезинфекционных средств, медицинского имущества, укладок для забора биологического материала со средствами личной профилактики в соответствии с требованиями СП 3.4.2318-08 "Санитарная охрана территории Российской Федерации", СП 3.1.1.2521-09 "Профилактика холеры. Общие требования к эпидемиологическому надзору за холерой на территории Российской Федерации";
3) согласовать планы переводов пациентов инфекционных и соматических отделений, нуждающихся в круглосуточном медицинском наблюдении, при развертывании подразделений для работы в режиме чрезвычайной ситуации по особо опасным инфекциям с главными врачами медицинских организаций, куда планируется перевод пациентов.
4. Главному врачу ГУЗ "Липецкий областной Центр по профилактике и борьбе со СПИД и инфекционными заболеваниями", главному внештатному эпидемиологу управления здравоохранения Липецкой области Кирилловой Л.Д. совместно с главным внештатным специалистом управления здравоохранения Липецкой области по инфекционным болезням Чесноковым А.Т. в срок до 15 июня 2014 года организовать выборочную проверку готовности госпитальной базы медицинских организаций Липецкой области к работе в режиме чрезвычайной ситуации при регистрации случаев особо опасных инфекций. Результаты проверки представить начальнику отдела оказания медицинской помощи взрослому населению Леваковой Г.Н. не позднее 25 июня 2014 года.
5. Главному врачу ГУЗ "Липецкая областная клиническая инфекционная больница" А.С. Фролову в срок до 12 мая 2014 года:
5.1. Определить специалистов - кураторов работы подразделений госпитальной базы для развертывания в случае возникновения чрезвычайной ситуации по особо опасным инфекциям и представить список кураторов начальнику отдела оказания медицинской помощи взрослому населению управления здравоохранения Липецкой области Леваковой Г.Н.
5.2. Представить начальнику отдела оказания медицинской помощи взрослому населению управления здравоохранения Липецкой области Леваковой Г.Н. график проведения тренировочных занятий по функциональному взаимодействию с медицинскими организациями, включенными в план госпитальной базы медицинских организаций Липецкой области к работе в режиме чрезвычайной ситуации при регистрации случаев особо опасных инфекций.
6. Приказ управления здравоохранения Липецкой области от 18 июня 2013 года "Об организации мероприятий при чрезвычайных ситуациях по особо опасным инфекциям" признать утратившим силу.
7. Контроль за выполнением настоящего приказа возложить на первого заместителя начальника управления здравоохранения Липецкой области Т.И. Шмиткову.
Начальник управления
здравоохранения
Липецкой области
Л.И.ЛЕТНИКОВА
Приложение 1. СОСТАВ ГРУПП, ОСУЩЕСТВЛЯЮЩИХ КОНТРОЛЬ РАБОТЫ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ И КОНСУЛЬТАТИВНУЮ ПОМОЩЬ В СЛУЧАЕ ОСЛОЖНЕНИЯ ЭПИДЕМИОЛОГИЧЕСКОЙ ОБСТАНОВКИ ПО БОЛЕЗНЯМ, ВЫЗЫВАЮЩИМ ЧРЕЗВЫЧАЙНУЮ СИТУАЦИЮ В СФЕРЕ ОБЩЕСТВЕННОГО ЗДРАВООХРАНЕНИЯ
Приложение 1
к приказу
управления здравоохранения
Липецкой области
"Об организации мероприятий
при чрезвычайных ситуациях
по особо опасным
инфекциям в 2014 году"
СОСТАВ ГРУПП, ОСУЩЕСТВЛЯЮЩИХ КОНТРОЛЬ РАБОТЫ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ И КОНСУЛЬТАТИВНУЮ ПОМОЩЬ В СЛУЧАЕ ОСЛОЖНЕНИЯ ЭПИДЕМИОЛОГИЧЕСКОЙ ОБСТАНОВКИ ПО БОЛЕЗНЯМ, ВЫЗЫВАЮЩИМ ЧРЕЗВЫЧАЙНУЮ СИТУАЦИЮ В СФЕРЕ ОБЩЕСТВЕННОГО ЗДРАВООХРАНЕНИЯ
[youtube.player]В современном мире остро стоит вопрос о биологических угрозах, к которым относятся инфекционные болезни, способные в случае острого характера эпидемических проявлений оказать критическое воздействие на общественное здоровье, сопряженное с крупными социально-экономическими и политическими потрясениями.
Для Кыргызстана проблема обеспечения биологической безопасности в республике приобретает особую актуальность в связи с тем, что географически Кыргызстан располагается в центре Азиатского региона [9, 10].
С приобретением самостоятельности республика значительно расширила свои политико-экономические связи. По территории Кыргызстана проходят исторически сложившиеся торговые и транспортные маршруты Великого шелкового пути, связывая страны Азиатского региона со странами Европы.
В современных социально-экономических условиях потенциальную биологическую опасность в республике представляют:
- существование на территории республики природных очагов особо опасных бактериальных и вирусных инфекций;
- возможность заноса инфекций с сопредельных эндемичных территорий при миграции населения;
- наличие диагностических и исследовательских лабораторий, в арсенале которых имеются различные патогены;
- существующая в мире угроза проведения террористических актов с использованием биологических патогенов.
Материалы и методы
В данной работе были использованы материалы ежегодных отчетов о работе Департамента профилактики заболеваний и Государственного эпидемиологического МЗ КР, Республиканского центра карантинных и особо опасных инфекций и Департамента ветеринарии при Министерстве сельского и водного хозяйства, директивные документы по надзору за особо опасными инфекции. Метод для обработки полученных данных – комплексный эпидемиологический.
В Кыргызской Республике территории, энзоотичные по чуме, занимают 16,3% общей площади республики, более 33 тысяч кв. км, и представлены тремя природными очагами, которые располагаются в высокогорной части Тянь-Шанских, Памиро-Алайских гор и среднегорья Таласского хребта – Тянь-Шанский, Алайский и Таласский. Энзоотичные массивы далеко удалены друг от друга и отличаются по комплексу геобиоценотических характеристик.
На энзоотичных территориях ежегодно регистрировались эпизоотии с выделением культур чумного микроба. Принятые профилактические меры с 1952 по 1972 год по снижению численности основного носителя чумы – серого и красного сурка, и переносчиков блох - методом глубинной дезинсекции 10%-ным дустом ДДТ в период с 1970 по 1987 год, значительно снизили активность очагов, которые на протяжении 25-летнего периода наблюдения оставались неактивными [2] (табл. 1).
Обследование очаговых территорий и выделение культур чумного микроба
Выделено культур Y.pestis
Очаговая
не оздоров-ленная
Заражение было связано с охотопромыслом на сурков. Клинически чума протекает тяжело, так как в условиях высокогорья кислородное голодание усугубляет состояние больного. Частота проявлений эпизоотий чумы на территории природных очагов чумы в Кыргызской Республике на настоящее время представлена в таблице 2.
Частота проявлений эпизоотий чумы на территории природных очагов чумы Кыргызской Республики
Площадь очага,
в кв. км
с однократным проявлением
с устойчивыми проявлениями
В текущий период из-за ограниченного финансирования противочумной службы ежегодным контролем охватывается только 10% природно-очаговых массивов чумы. Мониторинг проводится силами противочумных отрядов или подвижных эпидгрупп, которые осуществляют сбор биоматериала в сосуды Дъюара с жидким азотом для последующего комплексного исследования на бактериальные и вирусные инфекции в стационарных лабораториях. Данная методика позволяет изучать потенциал очагов со снижением опасности биологических рисков.
Энзоотичные по чуме территории активно используются под летние и зимние выпасы сельскохозяйственных животных, для освоения и добычи полезных ископаемых, строительства дорог, геологических изысканий, изучения научно-исследовательскими экспедициями. Ежегодно высокогорные зоны Тянь-Шаня, Алая, Таласа привлекают гостей из зарубежья и жителей страны как зоны экологического туризма, места охоты на диких животных, в том числе промысла сурка, легальным и браконьерским способом. Ежегодно в эпидемически опасной зоне постоянно или временно проживает более 300 тыс. человек. Развитая сеть магистралей и современные средства передвижения могут способствовать выносу инфекции за пределы очага в случае эпидемического осложнения, что имеет особое значение для биологической безопасности Кыргызской Республики.
Территория Кыргызстана является стационарно-неблагополучной по сибирской язве. Формирование нозоареала сибиреязвенной инфекции с антропургическим характером очаговости связано с широко развитым в республике животноводством, где большое количество поголовья находится в частном владении сельских жителей.
Система учета животных плохо отлажена, что не дает достаточной информации для проведения качественных противоэпизоотических мероприятий ветеринарными специалистами.
По данным электронного кадастра, в текущий период на территории страны зарегистрировано более 1261 очагов, которые представляют биологическую угрозу за счет отсутствия должного контроля за 46% скотомогильников (не огорожены, не забетонированы, не определены на местности).
Формирование почвенных очагов сибирской язвы в основном происходило за счет крупного рогатого скота (КРС), удельный вес которых составил 58% от числа всех зарегистрированных случаев сибирской язвой (рис. 1) 7. Доля мелкого рогатого скота (МРС) в формировании сибиреязвенных очагов составила 30%, на другие виды животных (лошадей и свиней и др.) приходится 12%.
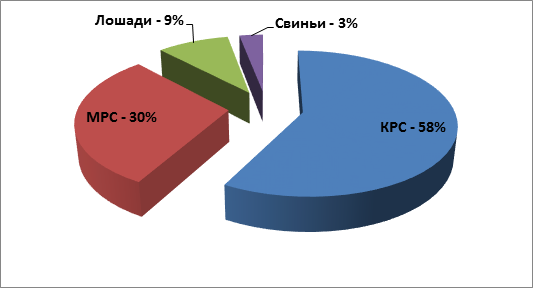
Рис. 1. Долевое распределение животных в формировании почвенных сибиреязвенных очагов в Кыргызской Республике
Заболеваемость населения сибирской язвой регистрируется ежегодно. Динамика регистрации случаев заболевания людей сибирской язвой в разные годы колеблется от 0,02 до 0,8 на 100 тыс. населения. В отдельные годы отмечались вспышки болезни, когда показатель заболеваемости на 100 тысяч населения составлял 1,59 (73 случая) в 1997 г., в 1999 г. - 0,7 (32), в 2005 г. - 0,82 (41), в 2008 г. - 0,9 (47). За период с 1997 по 2016 год случаи заражения людей сибирской язвой выявлены в 420 случаев.
В последние годы в результате экологических катаклизмов (сели, оползни, наводнения, землетрясения и т.д.) почвенные очаги размываются и разрушаются, являясь источником загрязнения окружающей среды возбудителями. Большая часть сибиреязвенных очагов (51%) сосредоточена на юге республике, где регистрируется большая часть случаев заболеваний людей.
Особую значимость в заболеваемости людей сибирской язвой и эпизоотической ситуации среди сельскохозяйственных животных имеет влияние различных природных явлений и природно-техногенных катаклизмов. Так, на территории страны с 2000 по 2014 г. распределение чрезвычайных ситуаций (ЧС) составило: 41% селей и паводков, 12,1% оползней, 17% схода лавин, 4,2% подтоплений из-за разлива рек. На территории южных регионов эти процессы были выражены более интенсивно. Здесь в указанные периоды на фоне ЧС зарегистрировано 234 случая заражения людей сибирской язвой и средний интенсивный показатель ИП на 100 тыс. случаев составлял 8,6. Соответственно в северных регионах зарегистрировано 35 случаев (средний ИП на 100 тыс. населения – 1,4), а по стране средний ИП составил 5,1.
В Кыргызстане природные очаги арбовирусов охватывают более 50% долинных и среднегорных территорий. Среди 12 арбовирусов, циркулирующих в республике, патогенны для человека - вирусы клещевого энцефалита, Конго-Крымской геморрагической лихорадки, Синдбис и Иссык-Куль. Эпидемиологическое значение для мониторинга и проведения комплекса профилактических противоэпидемических мероприятий имеет вирус клещевого энцефалита, остальные вирусы, из числа выявленных, малозначительны.
В различных климатогеографических зонах Кыргызской Республики сформированы устойчивые природные очаги клещевого энцефалита, мониторинг за которыми проводится с 1960-х годов. За годы наблюдения от клещей, комаров, птиц, млекопитающих, летучих мышей было выделено более 100 штаммов вируса клещевого энцефалита. Изучение собранного полевого материала и идентификация проводилась вирусологическими методами с подтверждением в реакциях связывания комплемент.
В последние годы наблюдается ростом обращаемости с укусами клещей и заболеваемости людей клещевым энцефалитом. До 2000 года случаи обращения людей с укусами составляли в среднем до 50 человек в год, заболеваемость носила спорадический характер. После 2000 года обращаемость людей с укусами значительно выросла до 150-200 человек в год, что повлияло на рост заболеваемости. В период с 1997 по 2016 год в республике выявлено около 250 случаев заражения клещевым энцефалитом, с одним летальным исходом в 2010 году.
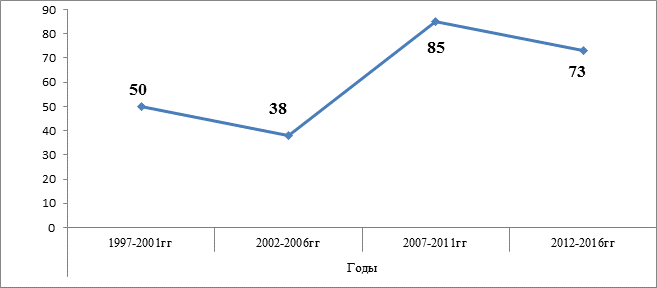
Рис. 2. Заболеваемость клещевым энцефалитом в КР с 1997 по 2016 год
Эпидемиологическая и эпизоотологическая активность КЭ подтверждена периодической изоляцией вируса от животных и эктопаразитов (клещей), выявлением специфических антител в крови людей и грызунов. До 1997 года показатели специфических антител к КВЭ у населения эндемичных областей колебались от 1,9% до 2,9% от числа обратившихся за медицинской помощью. Но в силу, очевидно, низкой патогенности местных штаммов вируса заболеваемость населения низкая (1 до 6 случаев в год) с преобладанием легких форм течения болезни [8].
Таким образом, сложившаяся ситуация требует усиления целого ряда ключевых направлений общественного здравоохранения (ОЗ), необходимых для быстрого выявления и противодействия, включая эпидемиологический надзор и информационную систему сбора, анализа и хранения базы данных в целях предотвращения возникающих угроз, а также эффективного противодействия биологической безопасности страны. Причем эффективность обеспечения ББ невозможна без постоянного действенного мониторинга за циркуляцией возбудителей особо опасных инфекций, особенно с учетом активизации в настоящий период на территории Кыргызской Республики природных очагов чумы, сибирской язвы, арбовирусов и других инфекций.
В сложившихся условиях биологической угрозы для республики необходимо приложить усилия для активации работы по разработке и принятию государственной политики в области общественного здравоохранения и ветеринарии по реагированию на чрезвычайные ситуации.
- Усиление работы в вопросах нормативного регулирования, где будут представлены организационные принципы биобезопасности, необходимые силы и средства проведения мероприятий по локализации чрезвычайных ситуаций в сфере здравоохранения и ветеринарного контроля, особенно частного поголовья.
- Внедрение современных диагностических методов раннего выявления и установления биологических агентов как источника угрозы эпидемиологической ситуации в стране.
- Усиление территориальной защиты и биологической безопасности лабораторных объектов как наиболее уязвимых при террористических акциях.
- Внедрение мер биологической безопасности, направленных при проведении исследований биологического материала, в том числе и возбудителей особо опасных инфекций.
- Внедрение в систему вузовского обучения и постдипломной подготовки и переподготовки специалистов вопросов современных биоугроз и организации мер по локализации и ликвидации чрезвычайных ситуаций.
На современном этапе в период развития высоких информационных технологий необходима систематизация мониторинга с внедрением подходов оценки биологической опасности и расчетов уровней риска для населения и хозяйственной деятельности на территории республики. Особого внимания требует оптимизация существующей системы эпидемиологического надзора за карантинными и особо опасными инфекциями с внедрением в практику общественного здравоохранения и ветеринарного контроля элементов прогнозирования и принятия управленческих решений. Необходимо картографирование на электронных носителях имеющейся информации о природных очагах и заболеваемости по разным особо опасным инфекциям, что позволит улучшить обучение студентов-медиков, ветеринаров и биологов, а также повысит настороженность населения, медицинских работников, качество диагностики и обеспечит максимальную эффективность профилактических мероприятий.
[youtube.player]Особо опасные инфекции (ООИ) — высокозаразные заболевания, которые появляются внезапно и быстро распространяются, охватывая в кратчайшие сроки большую массу населения. ООИ протекают с тяжелой клиникой и характеризуются высоким процентом летальности.
Группы и перечень особо опасных инфекций
На карантинные инфекции (конвенционные) распространяются международные санитарные соглашения (конвенций — от лат. conventio — договор, соглашение). Соглашения представляют собой документ, включающий в себя перечень мероприятий по организации строгого государственного карантина. Соглашение ограничивает передвижение больных. Нередко для карантинных мероприятий государство привлекает военные силы.
- полиомиелит,
- чума (легочная форма),
- холера,
- натуральная оспа,
- желтая лихорадка,
- лихорадка Эбола и Марбург,
- грипп (новый подтип),
- острый респираторный синдром (ТОРС) или Sars.
Рис. 1. Объявление карантина в очаге заболевания.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия.
- сыпной и возвратный тифы,
- грипп (новые подтипы),
- полиомиелит,
- малярия,
- холера,
- чума (легочная форма),
- желтая и гемморагические лихорадки (Ласса, Марбург, Эбола, Западного Нила).
- СПИД,
- сибирская язва, сап,
- мелиоидоз,
- туляремия,
- бруцеллез,
- риккетсиоз,
- орнитоз,
- арбовирусные инфекции,
- ботулизм,
- гистоплазмоз,
- бластомикозы,
- менингококковая инфекция,
- лихорадка денге и Рифт-Валли.
- чума,
- холера,
- натуральная оспа,
- желтая лихорадка,
- сибирская язва,
- туляремия.
Микробиологическое подтверждение инфекционного заболевания является самым важным фактором в борьбе с особо опасными заболеваниями, так как именно от него зависит качество противоэпидемических мероприятий и адекватность лечения.
Особо опасные инфекции составляют основу биологического оружия. Они способны в короткое время поразить огромную массу людей. Основу бактериологического оружия составляют бактерии и их токсины.
Бактерии, вызывающие чуму, холеру, сибирскую язву и ботулизм, и их токсины используются как основа биологического оружия.
Признанным обеспечивать защиту населения РФ от биологического оружия является Научно-исследовательский институт микробиологии Министерства обороны.
Рис. 2. На фото знак биологического оружия — ядерного, биологического и химического.
Особо опасные инфекции в России
Чума — особо опасная инфекция. Относится к группе острых инфекционных зоонозных трансмиссивных заболеваний. Около 2 тыс. человек ежегодно заражается чумой. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии.
Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу. Она имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям и далее по всему организму.
Рис. 3. На фото возбудители чумы. Флюоросцентная микроскопия (слева) и компьютерная визуализация возбудителя (справа).
Легко восприимчивы к чумной палочке грызуны: тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши. Из животных — верблюды, кошки, лисицы, зайцы, ежи и др.
Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания.
Рис. 4. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии (слева) и черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др. (справа).
Рис. 5. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.
Рис. 6. На фото момент укуса блохи.
Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь). Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки. Особо опасны больные легочной формой чумы. Инфекция от них распространяется воздушно-капельным путем.
Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны).
Рис. 7. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса (септическая форма чумы).
От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию (легочная форма чумы).
В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 8. На фото септическая форма чумы — последствия ДВС-синдрома
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Больные с подозрением на чуму срочно госпитализируются. Контактные лица проходят антибактериальное лечение и вакцинацию.
Подробно о заболевании и его профилактике читайте статьи:
Холера — особо опасная инфекция. Заболевание относится к группе острых кишечных инфекций. Возбудитель холеры холерный вибрион (Vibrio cholerae 01). Существует 2 биотипа вибрионов серогруппы 01, отличающихся друг от друга по биохимическим характеристикам: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor).
Рис. 9а. На фото возбудитель холеры — холерный вибрион (компьютерная визуализация).
Носители холерного вибриона и больные холерой являются резервуаром и источником инфекции. Самыми опасными для заражения являются первые дни заболевания.
Вода – основной путь передачи инфекции. Инфекция так же распространяется с грязными руками через предметы быта больного и пищевые продукты. Переносчиками инфекции могут стать мухи.
Рис. 9б. Вода – основной путь передачи инфекции.
Возбудители холеры попадают в желудочно-кишечный тракт, где, не выдерживая его кислого содержимого, массово гибнут. Если желудочная секреция снижена и рН >5,5, вибрионы быстро проникают в тонкий кишечник и прикрепляются к клеткам слизистой оболочки, при этом не вызывая воспаления. При гибели бактерий, выделяется экзотоксин, приводящий к гиперсекреции клетками слизистой оболочки кишечника солей и воды.
Рис. 10. На фото холера — крайняя степень обезвоживания.
Результат простой микроскопии испражнений помогает установить предварительный диагноз уже в первые часы заболевания. Методика посева биологического материала на питательные среды является классическим методом определения возбудителя заболевания. Ускоренные методики диагностики холеры только подтверждают результаты основного метода диагностики.
Лечение холеры направлено на восполнение потерянной в результате заболевания жидкости и минералов и борьбу с возбудителем.
Основу профилактики заболевания составляют мероприятия по предупреждению распространения инфекции и попадания возбудителей в питьевую воду.
Рис. 11а. Одно из первых лечебных мероприятий – организация внутривенного введения растворов для восполнения потерянной в результате заболевания жидкости и минералов.
Подробно о заболевании и его профилактике читай статьи:
Возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) обладает способностью к спорообразованию. Эта особенность позволяет ей десятилетия выживать в почве и в выдубленной коже от больных животных.
Рис. 11б. На фото возбудитель сибирской язвы — бактерия Bacillus anthracis (род Bacillaeceae) слева и возбудитель в спорообразном состоянии (справа).
Человек заражается сибирской язвой от домашних травоядных животных – овец, крупного и мелкого рогатого скота, коней, верблюдов, ослов, оленей и свиней. Бактерии выделяются во внешнюю среду с мочой, слюной, калом, молоком и выделениями из ран.
После смерти обсемененными бактериями остаются все органы животного, включая кожу, мех, шерсть и даже кости.
Рис. 12. На фото сибирская язва у коровы.
Существует множество путей заражения сибирской язвой, но самым распространенным считается контактный путь.
Различают четыре клинических формы заболевания:
- кожная форма (95 – 97% случаев),
- легочная форма,
- кишечная форма (самая редкая, составляет 1%),
- септическая форма.
Кожная форма сибирской язвы (карбункулезная) является самой распространенной.
Рис. 13. На фото сибирская язва, карбункул на лице (слева) и сибиреязвенный конъюнктивит (справа).
Методика посева биологического материала на питательные среды является классическим методом определения возбудителя сибирской язвой. Результаты получаются через 36 – 48 часов. Результат простой микроскопии помогает установить предварительный диагноз.
Лечение сибирской язвы направлено на борьбу с возбудителем, устранение проявлений всех звеньев патологического процесса и повышение защитных сил организма больного.
Профилактика заболевания проводится в тесном контакте с ветеринарной службой.
Рис. 14. Туши и шкуры больных животных сжигаются, а территория дезинфицируется.
Сибирская язва за последние пять лет зарегистрирована в Северо-Кавказском, Южном и Сибирском федеральных областях РФ. Всего заболело 40 человек. Это количество превысило число больных, выявленных за предыдущие пять лет, на 43%. Споры сибирской язвы сохраняются в некоторых странах мира в арсенале биологического оружия.
Подробно о заболевании и его профилактике читай статьи:
Натуральная оспа — особо опасная инфекция из группы антропонозов. Одна из самых заразных вирусных инфекций на планете. Ее второе название черная оспа (Variola vera). Болеют только люди. Натуральную оспу вызывают два вида вирусов, но только один из них — Variola major является особо опасным, так как вызывает заболевание, летальность (смертность) от которого достигает 40 — 90%.
Вирусы передаются от больного воздушно-капельным путем. При контакте с больным или его вещами вирусы проникают через кожу. Плод поражается от больной матери (трансплацентарный путь).
Рис. 15. На фото вирус натуральной оспы (компьютерная визуализация).
Выжившие после оспы люди частично или полностью теряют зрение, а на коже на местах многочисленных язв остаются рубцы.
1977 год знаменателен тем, что на планете Земля, а точнее в Сомалийском городе Марка, был зарегистрирован последний больной с натуральной оспой. А в декабре этого же года этот факт был подтвержден Всемирной организацией здравоохранения.
Несмотря на то, что натуральная оспа считается побежденным заболеванием на Земле, она включена в перечень особо опасных инфекций, так как возбудитель этого заболевания может быть сохранен в некоторых странах в арсенале биологического оружия. Сегодня вирус черной оспы храниться только в бактериологических лабораториях России и США.
Рис. 16. На фото черная оспа. Язвы на коже появляются в результате поражения и гибели росткового слоя эпидермиса. Деструкция и последующее нагноение приводит к формированию многочисленных пузырьков с гноем, заживающих рубцами.
Рис. 17. На фото черная оспа. Видны многочисленные язвочки на коже, покрытые корочками.
Желтая лихорадка внесена в перечень особо опасных инфекций в России из-за опасности завоза инфекции из-за рубежа. Заболевание входит в группу острых геморрагических трансмиссивных заболеваний вирусной природы. Широко распространено в Африке (до 90% случаев) и Южной Америке. Переносчиками вирусов являются комары. Желтая лихорадка входит в группу карантинных инфекций. После заболевания остается стойкий пожизненный иммунитет. Вакцинирование населения является важнейшим компонентом профилактики заболевания.
Рис. 18. На фото вирус желтой лихорадки (компьютерная визуализация).
Рис. 19. На фото комар Aedes aegypti. Является переносчиком лихорадки населенных пунктов, которая является причиной самых многочисленных вспышек и эпидемий.
Рис. 20. Лихорадка джунглей передается комарами от больных обезьян.
Рис. 21а. На фото желтая лихорадка. На третий день заболевания у больного желтеют склеры.
Рис. 21б. На фото желтая лихорадка. У больных на третий день заболевания желтеют склеры, слизистая оболочка полости рта и кожные покровы.
Рис. 22. На фото желтая лихорадка. Течение заболевания разнообразное — от умеренного лихорадочного до тяжелого, протекающего с тяжелым гепатитом и геморрагической лихорадкой.
Рис. 23. Перед выездом в страны, где распространено заболевание, необходимо сделать прививку.
Туляремия — особо опасная инфекция. Заболевание входит в группу острых зоонозных инфекций, которые имеют природную очаговость.
Болезнь вызывается мелкой бактерией Francisella tularensis, грамм отрицательной палочкой. Возбудители туляремии устойчивы к низкой температуре и высокой влажности.
Рис. 24. На фото возбудители туляремии — Francisella tularensis под микроскопом (слева) и компьютерная визуализация возбудителей (справа).
В природе палочки туляремии поражают зайцев, кроликов, водяных крыс, мышей полевок. При контакте с больным животным инфекция передается человеку. Источником инфекции могут стать зараженные пищевые продукты и вода. Возбудители могут попасть при вдыхании инфицированной пыли, которая образуется при обмолке зерновых продуктов. Инфекцию переносят слепни, клещи и комары.
Туляремия является высокозаразным заболеванием.
Рис. 25. На фото носители возбудителей туляремии.
Болезнь протекает в виде бубонной, кишечной, легочной и септической форм. Чаще всего поражаются лимфоузлы подмышечной, паховой и бедренных областях.
Палочки туляремии высокочувствительны к антибиотикам группы аминогликозидов и тетрациклина. Нагноившиеся лимфоузлы вскрываются хирургическим путем.
Рис. 26. На фото туляремия. Поражение кожи на месте укуса грызуна (слева) и бубонная форма туляремии (справа).
Мероприятия по эпидемическому надзору за заболеванием направлены на предупреждение заноса и распространение инфекции. Своевременно выявленные природные очаги заболевания среди животных и проведение дератизационных и дезинсекционных мероприятий предупредят заболевания среди людей.
Особо опасные инфекции представляют исключительную эпидемическую опасность. Меры по профилактике и распространению этих заболеваний закреплены в Международных медико-санитарных правилах, которые были приняты на 22-й сессии Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года.
Подробно о профилактике туляремии читай статью
Особо опасные инфекции (ООИ) — высокозаразные заболевания. Они в кратчайшие сроки способны поразить большую массу населения. Среди них выделены карантинные инфекции, на которые распространяются международные санитарные соглашения.
[youtube.player]Читайте также:


