Эпителий и инфекции которые они вызывают

Основная функция эпителия заключается в создании особого слоя клеток, выстилающих поверхность внутренних органов для их защиты от травм, повреждений и проникновения инфекций. Именно эпителиальная ткань покрывает поверхности кожи, глазной роговицы, внутренние поверхности органов мочеполовой системы, органов дыхания, пищеварения, участвует в образовании желез. Для эпителия характерна высокая способность к регенерации, то есть восстановлению.
Основные виды эпителия
Эпителиальная ткань подразделяется на несколько видов:
- Однослойный эпителий. Этот вид, в свою очередь, подразделяется на плоский, кубический, цилиндрический, каемчатый.
- Многослойный эпителий. К этой группе относятся плоский неороговевший, плоский ороговевший, переходный, железистый, а также редко встречающийся цилиндрический и кубический.
Плоский эпителий в моче
При проведении общего анализа урины, медиками может быть обнаружено наличие плоских видов эпителиальной ткани. Может ли это считаться нормой или это патология, которая должна вызвать у пациента тревогу?
На самом деле наличие плоского эпителия в моче человека может свидетельствовать о присутствии воспалительного процесса, протекающего в мочеполовой системе, особенно, если эти процессы начались сравнительно недавно.
Плоские эпителиальные ткани в моче характерны при наличии следующих заболеваний:
- Простатит
- Цистит
- Нефропатия дисметаболической природы, возникающая на фоне нарушений обмена веществ
- Нефропатия, развивающаяся на фоне лекарственной терапии, то есть фармакологического характера
Характерно то, что наличие какого-то количества плоского эпителия в моче женщин вполне допускается и не всегда указывает на развитие заболевания, тогда как аналогичные показатели у мужчин однозначно свидетельствуют на наличие уретрита в мужском организме.
При общем анализе мочи рассматривается сразу несколько параметров уретры, которые могут меняться, но при этом такие характеристики для здорового организма должны быть в пределах установленных физиологических норм. При нарушении этих интервалов врач может констатировать присутствие какой-либо патологии или заболевания и проводить в дальнейшем неоднократный сравнительный анализ, чтобы оценить прогрессирование заболевания, вовремя корректировать процесс лечения и принимать адекватные меры.
Для мужчин норма содержания плоской эпителиальной ткани сводится к полному отсутствию клеток эпителия при исследовании под окуляром микроскопа, то есть, конкретно той области, в которой проводится исследования. Допускается показатель в 3-5 клетки, но не более.
Для женщин такая форма эпителиальной ткани должна быть зафиксирована в единичном случае, а лучше всего, совсем отсутствовать. Часто женщинам медики могут назначить повторные анализы для подтверждения первичных результатов из-за того, что существует высокая вероятность недостоверности результатов по причине неправильной подготовки к сдаче анализов и сбора урины.
Плоский эпителий в мазке
Многие женщины знакомы с цитологическим обследованием. Именно при таком виде анализов производится исследования на наличие плоского эпителия. При этом не следует радоваться тому, что плоский эпителий при исследовании мазка не был обнаружен. Это может быть четким свидетельством того, что в организме женщине имеет место быть серьезный гормональный сбой, причиной которого может быть недостаток женских гормонов и превышение содержания мужских гормонов.
Еще одной причиной отсутствия плоских эпителиальных тканей медики считают отмирание клеток и нарушение процессов регенерации. Такое явление может сопровождать очень серьезные заболевания, например, дисплозию шейки матки. Опасность этого заболевания заключается в том, что оно может спровоцировать появление и развитие раковых клеток и, как следствие, появление серьезного онкологического заболевания.
Превышение нормы эпителия в мазке – тоже достаточно серьезный сигнал для тревоги и признак того, что надо срочно принимать меры. Такие факторы могут отмечаться при развитии в организме воспалительных процессов, вызванных инфекциями.
Появление ороговевших клеток плоского эпителия может быть спровоцировано не только дисфункциями органов мочеполовой системы. Такие явления характерны при развитии доброкачественной мастопатии, когда клетки начинают активно делиться и размножаться, провоцируя подобным образом появление патологий и в других органах.
Эпителиальная ткань покрывает всю наружную поверхность тела человека, выстилает все полости тела. Выстилает слизистую оболочку полых органов, серозные оболочки, входит в состав желёз организма. Поэтому различают покровный и железистый эпителий.
Эпителиальная ткань находится на границе внешней и внутренней среды организма. И участвует в обмене веществ между организмом и внешней средой. Выполняет защитнуюроль (эпителий кожи). Выполняет функции всасывания(эпителий кишечника), выделения (эпителий почечных канальцев), газообмена(эпителий альвеол лёгких). Эта ткань обладает высокой регенерацией. Железистый эпителий, который образует железы, способен выделять секреты. Эта способность вырабатывать и выделять вещества, нужные для жизнедеятельности, называют секрецией. Этот эпителий называется секреторным.
Отличительные признаки эпителиальной ткани:
-Эпителиальная ткань находится на границе внешней и внутренней среды организма.
-Она состоит из эпителиальных клеток, эти клетки образуют сплошные пласты.
-В этих пластах отсутствуют кровеносные сосуды.
-Питание этой ткани происходит путём диффузии через базальную мембрану, которая отделяет эпителиальную ткань от лежащей под ней рыхлой соединительной ткани и служит опорой эпителия.
В покровномэпителии выделяют однослойный эпителий и многослойный.
Воднослойном эпителии все клетки расположены на базальной мембране.
В многослойном эпителии на базальной мембране лежит только нижний слой клеток. Верхние слои связь с ней утрачивают и образуют несколько пластов.
Однослойный эпителий бывает однорядным и многорядным.
Клетки эпителия – эпителиоциты. В эпителиоцитах выделяютдве части. 1. Базальная часть – направлена в сторону подлежащей ткани. 2. Апикальная часть – обращена к свободной поверхности. В базальной части лежит ядро.
В апикальной части лежат органеллы, включения, микроворсинки, реснички. По форме клеток эпителий бывает плоский, кубический, цилиндрический (призматический).
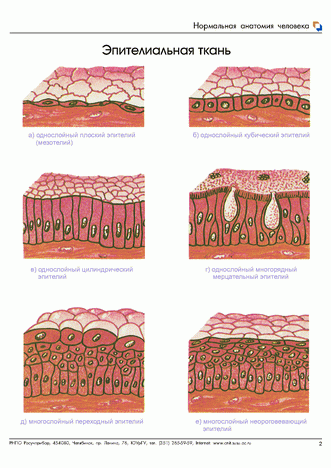
Рис. № 1. Виды эпителия.
Однослойныйплоский эпителий – мезотелий – покрывает серозные оболочки – плевру, эпикард, брюшину.
Однослойный плоский эпителий – эндотелий – выстилает слизистую оболочку кровеносных и лимфатических сосудов.
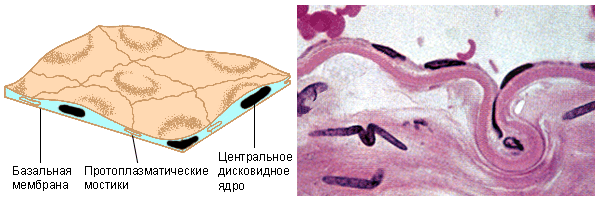
Однослойный кубический эпителий покрывает канальцы почек, выводные протоки желёз и мелкие бронхи.
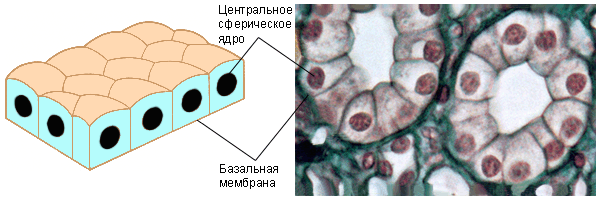
Однослойный призматический эпителий выстилает слизистую оболочку желудка.
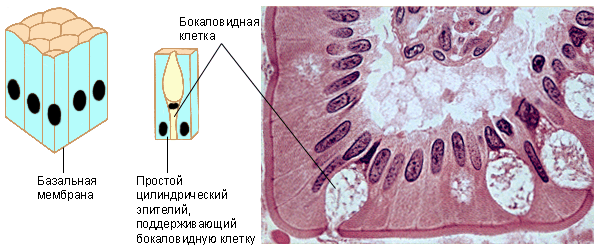
Однослойный призматический каёмчатый эпителий выстилает слизистую оболочку кишечника.
Однослойный многорядный призматический реснитчатый эпителий покрывает маточные трубы и дыхательные пути.
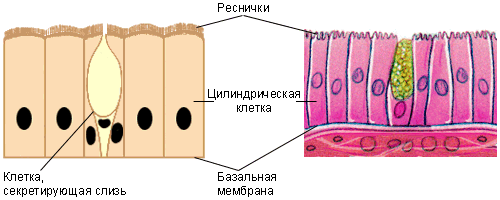
Многослойный плоский эпителийпо признаку ороговения верхних слоёв клеток делят на ороговевающий и неороговевающий.
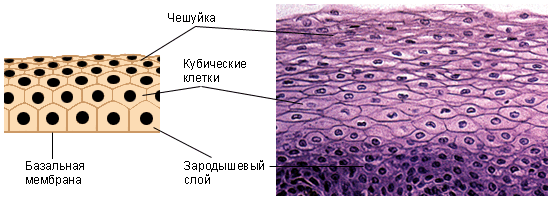
Многослойный плоский ороговевающий эпителий – эпидермис. Он покрывает поверхность кожи. Эпидермис состоит из многих десятков слоёв клеток. На поверхности кожи клетки гибнут, превращаясь в роговые чешуйки. В них разрушается ядро и цитоплазма и накапливается кератин.
Многослойный плоский неороговевающий эпителий выстилает роговицу глаза, полость рта, пищевода.
Есть переходная форма многослойного эпителия – переходный. Он покрывает мочевыводящие пути – почечную лоханку, мочевой пузырь, т.е. органы, способные менять свой объём.
Железистый эпителий составляет основную массу желёз организма. Железы в организме выполняют секреторную функцию. Выделяемый им секрет необходим для процессов протекающих в организме. Некоторые железы являются самостоятельными органами, например поджелудочная железа, большие слюнные железы. Другие железы входят в состав органов, например железы стенки кишечника, желудка. Большинство желёз это производные эпителия.
Различают железы внешней секреции – экзокринные.Они имеют выводные протоки и выделяют свой секрет в полости тела или на поверхность тела. Это молочные железы, потовые, слюнные.
Есть железы внутренней секреции – эндокринные. Они не имеют выводных протоков и выделяют свой секрет во внутреннюю среду организма – кровь или лимфу. Их секрет – гормоны.
Есть железы смешанной секреции.Они имеют эндокринную и экзокринную части, например поджелудочная железа.
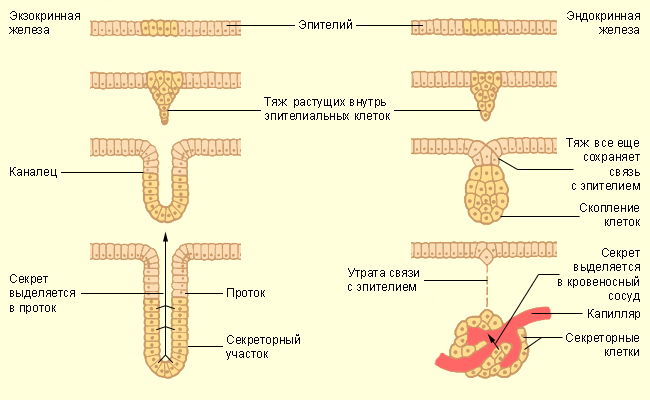
Рис № 2. Виды желез.
Экзокринные железы очень разнообразны. Выделяют одноклеточные и многоклеточные железы.
Одноклеточные железы – бокаловидные клетки, расположены в эпителии кишечника, дыхательных путей они вырабатывают слизь.
В многоклеточных железах различают секреторный отдел и выводной проток.Секреторный отдел состоит из клеток – гландулоциты, которые вырабатывают секрет. В зависимости от того ветвится выводной проток или нет, выделяют простые и сложные железы.
По форме секреторного отдела различают трубчатые, альвеолярные и альвеолярно-трубчатые железы.
В зависимости от того, как образуется секрет и каким путём он выделяется из клеток, различают мерокриновые, апокриновые и голокриновые железы.
Мерокриновые железы встречаются наиболее часто. Они выделяют свой секрет в проток без разрушения цитоплазмы секреторных клеток.
В апокриновых железах происходит частичное разрушение цитоплазмы секреторных клеток. Разрушается апикальная часть клетки и входит в состав секрета. Затем разрушенная клетка восстанавливается. К таким железам относят молочные и потовые железы.
В голокриновых железах выделение секрета сопровождается гибелью клеток. Эти разрушенные клетки и являются секретом железы. К таким железам относят сальные железы.
По характеру секрета различают слизистые, белковые и смешанные (белково-слизистые)железы.
Не нашли то, что искали? Воспользуйтесь поиском:
Мазок на заболевания урогенитальной сферы — один из самых распространенных и информативных методов анализа в современной медицине. С его помощью можно выявить не только банальные воспаления, но и предупредить развитие онкологических заболеваний. Несмотря на надежность и доступность метода, не все женщины осознают необходимость регулярного посещения гинеколога и сдачи анализов и нередко обращаются к врачу только в запущенных случаях.
Показания к назначению анализа мазка у женщин
Каждая женщина хоть раз в своей жизни, посещая гинеколога, сдавала мазок на микрофлору или скрытые инфекции. Мазок берется со стенок влагалища, цервикального канала и шейки матки. В лабораторных условиях проводится микроскопическое исследование клеток, содержащихся в биологическом материале. Такой анализ позволяет оценить состояние эпителиальных клеток матки и влагалища, выявить патогенные микроорганизмы и заболевания, передающиеся половым путем. Мазок желательно сдавать регулярно, раз в год, даже если у женщины нет видимых поводов для беспокойства, поскольку многие инфекции в течение длительного времени могут не вызывать никаких симптомов.
В обязательном порядке назначается мазок в тех случаях, когда женщина жалуется на зуд и жжение в области половых органов, необычные выделения из них, внезапную боль внизу живота. Как правило, эти признаки указывают на наличие какого-либо заболевания, диагностировать которое можно только с помощью анализа мазка. Кроме того, желательно провести исследование биоматериала в том случае, если у женщины произошел незащищенный контакт с малоизвестным ей партнером и есть риск заразиться инфекционным заболеванием, передающимся половым путем.
Также врач-гинеколог назначает обязательную сдачу анализа мазка женщинам, планирующим беременность, готовящимся к ЭКО или другим процедурам искусственного оплодотворения (ВРТ). Женщинам, ожидающим ребенка, анализ мазка проводится трижды на всем протяжении срока, поскольку инфекции способны передаваться от матери к ребенку, осложнять роды или вызывать выкидыш.
В гинекологии существует несколько типов анализа мазка в зависимости от вида исследования.
- Самым распространенным является мазок на флору или общий мазок , при помощи которого врач определяет так называемую чистоту влагалища у женщины. Что он показывает? Этим способом можно определить состояние клеток эпителия и выявить наличие заболеваний, вызванных патогенными микроорганизмами, таких как вагинит, кандидоз (молочница), вагиноз, цервицит.
В результате проведения бактериоскопического исследования также диагностируются некоторые заболевания, передающиеся половым путем — гонорея, трихомониаз. В основе анализа лежит способность разных микроорганизмов окрашиваться в разные цвета в зависимости от степени устойчивости к воздействию антибиотиков. Эта способность была открыта датским ученым Г.К. Грамом. В результате окрашивания биоматериала выявляются грамположительные (грам+) микроорганизмы, имеющие большую чувствительность к антибиотикам, и грамотрицательные (грам—), отличающиеся более тонкой и сложной в строении оболочкой и низкой чувствительностью к препаратам. Грамотрицательные микроорганизмы способны вызвать различные заболевания женской половой сферы.
Врач-лаборант в процессе проведения анализа под микроскопом подсчитывает количество по-разному окрашенных микроорганизмов, лейкоцитов, определяет форму бактерий, их размеры и расположение. В некоторых случаях исследуются неокрашенные (нативные) мазки, что позволяет обнаружить жгутиковые формы трихомонад. Кроме того, в рамках мазка на флору может проводиться так называемый посев на микрофлору. Он используется в тех случаях, когда возбудитель заболевания из-за его малой концентрации не может быть обнаружен под микроскопом и для определения рода и вида бактерий. В этом случае биоматериал, взятый из половых органов женщины, помещают в специальную питательную среду на основе желатина, и через определенное время изучают результат.
Появление на питательном субстрате колоний микроорганизмов говорит о наличии заболевания. Метод посева также используется для определения стратегии лечения, поскольку во время созревания колонии можно выяснить, к воздействию каких групп антибиотиков она особенно неустойчива.
- Мазок на скрытые инфекции . К скрытым инфекциям относят группу болезней, которые могут бессимптомно протекать на протяжении нескольких месяцев или даже лет, вызывая осложнения, а некоторых случаях — даже бесплодие. На сегодняшний день наиболее достоверным способом выявления скрытых инфекций является исследование мазка при помощи ПЦР (полимеразной цепной реакции). Этот метод используется для диагностики инфекций, не обнаруживаемых в общих мазках. Для проведения анализа берется секрет из шейки матки, влагалища или мочеиспускательного канала и производится многоэтапное повышение концентрации нуклеиновой кислоты и копирование отдельных фрагментов ДНК присутствующих в мазке микроорганизмов. В результате врач может установить видовую и родовую принадлежность всех патогенных бактерий и их способность вызывать развитие заболеваний. В большинстве случаев ПЦР-анализ применятся при подозрении на наличие заболеваний, передающихся половым путем и имеющих на ранних стадиях практически бессимптомное течение. Преимуществами метода являются:
- высокая точность определения возбудителя инфекции;
- возможность определения именно наличия вируса, а не продуктов его жизнедеятельности или распада;
- возможность постановки точного диагноза на основе всего одной клетки микроорганизма.
- Мазок на онкоцитологию, или тест по Папаниколау (пап-тест) , позволяет выявить наличие онкологических заболеваний в шейке матки на ранних стадиях и вовремя начать терапию. Пап-тест определяет большинство воспалительных заболеваний, дисплазию эпителия и злокачественные образования. Сдавать этот мазок рекомендуется ежегодно всем женщинам в возрасте от 21 до 65 лет. В случае если у женщины наблюдаются нарушения менструального цикла, воспалительные процессы цервикального канала, бесплодие, врач назначит мазок на онкоцитологию в обязательном порядке. Также рекомендуется пройти пап-тест при диагностировании диабета, ожирения 2–3 степени, в период планирования беременности, при приеме гормоносодержщих препаратов и наличии в организме вирусов генитального герпеса и папилломы.
При анализе мазка можно получить пять типов результата в зависимости от наличия и степени патологии. Первый тип — это отрицательный показатель, говорящий о том, что никаких отклонений от нормы в организме женщины нет, и она полностью здорова. При втором типе присутствует воспалительное заболевание, требующее лечения. Третий тип свидетельствует о наличии в эпителии единичных клеток с аномальным строением ядра. Четвертый тип — подозрение на злокачественное образование или эрозию шейки матки, генитальный герпес, папиллломовирусную инфекцию, паракератоз. Пятый тип — наличие онкологического заболевания, требующего незамедлительного лечения. Следует помнить, что мазок показывает только степень изменения клеток, но не причину, их вызвавшую. Для постановки диагноза необходимы результаты других анализов, включая биопсию, кольпоскопию и гистологическое исследование.
Если в мазке будут найдены атипичные клетки, то в заключении будет об этом написано, а также будет указан тип изменений. Если в расшифровке мазка на цитологию нет особых примечаний, это говорит о том, что в ходе исследования никаких патологий обнаружено не было.
При выборе дня для взятия мазка нужно учитывать менструальный цикл. Желательно сдавать анализ перед началом менструации или через несколько дней после ее окончания (оптимальный срок — пятый день), чтобы избежать попадания крови в мазок. Хотя процедура взятия мазка и не слишком сложна, все же необходимо заранее принять некоторые дополнительные меры, чтобы обеспечить чистоту результата. Подготовка к мазку на инфекции у женщин заключается в следующем:
- Не использовать вагинальные свечи, тампоны, мази перед анализом.
- Отказаться от спринцевания.
- При наличии воспалительного заболевания, сопровождающегося обильным выделением секрета необходимо сначала провести лечение и только после полного выздоровления сдавать мазок.
- Воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
- Не использовать средства интимной гигиены накануне и в день процедуры.
- Воздержаться от опорожнения мочевого пузыря в ближайшее время перед сдачей мазка.
В остальном женщина может вести обычный образ жизни: не требуется ограничений ни по питанию, ни по физической активности.
Взятие у женщины мазка на флору, на скрытые инфекции и на онкоцитологию несколько различается. Во всех случаях перед процедурой женщина проходит общий гинекологический осмотр на кресле с помощью зеркала.
При мазке на флору после визуальной оценки стенок влагалища врач специальным стерильным шпателем осуществляет забор материала из трех участков — влагалища, шейки матки и наружного отверстия мочеиспускательного канала. В некоторых случаях забор производится только с двух первых участков. Взятый шпателем материал равномерно широким мазком распределяется по стерильному предметному стеклу. Нанесение материала каплей, толстым слоем или небольшим мазком считается неправильным, поскольку затрудняет работу врача-лаборанта. При этом материалы из разных участков должны наносится на стекло отдельно друг от друга. С обратной стороны стекла врач делает пометки о месте взятия мазка: U — мочеиспускательный канал, V — влагалище, С — шейка матки. После этого стекло высушивается и направляется в лабораторию на исследование.
При сдаче мазка у женщин на скрытые инфекции и на онкоцитологию забор материала производится специальной щеточкой или с помощью особых стерильных ватных тампонов. Перед взятием материала обязательно удаляют слизь, так как ее наличие может дать ложный результат. Поскольку большинство микроорганизмов являются внутриклеточными паразитами, точное обнаружение их возможно только при исследовании соскоба со стенок половых органов. При анализе на скрытые инфекции материал со щеточки помещают в физраствор, хранящийся в холодильнике. Мазок на онкоцитологию наносят на предметное стекло и высушивают.
Как правило, процедура забора мазка для женщины практически безболезненна. Неудобство может вызывать соприкосновение с гинекологическим зеркалом из-за разницы температур между телом и металлическим инструментом. При взятии материала тампоном или щеточкой с шейки матки может отмечаться незначительное болевое ощущение, которое проходит сразу после окончания манипуляции. Мазок на онкоцитологию иногда способен вызывать незначительные кровянистые выделения в течение двух-трех дней. Если возникают сильные кровотечения, повышение температуры, боли в животе, то необходимо срочно обратиться к гинекологу, поскольку такие симптомы при взятии мазка нормой не являются.
После проведения анализа мазка пациентка получает результаты, которые полностью зависят от типа, назначенного ей исследования.
При расшифровке анализа мазка на флору необходимо знать показатели нормы:
- Плоский эпителий (пл.эп) — у здоровой женщины этот показатель не должен превышать 15 клеток в поле зрения. Большее их количество говорит о воспалительном процессе, а меньшее — о наличии гормональных нарушений.
- Лейкоциты (L) . Нормальное количество во влагалище — не более 10-ти, а в шейке матки не более 30-ти единиц.
- Палочки Дедерлейна , обеспечивающие нормальную микрофлору женских половых органов. В мазке здоровой женщины они должны присутствовать в большом количестве, поскольку их недостаток свидетельствует о нарушенной микрофлоре влагалища.
- Слизь должна присутствовать в мазке в умеренном количестве. Обильные выделения слизи — признак воспаления или инфекции.
- Грибки рода кандида, гонококки, трихомонады в мазке выявляться не должны. Их наличие свидетельствует о заболевании.
Кроме этих показателей в анализе может быть указана одна из четырех степеней чистоты влагалища. Нормальными являются только первая и вторая степень, третья и четвертая являются признаком заболевания половых путей.
Результаты анализа мазка на скрытые инфекции можно получить через 1–2 суток после сдачи. В некоторых случаях они могут быть готовы прямо в день прохождения процедуры. При помощи мазка выявляются следующие инфекции:
- герпес-вирус человека 1 и 2 типов;
- вирус Эпштейна-Барр;
- цитомегаловирус;
- герпес-вирус человека;
- вирус папилломы человека;
- бледная трепонема;
- мобилункус;
- бактероиды;
- гонококк;
- гарднерелла;
- микоплазма;
- уреаплазма;
- хламидии.
Мазок на инфекции в большинстве случаев является достаточно надежной диагностической процедурой. С его помощью можно выявить большинство серьезных заболеваний половой сферы, при этом стоимость анализа является вполне доступной даже в частных клиниках.
Правильно выполненный мазок должен содержать клетки многослойного плоского, цилиндрического и железистого эпителия, влагалищную флору, слизь, умеренное количество нейтрофилов. Соотношение компонентов, состояние каждого вида клеток позволяют врачу выявлять раннюю патологию женских и мужских половых путей.
Что такое эпителий
Все тканевые и органные поверхности защищены покровными эпителиальными клетками. В зависимости от функции ткани, интенсивности механической нагрузки на нее, выстилка имеет различное строение, толщину. Кожа, подвергающаяся наибольшим внешним воздействиям, покрыта многослойным плоским ороговевающим эпителием. Многослойность присуща выстилке отдельных участков дыхательных, пищеварительных, мочеполовых путей. Это объясняется близостью к внешней среде, частотой контакта с микробными агентами.
Наружные половые пути имеют неоднородные покровы. Влагалище и внешняя часть шейки матки (экзоцервикс) выстланы многослойным плоским эпителием. По мере созревания молодой (базальный) слой (пласт) как бы выталкивается от мембраны, изменяет клеточную форму и размеры. Цитограмма содержит плоский эпителий поверхностного слоя – самые зрелые элементы с мелким ядром, обильной цитоплазмой. Цилиндрический эпителий в мазке у женщин представляет выстилку внутреннего зева, часть канала шейки матки.
Цервикальный канал покрывают клетки эпителия секреторного типа (эндоцервикс). Они вырабатывают слизь, скопление которой в канале создает своеобразную пробку, защищающую полость матки от внедрения инфекции. Правильно выполненный мазок содержит клетки эндоцервикса, они составляют примерно 10% клеточных компонентов. Но если железистого эпителия много, то требуется консультация гинеколога для исключения пролиферативных процессов, полипов цервикального канала.
Основная масса мазка – клетки плоского эпителия. Среди них встречаются мелкие группы цилиндрического, выстилающего узкий переходный участок (внутренний зев) шейки матки. Отсутствие такого клеточного состава может свидетельствовать о дисфункции выработки гормона эстрогена, чаще климактерического характера. Встречается при кистозных поражениях яичников. Призматические клетки – это те же цилиндрические, но уплощенные. Появляются в мазках пожилых пациенток, являются признаком атрофических, дистрофических процессов.
Норма эпителиальных клеток в мазке

Качественный и количественный состав мазков, взятых для цитологии, зависит от двух факторов. Первый – состояние половых путей пациента. Второй – правильность взятия материала для цитологического препарата. На стекло должны попасть клетки влагалищного, шеечного, цервикального эпителия у женщин, клетки плоского и эпителия уретры у мужчин. Только в этом случае врач сможет должным образом оценить диагностический материал.
Клетки плоского эпителия в мазке на цитологию преобладают, но одно поле зрения не должно содержать более двадцати единиц. Нормой считается наличие нескольких менее зрелых промежуточных клеток из среднего (зернистого) слоя. Около 10% клеточного состава приходится на цилиндрический и железистый компонент. Флора представлена палочковидными и кокковыми бактериями, преобладание той или другой разновидности зависит от фазы менструального цикла. Допустимо наличие единичных нейтрофилов.
Нормальный лабораторный анализ у мужчин включает клетки многослойного плоского и уретрального типа. Выстилка мочеиспускательного канала многорядная, разделения на слои (как в шейке матки) нет. По этой причине уретральный компонент представлен одинаковыми клеточными элементами – призматическими переходного типа. Могут присутствовать включения мочи (немногочисленные солевые кристаллы). Допустимы единичные кокки, не более пяти элементов воспалительного ряда (нейтрофилов, лейкоцитов).
Что значит большое количество эпителия в мазке

Нормальная цитограмма в мазке на флору содержит 12-20 эпителиальных клеток на одно поле зрения. Избыточное содержание плоскоклеточного компонента свидетельствует о раздражении, ускоренном отторжении покровного слоя. Причиной могут быть воспалительные процессы разной этиологии, тогда врач увидит в препарате значительное количество лейкоцитов (в норме не более пяти). Зачастую обнаруживается возбудитель: трихомонады, гонококки, вирусные включения.
При отсутствии элементов воспаления следует думать о лейкоплакии, других разновидностях дискератоза. Схожей картиной проявляются аллергические реакции на местные медикаментозные средства (противозачаточные препараты, лечебные мази, свечи). Умеренное раздражение зачастую вызывают гигиенические средства. Эпителий шейки матки при беременности может быть несколько обильнее, клеточная цитоплазма имеет признаки децидуального метаморфоза, это вариант нормы.
Цитологическая картина у мужчин варьирует, с возрастом плоскоклеточный компонент может быть повышен, однако его количество не должно превышать 15 единиц в одном поле зрения. Обилие эпителиальных масс, примесей слизи, лейкоцитов свидетельствуют о воспалительном процессе. Не следует предпринимать самостоятельных попыток лечения, это может привести к затиханию симптомов без устранения причины болезни.
В диагностике воспалительных процессов половых путей женщины важнейшую роль играет изучение микрофлоры отделяемого. С современных позиций нормальную микрофлору половых путей рассматривают как совокупность микробиоценозов, занимающих многочисленные экологические ниши на коже и слизистых оболочках. Микроорганизмы, составляющие нормальную микрофлору влагалища, находятся между собой в разнообразных взаимоотношениях (нейтрализм, конкуренция, комменсализм, синергизм, паразитизм и др.). Изменение численности того или иного вида микроорганизмов в соответствующем биотопе или появление несвойственных данному месту обитания бактерий служит сигналом для обратимых или необратимых изменений в соответствующем звене микроэкологической системы. Особенностью нормальной микрофлоры половых путей у жен
щин является её многообразие. В табл. представлен видовой состав нормальной микрофлоры влагалища.
Факультативные лактобациллы преобладают во влагалищном содержимом женщин с регулярным менструальным циклом и беременных, но практически отсутствуют у девочек в препубертатном периоде и у женщин в постменопаузе. Количество лактобацилл во влагалище здоровых женщин составляет 10 5 -10 7 КОЕ/мл. Продукция эстрогенов у женщин репродуктивного возраста повышает содержание гликогена во влагалищном эпителии. Гликоген метаболизируется в глюкозу и в последующем с помощью лактобацилл — в молочную кислоту. Она обеспечивает низкий уровень рН (менее 4,5), способствует росту ацидофильных микроорганизмов, в частности лактобактерий. Помимо лактобактерий в состав влагалищного биоценоза входят более 40 видов других бактерий, однако их доля не превышает 5% общего количества микроорганизмов. У здоровых небеременных женщин ранговая последовательность бактериальных видов следующая: лактобациллы, бифидобактерии, пептококки, бактероиды, эпидермальные стафилококки, коринебактерии, гарднереллы, мобилунгус, микоплазмы. Соотношение анаэробной флоры к аэробной составляет 10:1.
Таблица Видовой состав нормальной микрофлоры влагалища
Таблица Видовой состав нормальной микрофлоры влагалища

Нормальная бактериальная флора выполняет антагонистическую роль, препятствуя инвазии патогенных микроорганизмов, а любая инвазия в здоровый эпителий почти всегда сопровождается изменениями микрофлоры влагалища.
Для оценки состояния микрофлоры влагалища в клинической практике длительное время использовали бактериологическую классификацию о 4 степенях чистоты с учётом количества лактобацилл, наличия патогенных бактерий, лейкоцитов, эпителиальных клеток.
■ I степень. В мазках эпителиальные клетки и чистая культура факультативных лактобацилл. Реакция влагалищного содержимого кислая (рН 4-4,5).
■ II степень. Небольшое количество лейкоцитов, палочек факультативных лактобацилл меньше, присутствуют другие сапрофиты, преиму
щественно грамположительные диплококки, реакция содержимого остаётся кислой (рН 5-5,5).
■ III степень. Большое количество клеток эпителия, лейкоциты. Факультативные лактобациллы в незначительном количестве, разнообразная кокковая флора; реакция содержимого слабокислая или основная (рН 6-7,2).
■ IV степень. Клетки эпителия, много лейкоцитов, разнообразная гноеродная флора при полном отсутствии влагалищной палочки, реакция основная (рН выше 7,2).
В настоящее время очевидны условность данной классификации и недостаточная её информативность. Она не учитывает многообразие видов нормальной микрофлоры, их взаимоотношения, а также возможное присутствие патогенных возбудителей, таких как гонококки, трихомонады, грибы, хламидии и др.
Нарушение соотношения содержания различных видов микроорганизмов или видового состава их ассоциаций приводит к возникновению воспалительных процессов влагалища. К механизмам, изменяющим нормальную экосистему влагалища, относятся: гормональные факторы, определяющие содержание гликогена в клетках эпителия; микробный антагонизм; нарушение иммунной системы; сексуальное поведение.
Для правильной интерпретации патологических изменений при воспалительных процессах в половых путях женщин важное значение имеет знание цитоморфологических особенностей нормальной слизистой оболочки влагалища.
Эпителий влагалища (многослойный плоский) на протяжении менструального цикла подвержен циклическим изменениям под влиянием половых гормонов. В многослойном плоском эпителии влагалища можно выделить следующие слои: поверхностный, промежуточный, внешний базальный и внутренний базальный. В первые дни после менструации остаётся приблизительно третья часть влагалищного эпителия, затем на протяжении менструального цикла он снова восстанавливается.
В мазках из влагалища различают четыре вида клеток эпителия.
■ Клетки поверхностного слоя большие (35-30 мкм) полигональной формы, ядро маленькое (6 мкм), пикнотичное. Клетки чаще располагаются раздельно. Эти клетки в большом количестве присутствуют с 9-го по 14-й день менструального цикла.
■ Клетки промежуточного слоя меньшие по размеру (25-30 мкм), форма неправильная, ядро более крупное, круглое или овальное. Клетки часто располагаются пластами. Присутствуют во всех фазах менструального цикла.
■ Клетки парабазального слоя маленькие по размеру, округлой формы, с большим круглым центральнорасположенным ядром. Присутствуют в небольшом количестве только во время менструации и появляются в мазках в период менопаузы или аменореи.
■ Клетки базальные (или атрофические) меньше парабазальных, округлой формы, с большим ядром соотношение ядра и цитоплазмы 1:3. Появляются в период менопаузы и при послеродовой аменорее.
Во влагалищных мазках, помимо эпителиальных клеток, могут присутствовать эритроциты (попадают при незначительных повреждениях ткани),
лейкоциты в количестве 6-8, а после овуляции до 15 в поле зрения, они попадают в отделяемое или путём миграции через стенку влагалища, или как составная часть воспалительного экссудата.
Слизистая оболочка цервикального канала покрыта высоким призматическим эпителием с базальным расположением ядер, цитоплазма клеток содержит слизь. Под призматическим эпителием нередко обнаруживают резервные (комбиальные) клеточные элементы. Два вида эпителия — многослойный плоский и призматический — контактируют в области наружного маточного зева. В мазках в норме обнаруживают клетки призматического эпителия, единичные метаплазированные клетки, слизь (в слизистой пробке лейкоцитов может быть очень много — до 60-70 в поле зрения).
Воспалительные заболевания женских половых органов занимают первое место (55-70%) в структуре гинекологической заболеваемости. Значительную долю в них занимают инфекции вульвы, влагалища и шейки матки. У женщин репродуктивного возраста вагиниты развиваются вследствие бактериального инфицирования (40-50%), вульвовагинального кандидоза (20-25%) и трихомониаза (10-15%).
Все воспалительные процессы гениталий делят на неспецифические и вызванные инфекциями, передающимися половым путём.
Исследование влагалищного отделяемого играет важную роль в диагностике воспалительных заболеваний нижнего отдела половых органов. Общие признаки воспалительного процесса — появление лейкоцитов (ней-трофилов и эозинофилов), лимфоидных элементов и макрофагов.
Неспецифические вагиниты — инфекционно-воспалительные заболевания влагалища, обусловленные условно-патогенными микроорганизмами (кишечной палочкой, стрептококками, стафилококками и др.). При неспецифических вагинитах в мазках обнаруживают большое количество лейкоцитов (30-60 и более в поле зрения), ключевые клетки отсутствуют, но достаточно много клеток слущенного эпителия влагалища. Как правило, обнаруживают несколько видов микроорганизмов. В целом микроскопическая картина характерна для воспалительного экссудата.
Бактериальный вагиноз — неспецифический (похожий на воспалительный) процесс, при котором во влагалищном отделяемом не обнаруживают патогенных возбудителей (на его долю приходится 40-50% всех инфекционных вагинитов). В настоящее время бактериальный вагиноз рассматривают как дисбактериоз влагалища, в основе которого лежит нарушение микробиоценоза.
Наиболее информативный лабораторный метод диагностики бактериального вагиноза — обнаружение в мазках, окрашенных по Граму, ключевых клеток (слущенных клеток влагалища, покрытых большим количеством мелких грамотрицательных бактерий). Эти клетки выявляют у 94,2% пациенток, в то время как у здоровых женщин они отсутствуют. Наиболее объективный способ идентификации ключевых клеток — исследование клеточных краев эпителия. Ключевыми считают эпителиальные клетки, края которых размыты, нечётко различимы ввиду прикрепления к ним бактерий. Кроме ключевых клеток, в пользу бактериального вагиноза при микроскопии с физиологическим раствором свидетельствует наличие мелких бактерий при отсутствии лактобацилл.
Количество различных факультативных (Gardnerella vaginalis) и анаэробных (бактероиды) бактерий при бактериальном вагинозе выше, чем у здоровых женщин. Фактически общее содержание бактерий во влагалище возрастает до 10 11 в 1 мл. В отличие от пациенток с нормальной микрофлорой, у больных с бактериальным вагинозом преобладают не факультативные, а анаэробные лактобациллы. Уменьшение количества факультативных лак-тобацилл приводит к снижению образования молочной кислоты и повышению рН. У больных бактериальным вагинозом рН влагалища находится в пределах 5-7,5.
Gardnerella vaginalis (выявляют у 71-92% больных, составляет более 5% всех представителей микрофлоры) и другие анаэробы способствуют интенсификации процессов отторжения эпителиальных клеток, особенно в условиях щелочной среды, что приводит к образованию патогномонич-ных ключевых клеток.
При окраске мазков по Граму у больных бактериальным вагинозом в иммерсионном поле обнаруживают менее 5 лактобацилл и более 5 гарднерелл или других микроорганизмов. Наличие большого количества лейкоцитов в мазках из влагалища не считают характерным для бактериального ваги-ноза.
Критерии постановки диагноза бактериального вагиноза следующие.
■ рН вагинального отделяемого >4,5.
■ Ключевые клетки в мазках, окрашенных по Граму.
о возможности обнаружения, особенно в моче, жгутиковых простейших семейства бодонидов. В отличие от трихомонад они обладают меньшими размерами и имеют лишь 2 жгутика, что обуславливает их быстрое поступательное движение по прямой. При исследовании окрашенных мазков возможны ошибки, поскольку эпителиальные клетки могут быть приняты за трихомонады.
Диспансерное наблюдение с исследованием мочи и отделяемого из влагалища у женщин, перенёсших трихомониаз, следует проводить в течение не менее двух менструальных циклов.
Гонорея. При исследовании влагалищных мазков для гонореи характерно внутриклеточное расположение гонококков (в лейкоцитах), их бобовидная форма и отрицательная окраска по Граму.
Кандидоз гениталий вызывают дрожжеподобные грибы рода Candida (на его долю приходится 20-25% всех инфекционных вагинитов). Для диагностики кандидоза проводят микроскопическое исследование взятого из очага поражения материала (чувствительность метода 40-60%). При кандидозе гениталий в острый период заболевания лактобациллы во влагалищном отделяемом обнаруживают в незначительном количестве (в среднем — 16,6% всей микрофлоры) либо они вообще отсутствуют. У 75% больных рН влагалища находится в пределах 5-5,5, что считают весьма информативным для диагностики кандидоза. Присутствие мицелия и спор во влажных мазках, обработанных 10% раствором гидроксида калия, подтверждает диагноз.
Изменения при исследовании отделяемого влагалища при различных заболеваниях приведены в табл. [Шерард Дж., 2001].
Таблица Результаты исследования отделяемого влагалища при различных заболеваниях
Таблица Результаты исследования отделяемого влагалища при различных заболеваниях
Читайте также:


