Фокальная очагов инфекции что это такое
Под фокальной инфекцией понимают возникновение очагов вторичной инфекции на отдалении от очага первоначального поражения (фокуса). Распространение бактерий и продуктов их метаболизма идет через кровь и лимфу из места первичного происхождения в другую часть тела. Очагом первичной инфекции, кроме полости рта, могут быть придаточные пазухи носа, миндалины, аденоидные вегетации, отогенные очаги, а также урогенитальные, абдоминальные. Источником сепсиса могут быть тонзиллиты и фарингиты, средний отит, легочная инфекция. Абсцесс кожи может быть причиной острого бактериального эндокардита, остеомиелита, гнойного артрита и других заболеваний.
Фокальная инфекция в челюстно-лицевой области может вызвать поражения в отдаленных участках организма. Поступая из первичного очага в кровеносное русло, бактерии не вызывают общего сепсиса, а поражают определенные ткани и органы. Путь бактерий проходит по лимфатической системе, где они подвергаются фагоцитозу, что обусловливает развитие регио! 1ал ьного л имфаденита.
Бактериемия. При некоторых состояниях и болезнях (гингивитах) возникает транзиторная бактериемия, которая не имеет последствий для организма. Чаще всего это негемолитической стрептококк, дифтероиды, стафилококк Album. Механизм бактериемии не изучен. Через 5 мин после удаления нескольких зубов бактериемия определяется у 70% пациентов. Через несколько часов после операции удаления зуба бактерии исчезают, кровь становится стерильной. Ряд исследователей указывают на то, что при удалении одновременно от одного до пяти зубов бактериемия обнаружена у 35% больных, а при большем количестве удаленных зубов — более чем у 70%. Описаны летальные исходы вследствие развития молниеносной септицемии после операции удаления зуба по поводу периостита. Из других процедур, могущих вызвать транзиториую бактериемию, отмечают массаж инфицированных очагов, жевание твердых субстанций и удаление зубного камня. Предупреждают бактериемию анестезия с адреналином, прием антибиотиков, эффективен тетрациклин и хлортетрациклии, сульфаниламидные препараты.
Интоксикация. Фокальные очаги возникают от действия продуктов бактериального метаболизма, попадающих в кровь, или действия самих бактерий на клетки в первичном очаге. Стоматогенные очаги инфекции, такие как некроз (гангрена) пульпы, хронический апикальный периодонтит, периапикальные абсцессы, корневая киста, особенно нескольких зубов, а также хронический гингивит, хронический пародонтит, длительно не заживающие эрозивно-язвенные поражения слизистой рта, содержат смешанную микрофлору, Staph. Aurous. Подтверждена связь апикальных гранулем, периапикальных абсцессов зубов с артритами. Санация полости рта способствует клиническому улучшению состояния этих больных.
Сенсибилизация. Много данных имеется за то, что артрит является результатом сенсибилизации антигеном протеиновой фракции бактерий. После сенсибилизации дополнительная порция бактерий или протеина при контакте с синовиальной жидкостью вызывает аллергическую реакцию. Слизистая рта повреждается в результате физической травмы или действия бактерий, что в ответ вызывает образование антител, взаимодействующих с поврежденной тканью. Примерами могут быть рецидивирующий афтозный стоматит и другие аутоиммунные заболевания, ревматоидный артрит, склеродермия, системная красная волчанка.
Гипотеза ротового хрониосспсиса была выдвинута У. Хантером (1910). Он полагал, что первопричиной системных болезней являются микроорганизмы полости рта, микробы при некрозе пульпы зуба. И. Г. Лукомский в 1950-е гг. выдвинул нейротоксическую концепцию хрониосепсиса. Промежуточные продукты распада белка типа биогенных или протеиногенных аминов, а также клеточные и тканевые яды образуются при хроническом периодонтите. Продукты распада раздражают нервно-трофический аппарат, всасываются в кровь и влияют на процессы обмена и функцию вегетативной нервной системы в отдельных органах. Эти вещества, являясь антигенами по своей природе, ведут к сенсибилизации организма и общей интоксикации. Наиболее активной формой фокальной инфекции является периапикальный абсцесс с полостью, микробные токсины, токсичные продукты воспаления и распада тканей поступают в кровь и лимфу. Происходит сенсибилизация организма, обусловленная микробными и тканевыми антигенами.
Хронический апикальный периодонтит протекает по типу реакции гиперчувствительности замедленного типа с преимущественным развитием продуктивного воспаления и формированием иммунной реакции па собственные патологически измененные ткани. Имеются данные, что антигены стрептококков, преобладающих при одонтогенной инфекции, имеют сходство с антигенами почек, сердца, поперечнополосатых мышц, что может обусловить повреждение тканей иммунными комплексами и (или) цитотоксическое повреждение сердца, почек, способствовать развитию ревматизма и гломерулонефрита.
Сопутствующие заболевания пациента, сопровождающиеся сердечной и дыхательной недостаточностью, гипертоническая и диабетическая микроангиопагия, гипоксия тканей усугубляют течение болезней периапикальных тканей зуба.


Еще в 1830 г. Galezowski (no M. Дворжецу) отметил связь заболеваний глаз и зубов, а также полезность санации последних в быстрой ликвидации глазного процесса. А. Я. Канторович, приводя работы различных зарубежных авторов, сторонников такой фокальной инфекции, пишет, что очень часто и не всегда оправданно производилось удаление зубов или тонзиллэктомия у глазных больных.
Хотя описан ряд заболеваний глаз, локализующихся на стороне больного зуба с хроническим периодонтитом, кариесом или гранулемами и быстрым лечебным эффектом после их экстракции, тем не менее, диагноз фокального сепсиса труден, так как часто отсутствуют убедительные специфические изменения, позволяющие с уверенностью связать возникновение глазных болезней именно с этими очагами инфекции, чем, очевидно, и объясняются противоречивые литературные данные.
Так, Cameron придерживается мнения о редкости одонтогенной очаговой инфекции. Напротив, Korytowski и Krzyzagorska, выявляя этиологическое значение местных очагов инфекции у 360'больных с различными заболеваниями глаз (увеиты, невриты зрительного нерва, кератиты, тромбоз центральной вены), обнаружили у 151 (41,9%) тонзиллит, а у 132 (36,7%) — зубные очаги.
Velhagen пишет, что одонтогенной очаговой инфекции посвящена обширная литература, которая пока никакой ясности не внесла. Он считает, как это было принципиально доказано Pfluger, общепризнанным патогенетическое значение воспалительных изменений в верхушке зуба (апикальная инфекция) и частично оспаривает влияние кариеса. Очаги на верхушке зуба возникают спонтанно или как осложнение консервативного лечения корня зуба, вследствие альвеолярной пиореи, парадентита или парадонтоза, когда септический материал задерживается в карманах десны. Ликвидация очага возможна лишь с экстракцией больного зуба.
Прямым доказательством воздействия инфекционного зубного очага Velhagen считает септическое состояние у больного, бактериологическое подтверждение однородности инфекции глаза и зуба (что справедливо, но не всегда выполнимо), развитие субпериостального процесса контактным или гематогенным путем в соседних полостях, а иначе наличие лишь инфицированного зубного очага оставляет сомнение в этиологическом его значении. Тем не менее, нельзя исключить отдаленного бактериального и токсического влияния, аллергии, нейрорефлекторных воздействий.
Критерием активности очага могут быть картина крови, РОЭ, температурная кривая, исключение другого очага и различные тесты. Velhagen рекомендует диагностический тест Remky, заключающийся в том, что после инстилляции раствора гистамина в конъюнктивальный мешок обоих глаз на стороне активного очага развивается конъюнктивит. Kollsch обнаружил этот тест положительным у 92% больных (из 874), Thieleman, Rausch и Lubory—у 80,6% (из 583, по Schroder), после санации очага тест становится отрицательным. Меуег считает этот тест небезопасным.
М. Н. Жаков придает значение в этиологии заболеваний глаз не только явно активным зубным очагам, но и депульпированным зубам после применения различных паст, мышьяка, а также покрытых коронками. По его мнению, в них могут возникать безболезненные хронические процессы, оказывающие раздражающее действие на симпатические и чувствительные веточки тройничного, а отсюда проявляются и рефлекторные воздействия на глаз: мелькание перед глазами мушек, темных пятен, светлых точек, полосок, звездочек, ухудшение ясности зрения или непостоянное снижение остроты зрения, как симптомы сосудистой реакции, исчезающие после лечения зубов.
Кроме того, в ряде случаев у больных кератитами, рецидивирующими увеитами, кровоизлияниями в сетчатку лечение было безуспешным, пока не была произведена экстракция больных зубов.
М. Ф. Гуляков наблюдал больных, страдающих невралгическими болями зубного происхождения, иррадиирующих в глаз соответственной стороны. Он указывает на возможность расстройств, вызывающих расширение сосудов сетчатки, изменение секреции конъюнктивы, а также на нейротрофические поражения роговицы и склеры, увеит, воспаление сетчатки и зрительного нерва, нарушение двигательного аппарата глаз. Он также описывает 3 больных с послеоперационным иридоциклитом, быстро регрессирующим после удаления гангренозных зубов.
Авторы возникновение увеитов разной частоты: от 0,4% (Т. Н. Бурлакова)—4,8% (А. Я. Канторович—одонтогенные и синусогенные) до 27,1% (Guyton, Woods) — 38% (Streiff) связывают с влиянием на них зубных очагов, в то время как Francois вообще отрицает такую возможность, a Cameron отмечает отсутствие специфических признаков в пользу связи увеита с влиянием септических очагов в зубах.
Клинически увеиты одонтогенной этиологии относят к токсикоаллергическим. Развивается пластический с вовлечением роговицы или серозный процесс, но с появлением жирных преципитатов и помутнения стекловидного тела. Д. И. Березинская указывает на значение местных гнойных очагов, в том числе и болезней полости рта в этиологии метастатической офтальмии, a Levatin — в возникновении глаукомо-циклитических кризов. Течение процесса нередко бывает рецидивирующим.
Стойкое излечение наступает после удаления больных зубов (А. Я. Канторович).
Бесспорным доказательством этиологического влияния зубного очага может быть наблюдение А. П. Кацнельсона (1936), когда у больного с хориоидальным абсцессом был выделен в чистой культуре золотистый стафилококк в посевах из зуба, стекловидного тела, влаги передней камеры и теноновой капсулы пораженного глаза.
Одонтогенная инфекция как причина кератита описана Streiff у 35% больных и А. Я. Канторович — лишь у 5.
А. Я. Канторович наблюдала больного с односторонним прогрессирующим экзофтальмом на протяжении 4 лет. Заболевание придаточных пазух и орбиты было исключено. У больного в дальнейшем наступило ограничение подвижности глаза, атрофия зрительного нерва и слепота. И лишь после удаления 4 зубов с гранулемами экзофтальм регрессировал. С. Я. Рудзит описал больную с односторонним застойным соском и экзофтальмом, который увеличивался во время жевания.
Рентгенологически была выявлена в верхней челюсти аномалия 5-го зуба, и на 2-й день после его удаления экзофтальм стал уменьшаться, через месяц регрессировал застойный сосок, почти полностью восстановилось положение глаза.
Описано развитие флегмоны орбиты одонтогенного происхождения (Gotz, no Schroder, М. А. Дворжец, С. X. Мац, Н. Г. Волох и В. П. Биран). М. А. Дворжец сообщил, что гнойные процессы в области зубов верхней челюсти, так же как хронический периодонтит или гангренозный, могут вызвать воспаление глазничной клетчатки, особенно если вовлекается до того в процесс гайморова пазуха. Он наблюдал такого больного, у которого в исходе процесса развилась атрофия зрительного нерва.
С. X. Мац, Н. Г. Волох и В. П. Биран описали свое наблюдение, когда у больного после ликвидации острых явлений кариеса в левой половине верхней челюсти 2-го коренного зуба и его удаления, через несколько часов появился озноб, высокая температура тела и признаки флегмоны левой глазницы. На протяжении 7 дней все общие симптомы нарастали, глаз ослеп.
Произведена орбитотомия, при этом выделилось большое количество гноя. Наступило после этого быстрое регрессирование всех общих и местных симптомов и выздоровление больного, но глаз ослеп из-за атрофии зрительного нерва.
Е. Живков, В. Денев, Р. Големинова сообщают о возможности развития тромбофлебита вен глазницы, тромбоза кавернозного синуса, папиллита, периневрита зрительного нерва с концентрическими сужениями поля зрения, стойкого блефароспазма, поражения III нерва, а также болей в глазах, без их анатомических изменений, вследствие наличия воспалительного зубного очага у больных. Авторы отмечают возможность развития птоза у больных с кариесом зубов. Лечение их приводило к устранению птоза.
По данным всех авторов, почти постоянно поражения глаз были на стороне больного зуба, редко двусторонними и еще реже развивались на противоположной стороне.
Практически важен для офтальмологов вопрос, нужна ли перед внутриглазными операциями радикальная санация зубов? Velhagen считает, что не только теперь, а даже до использования антибиотиков нужно было ликвидировать лишь явный септический очаг со скоплением гноя. Клинический опыт показывает большую редкость гибели глаза вследствие метастатической инфекции, тем более трудно предположить роль в этом спокойных зубных очагов.
Тем не менее в случаях вялого послеоперационного иридоциклита иногда удается добиться излечения только экстракцией больных зубов . В ряде случаев одновременно или последовательно возникают невралгические симптомы вследствие вовлечения I и II ветвей V нерва, которые сопровождаются болью в глазу и зубах — синдром Слюдера, Градениго.
Авитаминоз в случаях недостаточности витаминов В, С приводит к изменениям глаз, слизистой рта, зубов.
Известна связь между рахитом, тетанией с процессами, вызывающими повреждение зубной эмали, и развитием слоистой катаракты и др.
Фокальная эпилепсия считается одной из самых распространенных среди всех форм, типов и подтипов этого заболевания. Это заболевание характеризуется частыми и явными приступами-припадками. Чаще всего патология проявляется в детском возрасте, однако отличается постепенным исчезновением признаков по мере взросления человека.
Фокальная эпилепсия в международной классификации болезней имеет код по мкб 10 G40.
Прежде чем диагностировать патологию, следует обратить внимание на следующие моменты: возникают ли повторные припадки и развиваются ли спонтанные пароксизмы. Исключения составляют только рефлекторные эпизоды недомогания. Их классические примеры характерны для фотосенситивной формы, то есть когда яркий свет может спровоцировать недуг.

Что такое фокальная эпилепсия
Симптоматическая фокальная эпилепсия — одна из форм заболевания, приступы при которой объясняются присутствием в мозге явного и четкого очага пароксизмальной активности. Как правило, патология характеризуется вторичными проявлениями или развивается на фоне других серьезных заболеваний. Определяется простыми и сложными проявлениями припадков, по основным характеристикам которых можно определить очаг поражения.
Эпилепсия в фокальной форме объединяет любые виды припадков, формирование и проявление которых напрямую зависит от зоны электроактивности нейронов в церебральных структурах. Начинаясь с небольшого очага, эпилептическая активность в дальнейшем может распространяться, захватывая все большую площадь коры головного мозга, стимулируя при этом развитие вторично-генерализированных приступов.
Особенно опасна для пациента мультифокальная эпилепсия, обусловленная наличием сразу нескольких очагов поражения. Особенности патологии:
- если принять во внимание все формы заболевания, на ФЭ приходится более 82% прецедентов;
- более чем в 75% вариантов первый приступ можно заметить в детском возрасте;
- особенно часто развивается патология на фоне поражений мозга любой этиологии: инфекционной, травматической, ишемической, а также в результате аномалий развития, как следствия нарушений пренатального и родового периода;
- симптоматическая фокальная эпилепсия (код по мкб 10 G40) встречается более чем в 71% случаев.
Причины и патогенез фокальной эпилепсии
Развитию ФЭ предшествуют следующие патологии:
- опухоли злокачественного и доброкачественного характера;
- серьезные нарушения обменных процессов в организме, в том числе церебрального кровообращения;
- травмы черепной коробки и внутренних тканей;
- поражения инфекциями любого рода, к примеру, энцефальной или менингококковой;
- нарушения строения внутричерепного вещества наследственного характера.
К основным причинам заболевания стоит отнести приобретенные в результате негативного воздействия любого характера на головной мозг или обусловленные наследственными заболеваниями факторы.
Детская ФЭ в основном характеризуется проблемами пренатального периода или врожденными заболеваниями. В том и другом случае поражены определенные участки коры. В частности:
- инфицирование внутри утробы матери;
- кислородное голодание;
- удушение новорожденного во время прохождения родовых путей;
- повышенное внутричерепное давление;
- родовая травма.
В некоторых случаях заболевание проявляется на фоне недоразвитости коры головного мозга обоих или одного полушария. Вероятность того, что патология может исчезнуть по мере роста и развития ребенка, очень высокая.
Функциональный генез приступов эпилепсии с фокальными приступами характеризуется несколькими зонами:
- сектор эпилептогенного нарушения, соответствующий участку изменений морфологического типа, видимых при томографических исследованиях;
- первичная — отсек коры, в котором образуются эпилептические разряды;
- ирретивная — источник активности, наблюдаемый на электроэнцефалографии, и расшифровываемый, как период между приступами;
- функционального дефицита — сектор, в котором генерируются сопутствующие эпилептическому припадку расстройства.
Классификация фокальной эпилепсии
Итак, фокальная эпилепсия и что это такое у взрослых и детей, как ее классифицируют? Параметров для определения термина в медицине существует множество. С точки зрения неврологии, существует три основные формы ФЭ:
- Симптоматическая. Диагностируется в том случае, если можно четко зафиксировать причину поражения определенного сектора мозгового вещества. Как правило, для этого используют инструментальную диагностику.
- Криптогенная. Характеризуется отсутствием возможности постановки точного диагноза в зависимости от места поражения. Вероятность того, что заболевание является вторичным проявлением, а лобная доля и другие отделы не повреждены, велика.
- Идеопатическая. Существует независимо ни от каких причин, симптомы носят идеопатический характер.
Симптомы фокальной эпилепсии
Единый признак для всех видов патологии — фокальный приступ эпилепсии. Причем, припадки повторяются с разной степенью периодичности. Они бывают простые и сложные. В первом случае припадки происходят в моменты, когда человек находится в полном сознании, однако наблюдаются двигательные, сенсорные и соматические вегетативные симптомы. Сложные характеризуются помутнением сознания на разный период времени, причем случаются серьезные проявления психического характера, галлюцинации и т.д.
К слову сказать, сложные припадки могут начинаться, как простые, и усугубляться потерей сознания. Третий тип патологии незлокачественный, то есть он не приводит к глобальным нарушениям речи, памяти, двигательной активности в период ремиссии. В том случае, если у малыша или подростка наблюдается симптоматическая фокальная лобная эпилепсия, она может сопровождаться умственным, психическим развитием. Клиническая картина патологии напрямую зависит от очага расположения поражения и его размера:
- Висок. Приступ может длиться вплоть до минуты, при этом проявляются аура и автоматизм, в некоторых случаях может присутствовать потеря сознания.
- Лоб. Характерны серийные приступы, отсутствие ауры, повороты головой, глазами, непроизвольные движения конечностей. При этом приступ может возникнуть даже во сне.
- Затылок. Длительные припадки, продолжающиеся до 13 минут, сопровождающиеся зрительными галлюцинациями.
- Темень. Редкая патология, возникающая на фоне опухолевых процессов. Характеризуется сенсомоторными пароксизмами, параличом Тодда, нарушением речевых функций.
Чаще всего имеется один очаг. Он является так называемой эпилептогенной зоной. При некоторых условиях, активность ею не ограничивается, а распространяется на ближайшие отделы, тем самым, вызывая характерные расстройства. В ряде ситуаций допускается развитие вторично-генерализованных пароксизмов.
Наследственное заболевание чаще всего сопровождается генерализованными пароксизмами, и имеет характерный возраст дебюта. В некоторых случаях, при достижении определенного возраста, эпизоды прекращаются. В такой ситуации прием противоэпилептических медикаментов завершается. С другой стороны, выявлены формы, при которых медикаментозная терапия является пожизненной.
Диагностика фокальной эпилепсии
Диагноз поставлен примерно 65 миллионам пациентов по всему миру. Начинает развиваться чаще всего в детском, подростковом или пожилом возрасте. У мужчин недуг диагностируется чаще, чем у женщин. Полностью вылечить невозможно, но можно контролировать ее течение при помощи лекарственных средств и различных методик.
Возникновение парциального пароксизма — серьезное проявление, требующее срочного врачебного вмешательства. В первую очередь доктор проведет визуальный осмотр и опрос пациента на предмет выявления видимых симптомов болезни. Из списка причин поражения нужно исключить:
- Фокальную корковую дисплазию — нарушение пролиферации нейронов и архитектоники коры головного мозга.
- Сосудистую мальформацию — нарушение внутриутробного развития головного мозга, сопровождающееся нарушением его структуры и функций;
- Опухоли как доброкачественные, так и злокачественные, причем в обоих случаях грозят серьезными проблемами со здоровьем.
Невролог должен выявить последовательность, время, частоту и силу приступов. Полученная информация позволяет с максимальной точностью определить место поражения.
Чтобы получить подтверждение диагноза, пациенту в первую очередь необходимо обратиться к специалисту — неврологу или эпилептологу. Больному назначают следующие диагностические исследования:
- Электроэнцефалографию — это методика, позволяющая определить эпиактивность в интервале между приступами.
- ЭЭГ с провокационными пробами назначается в случае, если информация, полученная при первом исследовании, недостаточна. Иногда проводят суточный мониторинг активности коры.
Предельно информативные данные получают в том случае, если электроды устанавливают под черепную коробку. Метод называется субдуральной кортикографией, но в связи со сложностью его проведения, мало используется в обычной врачебной практике.
Чтобы выявить количественные и качественные показатели морфологии изменений, применяют несколько основных исследовательских методов:
- МРТ или магниторезонансная томография с толщиной срезов не более 2 мм. При симптоматическом типе болезни на томограмме будут наблюдаться изменения разного характера, в том числе атрофии, очаги поражения. Если таковых не обнаруживается, вероятнее всего пациент болен идеопатической или криптогенной формой эпилепсии.
- ПЭТ или позитронно-эмиссионная. Исследование позволяет определить гиперметаболистические процессы в пораженной области.
- ОФЭКТ или однофотонная эмиссионная компьютерная томография. В данном случае можно определить недостаточность кровоснабжения в очаге поражения.
Лечение фокальной эпилепсии
ФЭ любой этиологии и сложности лечится под наблюдением врача-невролога или эпилептолога. В каждом из случаев назначается медикаментозное лечение, в обязательном порядке включающее прием препаратов-антикольвунсантов. При терапии симптоматической формы заболевания выясняется причина болезни, и именно ее лечат в первую очередь, попутно устраняя симптомы приступов и припадков.
У детей возрастом до 1 года заключается в правильной диагностике, выявлении причин возникновения заболевания, подборе специфических медикаментов, способных успокоить патологический очаг и снизить его возбудимость. Часто детям ставят диагноз эпилептический статус. Это означает частые приступы, следующие один за другим. Количество их может превышать 50 раз в сутки.
Медикаментозное лечение лучше всего помогает при затылочной и теменной форме болезни. В случае с височной через пару лет возникает устойчивость к приему медикаментов, и патология развивается с новой силой. Если у больного наблюдается подобная картина, это считается прямым показанием для дальнейшего хирургического вмешательства.
Оперативное вмешательство осуществляется врачами-нейрохирургами. Процедура направлена на устранение очага поражения — опухоли, кисты или участка головного мозга, пораженного болезнью. Однако во врачебной практике берутся за такие операции только в том случае, если очаг поражения хорошо локализован. Называется операция — фокальная резекция, при множественном или расширенном поражении показана расширенная резекция. Хирургическое вмешательство проводится только в том случае, если пройдены все лабораторные и аппаратные исследования, учтены строение и функциональность зон коры головного мозга на кортикографе.
Точный прогноз протекания и результатов ФЭ дать не может ни один врач. Все зависит от типа патологии и сложности ее течения. К примеру, идиопатический вариант отличается отсутствием нарушений когнитивных функций. Очень часто патология проходит самопроизвольно, поэтому предсказать итог практически невозможно.
Симптоматическая обусловлена влиянием на организм пациента очага патологии. Прогноз неблагоприятен при развитии опухолей, у детей эта форма влечет за собой задержку в психическом развитии. Как правило, без соответствующего лечения эта форма болезни прогрессирует крайне стремительно.
По оценкам специалистов, более чем в 70% случаев проявления болезни после оперативного вмешательства наблюдается резкое улучшение состояния пациента. В дальнейшем полное избавление от болезни отмечается в 30% прецедентов.
МКБ-10
Общие сведения

Причины хориоретинита
Воспалению хориоидеи и сетчатой оболочки способствует множество факторов. Описана вирусная, бактериальная и паразитарная природа патологии. Доказано, что риску развития заболевания более подвержены лица, страдающие миопией высокой степени. Роль других аномалий клинической рефракции в этиологии поражений увеального тракта не изучена. Основные причины хориоретинита:
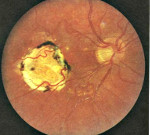
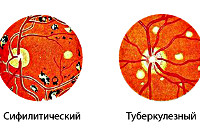
- Инфекционные заболевания. Болезнь часто возникает на фоне туберкулёза, сифилиса. При туберкулёзной природе патологии офтальмоскопически выявляются очаги поражения разной давности, которые отличаются по окраске. При сифилисе изменения со стороны заднего отдела глаз менее выражены.
- Травматические повреждения. При посттравматическом генезе воспалительному процессу предшествуют разрывы сосудистой оболочки и кровоизлияния в супрахориоидальное пространство. В большинстве случаев удается выявить входные ворота инфекции. Хориоретинит сочетается с поражением переднего сегмента глаз.
- Фокальные инфекции. Патологические агенты могут распространяться гематогенным путём при наличии очага острой или хронической инфекции в ротовой полости, глазнице или поражении ЛОР-органов. Возбудителем, как правило, выступают пиогенные штаммы бактерий.
- Токсоплазмоз. Возбудитель способен проникать в задний сегмент глазного яблока гематогенным путем. Наиболее распространены случаи внутриутробного инфицирования. Патология часто сочетается с другими пороками развития глаз (анофтальм, микрофтальм).
Патогенез
В механизме развития болезни ведущее значение отводится воздействию бактериальных токсинов, которые запускают аллергические реакции, реже – аутоиммунный процесс. Бактерии или вирусы могут проникать в структуры увеального тракта эндогенным или экзогенным путём. Предрасполагающие факторы к развитию патологии – анатомические (широкое сосудистое ложе) и гемодинамические (замедление кровотока) особенности строения. Первой поражается сетчатка. Распространение патологических агентов в сосудистую оболочку происходит вторично. Атрофия анатомических образований увеального тракта возникает из-за нарушения кровоснабжения, которое в норме происходит благодаря хориокапилярным сосудам. Выделяют негранулематозный и гранулематозный типы воспалительного процесса.
Классификация
По характеру течения в офтальмологии различают острую и хроническую формы воспаления. В зависимости от локализации зоны поражения выделяют панувеит, периферический и задний увеит, который подразделяют на очаговый, мультифокальный, диссеминированный, нейрохориоретинит и эндофтальмит. По активности хориоретинит классифицируют на следующие стадии:
- Активную. Характеризуется прогрессирующим снижением остроты зрения. Пациенты отмечают повышенную утомляемость при выполнении зрительной работы, которая сочетается с ухудшением самочувствия.
- Субактивную. Занимает промежуточное положение между активной и неактивной стадиями. Выявляется при инфекционном процессе другой локализации. Клиническая симптоматика мало выражена. При отсутствии своевременного лечения переходит в хроническую форму.
- Неактивную. Признаки воспаления отсутствуют. При офтальмоскопии обнаруживаются хронические очаги инфекции плотной консистенции. Пациенты отмечают стойкую зрительную дисфункцию, которая не прогрессирует. Неактивная стадия является случайной находкой.
В классификации по локализации воспалительного процесса выделяют центральную и периферическую формы. Возможно диффузное и очаговое поражение увеального тракта. Патологические очаги могут быть единичными и множественными.
Симптомы хориоретинита
В случае тяжелого течения отмечается выпадение отдельных участков зрительного поля, фотопсии. Развитие микро- и макропсий ведёт к искажению предметов перед глазами. Многие больные указывают на то, что появлению клинической симптоматики предшествуют инфекционные, системные и аутоиммунные заболевания. Реже хориоретинит возникает после перенесённых оперативных вмешательств на глазном яблоке или глазнице. Визуально патологических изменений не выявляется. Ввиду того, что острота зрения длительное время может оставаться нормальной, постановка диагноза часто затруднена.
Осложнения
Повышенная экссудация приводит к развитию офтальмогипертензии, реже возникает вторичная глаукома. Гнойный хориоретинит осложняется невритом зрительного нерва. Скопление экссудата и организация гнойных масс ведут к развитию пан- и эндофтальмита. Атрофии сетчатки зачастую предшествует ее разрыв или отслойка. Массивные кровоизлияния становятся причиной возникновения гифемы и гемофтальма. При поражении фоторецепторов внутренней оболочки глаза нарушается цветовое зрение. У большинства пациентов выявляется гемералопия. В прогностическом плане наиболее неблагоприятным осложнением является полная слепота.
Диагностика
Постановка диагноза базируется на анамнестических данных, результатах инструментальных и лабораторных методов исследования. При объективном осмотре патологические изменения не выявляются. Это важный критерий, который позволяет дифференцировать хориоретинит с патологией переднего полюса глазного яблока. Лабораторная диагностика сводится к проведению:
- Бактериологического посева. Материалом для исследования служит биоптат орбитальной конъюнктивы или конъюнктивальная жидкость. Цель метода – выявление возбудителя и определение чувствительности к антибактериальной терапии.
- Иммуноферментного анализа (ИФА). Изучение титра антител (Ig M, Ig G) применяется для обнаружения возбудителей хламидиоза, простого герпеса, токсоплазмоза, цитомегаловируса. ИФА позволяет оценить стадию активности воспалительного процесса.
- Теста на определение С-реактивного белка. Выявление протеина в крови даёт возможность исключить или подтвердить аутоиммунную природу заболевания. При положительном тесте на С-протеин проводятся ревмопробы.
С целью постановки диагноза и оценки объема поражения офтальмолог применяет инструментальные методы. При помощи визометрии определяется снижение остроты зрения разной степени выраженности со склонностью к миопическому типу рефракции. Повышение внутриглазного давления (ВГД) наблюдается только при средней тяжести и тяжелом течении. Специфическая диагностика включает:
- Гониоскопию. В передней камере глазного яблока выявляется скопление гноя, что свидетельствует о гипопионе или экссудате. Кровоизлияние в переднюю камеру глаза ведёт к гифеме.
- Офтальмоскопию. При офтальмоскопическом осмотре визуализируются очаги поражения серовато-желтого оттенка с нечеткими контурами, точечные кровоизлияния. Обнаружение ограниченного участка белого цвета свидетельствует об атрофии. Область желтого пятна пигментирована.
- Флуоресцентную ангиографию сетчатки (ФАГ). Удаётся визуализировать признаки васкулита сетчатки. При проведении ФАГ с контрастом выявляются тёмные пятна в месте скопления индоцианина зеленого.
- Периметрию. При периферической форме болезни отмечается концентрическое сужение зрительного поля. Очаговое поражение ведёт к выпадению небольших участков с поля зрения.
Дифференциальная диагностика проводится с дистрофией желтого пятна и злокачественными новообразованиями сосудистой оболочки. В отличие от опухоли при хориоретините обнаруживается перифокальный очаг воспаления с размытыми конурами. При дистрофических изменениях желтого пятна признаки воспаления и помутнения стекловидного тела отсутствуют. При травматическом происхождении болезни проводится рентгенография глазницы, которая дает возможность выявить патологические изменения позадибульбарной клетчатки и костных стенок орбиты (перелом, смещение обломков).
Лечение хориоретинита
Этиотропная терапия базируется на лечении основного заболевания. При травматической этиологии требуется проведение оперативного вмешательства, которое направлено на пластику костной стенки глазницы, сопоставление смещенных обломков. Перед операцией и в раннем послеоперационном периоде показан короткий курс антибиотиков. Консервативная терапия сводится к назначению:
- Нестероидных противовоспалительных средств. Применяются с целью купирования воспалительного процесса. Пациентам проводятся ежедневные инстилляции по 5-6 раз в день. При осложненном течении показано ретробульбарное введение.
- Мидриатиков. М-холиноблокаторы и симпатомиметики используются с целью профилактики образования синехий и для улучшения оттока водянистой влаги. Своевременное назначение мидриатиков снижает риск развития глаукомы.
- Гормональных препаратов. Показание к назначению – острый хориоретинит. Больным проводятся инсталляции или субконъюнктивальные инъекции гидрокортизона. Дополнительно можно закладывать 3-4 раза в сутки под веко гидрокортизоновую мазь.
- Антибиотиков. Антибактериальная терапия осуществляется при токсоплазмозной природе хориоретинита, а также в случае присоединения бактериальных осложнений. При недостаточном эффекте дополнительно показаны сульфаниламиды.
- Репарантов и биогенных стимуляторов. Препараты данной группы способствуют регенерации сетчатки. Доказана целесообразность применения таурина, сульфатированных гликозаминогликанов.
Для повышения эффекта от консервативного лечения в подостром периоде или при хроническом течении болезни назначаются физиотерапевтические процедуры. При помощи электрофореза вводится хлорид кальция, антибактериальные средства, протеолитические ферменты растительного происхождения. На стадии разрешения патологии используется ультразвуковая терапия на стороне поражения. Вне зависимости от формы воспаления показано применение витаминов группы В, С и РР. При повышении ВГД целесообразно назначение гипотензивных средств.
Прогноз и профилактика
Прогноз зависит от этиологии, иммунного статуса пациента, локализации и распространенности патологического процесса. При отсутствии своевременной диагностики и лечения исходом болезни становится атрофия сосудистой оболочки, а также сетчатки, что приводит к полной слепоте. Специфическая профилактика отсутствует. Неспецифические превентивные меры направлены на санацию очагов фокальной инфекции, предупреждение развития инфекционных и паразитарных заболеваний. При высоком риске травмирования глаз следует применять средства индивидуальной защиты (очки, маску).
Читайте также:


