Фолликулярный гиперкератоз при фибромиалгии
Причины появления
Фолликулярный гиперкератоз кожи формируется при нарушении процесса замены клеток эпидермиса. При данной патологии ороговевший верхний слой дермы не отшелушивается вовремя. Он закупоривает волосяные фолликулы, сальный секрет не отходит, волоски не могут выйти наружу, образовывая вместо этого маленькие возвышения на коже. Они могут быть белесыми или сероватыми. Если в области волосяной луковицы возникает воспаление, кожа краснеет, становится грубой, шершавой.
Подобные негативные изменения формируются как самостоятельная болезнь либо выступают симптомом иных патологий.
- псориаза;
- дерматитов;
- заболеваний ЖКТ;
- сахарного диабета;
- болезней системы кроветворения;
- печеночной недостаточности;
- грибковых инфицирований;
- ихтиоза;
- патологий щитовидной железы.
У здорового человека гиперкератоз могут спровоцировать следующие причины:
- авитаминоз;
- генетическая предрасположенность;
- постоянное переохлаждение;
- регулярный контакт с бытовой химией, сушащей кожу, без защитных перчаток;
- возрастные гормональные перестройки;
- прием определенных фармацевтических препаратов;
- частые стрессы;
- некачественная одежда и обувь;
- неправильное питание.
Разберем подробнее самые распространенные провоцирующие факторы.
Самой распространенной причиной развития фолликулярного гиперкератоза является нехватка определенных веществ.
Особенно негативно на состоянии кожи сказывается недостаток витаминов следующих групп:
Нехватка витамина D оказывает негативное воздействие на работу всех систем организма. Нарушается скорость клеточного деления, насыщения кожи питательными веществами.
На фоне приема гормональных контрацептивов (или иных стероидных препаратов) кератоз возникает чаще у молодых девушек.
Несбалансированное питание приводит к дисбактериозу, кишечным расстройствам. В результате кожа недополучает необходимые витамины и микроэлементы, что моментально сказывается на ее состоянии. Метаболизм нарушается, волосяные фолликулы закупориваются.
Схожее воздействие на организм оказывают постоянные стрессы. Кроме вышеперечисленного влияния, переживания провоцируют повышенное потребление витамина В. Это провоцирует раннее появление морщин, пересыхание кожи, кератозные бугорки.
Особенности патологии и лечение у детей
У ребенка гиперкератоз чаще бывает врожденным, но может быть также приобретенным. Патологию провоцируют те же причины и заболевания, что у взрослых. Заболевание, вызванное авитаминозом либо аллергией, бывает временным, самостоятельно проходит с возрастом.
У детей с этим заболеванием на коже появляются высыпания в виде многочисленных шероховатых плотных узелочков. Никакого вреда для здоровья они не представляют. В ремиссионные периоды не приносят дискомфортных ощущений. Лечение малышей в это время не проводится.
При обострениях бугорки краснеют, чешутся. В этот период за кожей ребенка требуется специальный уход с применением мазей против зуда с увлажняющим эффектом.
Очаги болезни в детском возрасте обычно симметрично располагаются в области лица, головы, бедер, плеч, ягодиц. Наиболее заметными они становятся у подростков, когда можно начинать основное лечение. Отметинки в сочетании с пересыханием кожи ступней и ладошек позволяют поставить диагноз наследственный кератоз.
Виды кератозного заболевания
По происхождению фолликулярный гиперкератоз подразделяют на врожденный и приобретенный.
К первой группе относятся три формы заболевания:
- папулезная выделяется наличием узелковых уплотнений, выступающих на поверхности кожи;
- атрофирующая приводит к атрофии дермы в проблемных областях;
- вегетирующая на начальных этапах характеризуется образованием серовато-коричневых бугорков с сальной поверхностью. Их размер может быть разным. С развитием болезни они могут соединяться между собой в обширные участки поражения. Пятна чаще появляются в подмышечной и паховой областях, а также на ладошках.
Приобретенный кератоз бывает первичным, который формируется на здоровой коже или вторичным (выступает как симптом основной дерматологической патологии).
Кератоз волосистой части головы называют себорейным. Помимо общих внутренних причин к его образованию могут привести:
- ношение париков;
- использование неподходящих средств по уходу за волосами;
- частое мытье головы.
Это хроническое заболевание на начальных этапах часто принимают за обычную перхоть, но, если его своевременно не диагностировать, патология постепенно распространиться на лицо и шею.
Дополнительные симптомы патологии:
- зуд;
- выпадение волос;
- воспаления;
- шершавость кожи;
- папулы под волосами.
Фолликулярный гиперкератоз на лице проявляется весьма специфично. Кожа начинает пересыхать, шелушиться, со временем возникают бугорки (иногда с заостренными кончиками). Если болезнь протекает тяжело, пораженные участки покрываются корочкой. Под глазами она может растрескиваться от мимических морщин. Появляются струпья, ранки.
Одна из форм гиперкератоза (лентикулярная) чаще поражает губы, слизистые оболочки ротовой полости, ушные раковины. От герпеса на губах заболевание отличается тем, что плотные участки формируются по контуру. Они обычно не выступают вверх, а выглядят запавшими.
Кератоз стоп – самая распространенная форма заболевания. Ее может спровоцировать ношение неудобной обуви, чрезмерная нагрузка на ступни либо неправильный уход за ногами. Сам по себе гиперкератоз не опасен, но в тяжелой форме патология вызывает наслоения обширной площади. Под нагрузкой они растрескиваются, возникает риск инфицирования, капиллярных кровотечений.
На руках болезнь чаще образуется у тех, кто работает с химическими соединениями или постоянно подвергается обветриванию, переохлаждениям.
Без лечения гиперкератоз может распространиться на ногти, привести к утолщению и деформации пластин, создать риск грибкового заражения. На начальных стадиях заболевание хорошо поддается терапии, в запущенной – способно привести к удалению ногтя на руке или ноге.
Гиперкератоз на ягодицах внешне напоминает целлюлит. Основными признаками заболевания являются:
- огрубение кожи;
- красноватые высыпания;
- сухость дермы;
- шероховатые участки.
Без лечения болезнь провоцирует воспалительный процесс в тканях, вызывает боль при трении об одежду.
Проявления гиперкератоза часто образуются на плечах, верхней части спины, а также локтях.
На локтевых сгибах очень мало сальных желез, поэтому кожа здесь суше и плотнее, чем на остальном теле. Под влиянием провоцирующих факторов (например, привычке опираться локтями о столешницу) делают эпидермис грубее, он растрескивается, нарушаются процессы клеточного обмена. В некоторых случаях появляется красная сыпь или плотные бугорки над поверхностью дермы.
Лечение фолликулярного кератоза
Заболевание является хроническим, полностью избавиться от него невозможно. Однако, современная медицина располагает набором средств и методов, которые позволяют улучшить состояние кожи, сделать проявления патологии менее заметными, предотвратить воспаление.
Лечение фолликулярного гиперкератоза должно быть комплексным. В первую очередь необходим контроль за весом и соблюдение специальной диеты. Пища должна быть насыщена витаминами групп А, В, С.
В ежедневный рацион необходимо включить:
- морскую рыбу;
- печень;
- ростки пшеницы;
- свеклу;
- морковь;
- отруби;
- облепиху;
- овсянку;
- петрушку;
- фасоль;
- бананы;
- щавель;
- гречневую крупу;
- клубнику;
- абрикосы;
- капусту;
- тыкву;
- персики;
- орехи;
- бобовые;
- черешню;
- растительное масло;
- грибы;
- болгарский перец;
- кукурузу;
- томаты;
- нежирное мясо.
Помимо диеты нужно принимать назначенные дерматологом фармацевтические препараты, проходить косметологические процедуры.
Основу медикаментозной терапии при кератозе составляют ретиноиды – аналоги витамина А).
Приведем некоторые из них:
- Ацитретин – синтетический ретиноид. Назначают для замедления процесса отмирания клеток, ускорения образования новых;
- Алитретиноин – средство природного происхождения. Обладает противовоспалительным, иммуномодулирующим свойствами средство. Эффективен при тяжелых формах дерматологических нарушений;
- Этретинат – синтетический аналог ретиноевой кислоты.
Дозировка, а также продолжительность курса подбираются дерматологом индивидуально для каждого пациента. Переизбыток в организме витамина А может вызвать патологии почек или печени, повышение уровня холестерина в крови, нарушение мочеиспускания.
Мази от фолликулярного гиперкератоза подбирают с учетом степени развития проблемы, характера течения заболевания, сопутствующих патологий.
Обычно используют средства, содержащие в составе салициловую кислоту, мочевину, АНА-кислоты (например, антралин, тазаротен, дайвонекс). Они оказывают следующие воздействия на организм:
- останавливают воспаление;
- обеззараживают;
- стимулируют клеточное восстановление.
В острый период применяют мази-кортикостероиды:
- дипроспан;
- преднизолон;
- флуцинар;
- гидрокортизоновую мазь;
- синалар;
- дермовейт;
- синафлан.
Такие крема сочетают антиаллергенное, противовоспалительное, отшелушивающее, иммуностимулирующее действие.
При гиперкератозе грибковой природы рекомендованы мази, устраняющие патогенный фактор (такие, как экзодерил, клотримазол).
Улучшить внешний вид проблемных областей при гиперкератозе, удалить ороговевшие наслоения можно с помощью косметологических процедур.
Приведем наиболее эффективные методы решения проблемы:
- фототерапия разрушает отмершие клетки под воздействием световых вспышек. Кожу перед этим обрабатывают светочувствительным составом;
- броссаж – очищает дерму аппаратом со специальными насадками с обеззараживающим гелем или мелким скрабом;
- лазерная шлифовка разрушает измененные фолликулы волосков, их рост прекращается, узелки пропадают. В зависимости от степени развития болезни подбирают поверхностную либо глубинную обработку;
- криотерапию проводят жидким азотом. Под воздействием низких температур верхний слой эпидермиса отмирает, отторгается, местный метаболизм ускоряется, клетки кожи получают достаточное увлажнение и питание;
- ультразвуковая чистка обеспечивает быстрое, но щадящее удаление ороговевших тканей.
В некоторых случаях косметолог рекомендует провести химический пилинг с использованием составов на основе кислот, которые действуют мягко.
Дополнить лечение можно средствами народной медицины. Отметим, что с самой проблемой они не борются, но уменьшают кератозные проявления, увлажняют кожу, останавливают воспалительные процессы.
Приведем несколько эффективных рецептов:
- нижние листья алоэ промыть, проморозить в холодильнике несколько дней. Измельчить мякоть, на ночь накладывать на проблемную область, сверху закрывать пищевой пленкой и марлечкой. Проводить процедуру через день;
- натереть на терке сырой картофель, полученную массу завернуть в хлопчатобумажную ткань, накладывать на лицо на пару часов. Картофель можно заменить свеклой;
- тонким слоем нанести на лицо прополис, накрыть целлофаном, затем марлей. Держать сутки. Периодичность манипуляций – раз в три дня.
Перед проведением процедур желательно распарить пораженную зону в содовой ванночке, чтобы размягчить корочки. Это позволит увеличить эффективность составов.
Осложнения гиперкератоза
Многие воспринимают фолликулярный гиперкератоз как чисто эстетическую проблему, но лечить заболевание необходимо. Так можно избежать осложнений.
На фоне кератозных изменений кожи возникают:
- микроранки, которые создают риск воспалений;
- раздражения;
- экземы;
- потеря зубов;
- гнойные язвы.
В некоторых случаях патогенные ткани перерождаются в рак кожи.
Профилактика заболевания
Снизить риск развития заболевания и вероятность рецидивов при уже диагностированном фолликулярном гиперкератозе поможет соблюдение простых мер профилактики.
Основные из них:
- регулярно ухаживать за кожей. Использовать питательные, увлажняющие средства, подходящие конкретному типу дермы;
- избегать долгого нахождения на солнце (не злоупотреблять солярием);
- не переохлаждаться;
- носить обувь и одежду из натуральных материалов, подходящую по размеру;
- правильно питаться;
- принимать ванны с лечебными травами (чистотелом, ромашкой, чабрецом, крапивой);
- регулярно делать маски для лица.
Важно не заниматься самолечением, при первых признаках нарушений стоит обратиться к дерматологу. Врач проведет диагностику, назначит адекватное лечение.
Фолликулярный кератоз представляет собой группу кожных заболеваний, которые сопровождаются гиперкератозом и закупоркой волосяных фолликулов. Патология бывает врожденной и приобретенной, возникает как у детей, так и взрослых. Гиперкератоз при этом является нарушением формирования эпителия, когда происходит его избыточное ороговение.
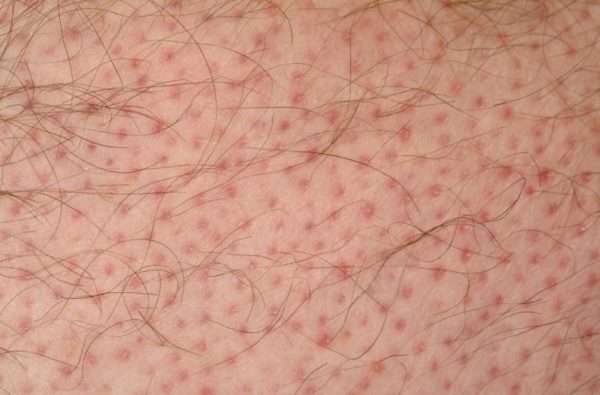
Этиология заболевания
Гиперкератоз возникает на фоне нарушения процесса кератинизации. Причиной тому становятся самые разнообразные факторы, среди которых внешние воздействия на кожу и нарушения внутри организма. При этом приобретенный гиперкератоз отличается механизмом развития от врожденного заболевания у ребенка. Причинами приобретенного фолликулярного кератоза становятся:
- патологии со стороны эндокринной системы, в частности, сахарный диабет,
- недостаточное поступление в организм витаминов с продуктами питания,
- аутоиммунные заболевания, ВИЧ, аллергии, частые грибковые инфекции,
- туберкулез кожи, третичный сифилис,
- избыточное воздействие на организм рентгеновских лучей,
- частое воздействие химических веществ.
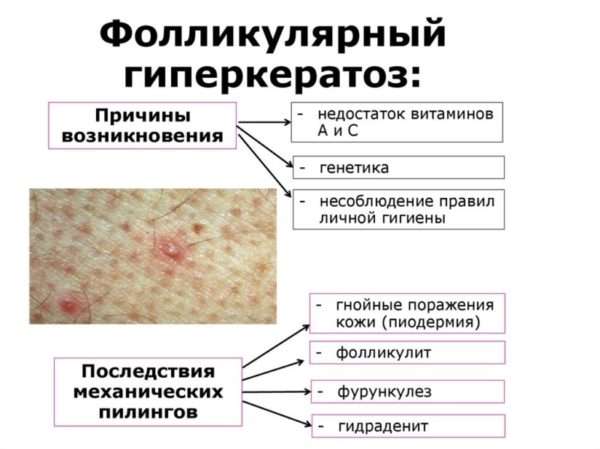
Приобретенный гиперкератоз может проявиться как одиночными, так и множественными элементами поражения. Заболевание при отсутствии лечения приводит к таким осложнениям, как вторичная бактериальная инфекция, воспаление, угревая сыпь.
Кератоз с закупоркой фолликул развивается вследствие неполного созревания эпителия и медленного отторжения рогового слоя. Увеличение толщины последнего становится фактором закрытия просвета фолликул.
Врожденное заболевание обусловлено генетической детерминацией. Симптомы фолликулярного гиперкератоза не обязательно появляются сразу после рождения, первые признаки могут потревожить только через несколько лет.
Приобретенные формы болезни поддаются излечению при правильном выборе лекарственной терапии и проведении общеукрепляющих мер. Врожденный недуг вылечить нельзя, есть возможность только снизить выраженность его клинических проявлений, предупредив неприятные последствия.

Клинические проявления
Проявления фолликулярного кератоза ярко выражены, заболевание сопровождается типичными внешними изменениями кожи. В некоторых случаях элементы сыпи приносят неприятные ощущения в виде зуда и болезненности. Как проявляется заболевание:
- жесткая и шероховатая структура кожи, некоторые пациенты сравнивают ее с наждачной бумагой,
- элементы сыпи располагаются хаотично, нет определенной закономерности, от нескольких штук до сотен бляшек могут появляться на любом участке тела, за исключением слизистых оболочек,
- размеры патологических элементов обычно варьируют от 1 до 3 мм, иногда гиперкератоз сопровождается увеличением жировиков и прыщей,
- красная сыпь может давать болезненные ощущения, что характерно для заболевания в подростковом возрасте, а коричневые элементы чаще появляются у взрослых,
- если убрать корочку с бугорка, можно увидеть волосок,
- зуд отсутствует и может беспокоить в случае присоединения вторичной бактериальной инфекции.
Для постановки диагноза дерматологу достаточно провести внешний осмотр. Когда есть необходимость в дифференциальной диагностике, назначаются гистологические анализы.
Формы болезни
Фолликулярные кератозы бывают следующих видов:
- папулезные,
- атрофирующие,
- вегетирующие.
Фолликулярная форма кератоза может располагаться на волосистой части головы, плечах, спине, бедрах, ягодицах, шее. При диагностике важно отличить эту форму заболевания от других кератозов.
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими болезнями:
- Волосяной лишай — элементы сыпи располагаются на волосистой части головы, выглядит это как красные ороговевшие узелки, в центре которых есть волосок. На ощупь кожа жесткая и чрезмерно шершавая. Чаще развивается эта форма патологии в 2-4 года, а уже в подростковом или юношеском возрасте начинает стихать.
- Ладонно-подошвенный, фолликулярно точечный — заболевание проявляется только в области подошв и ладоней. Причиной обычно становятся ранее перенесенные инфекции.
- Лентикулярный кератоз Флегеля — образуются коричневые и красные элементы сыпи, он чаще наблюдаются в области рук. Если удалить корочку, появляется точечное кровотечение.
- Кератоз Морроу-Брука или инвертированный — начинает проявляться сухостью кожного покрова, затем появляются узелки с волоском или роговым шипом. Возникает сыпь на подошвах и ладонях, в области кожных складок, около ногтей. В холодное время года состояние улучшается.
- Заболевание Дарье-Уайта — вегетирующий кератоз, сначала элементы сыпи мало отличаются по цвету от здоровых тканей, но затем становятся коричневыми. Чаще поражаются области спины, груди, головы.
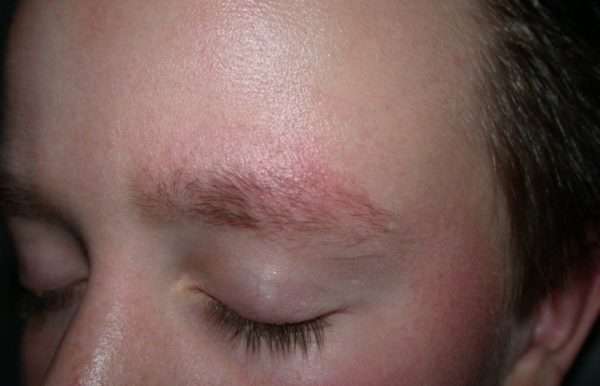
- Надбровная ульэритема — для этой формы характерно появление симметричных узелков над бровями. Заболевание становится причиной выпадения волосков.
Способы лечения
Специфического лечения не требуется. Терапия направлена на устранение элементов сыпи, улучшение внешнего вида кожи, избавление от зуда и болезненности. Зависимо от проявлений болезни, врач может назначить следующие лечебные мероприятия:
- Медикаментозная терапия. Могут назначаться препараты с содержанием витамина А. Это Этретинат, Неотигазон, Алитретиноин. Также применяются местные средства для смягчения и увлажнения кожи.
- Физиотерапевтические процедуры. Полезными будут фотодинамическая терапия, лазерная эпиляция.
- Народные средств. В домашних условиях можно готовить растворы для компрессов и приема внутрь, что поможет улучшить самочувствие и убрать некоторые симптомы.
Лазерная эпиляция считается эффективной методикой при фолликулярном кератозе. Процедура позволяет устранить проблему вросших волос, тем самым снизив число патологических элементов. Лазерная шлифовка также позволяет устранить такой симптом, как эффект наждачной бумаги.
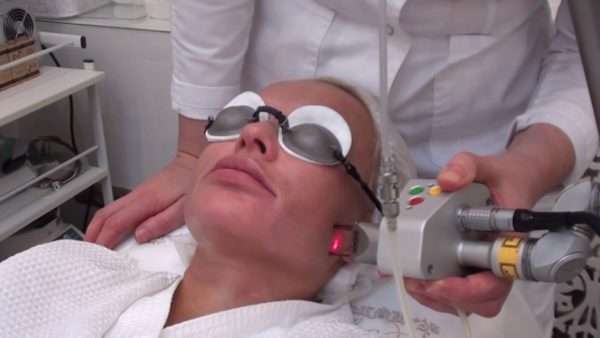
При появлении признаков кератоза у грудных детей проводится только наблюдение за состоянием здоровья. Соблюдения гигиены достаточно, чтобы патология не давала о себе знать. Старшим детям уже могут назначаться кремы с витамином А.
Из местных средств могут применяться Салициловая мазь, Уродерм, Дайвонекс, Тазаротен.
- Салициловая мазь оказывает отвлекающее, антисептическое и раздражающее действие. Ее применение способствует снижению секреции потовых и сальных желез. В низких концентрациях средство обладает кератопластическим действием, в высоких — кератолитическим. Применять салициловую мазь можно до 3 раз в сутки, нанося ее на салфетку, которая прикладывается к пораженным участкам кожи. В некоторых случаях средство нужно разбавлять вазелином, поэтому важно, чтобы его назначил лечащий врач.
- Уродерм — мазь с кератолитическим действием. Ее применение способствует увлажнению и повышению эластичности кожного покрова. Наносить ее рекомендовано 2 раза в день. Длительность лечения определяется врачом.
- Дайвонекс — это средство назначается для лечения псориаза, а его применение при кератозе обусловлено антипролиферативным действием. Лекарство может назначаться при поражении волосистой части головы. Мазь наносится 2 раза в сутки, длительность лечения не должна превышать 2 месяцев.
- Тазаротен относится к ретиноидам, лечение которыми назначается при фолликулярном кератозе. Средство наносится на пораженный участок на ночь, лечение может продолжаться до 5 месяцев. Есть много противопоказаний.

Комплексное лечение кератоза может включать прием витаминных комплексов и однокомпонентных препаратов с содержанием витамина А. В тяжелых случаях применяются дорогостоящие ретиноиды, включая препарат Токтино с действующим веществом — алитретиноин. Курс лечения назначает врач. Какие препараты могут назначаться при фолликулярном кератозе:
- Аекол — содержит токоферол и витамин К, способствует процессам регенерации кожи при дерматологических заболеваниях,
- Три-Ви Плюс — часто назначается при кератозе у пожилых людей, так как средство оказывает омолаживающее действие, замедляя процессы старения,
- Рыбий жир — натуральное средство в капсулах, положительно влияет на многие процессы в организме, содержит жирные кислоты Омега-3.
Важно! Препараты с витамином А нужно принимать строго по инструкции и назначению врача, так как есть риск гипервитаминоза А. Проявляется это нарушением изменением цвета кожи, окрашиванием ладоней и подошв в оранжевый. Из общих симптомов беспокоят усталость, слабость, головная боль.
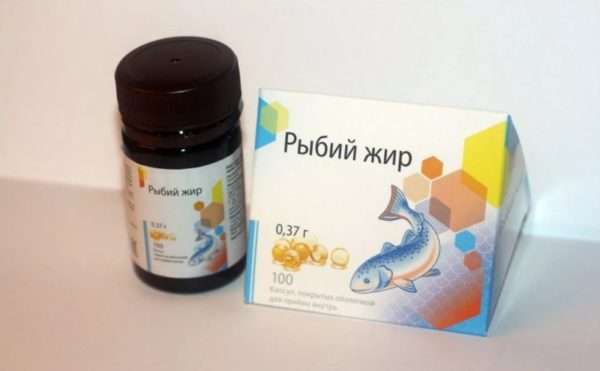
Медикаментозное лечение фолликулярного кератоза может дополняться средствами народной медицины. При этом важно помнить, что лекарственные растения могут стать причиной аллергии и вызвать другие побочные реакции, потому к их выбору нужно отнестись ответственно. Какие рецепты народной медицины помогут при кератозе:
- продукты, содержащие витамин А, должны дополнить привычный рацион, также некоторые из них могут послужить основной для местных компрессов,
- кашица сырого картофеля подойдет для нанесения на кожу, компресс можно прикладывать ежедневно на полчаса,
- растительное масло можно использовать для ежедневных масок, в него добавляются перетертые грецкие орехи,
- крахмальные ванны помогут избавиться от зуда, для этого нужно в теплую ванну добавить 500 г крахмала.

После предварительной консультации врача можно делать примочки из яблочного уксуса, настойки луковой шелухи и касторового масла. Наиболее популярным средством при кератозе будет сырой картофель, который можно применять для компрессов и масок.
Меры профилактики
При врожденном заболевании родители с первых дней жизни малыша должны следить за чистотой его кожи, выполняя все необходимые гигиенические процедуры. Врач порекомендует мази, кремы, косметические средства, которые помогут избежать проявлений заболевания в старшем возрасте. Предупредить рецидив патологии помогут следующие профилактические меры:
- прием витаминных и минеральных комплексов,
- сбалансированное питание,
- исключение переохлаждения организма,
- сохранение нормального психоэмоционального состояния,
- укрепление иммунной системы,
- выбор качественных ухаживающих средств для тела.
Приобретенный кератоз предупредить сложно, но можно это сделать при своевременном лечении кожных заболеваний, правильном питании, соблюдении личной гигиены, закаливании организма. Важным правилом будет регулярное обследование у врача. Фолликулярная форма кератоза безопасна, но может сказаться на качестве жизни. Не следует игнорировать это проблему, ведь без лечения есть риск осложнений.

- Проявления болезни
- Классификация и причины развития фолликулярного гиперкератоза
- Провоцирующие факторы
- Лечение
- Выводы
Проявления болезни
Одним из самых характерных признаков фолликулярного кератоза считается шероховатость, которая чаще всего локализуется на коже верхних и нижних конечностей с тыльной стороны. Наиболее типичное расположение:
- плечи;
- бедра;
- спина;
- живот.
На голове, лице и других частях тела тоже встречается, но гораздо реже. Слизистые оболочки гиперкератоз не затрагивает. На пораженных участках отчетливо просматривается мелкая сыпь, цвет которой варьируется от белого до розового. Коричневый оттенок бляшек характерен для кератоза у пожилых людей. Размер точек составляет 1– 2 мм.
Бляшки локализуются на одном участке или поражают достаточно обширную площадь. У многих больных отмечается симметричное расположение, например, на правом и левом плече. Шрамы на фоне врожденного гиперкератоза возникают редко. Рубцевание характерно для некоторых приобретенных форм патологии.
Волоски, расположенные под чешуйками, скручиваются, поскольку не могут пробиться сквозь ороговевший слой. У некоторых людей на этом фоне развивается воспаление, проявляющееся:
- покраснением папул;
- зудом;
- жжением;
- болью.
Иногда чрезмерное ороговение осложняется нагноением, возникающим вследствие инфицирования расчесанных прыщиков.
Фолликулярный кератоз часто сочетается с другими дерматологическими патологиями, требующими принципиально другого лечения. При появлении проблем с кожей стоит посетить врача-дерматолога или дерматовенеролога.
Диагностика фолликулярного кератоза проводится визуально
Классификация и причины развития фолликулярного гиперкератоза
Большинство кожных заболеваний из этой группы носят наследственных характер и начинают проявляться под воздействием неблагоприятных факторов. Второй тип фолликулярных кератозов – это приобретенный. Его делят на:
- Первичный. Возникает на фоне обменных или эндокринных нарушений.
- Вторичный. Сопровождает другие дерматологические нарушения.
В зависимости от клинических проявлений и изменения кожных покровов патологию делят на несколько типов. Гиперкератозы, сопровождающиеся появлением узелков, называют папулезными. К таким относят:
- Болезнь Джевери. Сопровождается шипообразными высыпаниями розоватого или оранжевого оттенка. Ороговевшие образования могут сливаться между собой. В 50% случаев затрагивает фаланги пальцев.
- Лентикулярный гиперкератоз. Характеризуется появлением небольших шероховатых папул, не склонных к слиянию. При устранении образования остается кровоточащее углубление. Такая патология чаще всего встречается у мужчин пожилого возраста и относится к редким видам кератоза.
Атрофические формы болезни приводят к истончению кожи, уменьшению ее объема и изменению структуры. Их классификация следующая:
- Дерматоз Сименса. Это редкая генетическая патология, проявляющаяся рубцовой алопецией бровей, ресниц и волосистой части головы. Часто сочетается с ладонно-подошвенной кератодермией, покраснением ладоней или лица, светобоязнью вследствие дистрофии роговицы.
- Надбровная ульэритема. Проявляется формированием плотных узелков на наружной стороне обеих бровей с последующим рубцеванием и выпадением волосков. В запущенных случаях патологический процесс распространяется на щеки и лоб.
Классический вариант фолликулярного кератоза называют вегетирующим. В зависимости от локализации высыпаний и других особенностей течения болезни выделяют следующие формы патологий:
- Точечный ладонно-подошвенный. Характеризуется появлением специфической сыпи на ладонях и подошвах.
- Волосяной лишай. Шероховатые узелки имеют красноватый оттенок и локализуются на волосистой части головы.
- Кератоз Морроу-Брука. Проявляется сухостью кожных покровов и образованием твердых узелков на разных частях тела, в том числе ладонях и подошвах.
- Сквамозный кератоз Дохи. Отличается формированием узелковых образований с черными токами в центре, что отчетливо видно при снятии чешуек.
- Болезнь Дарье-Уайта. Характеризуется появлением телесных узелков, которые постепенно темнеют и захватывают достаточно обширные участки лица, спины, грудной клетки и других частей тела.
Если патология появляется в зрелом возрасте и долго не проходит, нужно искать причины ее развития
Провоцирующие факторы
Врожденные формы кожной патологии проявляются под воздействием неблагоприятных факторов или на фоне полного благополучия. Первые симптомы возникают в возрасте 2–3 лет и сохраняются до наступления половой зрелости, после чего постепенно угасают. Их выраженность зависит от времени года и других обстоятельств. К таким относят:
- сухость воздуха в помещении зимой;
- дефицит питательных веществ;
- стрессовые ситуации;
- эндокринные нарушения и другое.
Эти формы склонны к хроническому течению и характеризуются чередованием обострений и ремиссий. В летнее время года они исчезают полностью или становятся менее заметны. Этому способствует:
- попадание солнечных лучей на кожу;
- обилие свежих овощей и фруктов;
- отсутствие стесняющей одежды;
- общее улучшение состояния организма.
- гормональных нарушений: гипотиреоза, аутоиммунного тиреоидита, сахарного диабета;
- проблем с обменом веществ;
- дефицита витаминов А, В, С, Е;
- аутоиммунных патологий соединительной ткани: склеродермии, системной красной волчанки;
- воздействия аллергенов, агрессивных химических веществ, радиации;
- продолжительного применения мазей с глюкокортикоидами;
- инфекционных заболеваний: туберкулеза, сифилиса, ВИЧ, гепатита и другого.
Сам по себе фолликулярный кератоз неопасен. В редких случаях наблюдается точечная атрофия кожных покровов, появление небольших рубчиков или нагноение.
Лечение
Диагноз устанавливается врачом-дерматологом после визуального осмотра. При подозрении на другие патологии проводят соскоб кожи, позволяющий выявить патогенные микроорганизмы и атипичные клетки. Другая диагностика, как правило, не требуется.
Терапия направлена на:
- уменьшение неприятных симптомов;
- улучшение качества жизни;
- устранение провоцирующих факторов и косметических дефектов.
Основное внимание уделяется увлажнению проблемных участков и нормализации обменных процессов. Из наружных средств используют мази, содержащие:
- молочную и салициловую кислоту;
- витамины А, Е;
- растительные масла.
Внутрь рекомендуется принимать витамины А, Е, С и В. Зимой показан холекальциферол.
Для улучшения состояния кожи врачи советуют пересмотреть рацион и добавить в него:
- салаты из свежей моркови;
- нерафинированные масла холодного отжима: оливковое, льняное, тыквенное;
- жирные сорта морских рыб и другие морепродукты.
Витамин А – представляет собой жирорастворимое соединение, поэтому сам по себе он в организме не усваивается. Морковь и другие продукты с высоким содержанием ретинола (тыкву, печень, курагу) следует употреблять одновременно с растительными маслами или другими жирными продуктами.
- почаще находиться на улице летом, но не забывать о правилах безопасности: избегать солнечных лучей с 11 до 16 часов, пользоваться защитными средствами, загорать в тени;
- в холодное время года поставить в помещении увлажнитель воздуха;
- периодически посещать баню;
- заниматься спортом;
- носить одежду из натуральных тканей;
- отказаться от самостоятельной диагностики и других необдуманных действий.
Врожденные кератозы не лечатся. Приобретенные нарушения могут исчезать самостоятельно после устранения провоцирующих факторов.
Для достижения более быстрого результата применяют:
- Лазерную шлифовку и эпиляцию. Первая выравнивает дефектные участки и делает их гладкими, вторая предотвращает врастание волосков.
- Фотосенсибилизирующие процедуры. Шероховатые участки обрабатывают специальными мазями и облучают УФ-лампами.
Последний метод лучше использовать зимой при обострении. В летнее время достаточно естественных солнечных лучей.
Профилактика заключается в поддержании нормального гидро-липидного баланса, своевременном лечении дополнительных заболеваний и полноценном витаминизированном питании.

Основные симптомы фолликулярного кератоза – шероховатость, которая чаще всего локализуется на коже верхних и нижних конечностей с тыльной стороны. Под воздействием солнечных лучей состояние улучшается
Выводы
Читайте также:


