Фораминальная грыжа с разрывом фиброзного кольца
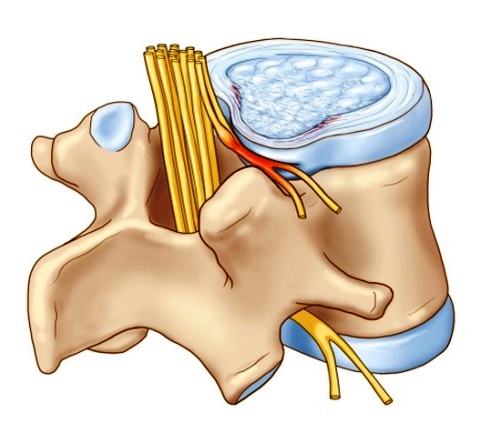
У пациентов с межпозвоночными грыжами примерно в 10% случаев диагностируется фораминальная форма патологии. Так называется правостороннее или левостороннее смещение пульпозного ядра без нарушения целостности фиброзного кольца. Результатом выпячивания становится ущемление спинномозговых корешков и появление остро выраженной симптоматики. Пациент жалуется на постоянные или эпизодические боли, тугоподвижность, снижение чувствительности. Лечение фораминальной грыжи межпозвонкового диска может быть консервативным, но чаще врачи прибегают к хирургическому вмешательству.
Описание болезни
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
От обычного смещения диска фораминальная грыжа отличается интенсивными симптомами, проявляющимися даже на начальном этапе патологии. Это связано с ее локализацией в области спинномозговых корешков. Любое, самое незначительное, неловкое движение приводит к острой боли из-за ущемления чувствительных нервных окончаний.
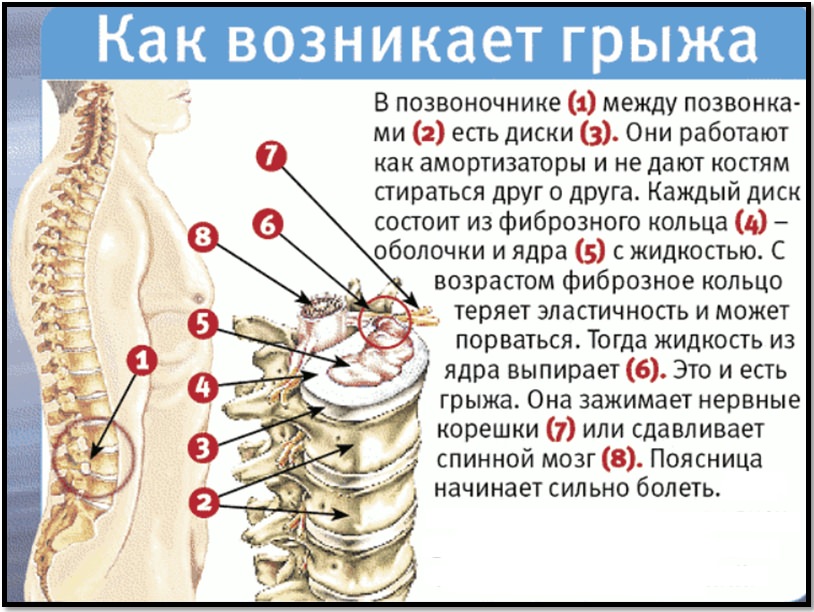
Грыжевое выпячивание формируется постепенно. Сначала диск выходит за пределы позвоночного канала на 2 мм, а затем размеры выпячивания составляют уже 4-6 мм. На этой стадии происходит смещение только пульпозного ядра, но за границы фиброзного кольца оно не выходит. Такое небольшое выпячивание уже провоцирует раздражение находящегося рядом спинномозгового корешка.
С течением времени под действием динамических нагрузок фиброзная капсула расслаивается, растрескивается, а пульпозное ядро выпадает за ее пределы. Фораминальной грыжей сдавливаются не только нервные окончания, но и снабжающие его питательными веществами кровеносные сосуды. Этим обусловлен появляющийся на данном этапе корешковый синдром — совокупность симптомов нарушения неврологических функций.
Виды фораминальной грыжи
Патологическое выпячивание чаще всего наблюдается в тех отделах позвоночника, которые наиболее подвержены статическим и динамическим нагрузкам. Поэтому фораминальная грыжа практически всегда клинически манифестирует о себе в области шеи или поясницы. Прочное сцепление грудных позвонков с ребрами, незначительные нагрузки даже во время интенсивных спортивных тренировок объясняют редкое обнаружение у пациентов грыжевого выпячивания грудных межпозвонковых дисков.
Такое выпячивание диска происходит на границе пятого поясничного и первого крестцового позвонков. Фораминальная грыжа данной локализации занимает первое место по числу диагностированных смещений межпозвонковых дисков. Причина — нагрузки на пояснично-крестцовый отдел даже в положении лежа. К формированию грыжи приводит особенность строения расположенных на этом участке продольных связок. В отличие от переднего наблюдается сужение заднего соединительнотканного тяжа в направлении первого крестцового позвонка. Задняя связка не так надежно фиксирует фиброзное кольцо, что и приводит к его смещению.
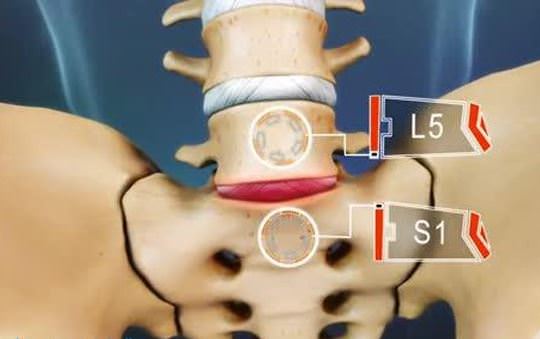
Такая форма грыжевого выпячивания выявляется при смещении пульпозного ядра диска, находящегося между 4 и 5 поясничными позвонками. Сегменты этого отдела довольно крупные, так как предназначены для выдерживания больших нагрузок на протяжении суток. Спинномозговой канал узок, поэтому для поясничной грыжи характерна выраженная неврогенная симптоматика. Ситуацию усугубляет отсутствие поддерживающих структур, которые могли бы стабилизировать диски и тела позвонков. Эту функцию выполняет только мышечный каркас. Если он ослаблен из-за малоподвижного образа жизни или нарушения трофики, то выпячивание диска происходит довольно быстро.
Так называется выпячивание пульпозного ядра межпозвонкового диска, локализованного между 6 и 7 шейными телами позвонков. Один из часто диагностируемых и трудно поддающихся консервативному лечению видов грыж. Помимо неврогенных клинических проявлений, есть высокая вероятность возникновения сосудистой симптоматики. Пациент жалуется на приеме у врача не только на боли в шее, но и на скачки артериального давления, нарушения координации движений. Эти специфические признаки провоцирует сдавление выпячиванием позвоночной артерии, снабжающей кислородом и питательными веществами головной мозг.
Возможные причины
Основной причиной формирования фораминальной грыжи становится прогрессирующий остеохондроз. Это дегенеративно-дистрофическая патология протекает на фоне постепенного разрушения межпозвонковых дисков одного, а иногда и нескольких позвоночных сегментов. Диск теряет способность удерживать влагу, растрескивается, уплотняется и истончается. Поэтому при давлении на него соседних позвонков происходит выпячивание пульпозного ядра. Чаще всего развитие остеохондроза провоцируют следующие патологические состояния:
- аномалии развития позвоночного столба — синдром Клиппеля-Фейля, клиновидные позвонки, люмбализация, слияние позвонков;
- дисметаболические заболевания — гипотиреоз, нарушение работы надпочечников, сахарный диабет;
- предшествующие травмы позвоночника — переломы, компрессия, повреждения спинного мозга.
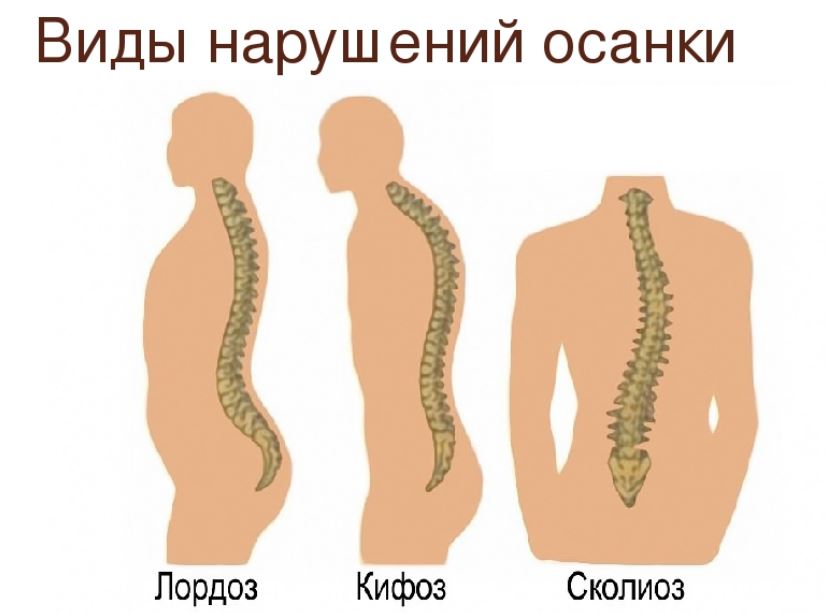
К грыжевому выпячиванию приводят врожденные или приобретенные аномалии, провоцирующие неправильное распределение нагрузок на позвонки и дики. Это дисплазии, кифоз, сколиоз, лордоз, плоскостопие.
У пожилых людей обезвоживание хрящей происходит из-за естественного старения организма, замедления регенерационных процессов. В роли провоцирующих факторов также выступают малоподвижный образ жизни, повышенные физические нагрузки, большая масса тела, несбалансированный рацион, курение.
Характерные симптомы
Основная опасность фораминальной грыжи — развитие корешкового синдрома. На начальном этапе наблюдаются только умеренные боли, а на завершающей стадии отмечается выпадение функций спинномозговых корешков. Интенсивность и специфичность клинических проявлений зависти от места локализации фораминальной грыжи.
Выраженность боли в пораженном позвоночном сегменте нарастает постепенно, по мере увеличения размеров выпячивания. Она становится постоянной, беспокоит человека и в ночные часы. Повышается мышечный тонус в виде защитной реакции организма в ответ на боль. Напряжение скелетной мускулатуры отмечается обычно со стороны смещения пульпозного ядра. Оно бывает настолько сильным, что провоцирует перекос позвоночника. Это становится причиной нарушения распределения нагрузок и обострения симптоматики.
Методы диагностики
Начальные клинические проявления фораминальной грыжи очень схожи с симптомами не осложненного смещением межпозвонкового диска остеохондроза. Поэтому первичный диагноз выставляется на основании постоянного болевого синдрома, выраженность которого быстро повышается. Неврологу или вертебрологу необходимо исключить миозит, плексит, спондилоартроз, злокачественные или доброкачественные новообразования.
При диагностировании грыжи рентгенография неинформативна, так как выпячивание на полученных снимках не визуализируется. Но зато хорошо просматриваются признаки остеохондроза, которые и становятся основной причиной смещения ядра.
Выявить фораминальную грыжу можно с помощью МРТ или КТ. Инструментальные исследования позволяют установить локализацию выпячивания, его размер и форму, степень сужения позвоночного канала. Если у пациента есть противопоказания для проведения КТ или МРТ, то назначается миелография с контрастом.
Способы лечения
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В отличие от других форм грыжевого выпячивания фораминальная патология плохо поддается консервативной терапии. Курсовой прием обезболивающих препаратов, ЛФК, физиотерапевтические процедуры наиболее эффективны на начальной стадии заболевания. Если в течение нескольких месяцев консервативного лечения интенсивность болевого синдрома не снижается, проводится операция. Хирургическое вмешательство показано сразу при диагностировании возникших осложнений.
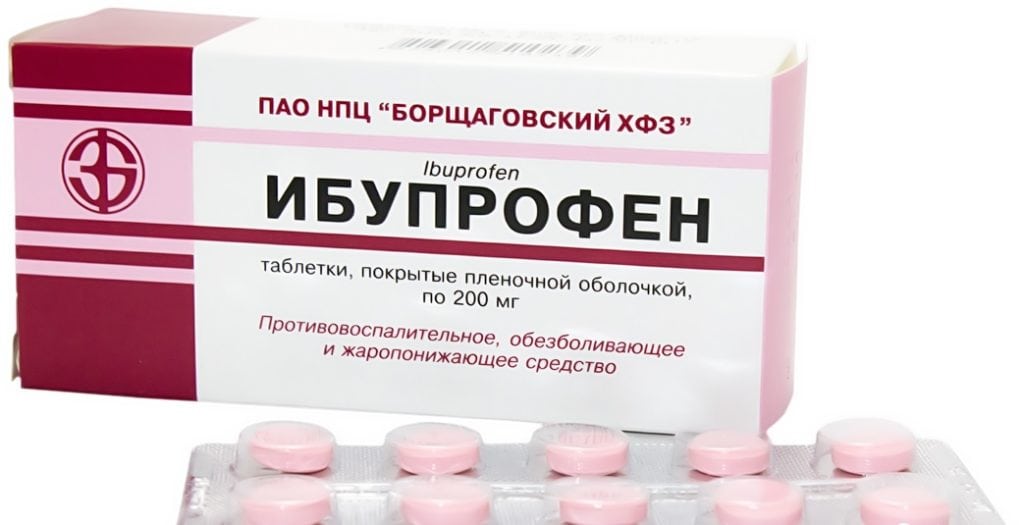
Сильный болевой синдром купируется парентеральным введением нестероидных противовоспалительных средств (НПВС) с активными ингредиентами кетопрофеном, диклофенаком, мелоксикамом. При их неэффективности могут использоваться глюкокортикостероиды Дипроспан, Дексаметазон, Триамцинолон с анестетиками в виде медикаментозных блокад. Боли средней выраженности устраняют приемом НПВС в таблетках — Ибупрофеном, Напроксеном, Целекоксибом.
Если симптоматика фораминальной грыжи осложнена мышечными спазмами, то в терапевтическую схему включаются миорелаксанты Мидокалм, Сирдалуд, Баклосан. Для улучшения иннервации назначаются препараты с витаминами группы B — Комбилипен, Нейромультивит, Мильгамма.
Системные хондропротекторы, частично восстанавливающие хрящевые ткани, целесообразно применять на начальном этапе формирования грыжи. Наиболее высокая клиническая эффективность характерна для препаратов Артра, Терафлекс, Дона.
Цель операции — удаление грыжи или исключение сдавливания позвоночного канала, провоцирующего острую симптоматику. Для декомпрессии проводится ламинэктомия, заключающаяся в удалении части или всей дужки позвонка. Фораминальная грыжа может быть устранена в ходе открытой или эндоскопической дисэктомии, микродисэктомии. Иногда требуется полное удаление разрушенных дисков. Тогда проводится одновременная установка имплантов, стабилизирующих позвоночные сегменты.
Разработаны и успешно используются новые технологии хирургической терапии. В некоторых клиниках практикуется проведение валоризации (удаление фрагмента пульпозного ядра), внутридискового электротермального лечения.
При острых болях, спровоцированных ущемлением спинномозговых корешков, пациентам показаны УВЧ-терапия, электрофорез или фонофорез с НПВС, гидрокортизоном, анестетиками. Ускорить кровообращение, нормализовать микроциркуляцию, укрепить ослабленные мышцы позволяет проведение 5-10 сеансов электромиостимуляции, рефлексотерапии. Закрепить результат от применения фармакологических препаратов можно с помощью магнитотерапии, лазеротерапии, ударно-волновой терапии, грязелечения.
Избежать хирургического вмешательства часто позволяет тракция (сухое или подводное вытяжение позвоночника). После проведения лечебной процедуры увеличивается расстояние между позвонками, а грыжевое выпячивание перестает расти. Хороший эффект оказывает классический, точечный, вакуумный массаж.
Врач ЛФК подбирает упражнения индивидуально для пациента с учетом локализации выпячивания, стадии патологии. В процессе регулярных занятий укрепляются мышцы, что позволяет надежно стабилизировать позвоночные сегменты. А за счет ускоренного кровообращения значительно улучшается трофика хрящевых тканей.
При умеренных болях лечение пациентов проходит в домашних условиях. Им назначается курсовой прием препаратов, рекомендуется ношение ортопедических приспособлений — бандажей, корсетов, ортезов. Пациент должен посещать больничное учреждение для проведения физиотерапевтических процедур. Обязательны ежедневные тренировки, которые становятся отличной профилактикой прогрессирования патологии.
Народные средства в лечении грыжевого выпячивания не используются. Их применение неэффективно, а в некоторых случаях — вредно. Ущемление спинномозговых корешков может стать причиной асептического воспаления. А использование компрессов и растирок способствует его распространению на здоровые ткани.
Возможные последствия
Помимо корешкового синдрома, грыжевое выпячивание нередко осложняется дискогенной миелопатией. Патология формируется при сужении позвоночного канала выпячиванием пульпозного ядра. В области грыжи расстраиваются двигательные функции, развиваются периферические парезы. Постепенно выпадает чувствительность, наблюдается сенситивная атаксия (расстройство сенсорного восприятия давления, вибрации и положения тела в пространстве).
Реабилитация
В реабилитационный период после операции и завершения консервативной терапии пациенту рекомендуются регулярные занятия лечебной физкультурой или гимнастикой, плавание, йога, массаж. Нагрузки следует повышать постепенно, чтобы исключить микротравмирование позвоночных структур. Может быть назначен прием препаратов для улучшения кровообращения и (или) укрепления защитных сил организма.
Меры профилактики
Профилактика фораминальной грыжи — это исключение из привычного образа жизни факторов, способных спровоцировать выпячивание пульпозного ядра. Нужно скорректировать рацион, заниматься лечебной физкультурой, не поднимать тяжести. Все эти мероприятия способствуют укреплению мышц спины, стабилизирующих межпозвонковые диски.
Прогноз
Прогноз на полное выздоровление благоприятный. Исключение — развившаяся миелопатия. Даже после удаления выпячивания неврологические расстройства сохраняются и становятся причиной инвалидизации.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
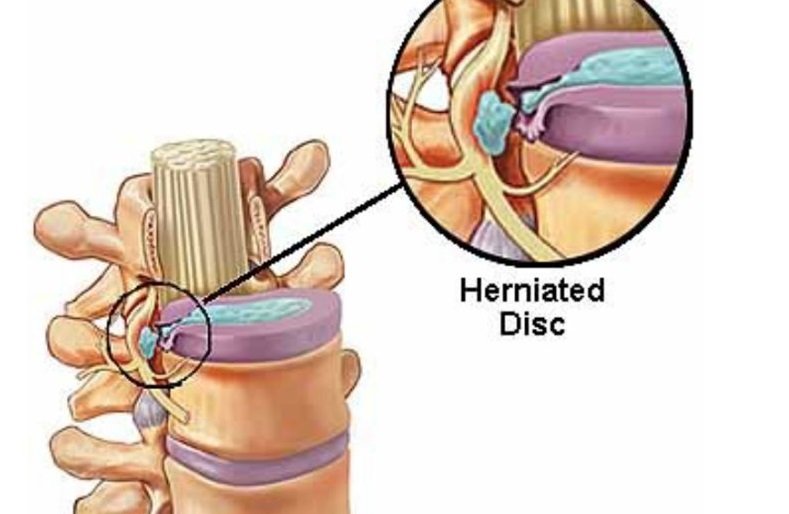
Появившаяся острая боль в пояснице, которая сковывает движения и не дает самостоятельно нагнуться и разогнуться – это признаки неблагополучия в области межпозвоночных дисков. Разрыв фиброзного кольца – это грозное осложнение длительно протекающего без лечения остеохондроза. Дегенеративные дистрофические изменения, происходящие в хрящевых тканях межпозвоночных дисков в итоге приводят к их полному разрушению. Они утрачивают свои физиологические функции. Пациент может оказаться обездвиженным (парализованным).
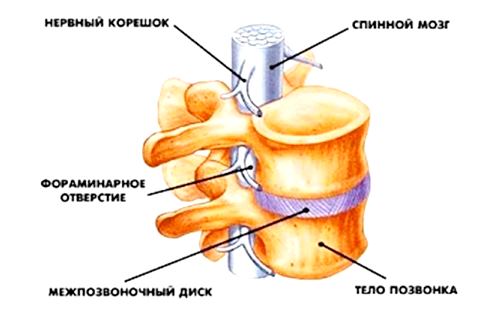
Разрыв фиброзного диска – это нарушение целостности внешней оболочки, в результате чего через трещину начинает проскальзывать пульпозное ядро. Для того, чтобы понять, что такое разрыв фиброзного кольца диска, предлагаем ознакомиться с анатомией этой структурной части позвоночного столба. Итак, строение позвоночника очень сложное. В его составе есть тела позвонков с остистыми и дугообразными отростками, межпозвоночные диски, длинные и короткие связки, мышечные волокна, соединительная ткань. Вся эта структура обладает определённой подвижностью и гибкостью. Равномерное распределение оказываемой амортизационной нагрузки и защита выходящих через фораминальные отверстия позвонков корешковых нервов осуществляется хрящевыми межпозвоночными дисками.
Их отличительные анатомические особенности:
- повторяют форму тех позвонков, которые они разделяют между собой;
- состоят из внешней оболочки (фиброзного кольца) и внутреннего студенистого тела (пульпозного ядра);
- не имеют собственной кровеносной сети и получают питание и жидкость только в процессе диффузного обмена с окружающими их мышечными волокнами;
- при сжатии отдают жидкость, а при расправлении впитывают её обратно;
- отвечают за распределение амортизационной нагрузки от любого движения человека;
- отсутствуют между первым и вторым шейными позвонками;
- практически полностью атрофированы в крестцовом отделе позвоночника.
Разрыв фиброзного кольца межпозвоночного диска без выхода пульпозного ядра – это экструзия. Данная стадия течения остеохондроза неизбежно приводит к появлению межпозвоночной грыжи. Своевременно начатое лечение может остановить процесс дальнейшего разрушения хрящевой ткани.
Стадии образования разрыва фиброзного кольца при дегенеративно-дистрофических изменениях в хрящевой ткани следующие:
- первичное обезвоживание фиброзного кольца при длительном отсутствии диффузного питания (например, если мышцы статически напряжены или не подвергаются физической активности в течение длительного времени);
- растрескивание обезвоженной поверхности фиброзного кольца;
- отложение на ней солей кальция с целью устранения процессов растрескивания – в результате этого фиброзное кольцо частично утрачивает способность усваивать жидкость при диффузном питании;
- происходит снижение эластичности хрящевой ткани;
- она начинает забирать жидкость из расположенного внутри пульпозного ядра;
- при существенном уменьшении его массы развивается стадия протрузии (снижается высота межпозвоночного диска и увеличивается занимаемая им площадь);
- при чрезмерной физической нагрузке (например, во время подъема тяжести) происходит разрыв фиброзного кольца.
Если место разрыва находится рядом со связкой, то выпадения пульпозного ядра не происходит. Если фиксирующей связки рядом нет, то сразу же образуется межпозвоночная грыжа. В обоих случаях пациенту требуется незамедлительная медицинская помощь. Если не начать лечение, то может возникнуть секвестр грыжи. При этом часть пульпозного ядра отделится и начнет свободно двигаться вдоль позвоночника, раздражая окружающие ткани. Еще большую опасность представляет собой секвестр грыжи в полость спинномозгового канала.
Причины разрыва фиброзного кольца
Частичный разрыв фиброзного кольца – это трещина небольшого размера, которая не имеет проникающей способности. Т.е. пульпозное ядро остается внутри фиброзного кольца и не может выйти через образовавшуюся трещину. Частичный разрыв – это временное явление, при следующей физической нагрузке произойдёт полное нарушение целостности хрящевой ткани и сформируется межпозвоночная грыжа диска.
Основные причины, которые могут привести к разрыву фиброзного кольца аналогичны факторам риска развития остеохондроза (дегенеративных дистрофических изменений в хрящевых тканях позвоночника):
- ведение малоподвижного образа жизни с нерегулярными физическими нагрузками на мышечный каркас спины;
- сидячая работа, при которой основная статическая нагрузка идёт на мышцы спины (при длительном перенапряжении мышцы не осуществляют диффузного питания и в хрящевой ткани дисков запускает окислительный разрушительный процесс);
- курение и употребление алкогольных напитков (это оказывает негативное воздействие на процессы микроциркуляции крови и лимфатической жидкости в области позвоночника, приводя к разрушению его тканей);
- тяжелый физический труд (грузчики, строители, маляры, отделочники, монтажники и т.д.);
- многоплодная и многоводная беременность;
- неправильная постановка стопы, в результате которой происходит неравномерное распределение амортизационной нагрузки на пояснично-крестцовый отдел позвоночника;
- дегенеративные дистрофические изменения в крупных суставах нижних конечностей;
- искривление позвоночного столба и грубое нарушение осанки.
Также разрыв фиброзного кольца может произойти у совершенно здорового человека при воздействии экстремальных физических перегрузок, например, по время ДТП, падения с высоты, подъема несоразмерной физическим способностям тяжести.
Симптомы разрыва фиброзного кольца
Клинические симптомы разрыва фиброзной капсулы межпозвоночного диска проявляются очень остро в момент нарушения целостности. Если сформировалась грыжа с разрывом фиброзного кольца, то могут возникать сразу же неврологические признаки:
- онемение одной из нижних конечностей;
- парестезии в области поясницы, крестца, ягодиц, задней поверхности бедра;
- резкая мышечная слабость в ногах, скованность движений;
- пульсирующая простреливающая боль от поясницы до пятки.
Протрузия с разрывом фиброзного кольца без выхода межпозвоночной грыжи проявляется менее остро. Это сильная тупая боль, которая проходит в покое и обостряется при попытке совершить любое движение. Мышцы в области поясницы сильно напряжены, спазмированны. Видно нарушение осанки со сглаживанием физиологического поясничного изгиба позвоночника. Пациент стремится занять вынужденное положение с отклонение тела в сторону, противоположную разрыву.
При появлении подобных клинических симптомов следует как можно быстрее обратиться на прием к неврологу. Длительное отсутствие лечения может привести к негативным последствиям. Основные осложнения разрыва фиброзного кольца межпозвоночного диска – это:
- межпозвоночная грыжа;
- секвестрирование межпозвоночной грыжи (на этой стадии возможно уже только хирургическое лечение заболевания);
- парез или паралич нижних конечностей;
- стеноз спинномозгового канала;
- нарушение работы внутренних органов брюшной полости и малого таза (может развиваться парез кишечника и гиперактивность мочевого пузыря).
Для диагностики рекомендуется использовать метод МРТ, поскольку на рентгенографическом снимке разрыва хрящевых тканей не видны.
Почему часто происходит разрыв в поясничном отделе
Разрыв фиброзного кольца позвоночника очень часто происходит в поясничном и пояснично-крестцовом отделах. Почему это так? Есть несколько факторов. Первый – на область диска L5-S1 приходится условный центр тяжести человеческого тела. Любое движение создает колоссальное давление на этот диск. Поэтому он быстро изнашивается и подвергается дегенеративным дистрофическим изменениям.
Второй фактор – мышцы поясницы редко задействуются полноценно при ходьбе и выполнении домашних работ. Для того, чтобы они имели возможность осуществлять полноценное диффузное питание хрящевой ткани межпозвоночных дисков поясничного отдела позвоночника требуется регулярная физическая активность в виде специальных упражнений. В противном случае разрушение фиброзного кольца просто неизбежно.
Третий негативный фактор – экстремальные нагрузки, оказываемые на поясницу. Это может быть тяжелая физически работа, избыточная масса тела, беременность, перенос тяжестей и т.д.
Разрыв фиброзного кольца межпозвоночного диска поясничного отдела практически всегда приводит к появлению межпозвоночной грыжи. Поэтому, если после определённого действия появилась острая боль в пояснице, необходимо незамедлительно обратиться к врачу. Лучше всего, если это будет невролог или вертебролог. Эти специалисты могут быстро поставить точный диагноз и разработать максимально эффективный курс лечения.
Лечение разрыва фиброзного кольца
Перед тем, как лечить разрыв фиброзного кольца позвоночника, нужно выявить и устранить все факторы негативного влияния, которые могли стать потенциальными причинами дегенеративных дистрофических изменений в хрящевых тканях. Опытный доктор в ходе сбора анамнеза вывит потенциальную причину и даст пациенту се необходимые рекомендации для её устранения. Обычно рекомендуется:
- правильно организовать свое спальное и рабочее место;
- разработать полноценный рацион питания, исключив из него рафинированные продукты, большое количество углеводов и т.д.;
- увеличить количество употребляемой в сутки чистой питьевой воды до 2,5 – 3 литров;
- вести активный образ жизни и регулярно выполнять специально разработанный комплекс гимнастических упражнений, который усиливает работу поясничных мышц и запускает процесс диффузного питания хрящевой ткани межпозвоночных дисков;
- вести работу по нормализации массы тела (если проблемы с избыточным весом);
- поменять обувь на более удобную и эргономичную.
Для консервативного лечения разрыва фиброзного кольца не стоит использовать фармаколочгеиские препараты, поскольку они не обладают хоть какой-то доказанной эффективностью. Противовоспалительные нестероидные средства лишь снимают боль на некоторое время. Хондропротекторы не могут проникнуть в очаг поражения хрящевой ткани на фоне нарушенного диффузного питания. Витамины и сосудорасширяющие средства оказывают непродолжительный эффект.
Самым эффективным и безопасным способом провести комплексное лечение грыжи с разрывом фиброзного кольца позвоночника является мануальная терапия в сочетании с кинезиотерапией, физиотерапией, лечебной гимнасткой и рефлексотерапией. Остеопатия позволяет восстановить целостность фиброзного кольца, вправить грыжевое выпячивание пульпозного ядра и восстановить процессы микроциркуляции крови и лимфатической жидкости в очаге поражения. Массаж позволяет купировать чрезмерное напряжение мышечного волокна, ослабить болевой синдром. Кинезиотерапия и лечебная гимнастика нормализуют тонус мышц, вытягивают позвоночный столб, создают благоприятные условия для восстановления поврежденных тканей. Рефлексотерапия запускает процессы регенерации за счет активации скрытых резервов организма.
Курс лечения должен разрабатываться индивидуально для каждого пациента. Врач должен учитывать потенциальную причину развития остеохондроза, условия жизни и труда больного, его состояние здоровья и многое другое. Лечение лучше всего проводить в клинике мануальной терапии. В городской поликлинике врачи не ставят перед собой задач вылечить пациента. Максимум, на что они нацелены – это восстановление временной трудоспособности пациента за счет купирования болевого синдрома. После проведенного в городской поликлинике курса лечения пациент лишь избавляется от боли, а позвоночник продолжает разрушаться.
Имеются противопоказания, необходима консультация специалиста.
Фораминальная протрузия диска и грыжа — наиболее частая причина выраженного острого болевого синдрома в спине, связанного с патологией дисков. Как правило, пациенты с такой локализацией дефектов межпозвонкового диска дольше других ходят по врачам, и лечатся почти без всякого успеха. Фораминальная протрузия и грыжа — наиболее часто оперируемая локализация патологии диска при наличии выраженного болевого синдрома в спине, и на ранних сроках болезни.
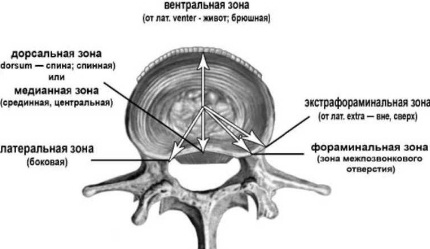
К счастью, такой вид грыжевого выпячивания встречается нечасто, и по оценкам, он не превосходит 15% от всех локализаций грыж. Другие исследователи дают ещё меньшую распространенность: от 4% до 10%. Самое частое их расположение — это поясничный отдела позвоночника, на уровне L4-L5, и на уровне L5-S1, то есть в месте перехода позвоночного столба в неподвижную крестцовую кость.
Есть особенности подобной локализации грыжи. Это боль, и проводниковые (на отдалении от места локализации) чувствительные и двигательные неврологические расстройства. Объясним, чем фораминальные протрузии или грыжи отличаются от других мест возникновения дефектов межпозвонкового диска.
Что такое фораминальная протрузия диска?
Известно, что в каждом сегменте спинного мозга от него отходят сегментарные парные нервные корешки. Точнее, чувствительные ветви входят, поскольку они несут чувствительность на анализ вверх, а двигательные выходят. На уровне 2 поясничного позвонка спинной мозг заканчивается, и ниже в канале располагаются нервы конского хвоста, которые также продолжают выходить в соответствующие боковые отверстия между позвонками. Эти места выхода хорошо заметны на рисунке.
В случае других локализаций грыжи она может вообще не сдавливать корешки, и не проявляться болевым синдромом. Но вот в случае формальных протрузий и грыж такая клиническая картина, как боли, и проводниковые расстройства будет обязательны.
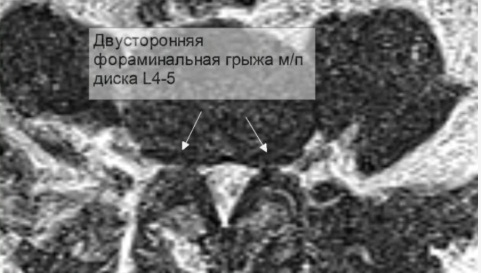
Существует несколько видов фораминальных грыж. Это следующие локализации, которые диагностируются по МРТ:
Кроме этой классификации, можно выделить также левосторонние варианты. Соответственно, могут быть варианты развития фораминальных грыж в шейном и грудном отделе позвоночника, но это бывает реже.
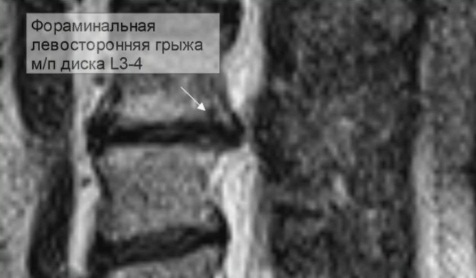
У фораминальной грыжи существуют особенности. Например, она редко бывает изолированной, и спустя несколько лет количество грыж увеличивается. Это вызвано значительным нарушением биомеханики при латеральном, то есть боковом дефекте. В том случае, если нагрузка на деформированный диск происходит не равномерно по центру, (как при циркулярных протрузиях), а сбоку, то это вызывает критическое повышение давления и в смежных дисках. Такая множественная патология приводит к нестабильности многих сегментов позвоночника.
Причины образования фораминальных протрузий
Рассмотрим более подробно причины, которые вызывают развитие фораминальных протрузий и грыж. Производящий фактор — это неравномерная нагрузка на различные отделы позвоночника, и, следовательно, на различные отделы соответствующего межпозвонкового диска.
Предасполагающим фактором можно считать повышенную хрупкость диска и потерю его эластичности. Как правило, в результате протрузии и грыжи образуются по следующим причинам:
- избыточная физическая нагрузка, особенно связанная с подъемом тяжестей при различных тренировках, а также при производственных или хозяйственных работах;
- асимметрия нагрузки, например переноска тяжестей на одном плече или в одной руке с одновременным наклоном в сторону;
- перенесённые травмы и переломы позвонков, связанные с последующей дистрофией и дегенерацией хрящей;
- малоподвижный образ жизни и длительное пребывание в одной и той же позе. В данном случае нарушается кровоснабжение глубоких мышц, и питание хрящей;
- вредные привычки и малое потребление жидкости;
- врождённая патология, связанная с нарушением структуры коллагена или мутация соответствующих генов, отвечающих за синтез гликозаминогликанов;
- избыточная масса тела;
- нарушение осанки, плоскостопие;
- наличие сколиоза.
Таким образом, причины фораминальных протрузий и грыж ничем не отличаются от других локализаций. Просто в данном случае диск деформируется так, чтобы максимально сдавить нервные корешки. В некотором случае, это может быть и случайностью.
Признаки и симптомы патологии
Фораминальная грыжа при классическом течении проявляется яркой, своеобразной клинической картиной. При возникновении протрузии, и тем более грыжи, начало заболевания острое, а боль чрезвычайно сильна.
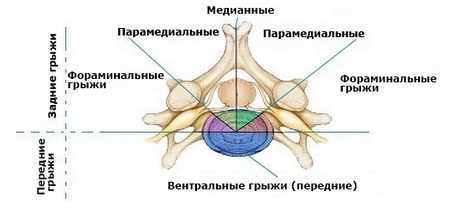
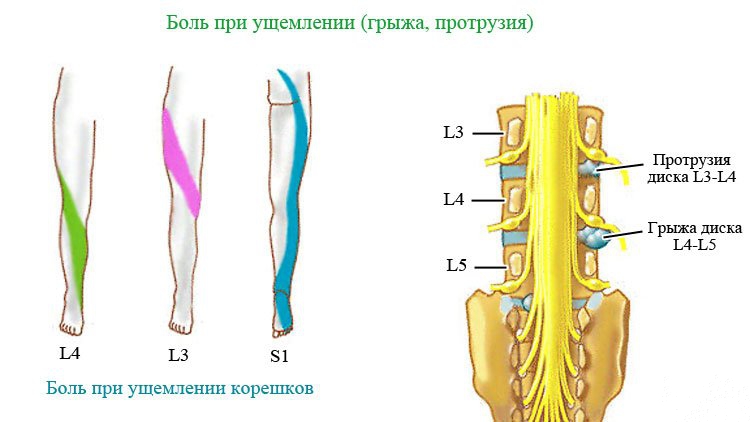
Кроме большой силы, это боль способна иррадиировать в ягодицу, в бедро, подколенную ямку, и даже опускаться до стопы. Боль чрезвычайно резко усиливается при малейшем сотрясении, по характеру невралгии. Причина сотрясения отечного корешка — повороты туловища, попытка потужиться в туалете, кашель, смех, и даже глубокий вдох.
Резкий отек нервных корешков усиливает длительное вынужденное нахождение в одной и той же позе, и это особенно мучительно. С одной стороны, пациент пытается устроиться неподвижно, чтобы избежать малейшего смещения зоны отека. С другой стороны, чем дольше это состояние неподвижности, тем сильнее отёк. Именно поэтому в первые дни возникновения таких симптомов пациентам можно назначать лёгкие мочегонные средства и ограничения приема жидкости.
Кроме выраженного болевого синдрома у пациентов отмечаются чувствительные или двигательные расстройства, в зависимости от того, какой компонент корешка (передний или задний, двигательный или чувствительный) прижат и раздражен протрузией или грыжей. Конечно, могут наблюдаться и оба эти вида расстройств одновременно.
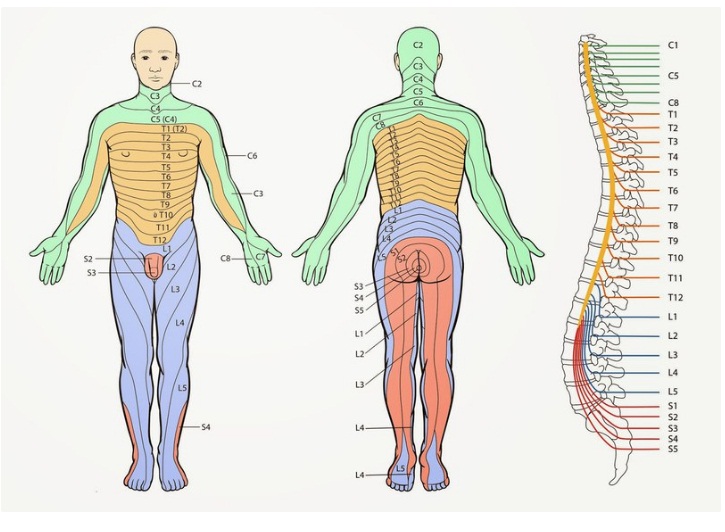
Куда иррадирует определенная область позвоночника.
При проверке чувствительности пациент может не различать лёгкое прикосновение к коже в зоне иннервации данного корешка, а при попытке врача прикоснуться к пальцам стопы пациент с трудом, или вообще не может различить, за какой палец взялся врач, и так далее.
Двигательные расстройства наиболее опасны, поскольку именно они приводят к прогрессирующим нарушениям ходьбы и к инвалидизации пациентов. В случае поражения моторных корешков возникает слабость мышц, и чаще всего — это мышцы голени и стопы. Пациент испытывает трудности при ходьбе, невозможность поднять тыл стопы, и она начинает пришлёпывать. Это прогностически грозный признак, поскольку спустя некоторое время развивается гипотрофия мышц конечности, или на стопе или в области голени, и одна нога становится тоньше другой.
На осмотре врач, кроме элементарного снижения силы с одной стороны отмечает снижение сухожильных рефлексов с той же стороны. При наличии грыжи на МРТ это позволяет поставить точный, топический диагноз.
В случае локализации фораминальной грыжи в шейном отделе позвоночника симптоматика будет практически такая же, но другой локализацией симптомов. Это стреляющие боли в руках и в шее, онемение в руках и в области шеи, слабость в руках, развитие гипотрофии мышц конечностей.
Какой врач лечит протрузии
Прежде всего, никогда нельзя утверждать, что у пациента имеется фораминальная протрузия или грыжа, пока врач не увидит это собственными глазами, рассматривая МР-томограммы соответствующего отдела позвоночника, выполненные с достаточно высоким разрешением (1,5 Тл).
Соответственно, вначале пациента должен осмотреть врач-невролог и назначить ему проведение магнитно-резонансной томографии. КТ, или рентгеновская компьютерная томография менее информативна. Никакие другие способы диагностики не позволяют поставить точный диагноз.
Пожалуй, в случае длительного течения болезни, значительного снижения силы в ногах и при наличии расстройств чувствительности ещё можно провести электронейромиографию, которая покажет, насколько тяжёлыми являются расстройства в соответствующих нервных корешках их периферических нервах. Это исследование может определить прогноз, например, при определении степени инвалидности. Но ЭНМГ — это вспомогательный способ диагностики, он не позволяет показать собственно наличие грыж.
Основные принципы лечения
Неблагоприятные факторы, связанные с постоянным сдавлением корешка приводят к тому, что консервативное лечение при фораминальных протрузиях и грыжах практически неэффективно. Максимум, что можно добиться назначением внутримышечных лекарственных препаратов в первые дни болезни — это купирование острого болевого синдрома, Но, как правило, даже в фазу затихающей ремиссии у пациента постоянно существует боль в спине, правда не такая острая. Устойчивую ремиссию при фораминальных протрузиях, когда качество жизни не страдает, а боли нет, получить не удается. Это вызвано слишком узким пространством, в котором сдавливается нервный корешок и в случае, например, интрафораминальной грыжи практически нет никаких шансов за то, что консервативная терапия принесёт какое-либо стойкое облегчение. Особенно тяжело лечить множественные грыжи, на фоне избыточной массы тела пациента и в пожилом возрасте, при наличии сопутствующей патологии, например, сахарного диабета.
В первые день-два естественно, тактика лечения будет одинаковой при всех протрузиях и грыжах, вне зависимости от уровня и локализации. Это внутримышечное введение препаратов НПВС при отсутствии противопоказаний, центральных миорелаксантов, в случае тяжелого болевого синдрома — блокада. Показано применение калийсберегающих диуретиков, ограничение жидкости, ношение корсета.
При таких грыжах длительное консервативное лечение, например массаж и лечебная физкультура, лечение вытяжением и кинезиотерапия, внутримышечное введение собственной обогащенной тромбоцитами плазмы — не дают никаких эффектов. Помогает при фораминальной грыже с яркой клиникой только лишь операция. Рассмотрим основные способы современного малоинвазивного оперативного лечения, применяющиеся именно при этой локализации протрузий и грыж.
В настоящее время существуют более современные способы оперативного вмешательства, например трансфораминальное эндоскопическое удаление грыжи. Это означает, что в том месте, где из позвоночного канала выходит соответствующий спинномозговой корешок, и удаляется грыжа, причем непосредственно через фораминальное отверстие. Никакого разреза кожи, и тем более, удаления частей позвонков не производится, а выполняется только лишь прокол под визуальным рентгенологическим контролем.
В повреждённый межпозвонковый диск вводится игла, а затем она используется как проводник. По ней проводится рабочий цилиндр-тубус, оборудованный оптикой. Затем убирается необходимая часть диска, чтобы уменьшить внутридисковое давление, а при наличии секвестра удаляется и секвестрированная часть.
Главная часть диска, которая не была подвергнута грыжевому выпячиванию, сохраняется. Диск продолжает функционировать, а в результате ликвидации грыжевого выпячивания или секвестра исчезают проводниковые неврологические расстройства. Эти манипуляции осуществляются вне канала позвоночника, и поэтому не сопровождаются таким осложнением, как последующим образованием рубцовой ткани и формированием фиброзных тяжей. Также в случае фораминальной грыжи может применяться лазерная вапоризация, которая также относится к современным малоинвазивным вмешательствам.
Такие способы оперативного лечения широко распространены не только в странах с развитой медициной, таких так США, Великобритания, Израиль. Вплотную к ним по качеству и благоприятным отдаленным последствиям приблизились страны Восточной Европы, например Чехия.
Заключение
В заключение следует сказать о последствиях многолетнего и бездумного лечения этих грыж с помощью санаторно-курортного лечения, ванн, грязей, и различных физиотерапевтических способов. Сам грыжевой дефект, или выпячивание диска, на данном этапе развития медицины невозможно удалить или ликвидировать никаким образом, кроме операции. Никакой электрофорез с карипазимом, никакие сеансы ударно-волновой терапии не могут ликвидировать сформировавшуюся грыжу — участок хряща, выпавшего за пределы границ диска под влиянием высокого давления.
Читайте также:


