Гастрит и язва это инфекционные заболевания
Прием лекарств, некачественное и несбалансированное питание, стрессы, вредные привычки – все это ставит под удар наш желудочно-кишечный тракт. Одной из самых распространенных патологий современности является гастрит – воспаление слизистой оболочки желудка. До недавнего времени это заболевание считалось незаразным, но медики доказали: инфекционный гастрит встречается так же часто, как и гастрит неинфекционной формы.
Общая информация о недуге
Основной причиной данной патологии считают несоблюдение гигиены, а благоприятным фоном для развития этой болезни является ослабленный иммунитет. Вероятность возникновения инфекционного гастрита становится выше при отсутствии нормального режима приемов пищи и здорового рациона.
Такая форма болезни имеет схожие клинические проявления с неинфекционной. Кроме того, инфекционное воспаление слизистой желудка может быть острым и хроническим. Без лечения болезнь нередко приводит к сложным и необратимым последствиям. Терапия такого гастрита требует серьезного подхода и квалифицированной медицинской помощи.
Что провоцирует заболевание, возбудитель
Причиной инфекционной формы гастрита является попадание в желудок патогенных микроорганизмов. Основным возбудителем этого заболевания считается бактерия Хеликобактер пилори (Helicobacter pylori). Американские ученые смогли доказать, что этот болезнетворный агент является причиной развития не только гастрита, но и язвенной болезни желудка, двенадцатиперстной кишки. За столь значимое открытие медики США были награждены Нобелевской премией в 2005 году.
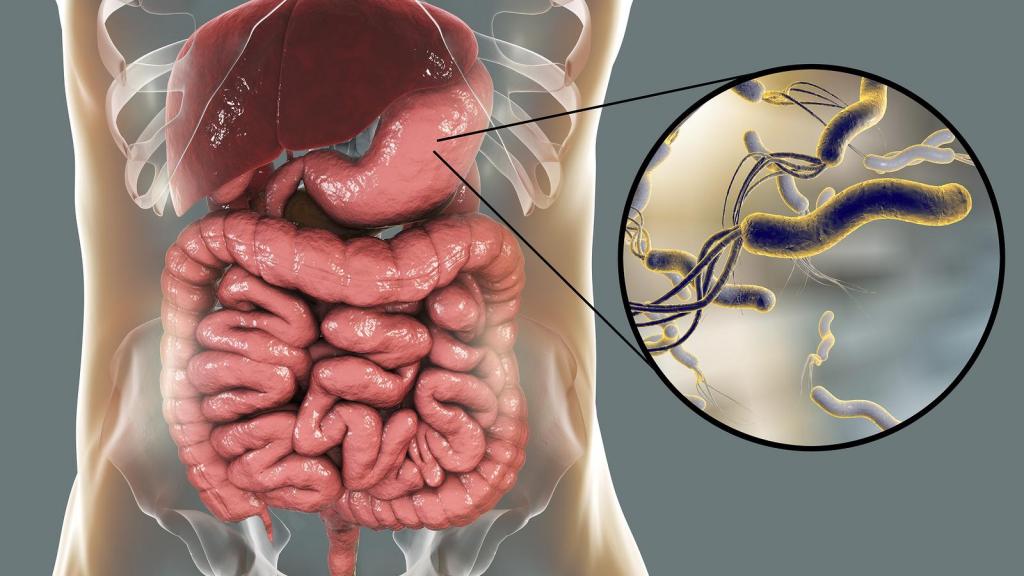
Хеликобактер пилори и рак желудка – что общего?
Хеликобактер как возбудитель инфекционного гастрита может быть причастен к развитию злокачественных опухолей желудочно-кишечного тракта. Обычно микроб проникает в организм через ротовую полость от зараженного человека бытовым путем, при поцелуе. Практически со стопроцентной уверенностью можно сказать, что носителями микроба являются все члены семьи, если хотя бы у одного из них диагностирована бактерия Хеликобактер пилори.
Симптомы и лечение гастрита зависят от степени поражения желудка. Сложность терапии этого заболевания, спровоцированного инфекцией, заключается в устойчивости бактерии к ряду антибактериальных препаратов. Микроб способен не просто выживать в агрессивной кислотной среде, но при этом разрушать слизистую, вызывая ее воспаление.
Сопутствующие инфекции
И хотя по предварительным данным ВОЗ Хеликобактер пилори присутствует в организме у преимущественной части населения, далеко не у всех отмечаются проблемы с желудком. Острая инфекционная форма гастрита возникает в результате нарушения бактериального баланса в кишечном тракте и преобладания таких патогенов, как:
- стафилококк;
- стрептококк;
- сальмонеллез;
- туберкулез;
- сифилис;
- грибок кандида.
Причины развития заболевания
После заражения могут и не появиться характерные симптомы. В лечении Хеликобактер пилори может и вовсе не возникнуть надобности. Но если у зараженного пациента слабый иммунитет, не способный подавлять активность инфекции, вероятность развития воспалительного процесса возрастает. Активизировать болезнь способны следующие факторы:
- злоупотребление не совсем полезной пищей (жирной, жареной, копченой, соленой);
- вредные привычки;
- длительный прием лекарственных препаратов, оказывающих агрессивное действие на слизистую желудка (антибиотики, нестероидные противовоспалительные средства)
- механические травмы желудка;
- термические или химические ожоги;
- гормональная перестройка.

Как проявляется острый гастрит с Хеликобактер
Заболевание может иметь разные симптомы и зависит от вида, а также фактора, послужившего причиной инфекционного гастрита. При острой форме патологии клинические признаки возникают буквально спустя несколько часов или суток после заражения. Распознать гастрит можно по таким симптомам, как:
- сильная боль в желудке;
- чувство жжения в нижнем отделе пищевода;
- жидкий стул или запор;
- интенсивное слюноотделение;
- вялость и общая слабость, недомогание;
- неприятный запах изо рта;
- изжога и кислый привкус во рту;
- отсутствие аппетита;
- фоновая тошнота.
Болеть желудок при инфекционном гастрите может до или после еды, носить приступообразный или постоянный характер.
Хроническое воспаление слизистой желудка
В этом случае симптомы могут вовсе отсутствовать или быть менее выраженными. В отличие от острого воспаления слизистой оболочки желудка хроническое течение часто возможно при низкой кислотности желудка, от того и переносится легче. Но опасность этой формы заключается в высокой вероятности атрофии стенок желудка и развитии язвы или онкологии. Хронический гастрит с Хеликобактер пилори проявляется:
- дискомфортом в эпигастральной области;
- слабым аппетитом;
- частыми расстройствами стула;
- жжением в пищеводе после еды;
- повышенным слюноотделением;
- специфическим запахом изо рта;
- истощением организма.
Если не принимать никаких мер в лечении этого заболевания, оно может привести к потере веса и развитию других хронических заболеваний пищеварительной системы.
Особенности инфекционного гастрита у детей
Численность детей, которые страдают заболеваниями желудочно-кишечного тракта, ежегодно увеличивается. Врачи объясняют это частыми стрессами, генетической предрасположенностью, снижением качества продуктов питания. Сладости, соли, трансжиры, химические добавки и минимальное потребление натуральных продуктов – все это ослабевает местную защиту желудка и приводит к развитию заболевания.
Таким образом, ребенок может быть носителем Хеликобактер пилори, но если его иммунитет достаточно крепкий, инфекционный гастрит не возникнет. Причины развития этой болезни аналогичны причинам у взрослых. Острая форма заболевания проявляется такими же симптомами. Если ребенок стал жаловаться на боль в верхней части живота или у него наблюдаются признаки расстройства пищеварения, необходимо обязательно отвести его к доктору, тем более если у одного из родителей или других членов семьи, постоянно проживающих с ребенком, в анамнезе присутствует гастрит с Хеликобактер.

Обследование и постановка диагноза
При подозрении на гастрит врач должен убедиться, какая это форма заболевания – инфекционная или нет. Для этого специалисту потребуются результаты комплексной диагностики. При инфекционном гастрите врач:
- детально изучит анамнез, проведет осмотр полости рта пациента, побеседует с ним о болезни и симптомах;
- методом пальпации обследует живот;
- направит больного на сдачу лабораторных анализов крови, мочи, кала;
- назначит проведение фиброгастроскопии и pH-метрии желудка.
Если во время инструментального исследования врач-эндоскопист обнаружит подозрительные симптомы или признаки онкологии, он может сразу же взять образец ткани для биопсии.
Как лечить заболевание
Лечение инфекционного гастрита состоит из нескольких этапов, и прием лекарственных препаратов является обязательным. Однако сами по себе медикаменты будут малоэффективными, если пациент не будет соблюдать строгую диету. Коррекция питания – это требование, которое нельзя игнорировать. Благодаря лечебной диете удастся снизить нагрузку на воспаленную слизистую и наладить работу пищеварительного тракта. Кроме того, важно нормализовать режим дня и график приемов пищи.
В общей сложности курс лечения гастрита инфекционной формы составляет 3-4 недели. Если начать терапию на первых этапах развития заболевания, удастся как можно быстрее избавиться от патологии.

Что такое эрадикация Хеликобактер пилори?
Помимо антибиотиков пациентам назначают прием:
Какие могут возникнуть осложнения
Острый гастрит без лечения очень быстро становится хроническим. Если вовремя не вылечить эту болезнь, у пациента могут возникнуть серьезные осложнения:
- язва желудка;
- анемия;
- панкреатит;
- холецистит;
- опухоль желудка.
Предраковой стадией считается геморрагический гастрит, для которого характерно появление внутренних желудочных кровотечений. На этой стадии лечение не всегда дает желаемый результат.
Народные рецепты лекарств от гастрита
Альтернативная медицина может использоваться как дополнительный метод лечения хронического гастрита и укрепления иммунитета. При обострении заболевания народные средства малоэффективны, к тому же некоторые из них нельзя применять, поэтому перед тем как начинать лечиться в домашних условиях, нужно обязательно посоветоваться с врачом.
Для снятия симптомов инфекционного гастрита и устранения болей в желудке пациенты рекомендуют пить настойку из чабреца. Чтобы приготовить лекарство, берут 2 ст. л. измельченного растительного сырья, заливают стаканом кипятка и отставляют для настаивания на пару часов. Перед приемом лекарство нужно процедить. Принимать настой из чабреца рекомендуется натощак сразу после сна.
Кофе и черный чай при гастрите врачи пить не советуют. Этим горячим напиткам существует более безопасная альтернатива – отвар из ромашки. Его можно употреблять в течение дня вместо чая. Это лекарственное растение снимает воспаление, нормализует метаболизм, предупреждает появление желудочных болей. При гастрите рекомендуется заливать стаканом кипятка половину чайной ложки цветков растения. Ромашковый чай желательно пить перед едой.
Успокаивающе воздействует на слизистую желудка отвар из подорожника. На 100 г любых частей растения требуется 1 л воды. Кастрюлю с водой и подорожником ставят на медленный огонь и кипятят в течение 15 минут. Пить остывший отвар нужно ежедневно в течение двух недель по 100 мл перед каждым приемом пищи.

Слизь из семян льна обладает обволакивающими свойствами, поэтому защищает стенки желудка от раздражения. Чтобы получить лечебную слизь, необходимо взять 2 ч. л. семян, залить их 100 мл кипятка и на протяжении последующих пяти минут тщательно размешивать содержимое или воспользоваться блендером.
Также для лечения гастрита нужно пить сок из картофеля с медом. На полстакана свежевыжатого сока берут 1 ч. л. меда, тщательно размешивают и пьют натощак и перед сном. Также рекомендуется добавлять в питье 1 ч. л. облепихового масла.
Как не допустить развития болезни
Грамотно проводимая профилактика инфекционного гастрита существенно снижает риск заболеваемости. Главный принцип превентивных мер заключается в общем оздоровлении и укреплении иммунной системы. В первую очередь необходимо обратить внимание на режим дня и употреблять еду через равные промежутки времени. Для пациентов с гастритом интервал между приемами пищи не должен быть более 3 часов.
Кроме того, следует отказаться от фастфуда, полуфабрикатов, чипсов, газировки. Отдавать предпочтение лучше клетчатке, которая содержится в свежих овощах и фруктах. Кроме того, важно тщательно и неспешно пережевывать еду, а не есть всухомятку на бегу.
Для профилактики инфицирования Хеликобактер пилори необходимо дважды в год посещать стоматолога и следить за гигиеной полости рта. Перед едой всегда нужно мыть руки и не забывать обдавать кипятком продукты. Риск развития гастрита особенно высок у курильщиков и лиц, употребляющих алкоголь. Вредным для желудка врачи считают кофейные напитки, поэтому от них также лучше отказаться.
Общаясь с человеком, который является носителем Хеликобактер, нужно всегда помнить об элементарных мерах предосторожности: использовать свой личный набор посуды и избегать тесных контактов с ним. При любых условиях не стоит ни с кем делиться своей зубной щеткой или пить воду из-под крана. Первые признаки болезни – прямое показание для посещения врача. Чем раньше будет пройдено обследование и назначено лечение, тем больше шансов избавиться от гастрита и не столкнуться с осложнениями.
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через: |
- слюну (при поцелуе)
- грязную посуду
- пищу зараженную воду
- плохо простерилизованные медицинские инструменты (например, фиброгастроскоп)
- от матери к плоду
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе , возникающее после еды;
- быстрое насыщение ;
- ощущение вздутия живота .
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 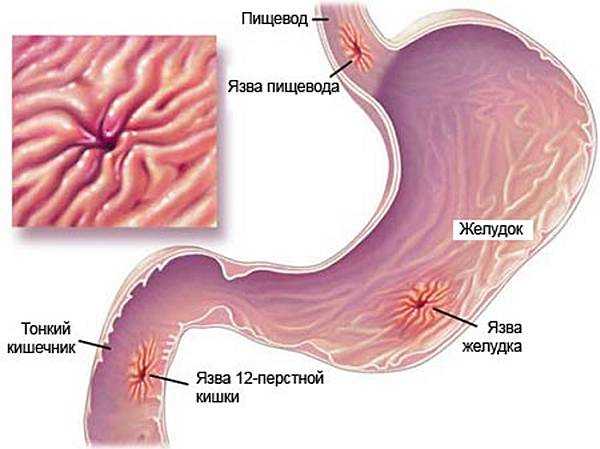
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
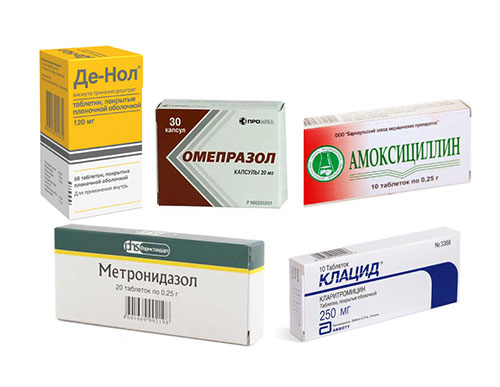
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н + /К + -АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е 1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Питание больных
К пище выдвигаются два основных требования: она должна быть полноценной и щадить слизистую оболочку от химического и физического повреждения. Рекомендуется кушать 5-6 раз в сутки, небольшими порциями. Блюда должны быть мелко измельченными или жидкие, не горячие и не холодные, в вареном или пареном виде (см. подробную статью о питании — что можно есть при язве и гастрите).
- слизистые супы из круп (овсяная, манная, рисовая)
- нежирные сорта мяса (индюшатина, курятина, телятина) без кожи и фасций, рыбу
- жидкие протертые каши
- сливки, творог
- яйца всмятку, омлет на пару
- сливочное масло
- кисели, протертые пюре, муссы, компоты из фруктов и ягод
- мед
- хлеб и хлебобулочные изделия
- некоторые овощи и фрукты – капуста, бобовые, помидоры, редька, крыжовник, финики, цитрусовые и так далее
- соусы, пряности
- консервы
- чай, какао, кофе
- мясные бульоны
- алкоголь
- жареное, копченое, соленое, острое
Лечение народными средствами
Изжогу помогут снять свежее молоко, сода, отвар из корня аира, все виды орехов, порошок гороха и сок моркови (см. лекарства от изжоги). Для нейтрализации соляной кислоты, содержащейся в желудочном соке, используют свежий картофельный сок. Для этого необходимо натереть корнеплод на терке и процедить полученную массу через марлю. Принимают картофельный сок по пол стакана за час до завтрака в течение недели.
Способствуют выздоровлению и лечение травами. Лекари рекомендуют настои кипрея, тысячелистника, сушеницы болотной, листьев земляники и яблони, семян льна, почек осины, березового гриба чаги.
Целебными свойствами обладает также особый травяной сбор, в который входят корневище девясила, цветки ромашки, тысячелистник, чистотел, сушеница болотная, семя льна, корень солодки, плоды шиповника. Все травы нужно хорошо промыть, просушить и залить кипятком. Принимать желательно по столовой ложке за 10 минут до приема пищи. Положительный результат не заставит себя ждать.

Гастрит может возникнуть по разным причинам. Инфекционный гастрит – это патология желудка, возникающая вследствие повреждения слизистой оболочки органа инфекцией.
Причины инфекционного гастрита – несоблюдение гигиены, употребление испорченной инфицированной пищи. Способствуют болезни: ослабленный иммунитет, ненормированное питание, вредная пища и вредные привычки, то есть все то, что вредит пищеварительной системе, ослабляет защиту желудочно-кишечного тракта.
Данный вид гастрита может развиться стремительно – за несколько часов после инфицирования, сопровождаться сильной интоксикацией организма. Либо иметь хроническую форму. Болезнь чревата серьезными осложнениями, поэтому лечение должно быть своевременным и осуществляться под контролем врачей в больнице.
Причины (этиология) заболевания

Чаще причиной хронического инфекционного гастрита становится бактерия Хеликобактер пилори (Helicobacter pylori). За доказательство причастности данной бактерии к патологиям желудка и 12-перстной кишки, ученые Робин Уоррен и Барри Маршалл в 2005 году получили Нобелевскую премию.
Заражение бактерией происходит при элементарном несоблюдении правил гигиены, например через плохо вымытую посуду, при поцелуе. Если один член семьи заражен, то с уверенностью можно сказать, что бактерия присутствует у всех остальных. Она способна выживать в агрессивной среде желудка, а ее деятельность разрушает слизистую оболочку, вызывая воспалительный процесс.
Однако присутствие бактерии далеко не всегда приводит к развитию болезни. Так, известно, что около 60% населения Земли являются носителями Хеликобактер пилори, но лишь небольшая часть из них имеет проблемы с ЖКТ.
Острый инфекционный гастрит может развиться вследствие заражения такими бактериями, как сальмонелла, клебсиелла и другими, а также из-за следующих инфекций:

дизентерия;- стафилококк;
- туберкулез;
- сифилис;
- грибковые инфекции и другие.
Заболевание характеризуется общей интоксикацией, тяжелыми симптомами.
Ослабляют защиту желудка, делая его более уязвимым для инфекции, следующие факторы:
- вредная пища, ущербный режим питания;
- курение, алкоголь;
- злоупотребление вредными для желудка лекарствами;
- чрезмерное употребление сладких газировок;
- травмы слизистой желудка (механические, химические, термические);
- ослабленный иммунитет;
- гормональные изменения.
Отсутствие же перечисленных вредных воздействий делает желудок более стойким не только к данному виду гастрита, но и любому другому заболеванию ЖКТ.
Видео: гастрит как инфекционная болезнь
Симптомы при остром инфекционном воспалении
В случае острого инфекционного гастрита симптомы проявляются более выражено и очень быстро – уже через несколько часов после инфицирования:
- сильные боли в желудке;
- жжение в пищеводе;
- нарушение стула;
- повышенное слюноотделение;
- плохое самочувствие, вялость;
- изжога, кислая отрыжка, неприятный привкус;
- потеря аппетита, постоянная тошнота;
- длительные рвотные позывы (возможна рвота с кровью);
- повышенная температура.
Боли могут возникать на пустой желудок или после приема пищи, носить постоянный или приступообразный характер.
Симптомы при хроническом воспалении
Симптомы хронического инфекционного гастрита менее выражены или вовсе отсутствуют. Однако такая форма заболевания более опасна, чем острая. Снижение симптомов обусловлено течением заболевания при низкой кислотности (гипоацидный гастрит) и другим причинам. Опасность хронической формы заключается в атрофии стенок желудка, что при отсутствии лечения с большой вероятностью приведет к онкологии.
Симптомы заболевания следующие:
- дискомфорт в желудке, плохой аппетит;
- расстройства пищеварения;
- увеличенное слюноотделение;
- специфический запах изо рта;
- истощение организма и другие.
Как видно, проявления те же, что и при остром воспалении, но менее выражены. Боли могут быть слабыми или отсутствовать. При длительном течении заболевания происходит потеря массы тела, организм истощается.
Инфекционный гастрит у детей

К сожалению, с каждым годом растет число заболеваний желудочно-кишечного тракта среди детей. Это связано со стрессами, наследственностью, ухудшением качества питания – химия в продуктах, большое количество сахара и соли, транс-жиры, антибиотики и так далее. А также, с уменьшением в рационе натуральной пищи.
Инфекционное воспаление у детей обуславливается распространенностью бактерии Хеликобактер пилори и других вышеперечисленных микроорганизмов, провоцирующих воспаление слизистой желудка.
Таким образом, причины болезни, в целом, те же, что у взрослых. Аналогичны и симптомы инфекционного гастрита у детей:
- вялость;
- отказ от еды;
- тошнота, рвота;
- боли в желудке;
- температура и другие.
Однозначно следует обратиться к врачам в случае вялости ребенка с неявными признаками расстройства пищеварения, продолжающиеся до десяти дней подряд. Также стоит насторожиться, если ближайшие родственники страдали болезнями ЖКТ или у ребенка ранее отмечались проблемы, связанные с пищеварением.
Диагностика заболевания
Диагностика при инфекционном гастрите включает следующие мероприятия:
- изучение анамнеза (тщательный расспрос пациента, изучение истории болезни, если таковая имеется);
- осмотр полости рта, пальпация живота;
- анализы крови, мочи, кала;
- pH-метрия желудка;
- УЗИ, рентгеноскопия;
- гастроскопия с биопсией.
Одни методы диагностики могут косвенно указывать на болезнь – изучение анамнеза (при скудной информации), осмотр полости рта. Другие более точно указывать на патологию, например при обнаружении в крови антител, характерных при инфицировании Хеликобактер пилори. Самый точный способ, но менее приятный, особенно для детей – это гастроскопия с биопсией.
Также, при диагностике важны анализы на выявление желудочного кровотечения – опасного осложнения, которое может привести к летальному исходу.
Лечение инфекционного воспаления

Лечение инфекционного гастрита проводится в инфекционной больнице и состоит из следующего:
- антибактериальная терапия;
- применение антацидов и блокаторов протонной помпы (при повышенной кислотности);
- прием обезболивающих препаратов;
- исключение вредных привычек;
- соблюдение диеты.
Каждый из вышеперечисленных мер играет свою важную роль. Антибиотики уничтожают инфекцию. В случае повышенной кислотности, антациды и блокаторы снижают ее уровень. Это нужно для того, чтобы не травмировать поврежденную слизистую кислотой и дать ей возможность восстановиться. Обезболивающие снимают болевые симптомы. Исключением вредных привычек и соблюдением лечебной диеты достигаются оптимальные условия восстановления эпителия полости желудка.
Лечебная диета характеризуется использованием только разрешенных методов приготовления пищи, из которых наиболее предпочтительные это готовка на пару и варка. Из рациона исключается вся вредная пища: жареное, копченое, жирное, сладкое, соленое, острое, свежий хлеб и выпечка, газированные напитки и другое. В первое время разрешены отвары трав, рекомендованные врачом, кисель, бульоны из нежирных сортов мяса, крем супы, полужидкие каши, омлет на пару. Далее: картофельное пюре, котлеты на пару, нежирное мясо птицы, рыбы и другое. Питание дробное, небольшими порциями 5-6 раз в сутки.
Следует добавить, что при остром инфекционном гастрите своевременное лечение способно полностью избавить от болезни в кратчайшие сроки. В противном случае она примет хроническую форму.
При хроническом, особенно бессимптомном течении воспаления, определяющим фактором является внимательное отношение человека к своему здоровью. Только это позволит выявить болезнь как можно раньше и избежать серьезных осложнений.
Профилактика заболевания

Профилактика инфекционного гастрита логически вытекает из вышеизложенного. Основные положения выглядят так:
- соблюдение гигиены;
- внимательное отношение к качеству пищи;
- отсутствие вредных привычек, здоровое питание, следование режиму.
Необходимо прислушиваться к организму и при подозрении на болезнь, проходить обследование.
Читайте также:


