Гемартрозы при тромбоцитопенической пурпуре
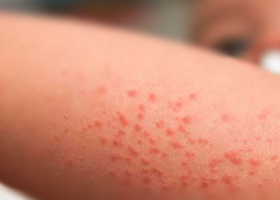
Общие сведения
Тромбоцитопеническая пурпура – это группа гематологических заболеваний различной этиологии, которая сводится к снижению количества кровяных пластинок – тромбоцитов ниже 150х10 в девятой степени на литр крови, вызванное нарушением тромбоцитарного звена гемостаза. Чаще всего развивается вследствие аутоиммунных процессов воздействия антитромбоцитарных антител и деструкции макрофагами.
Патогенез
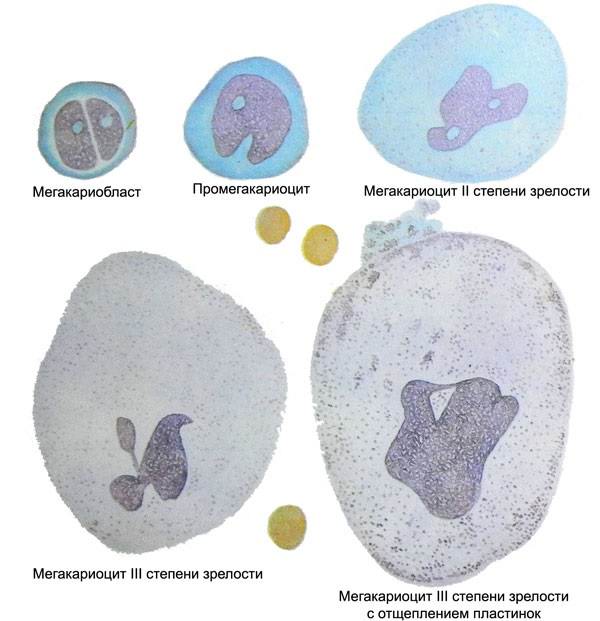
Этапы созревания тромбоцитов
Тромбоцитопеническая пурпура чаще всего становится причиной геморрагического синдрома разной степени и выраженности, который развивается при снижении количества тромбоцитов менее 30х10 в девятой степени тромбоцитов на литр крови.
Классификация
В основе классификации тромбоцитопенической пурпуры лежат причины и механизмы развития тромбоцитопении. Обычно выделяют аутоиммунную (синдром Фишера-Эванса, пигментную пурпуру Майокки), иммунную, тромботическую и идиопатическую, если причины не выяснены. По форме течения бывает острой и хронической, по способу возникновения – врожденной и приобретенной.
Этот тип гематологического заболевания является первичной тромбоцитопенией невыясненного или иммунноаллергического происхождения по-другому называемой болезнью Верльгофа, впервые описавшего этот недуг. Патология приводит к повышенному разрушению тромбоцитов и как следствие — ассоциированной тромбоцитопении, вызванной иммунной реакцией.
Идиопатическая тромбоцитопения чаще всего выявляется у молодых или зрелых женщин с частотой 1-13 человек на 1 млн населения.
Нарушение тромбоцитарного звена гемостаза может быть изоиммунным, то есть когда антитромбоцитарные антитела поступают извне, к примеру, от матери ребенку.
В том числе известны случаи гетероиммунного образования гаптенов – неполных антител в ответ на измененные вирусной инфекцией структуру тромбоцитов. Иммунная реакция также вызывает стойкое разрушение тромбоцитов, кровоточивость и кожные проявления.
Чаще всего толчком становится этиологический фактор, который вызывает срыв системы толерантности иммунитета и организм начинает воспринимать антигены собственных тромбоцитов как чужеродные.
Наиболее редкое и мало изученное иммунологическое приобретенное заболевание, вызывающее пигментную пурпуру названо телеангиэктатической пурпурой Майокки. Её считают разновидностью болезни Шенлейна-Геноха. Ученые полагают, что патология носит неврогенный характер и вызвана длительным влиянием на организм инфекционного агента с аллергизирующим действием. Не выявлено фактов наследования болезни Майокки.
Чаще всего страдают маленькие мальчики, но течение обычно благоприятное с самостоятельным разрешением. Кожные покровы становятся гладкими, нормальной окраски, все симптомы исчезают бесследно.
Болезнь вызывает только кожные проявления: симметрично расположенные пятна в форме колец, с экссудативно-воспалительными элементами и мельчайшими телеангиэктазиями, темно красного цвета, немного возвышаются над кожными покровами. Возможны небольшие кровотечения из мест поражений мест и алопеция. Локализуется пурпура преимущественно в области нижних конечностей, на ягодицах, бедрах, иногда — на предплечьях и туловище. Если заболевание протекает в тяжелой форме, то становится затяжным и с рецидивами. При частых кровотечениях могут быть назначены сосудоукрепляющие и антигистаминные препараты.
Сочетание приобретенной аутоиммунной тромбоцитопении с аутоиммунной гемолитической анемией названо в честь двух ученых описавших его — синдром Эванса и Фишера. Течение также может быть острым и хроническим. Инициирую заболевание некоторые лекарственные препараты, вирусная либо бактериальная инфекция. В результате изменяется эндогенный иммунный ответ и эндогенные антигены, возможно причиной тому антигенное сходство вирусов и тромбоцитов.
Клиническая картина начинает разворачиваться с признаков выраженного геморрагического синдрома — кожной геморрагической сыпи, кровотечений различной локализации, затем присоединяется гемолитическая анемия, вызванная синтезом антиэритроцитарных антител. У больных выявляется ретикулоцитоз, тромбоцитопения и лейкопения.
Патология является тяжелой окклюзивной тромботической микроангиопатией, сопровождающейся системной агрегацией кровяных пластинок, развитием ишемии различных органов. Выраженная тромбоцитопения потребления и микроангиопатическая гемолитическая анемия наблюдается на фоне фрагментации эритроцитов.
Тромботическая тробоцитопеническая пурпура развивается при необычно больших мультимераз фактора Виллебранда, которые обладают способностью фиксироваться на клетках эндотелия, тем самым снижая активность металлопротеазы ADAMTS-13, что вызвано их аутоиммунным разрушением или же генетическим дефектом их синтеза. Патология создает условия для генерализованного процесса агрегации тромбоцитов на эндотелии микрососудов, что формирует характерную клиническую картину — пентаду таких признаков как:
- тромбоцитопения;
- микроангиопатическая кумбс негативная гемолитическая анемия;
- неврологические расстройства;
- почечная дисфункция;
- лихорадка.
Болезнь редкая — не более 5 случаев на 1 млн. человек населения, причем преимущественно женщины (70%). Летальный исход возможен в течение одного месяца даже при своевременном и правильном лечении в среднем у 8-18%, в противном случае — волнообразное течение предполагает несколько эпизодов спустя месяцы или годы жизни.
Причины
В 90% случаев тромбоцитопения первична и спровоцирована повышенным уровнем разрушения тромбоцитов. До 10% составляют вторичные идиопатические тромбоцитопении вызванные лимфопролиферативными заболеваниями, дефицитом тромбоэтина, ВИЧ-инфекцией, гепатитом С, системной красной волчанкой, антифосфолипидным синдромом и болезнью Виллебранда. Также предшествовать развитию тромбоцитопенической пурпуры могут:
- острые респираторные инфекции вирусной природы;
- радиоактивное облучение;
- вакцинация;
- механические травмы тромбоцитов, к примеру при гемангиоме, что связано с хаотичным расположением сосудов;
- спленомегалия;
- прием различных лекарственных средств;
- В12 и фолиеводефицитная анемия, в результате чего угнетается тромбоцитарный и эритроцитарный ростки;
- ДВС-синдром.
Кровоизлияния на коже или слизистых обычно возникают после травм либо спонтанно, чем отличает патологию от гемофилии.
Симптомы
Симптоматика пурпуры обусловлена стойкой тромбоцитопенией и большим количеством функционально неактивных мегакариоцитов костного мозга. При этом кожный геморрагический синдром безболезненный, хаотично и асимметрично расположенные проявления в виде:
- петехий – точечных круглых пятен, кровоизлияний, вызванных повреждениями внутрикожной системы капилляров;
- пурпуры — мелкопятнистых капиллярных кожных кровоизлияний, которые могут быть разной давности и соответственно – цвета, начиная с ярко-алого и заканчивая синим, бурым, желтым и затем побледневшим (изменения вызваны стадиями распада билирубина);
- экхимозов – кровоизлияний более 3 мм в диаметре пурпурного или голубовато-чёрного цвета, по-простому еще называемых синяками;
- кровоизлияний в слизистые оболочки, а также в подкожное пространство век, конъюнктиву, переднюю камеру глаза или стекловидное тело;
- кровотечений — носовых, десневых, легочных, желудочно-кишечных, почечных и маточных.
Кроме того, у больных может наблюдаться:
- мелена – беспричинное возникновение черного полужидкого стула, которое свидетельствует о кровотечении и возникает под воздействием крови и содержимого ЖКТ;
- гематурия – наличие составляющих крови в анализах мочи;
- геморрагический инсульт – острое нарушение кровообращения, вызывающее общемозговые неврологические симптомы;
- В 30% случаев умеренно увеличена селезенка.
Не смотря на то, что даже при значительном снижении уровня тромбоцитов в кровотоке пациенты могут не ощущать ухудшения состояния или каких-либо негативных реакций. Однако, самочувствие может быть обманчивым и угрожающим серьезными внутренними кровотечениями в любой из органов, в том числе в мозг. В таком состоянии нужно быть крайне осторожным – избегать любых физических нагрузок и ограничить все виды жизненной активности в целом.
Стоит начинать беспокоиться, если у вас или ваших близких:
- часто возникают самопроизвольно синяки на конечностях или на теле;
- увеличилось время остановки кровотечения даже незначительного пореза;
- участились носовые кровотечения или кровотечения из десен и слизистых рта.
Анализы и диагностика
Дополнительно могут понадобиться инфекционные и ревматологические тесты, исследования ДНК и антител, ЭКГ, УЗИ, рентгенография и эндоскопия по показаниям.
Лечение
Лечение тромбоцитопенической пурпуры начинается с купирования самой тромбоцитопении и в дальнейшем — выяснения причины, вызвавшей данное состояние. Основным способом становится назначение Преднизолона или других глюкокортикостероидов. Существуют и другие протоколы лечения:
- химиотерапия алкалоидамибарвинка (Винкристин);
- применение местных и общих гемостатических препаратов;
- внутривенное введение иммуноглобулина (Гамимун Н);
- внутривенное инфузионное вливания 40 мг Дексаметазона;
- использование специфических агонистов рецепторов тромбопоэтина;
- плазмаферез, направленный на замену удаленной плазмы донорской;
- пульс-терапия огромными дозами глюкокортикоидов;
- назначение иммунодепрессантов или иммунокорректоров.
Чтобы избежать осложнений пациентам необходимо:
- избегать травм и инфекционных заболеваний;
- отказаться от алкоголя;
- правильно и рационально питаться;
- не принимать препараты, снижающие функциональные способности тромбоцитов, например антибиотики, диуретики, вещества фенотиазидового ряда и пр.

Ответственными за сворачиваемость крови являются её структурные элементы – тромбоциты, или красные кровяные пластинки.
Если по каким-либо причинам развивается их дефицит, то процессы свертываемости крови замедляются, чем создаются условия для возникновений самопроизвольных, полиморфных или множественных капиллярных кровоизлияний в слизистые оболочки, кожные поверхности.
Подобные кровотечения часто наблюдаются в деснах, носовой полости, матке и других органах.
Тромбоцитопеническая пурпура – так называется данное заболевание, согласно МКБ-10, принадлежащее к группе геморрагических диатезов и причисляемое учеными к нарушениям иммунологического характера с кодом D69.
Среди других геморрагических синдромов тромбоцитопения удерживает по частоте прочное первое место.
Чаще всего им заболевают в раннем и дошкольном периоде, среди взрослых оно встречается в 2-3 раза чаще у женщин, чем у мужчин.
Классификация
Тромбоцитопеническая пурпура подразделяется на несколько видов заболеваний, разных по своим этиологическим, клиническим и патогенетическим особенностям.
Это:
- Болезнь Верльгофа (идиопатический вариант заболевания, когда причины неизвестны),
![]()
Симптомокомплекс Верльгофа (симптоматическая, или фульминантная тромбоцитопения), возникающая независимо от иммунных нарушений,- Появление изоиммунной тромбоцитопенической пурпуры характерно для последствий переливания крови,
- Трансиммунная тромбоцитопеническая пурпура наблюдается у новорожденных, когда материнские антитела проникают через плаценту, и беременность осложняется подавлением тромбоцитоза у плода.
- Гетероиммунная тромбоцитопеническая пурпура – повреждение тромбоцитарных антигенов агентами вирусов, лекарств,
- Аутоиммунная тромбоцитопения является следствием аутоиммунных патологий,
Многие ученые характеризуют тромбоцитопеническую пурпуру как общий комплекс симптомов различных заболеваний, которым свойственна кровоточивость и скачки уровня тромбоцитов.
С этой точки зрения подразделяют тромбоцитопеническую пурпуру на первичную и вторичную, при наличии связи с другой патологией.
Существует риск спутать тромбоцитопеническую пурпуру с таким видом геморрагии, как тромботическая тромбоцитопеническая пурпура (ТТП), или болезнь Мошковича, у которой симптомы схожие, но в основе имеются нарушения микроциркуляции крови и, вследствие этого, множественные тромбозы.
Данное заболевание встречается впервые только в пожилом возрасте, преимущественно у женщин, и имеет тяжелое агрессивное течение, выражающееся в интенсивном образовании тромбов с сопутствующей этому ишемией.
По характеру протекания выделяется 3 формы тромбоцитопенической пурпуры:
- Острая, характерная преимущественно для детского возраста. Ей свойственны недолгая продолжительность (до полугода), завершающаяся стабилизацией уровня тромбоцитов и отсутствие рецидивов.
- Хроническая, выявляющаяся у взрослого населения. Длительность её всегда более 6 месяцев
- Рецидивирующая форма характеризуется чередующимися циклами нормального уровня тромбоцитов с эпизодами тромбоцитопенической пурпуры.
Особенности течения тромбоцитопенической пурпуры
Продолжительность и тяжесть тромбоцитопенической пурпуры во многом зависят от провоцирующего фактора.
Ввиду этого выделяются три поведения тромбоцитопенической пурпуры:
- Если провоцирующим фактором устанавливается воздействие лекарственных или химических средств, то течение тромбоцитопенической пурпуры обычно не выходит за рамки 3-х месячного срока и выздоровление наступает самопроизвольно.
- Если заболевание спровоцировано радиационным облучением, то состояние больного характеризуется как тяжелое из-за обширных кровотечений, диатеза, поражения костного мозга.
- Детская форма (инфантильная), возникающая чаще до 2-3 летнего возраста, развивается стремительно, тяжело протекает, рискуя перейти в хроническую форму.
Тромбоцитопеническая пурпура включает в себя три этапа:
- Геморрагическая стадия (криз), выражающаяся всем комплексом симптоматики и значительным снижением тромбоцитов в крови.
- Ремиссия, при которой внешние признаки тромбоцитопенической пурпуры отступают, но данные лабораторных анализов, свидетельствующие о недуге, пока сохраняются.
- Клинико-гематологическая ремиссия, при которой показатели крови нормализуются, новые симптомы не возникают.
В чем искать причины болезни?
Учеными не достигнуто общего мнения насчет причин, вызывающих тромбоцитопеническую пурпуру – споры по этому поводу рискуют затянуться надолго.
Изучение факторов, ведущих к разрушению красных кровяных пластинок, их сопоставление и анализ ведется постоянно и является неоценимым для расшифровки причин тромбоцитопенической пурпуры.
Пока же ученые могут точно сказать, что в более чем 45% случаев причины тромбоцитопенической пурпуры установить не удается, то есть заболевание является явлением идиопатического характера.
Установлено решающее значение для возникновения тромбоцитопенической пурпуры:
- Переохлаждения, обморожения,
- Наследственной предрасположенности,
- Телесных повреждений,
- Стресса,
- Интенсивного ультрафиолета и радиации,
- Аллергических реакций на медикаменты, соли тяжелых металлов, химикаты.
Сочетаемые факторы значительно усугубляют ситуацию.
Причина тромбоцитопенической пурпуры, заключающаяся в недостаточной выработке тромбоцитов клетками костного мозга из-за нарушений их функционирования, наблюдается при болезни Верльгофа.
Современные достижения относительно причин тромбоцитопенической пурпуры отдают первенство иммунной и вирусной этиологии – именно они наиболее полно объясняют последние достижения диагностики.

Согласно иммунной гипотезе происхождения тромбоцитопенической пурпуры, в результате какого-либо заболевания у человека образуются антитела к своим же собственным тромбоцитам, которые вскоре разрушаются вследствие аутоиммунного механизма.
Жизнь тромбоцитов и так очень краткосрочна, всего 10 суток, а при тромбоцитопенической пурпуре они разрушаются уже через несколько часов.
Установлено, что в 40 % случаев причиной тромбоцитопенической пурпуры являются перенесенные инфекции, особенно вирусные.
Наиболее представлена связь с возникновением тромбоцитопенической пурпуры следующих инфекций:
- Гриппа,
- Аденовируса,
- Ветряной оспы,
- Мононуклеоза,
- Краснухи,
- Кори,
- Коклюша,
- Свинки (паротита).
Бактериальные причины тромбоцитопенической пурпуры изучены мало, так как подобные случаи манифестации недуга крайне редки.
Но доказано, что тромбоцитопеническая пурпура серьезно осложняет течение:
- Малярии,
- Септического эндокардита
- Брюшного тифа,
- Лейшманиозов,
Важное значение для возникновения тромбоцитопенической пурпуры отводится:
Симптомы тромбоцитопенической пурпуры
Тромбоцитопеническая пурпура начинается, когда снижение тромбоцитов в крови регистрируется до значения 50 тыс.ед/мкл и ниже. Фактор, запускающий заболевание, обычно действует за 2-3 недели до этого.
Характерными симптомами являются разного размера бордовые болезненные высыпания на слизистых и коже разной глубины.
Они могут представлять собой:
- Единичные мелкие капиллярные точки (петехии),
- Сгруппированные участки мелких высыпаний, образующие разные геометрические фигуры,
- Обширные пятна множественного характера.
Сыпь при тромбоцитопении, представляющая собой кровоизлияния, может быть:
- Сухой,
- Влажной, кровоточащей по ночам вне зависимости от какого-либо воздействия.
Зависимость риска развития геморрагического синдрома от уровня тромбоцитов
| Число тромбоцитов (тыс. Ед/мкл) | Симптомы |
| Больше 50 | Нет |
| 30-50 | Незначительные травмы могут приводить к образованию гематом |
| 10-30 | Внезапное появление гематом и петехий |
| Меньше 10 | Возможность возникновения внутренних кровотечений |
Название заболевания указывает на цвет сыпи – пурпурный, включающий в себя все оттенки красного. При запустевании кровоподтеки образуют насыщенный зеленые и желтые оттенки, вследствие чего общий фон кровоизлияний обычно очень яркий
Чаще всего высыпания обнаруживаются спереди туловища, на верхних и нижних конечностях, редко – на шее и лице.
Одновременно с кожными высыпаниями проявляются пятна и на слизистых:
- Вокруг миндалин и на них,
- На своде неба,
- В конъюнктиве и сетчатке глаз.
Пятна тромбоцитопенической пурпуры выбирают и труднодоступные для осмотра врача места, которые видны только при помощи специальных аппаратов:
- На внутренних органах, что отличается особой болезненностью,
- В толще жировой ткани,
- На поверхности оболочек мозга,
- Барабанная перепонка.
Характерные для тромбоцитопенической пурпуры кровотечения также подразделяются по степени интенсивности и формам.
Они могут быть:
![]()
Десневые, в том числе из лунки при удаленном зубе,- Носовые,
- В виде включений в рвотных массах, моче или испражнениях,
- Из мест прикрепления миндалин после их удаления,
- В виде кровохарканья,
- При интенсивных менструациях.
Общая клиника тромбоцитопенической пурпуры характеризуется:
- Снижением тонуса,
- Сердечно-сосудистая система подвергается осложнениям в виде нарушений ритма температура тела не повышается,
- Увеличивается в размерах селезенка.
При острой форме тромбоцитопенической пурпуры регистрируется увеличение лимфоузлов, особенно у детей.
Диагностика
При появлении симптомов тромбоцитопенической пурпуры важно осведомить врача о тех, факторах, которые могли явиться провокаторами состояния.
Следует детально описать:
- Похожие явления у родственников,
- Предположения относительно факторов, запустивших заболевание, их время воздействия,
- Зависимость кровотечений от механического или другого воздействия,
- Характер кровоточивости.
После визуального осмотра пациента врач-гематолог назначает комплексный анализ крови, включающий в себя:
- Выявление уровня падения тромбоцитов,
- Количественное значение эритроцитов,
- Измерение гемоглобина,
- Определение формы и зернистости сохранившихся тромбоцитов,
- Установление времени кровотечения,
- Измерение антитромбоцитарных антител,
- Наблюдение за ретракцией кровяного сгустка (отделение сыворотки).
- Анализ костного мозга путем пункции, малое количество тромбоцитов в котором указывает на заболевание.
Важно дифференцировать первые симптомы тромбоцитопенической пурпуры от вторичной тромбоцитопении, которая специфична для следующих патологий, при которых тоже имеет место пурпурная симптоматика:
- Лейкозов,
- Системной волчанки,
- Тромбоцитопатий,
- Злокачественных новообразований,
- Гемофилий,
- Геморрагического васкулита,
- Маточных кровотечений.

Петехии и пурпуры
Лечение тромбоцитопенической пурпуры
В случае, если тромбоцитопеническая пурпура не затрагивает других органов и систем, кровотечения не представляют серьезной опасности, а уровень тромбоцитов снижен умеренно (не ниже 50 тыс.Ед./мкл), то характер заболевания признается легким и лечение не назначается.
При более высоком снижении тромбоцитарного уровня, то есть заболевании средней тяжести, могут быть назначены медикаменты для снижения риска кровотечений, при наличии негативного анамнеза у больного.
При значительно низком уровне тромбоцитов (ниже 30 тыс.Ед./мкл) больной подлежит обязательному лечению в специализированном отделении гематологического профиля.
Применяются следующие лечебные мероприятия:
- Гормональная терапия как противник аутоиммунных процессов,
- Плазмаферез в качестве кровоочистительной процедуры,
- Введение глобулинов, облегчающих иммунные реакции,
- Кровоостанавливающие процедуры,
- Цитостатическая терапия (иммунодепрессанты), подавляющие аутоиммунные процессы,
- Переливание плазмы и эритроцитов,
- Введение препаратов, улучшающих микроциркуляцию (трентал).
Норма тромбоцитов в крови
| Возраст | Значение, тыс./мкл |
| Дети | |
| До 1 года | 160-390 |
| 1 год – 10 лет | 180-320 |
| 10 – 16 лет | 180-350 |
| Мужчины | |
| Старше 16 лет | 200-400 |
| Женщины | |
| до 16 лет | 180-340 |
| Менструация и неделя после ее завершения | 75-220 |
| Здоровая женщина после 16 лет | 180-320 |
| Беременность | 100-420 |
Возможные осложнения
Самый опасный период тромбоцитопенической пурпуры – острая фаза, чреватая различными осложнениями от кровоизлияний (анемии, инфекции, судороги, кровоизлияния в головной мозг).
Инсульт считается самым тяжелым осложнением, возникающим нередко внезапно и сопровождающимся рвотой, неврологическими симптомами, нарушенным сознанием.
В случае интенсивных кровотечений при тяжелом течении тромбоцитопенической пурпуры нередко нарастают симптомы геморрагической анемии (малокровия).
При переходе тромбоцитопенической пурпуры в хроническую стадию анемия приобретает признаки железодефицитной формы, характеризующейся недостатком гемоглобина в крови.
Тромбоцитопеническая пурпура: прогноз
Прогноз такого заболевания, как тромбоцитопеническая пурпура, в большинстве случаев благоприятный – в 75% наступает полное выздоровление, у детей этот показатель достигает 90%.
Летальный исход при тромбоцитопенической пурпуре является достаточно редким случаем, возникающим преимущественно при тромботических вариантах заболевания, сопровождающихся тяжелыми нарушениями работы важных внутренних органов (сердца, легких, головного мозга) из-за массивных внутренних кровотечений.
Профилактические мероприятия
Чтобы исключить вероятность повторения симптомов тромбоцитопенической пурпуры или их обострения, врачи рекомендуют:
![]()
Придерживаться по возможности гипоаллергенной диеты, исключив алкоголь, острую и жареную пищу.- Воздерживаться от продолжительного нахождения на солнце, УВЧ-процедур.
- Отказаться от приема препаратов, снижающих склеивание тромбоцитов, чем повысить кровоточивость (индометацин, ибупрофен, аспирин, снотворные).
- Не проводить вакцинацию недавно переболевшим детям.
- Взрослым больным воздержаться от введения антигриппозной вакцины.
- Исключить контакт с больными инфекционными заболеваниями.
Несмотря на то, что тромбоцитопеническая пурпура является малоизученным заболеванием, современная медицина предлагает достаточно средств и методов лечения, а также предупреждения недуга.
Задача каждого относящегося ответственно к своему здоровью индивида – вовремя выявить у себя неясные сыпи или кровотечения и обратиться за помощью к профессионалам.
Только в этом случае риск познать на себе, что это такое – тромбоцитарная пурпура, будет сведен к минимуму.
Видео: Тромбоцитопеническая пурпура
Тромбоцитопеническая пурпура - это разновидность геморрагического диатеза, характеризующаяся дефицитом красных кровяных пластинок - тромбоцитов, чаще вызванным иммунными механизмами. Признаками тромбоцитопенической пурпуры служат самопроизвольные, множественные, полиморфные кровоизлияния в кожу и слизистые оболочки, а также носовые, десневые, маточные и другие кровотечения. При подозрении на тромбоцитопеническую пурпуру оценивают анамнестические и клинические данные, показатели общего анализа крови, коагулограммы, ИФА, микроскопии мазков крови, пункции костного мозга. В лечебных целях больным назначаются кортикостероидные, гемостатические препараты, цитостатическая терапия, проводится спленэктомия.


- Причины
- Патогенез
- Классификация
- Симптомы тромбоцитопенической пурпуры
- Диагностика
- Лечение тромбоцитопенической пурпуры
- Прогноз
- Цены на лечение
Общие сведения
Тромбоцитопеническая пурпура (болезнь Верльгофа, доброкачественная тромбоцитопения) – гематологическая патология, характеризующаяся количественным дефицитом тромбоцитов в крови, сопровождающаяся наклонностью к кровоточивости, развитию геморрагического синдрома. При тромбоцитопенической пурпуре уровень кровяных пластинок в периферической крови опускается значительно ниже физиологического - 150х10 9 /л при нормальном или несколько увеличенном количестве мегакариоцитов в костном мозге. По частоте встречаемости тромбоцитопеническая пурпура занимает первое место среди прочих геморрагических диатезов. Манифестирует заболевание обычно в детском возрасте (с пиком в раннем и дошкольном периоде). У подростков и взрослых патология в 2-3 раза чаще выявляется среди лиц женского пола.
Причины
В 45% случаев имеет место идиопатическая тромбоцитопеническая пурпура, развивающаяся самопроизвольно, без видимых причин. В 40% случаев тромбоцитопении предшествуют различные инфекционные заболевания (вирусные или бактериальные), перенесенные примерно за 2-3 недели до этого. В большинстве случаев это инфекции верхних отделов дыхательного тракта неспецифического генеза, в 20% - специфические (ветряная оспа, корь, краснуха, эпидемический паротит, инфекционный мононуклеоз, коклюш). Тромбоцитопеническая пурпура может осложнять течение малярии, брюшного тифа, лейшманиоза, септического эндокардита. Иногда тромбоцитопеническая пурпура проявляется на фоне иммунизации - активной (вакцинации) или пассивной (введения γ - глобулина). Тромбоцитопеническая пурпура может быть спровоцирована приемом медикаментов (барбитуратов, эстрогенов, препаратов мышьяка, ртути), длительным воздействием рентгеновских лучей (радиоактивных изотопов), обширным хирургическим вмешательством, травмой, избыточной инсоляцией. Отмечаются семейные случаи заболевания.
Большинство вариантов тромбоцитопенической пурпуры имеет иммунную природу и связано с продукцией антитромбоцитарных антител (IgG). Образование иммунных комплексов на поверхности тромбоцитов приводит к быстрому разрушению кровяных пластинок, уменьшению продолжительности их жизни до нескольких часов вместо 7-10 суток в норме.
Дефицит тромбоцитов при тромбоцитопенической пурпуре может быть связан с функциональным поражением мегакариоцитов, нарушением процесса отшнуровывания кровяных красных пластинок. Например, симптомокомплекс Верльгофа обусловлен неэффективностью гемопоэза при анемии (B-12 дефицитной, апластической), остром и хроническом лейкозах, системных заболеваниях органов кроветворения (ретикулезах), костномозговых метастазах злокачественных опухолей.
Патогенез
При тромбоцитопенической пурпуре происходит нарушение образования тромбопластина и серотонина, снижение сократительной способности и усиление проницаемости стенки капилляров. С этим связаны удлинение времени кровотечения, нарушение процессов тромбообразования и ретракции кровяного сгустка. При геморрагических обострениях количество тромбоцитов снижается вплоть до единичных клеток в препарате, в период ремиссии восстанавливается до уровня ниже нормы.
Классификация
В классификации тромбоцитопенической пурпуры учитываются ее этиологические, патогенетические и клинические особенности. Различают несколько вариантов - идиопатическую (болезнь Верльгофа), изо-, транс-, гетеро- и аутоиммунную тромбоцитопеническую пурпуру, симптомокомплекс Верльгофа (симптоматическую тромбоцитопению).
По течению выделяют острую, хроническую и рецидивирующую формы. Острая форма более характерна для детского возраста, длится до 6 месяцев с нормализацией уровня тромбоцитов в крови, не имеет рецидивов. Хроническая форма протекает более 6 месяцев, чаще встречается у взрослых пациентов; рецидивирующая - имеет циклическое течение с повторениями эпизодов тромбоцитопении после нормализации уровня тромбоцитов.
Симптомы тромбоцитопенической пурпуры
Геморрагические высыпания полиморфны (от незначительных петехий и экхимозов до крупных синяков и кровоподтеков) и полихромны (от ярких багрово-синих до бледных желто-зеленых в зависимости от времени появления). Чаще всего геморрагии возникают на передней поверхности туловища и конечностей, редко – в области лица и шеи. Кровоизлияния определяются и на слизистой оболочке миндалин, мягкого и твердого неба, конъюнктиве и сетчатке, барабанной перепонке, в жировой клетчатке, паренхиматозных органах, серозных оболочках головного мозга.
Патогномоничны интенсивные кровотечения - носовые и десневые, кровотечения после удаления зубов и тонзиллэктомии. Могут появляться кровохарканье, кровавые рвота и понос, кровь в моче. У женщин обычно превалируют маточные кровотечения в виде меноррагий и метроррагий, а также овуляторных кровотечений в брюшную полость с симптомами внематочной беременности. Непосредственно перед менструацией появляются кожные геморрагические элементы, носовые и другие кровотечения. Температура тела остается в норме, возможна тахикардия. При тромбоцитопенической пурпуре имеется умеренная спленомегалия. При профузном кровотечении развивается малокровие внутренних органов, гиперплазия красного костного мозга и мегакариоцитов.
Медикаментозная форма манифестирует вскоре после приема лекарственного препарата, продолжается от 1 недели до 3 месяцев со спонтанным выздоровлением. Радиационная тромбоцитопеническая пурпура отличается тяжелым геморрагическим диатезом с переходом костного мозга в гипо- и апластическое состояние. Инфантильная форма (у детей до 2 лет) имеет острое начало, тяжелый, часто хронический характер и выраженную тромбоцитопению (9/л).
В течении тромбоцитопенической пурпуры выявляют периоды геморрагического криза, клинической и клинико-гематологической ремиссии. При геморрагическом кризе кровоточивость и лабораторные изменения ярко выражены, в период клинической ремиссии на фоне тромбоцитопении геморрагии не проявляются. При полной ремиссии отсутствуют и кровоточивость, и лабораторные сдвиги. При тромбоцитопенической пурпуре с большой кровопотерей наблюдается острая постгеморрагическая анемия, при длительной хронической форме – хроническая железодефицитная анемия.
Наиболее грозное осложнение – кровоизлияние в головной мозг развивается внезапно и быстро прогрессирует, сопровождаясь головокружением, головной болью, рвотой, судорогами, неврологическими нарушениями.

Диагностика
Диагноз тромбоцитопенической пурпуры устанавливается гематологом с учетом анамнеза, особенностей течения и результатов лабораторных исследований (клинического анализа крови и мочи, коагулограммы, ИФА, микроскопии мазков крови, пункции костного мозга).
На тромбоцитопеническую пурпуру указывают резкое снижение числа тромбоцитов в крови (9/л), увеличение времени кровотечения (>30 мин.), протромбинового времени и АЧТВ, снижение степени или отсутствие ретракции сгустка. Число лейкоцитов обычно в пределах нормы, анемия появляется при значительной кровопотере. На высоте геморрагического криза выявляются положительные эндотелиальные пробы (щипка, жгута, уколочная). В мазке крови определяется увеличение размеров и снижение зернистости тромбоцитов. В препаратах красного костного мозга обнаруживается нормальное или повышенное количество мегакариоцитов, присутствие незрелых форм, отшнуровка тромбоцитов в малочисленных точках. Аутоиммунный характер пурпуры подтверждается наличием в крови антитромбоцитарных антител.
Тромбоцитопеническую пурпуру дифференцируют от апластических или инфильтративных процессов костного мозга, острого лейкоза, тромбоцитопатий, СКВ, гемофилии, геморрагического васкулита, гипо- и дисфибриногенемий, ювенильных маточных кровотечений.

Лечение тромбоцитопенической пурпуры
При тромбоцитопенической пурпуре с изолированной тромбоцитопенией (тромбоциты >50х10 9 /л) без геморрагического синдрома лечение не проводится; при среднетяжелой тромбоцитопении (30-50 х10 9 /л) медикаментозная терапия показана в случае повышенного риска развития кровотечений (артериальной гипертензии, язвенной болезни желудка и 12-перстной кишки). При уровне тромбоцитов 9/л лечение осуществляют без дополнительных показаний в условиях стационара.
Кровотечения купируются введением кровоостанавливающих препаратов, местно применяется гемостатическая губка. Для сдерживания иммунных реакций и снижения сосудистой проницаемости назначаются кортикостероиды в понижающей дозе; гипериммунные глобулины. При больших кровопотерях возможны трансфузии плазмы и отмытых эритроцитов. Вливания тромбоцитарной массы при тромбоцитопенической пурпуре не показаны.
У больных хронической формой с рецидивами обильных кровотечений и кровоизлияниями в жизненно важные органы выполняют спленэктомию. Возможно назначение иммунодепрессантов (цитостатиков). Лечение тромбоцитопенической пурпуры при необходимости должно сочетаться с терапией основного заболевания.
Прогноз
В большинстве случаев прогноз тромбоцитопенической пурпуры весьма благоприятный, полное выздоровление возможно в 75% случаев (у детей – в 90%). Осложнения (например, геморрагический инсульт) наблюдаются в острой стадии, создавая риск смертельного исхода. При тромбоцитопенической пурпуре требуется постоянное наблюдение гематолога, исключаются препараты, влияющие на агрегационные свойства тромбоцитов (ацетилсалициловая к-та, кофеин, барбитураты), пищевые аллергены, проявляется осторожность при проведении вакцинации детей, ограничивается инсоляция.
Читайте также:





