Геморрагический васкулит и алкоголь
Диета при васкулите
Васкулиты – это группа заболеваний, при которых в патологический процесс вовлекается сразу несколько тканей и органов. Основной причиной проблемы является поражение стенок кровеносных сосудов. Практически у двух третей больных патология затрагивает и суставы (почти всегда на месте больного сустава наблюдается сыпь). Иногда эта проблема имеет другие симптомы – все зависит от характера заболевания и от особенностей организма больного.
Одной из самых распространенных форм заболевания является геморрагический васкулит (другие названия: ревматическая или аллергическая пурпура). В основе данной проблемы лежит не только воспаление стенок микрососудов, но также множественное образование микротромбов, локализованных в сосудах не только кожи, но и некоторых внутренних органов (почек, кишечника и др.). Виной этого явления являются иммунные комплексы, циркулирующие в крови – здоровый организм элиминирует (удаляет) их с помощью специальных клеток, но при данном заболевании этого не происходит.
Питание при васкулите требует соблюдения некоторых ограничений, но строго установленного рациона при данном заболевании не существует. Каждая из форм патологии имеет свои особенности, поэтому рекомендации по правильному питанию стоит получить у лечащего врача. К примеру, диета при геморрагическом васкулите требует отказа от высокоаллергенных продуктов, а также от тех компонентов рациона, которые провоцируют индивидуальную аллергическую реакцию.
К общим рекомендациям относится отказ от спиртных напитков – алкоголь практически гарантированно способствует обострению проблемы, кроме того, в сочетании с некоторыми препаратами, используемыми в схемах лечения, он может оказать токсическое воздействие на печень (к таким препаратам можно отнести метотрексат и циклофосфамид).
На выбор продуктов питания большое влияние оказывают лекарственные средства. К примеру, глюкокортикоиды провоцируют повышение артериального давления – это налагает ограничение на потребление соли. Некоторые препараты повышают в крови уровень сахара и липидов. Из-за этого больным рекомендуется следить за калорийностью рациона. Серьезному контролю подлежат углеводы, тугоплавкие животные жиры и прочие неполезные продукты.
Лечение провоцирует вымывание кальция из зубов и костей – это требует повышения потребления нежирных молочных продуктов. Многие лечебные препараты вызывают дефицит калия – диету стоит обогатить изюмом, курагой, черносливом и другими сухофруктами. В то же время при сопутствующей заболеванию почечной недостаточности калийсодержащие продукты строго противопоказаны.
Исключению из рациона подлежат любые продукты, провоцирующие обострение заболевания. При васкулите серьезное ограничение налагается на грейпфрутовый сок – употребленный в больших количествах он может изменить метаболизм лекарств и повлиять на степень их воздействия. Если васкулит протекает на фоне анемии, больным стоит удалить внимание продуктам, содержащим железо (на первый план выходит мясо).
Диета при васкулите должна строиться с учетом формы заболевания и индивидуальных особенностей организма. Составляя рацион, руководствуйтесь советами врача.
Геморрагический васкулит. Опасность заболевания
Геморрагический васкулит – это болезнь, которая начинается в тот момент, когда нарушаются тонкие связи в головном мозге. контролирующие работу иммунитета. В результате этого нарушения в клетках под названием В-лимфоциты начинают вырабатываться вещества, уничтожающие клетки, составляющие внутреннюю выстилку кровеносных сосудов. Сосуды разрушаются, причем делают это сразу во всем организме. Таким образом, нарушения могут возникнуть сразу во всем организме. А могут и постепенно распространяться от одного органа к другому. Сильнее всего страдает в этом процессе сосудистая сеть, идущая к суставам, органам пищеварительного тракта и почкам. С того момента, как нарушена целостность сосудиков, геморрагический васкулит становится аутоиммунным заболеванием. Это означает, что Ваш собственный организм вдруг обнаружил внутри себя врага, с которым будет бороться.
Все процессы, которые впоследствии возникают в организме при геморрагическом васкулите, зависят от того, насколько сильны были связи в головном мозге, с которых и начался весь процесс.
Если человек подвергся вакцинации или сильно болел, то эти факторы могут стать спусковым крючком для развития васкулита. Но они никоим образом не могут быть единственными факторами. Потому что теперь многие противники вакцинации детей могут вцепиться в данную информацию и использовать ее как аргумент против вакцинации. А это является неправильной трактовкой связи вакцинации и появления геморрагического васкулита.
Начинается геморрагический васкулит с появления сыпи. Она чаще бывает очень мелкой. Кроме этого у больного развивается поражение суставов в виде артрита. а также абдоминальный синдром. Сыпь сначала появляется на тыльных сторонах локтей, колен. Затем распространяется и далее по телу. Поражение суставов мучает семьдесят пять процентов пациентов с геморрагическим васкулитом. Боли при этом могут носить самый разный характер. Чаще всего поражения суставов развиваются сразу справа и слева.
Абдоминальный синдром – это когда вокруг пупка вдруг начинает болеть. Далее оказывается, что это кишечная колика, которая вызывает боли во всей области желудка. Кожа становится бледной, глаза впадают. Пациенты, как правило, сворачиваются калачиком на боку, не могут лежать спокойно, испытывают колики. Сразу же начинается и понос с примесью крови, рвота также с кровью. Вот эти три симптома и являются наиболее характерными для геморрагического васкулита.
Затем болезнь может перейти и на почки, у больного развивается хроническая почечная недостаточность. нефрит с постоянным ухудшением состояния.
При лечении геморрагического васкулита первым делом следует подавить иммунитет, чтобы он перестал разрушать организм изнутри. Лечение геморрагического васкулита – дело не быстрое. От начала болезни и до выздоровления может пройти и четыре месяца. При этом на протяжении всего времени больной должен поддерживать организм при помощи лекарств.
После выздоровления геморрагический васкулит возвращается не часто и не скоро. Но человеку, пережившему подобное заболевание, предпочтительнее придерживаться здорового образа жизни .
Перед применением необходимо проконсультироваться со специалистом.
Диета при васкулите

Васкулит представляет собой очень неприятное заболевание, застрагивающее различные возрастные категории, независимо от половой принадлежности, поскольку и мужчины, и женщины страдают от этого заболевания в равной степени. Как выглядит диета при васкулите и насколько она помогает в лечении, необходимо знать подробнее.
Васкулиты являются группой заболеваний, при которых страдают сразу несколько органов и тканей. Васкулит обычно возникает как результат поражения стенок кровеносных сосудов. Статистика показывает, что две трети от всех случаев заболевания затрагивают также и суставы, что очень легко определить, поскольку на месте больного сустава практически всегда обнаруживается сыпь. В некоторых случаях заболевание сопровождается другими симптомами, потому как все зависит от индивидуальных особенностей человека и от характера заболевания.
Самой распространенной формой васкулита является геморрагический васкулит, который также называют аллергической или ревматической пурпурой. Данное заболевание характерно тем, что воспаляются не только стенка микро сосудов, но и образуются микро тромбы, локализация которых происходит как в сосудах кожи, так и в сосудах внутренних органов (кишечника, почек и т.д.). Васкулит развивается из-за иммунных комплексов, которые циркулируют в крови и удаляются из организма специальными клетками, но при васкулире этого не происходит.
Диета при васкулите сопровождается соблюдением некоторых ограничений, но стоит отметить, что определенного строгого рациона питания при васкулите не существует. В зависимости от формы васкулита, заболевание проходит со своими особенностями, а значит и правильное питание во время него выглядит по-разному. Для примера стоит сказать, что геморрагический васкулит сопровождается отказом от продуктов-аллергенов.
Если же выделять общие рекомендации питания при васкулите, то к ним относится отказ от употребления алкогольных напитков, поскольку они гарантированно приведут к ухудшению проблемы, да и сочетание алкогольных напитков с медицинскими препаратами может привести к токсическому воздействию на печень.
В зависимости о того, какие лекарственные препараты были прописаны лечащим врачом, применяются разные рекомендации по питанию. К примеру, некоторые препараты повышают артериальное давление, а значит, потребление соли с их использованием нужно ограничить. В любом случае, диета при васкулите требует взятия под контроль тугоплавких животных жиров, углеводов и прочих элементов, неполезных для организма.
Во время лечении васкулита происходит вымывание кальция из костей и зубов, поэтому необходимо потреблять больше молочных продуктов небольшой жирности. Также под действием некоторых препаратов может возникнуть дефицит калия, тогда в рационе должен появиться изюм, чернослив, курага и других сухофрукты. Однако, если заболеванию будет сопутствовать почечная недостаточность, то продукты, содержащие калий станут противопоказанными.
Из рациона важно исключить те продукты, потребление которых может привести к обострению заболевания. Примером таких продуктов является грейпфрутовый сок, поскольку он может негативно сказаться на метаболизме лекарственных препаратов и окажет влияние на степень их воздействия на организм.
Диета при васкулите должна составляться на основе формы заболевания и индивидуальных особенностей организма, поэтому при составлении рациона диеты очень важно прислушиваться мнения врача.
Это группа заболеваний, при течении которых идет воспалительный процесс в стенках кровеносных сосудов.
В зависимости от того, какой кровеносный сосуд воспалился, к такой группе и относят васкулит.
Если у человека воспалены стенки артерий, то у него наблюдается артериит.
При протекании воспалительного процесса в стенках мелких артерий, врачи ставят диагноз артериолит.
Капилляритом страдают люди, у которых воспалительный процесс протекает в стенках капилляров (самых мелких сосудов).
При воспалении стенок вен возникает флебит.
Если воспаляется несколько видов стенок кровеносных сосудов возникает системный васкулит.
Причины появления васкулита можно поделить на 2 группы, в зависимости от которых выделяют 2 основных вида болезни. Выделяют первичный и вторичный васкулит.
Первичный васкулит – самостоятельное заболевание, которое возникает само по себе, причины его появления и по сей день остаются загадкой для современной медицины.
Что касается вторичного васкулита, то он возникает на фоне других заболеваний. Его могут спровоцировать:
- острые или хронические инфекции (как бактериального, так и вирусного происхождения);
- лечение онкологических заболеваний, которое проводится биологическими ядами;
- вакцины (васкулит образовывается из-за реакции организма на сыворотку или химическое вещество);
- продолжительное пребывание при высоких или низких температурах, в следствие чего организм перегревается или переохлаждается;
- ожоги кожных покровов (как солнечные, так и термические);
- травмы (разного рода, величины, этиологии и месторасположения);
- генетическая предрасположенность конкретно взятого человека;
- аллергические реакции;
- ошибочная идентификация организма кровеносных тканей, как чужеродных, из-за чего защитные силы организма их атакуют и возникает воспаление.
С самого начала по симптомам васкулит трудно определить, ведь его проявление схоже либо с простудой, либо с аллергией. У больного наблюдается резкое повышение температуры тела, озноб, лихорадка, снижение аппетита, резкое похудение, появление сыпи, боль и ломота в суставах. Это общие проявления заболевания.
В дальнейшем васкулит может давать о себе знать по-разному. Все зависит от пораженного сосуда и его месторасположения.
При поражении сосудов кожи на ней появляется зудящая сыпь, при повреждении мозговых сосудов возникает большой риск инсульта, а при поражении сердечных сосудов возникает большая вероятность сердечного приступа. При поражении сосудов в почках может развиться нефрит или произойти инфаркт почки.
При ревматоидной форме васкулита воспаляются суставы (кожа над суставом краснеет, возникает припухлость, во время движения или при надавливании больной ощущает сильную острую боль). В большинстве случаев болезни подвергаются суставы голеностопа, запястья и колен.
При абдоминальной форме геморрагического васкулита появляются излияния крови в стенках брыжейки и кишок. Больного тревожат приступы боли в области живота, наблюдается понос, тошнота, рвотные массы сопровождаются кровью. В момент приступа лицо становится бледным, частота биения сердца ускоряется, язык становится сухим с белым налетом. При пальпации животна заметно, что мышцы брюшины сильно напряжены.
Если на кожных покровах появляются небольшие кровоизлияния – это свидетельствует об васкулите геморрагического типа.
Кроме того, васкулит может маскироваться и под другие заболевания. Например, артериит виска (разновидность васкулита) проявляется болями в затылочной, височной и теменной области, сопровождается проблемами с зрением. Возникает у людей, достигших 50 лет.
Также, может возникнуть гайморит или отит при гранулематозе Вегенера. Эозинофильный агиит дает о себе знать в виде приступов удушья, которые легко можно определить как удушье при бронхиальной астме.
Полезные продукты при васкулите
Какой бы вид васкулита у больного не был, ему необходимо придерживаться специального режима питания и диеты. Нужно есть по 6 раз в день, тщательно пережевывая пищу. В рационе питания должны присутствовать витамины В, С, К и A. Потребление поваренной соли должно быть ограничено – суточная потребляемая норма должна быть не больше 8 граммов.
При васкулите в значительных объемах вымывается кальций, поэтому для восполнения его недостатка необходимо есть кисломолочные продукты с не высоким процентом жирности (сливки, творог, простокваша, молоко, сметана). При лечении больной может столкнуться с нехваткой калия в организме. Чтобы подпитать организм калием нужно есть любые сухофрукты (в особенности курагу, чернослив, изюм). Если у больного есть почечная недостаточность, то продукты с калием ему противопоказаны.
При васкулите рекомендуются к приему:
- овощи приготовленные на пару или отварные (можно в виде пюре или паровых пудингов);
- супы (только протертые или молочные, протирать не нужно суп, сваренный с капустой);
- молочные каши или просто каши с растительным/сливочным маслом;
- отварное мясо и рыба нежирных сортов (мясо птицы употреблять обязательно без кожицы);
- растительные масла;
- яйца всмятку или омлеты, приготовленные на пару;
- сладкие фрукты и ягоды (яблоки, виноград, малина, земляника, смородина);
- белые сухари или черствый белый хлеб;
- всевозможные соки из фруктов и овощей, компоты, кисели, смузи, варенье, повидло, зеленый чай, отвар из шиповника (все обязательно должно быть домашнего приготовления).
Постепенно, по мере выздоровления, еду можно перестать перетирать. Но все равно она должна быть только в отварном виде.
Диета должна назначаться каждому больному отдельно. Вышеперечисленный режим питания может быть откорректирован (все зависит от локализации болезни и симптомов).
Лечение васкулита можно проводить не только с помощью медикаментов, но и используя средства народной медицины. Народный метод можно включать в лечение только с разрешения доктора. Он должен назначить меры и выписать требуемые рецепты в зависимости от вида васкулита и его проявлений.
Также, методы народной медицины по лечению васкулита разбиты на несколько направлений. Рассмотрим каждое из них.
Для улучшения свертываемости крови необходимо принимать отвары из трав, которые содержат витамин К. Для этой цели отлично подходит двудомная крапива, водный перец, почечуйный горец, тысячелистник, зверобой, кора калины, конский щавель, пастушья сумка высокий девясил, арника (цветы). Этот перечень следует использовать с осторожностью. Такого ограничения нужно придерживаться из-за возможных последствий – существует риск образования тромбов. А их появление значительно затруднит лечение и ухудшит самочувствие больного.
Чтобы снять воспалительный процесс необходимо использовать настойки из спорыша, подорожника, девясила, бессмертника, зверобоя, листьев и ягод черной смородины, брусники, лесной земляники, цветов бузины, полевого хвоща, ползучего пырея, лопуха, лекарственной календулы, корней солодки, толстолистого бадана.
Для укрепления стенок сосудов применяется душистая рута, плоды черноплодной рябины, шиповника, клюквы, смородины, зеленый чай и белокочанная капуста.
Для снятия аллергических реакций при васкулите помогут: перистое каланхоэ, лекарственная душица, перечная мята, крапива двудомная, обыкновенная душица, черная бузина, уклоняющийся пион, горькая полынь, пустырник, лекарственная валериана, мелисса, зверобой.
Эти травы можно использовать по отдельности, а можно комбинировать. Приведем наиболее эффективные рецепты народной медицины при васкулите:
- Возьмите в равных пропорциях листья крапивы двудомной, цветы черной бузины, плоды японской софоры и тысячелистник. Всего должно выйти 8 столовых ложек сырья (то есть каждого компонента должно быть по 2 столовые ложки). Залейте литром горячей кипяченой воды и дайте настояться в течение часа. По истечению времени отвар профильтруйте. Принимать его следует по стакану трижды в сутки.
- При сильной аллергической реакции поможет настой из цветов бузины, календулы, тополиных почек, хвоща полевого, тысячелистника и мяты. Всех составляющих взять по пол столовой ложки и залить 0,5 л кипятка. Настаивать час. Пить по пол стакана настоя утром и перед сном.
- Отвар из горьких трав: возьмите по столовой ложке бессмертника, полыни и девясила, поместите в термос, залейте 1,5 литрами прокипяченной горячей водой. Заваривают сухие, измельченные листья на вечер и оставляют в термосе на всю ночь, а утром процеживают. Принимают по 3 столовых ложки за один прием. Количество приемов за сутки – 2.
- Для излечения от васкулита необходимо пить, как чай настой из бадьана. Для его приготовления нужно залить стаканом кипятка 30 грамм сырья. Настаивать всю ночь. При употреблении добавлять ложку меда. Пить обязательно утром на голодный желудок. Через 30 минут после приема можно приступать к утренней трапезе.
- Нужно ежедневно выпивать по 35 капель спиртовой настойки женьшеня, элеутерококка, заманихи (на выбор)
- Для улучшения кровоснабжения могут назначить курс лечения пиявками.
- При кожной форме васкулита к высыпаниям или кровоизлияниям прилаживают компрессы из смолы сосны. Для приготовления лечебной смеси берут 200 грамм сосновой смолы, растапливают ее на водяной бане, добавляют 40 граммов растительного масла (оно должно быть только не рафинированным), ко всему этому еще добавляют 50 грамм пчелиного воска. Все тщательно смешивают, дают остыть и прикладывают к поврежденным местам. Компресс необходимо делать на ночь и держать не менее 1 суток (лучше постараться выдержать 2-ое суток).
Кожные изменения при васкулите можно лечить с помощью аппликаций из настоя цветов бузины, полевого хвоща, перечной мяты и тысячелистника (при чем бузины и хвоща должно быть вдвое больше, чем тысячелистника и мяты). Смесь трав заливают водой и доводят до закипания (на литр воды необходимо 6 столовых ложек трав). После закипания настой оставляют на 10 часов. После чего фильтруют и начинают делать аппликации. Отвар держать на участках кожи, пострадавших от васкулита, нужно не дольше 25 минут (минимальное время прилаживания должно быть равным 15 минутам). Для аппликаций можно использовать марлю, ватные диски, простую ткань.
Еще одним хорошим средством для наружного применения против васкулита считают перетертые в порошок почки березы с нутриевым жиром. Для приготовления мази необходимо взять стакан перетертых сухих почек березы (можно и стакан кашицы из свежих почек) и 500 грамм жира нутрии. Все нужно тщательно перемешать, поместить в горшок из глины и томить 7 дней по три часа в духовке. На седьмой день, всю получившуюся смесь, следует профильтровать и разлить по баночкам. После этого мазь готова к применению.
Что такое геморрагический васкулит?
Геморрагический васкулит (также называемый пурпура/болезнь Шенлейна-Геноха) — это редкое воспалительное заболевание мелких кровеносных сосудов (капилляров). Болезнь Шенлейна-Геноха наиболее распространенная форма детского васкулита, которая приводит к воспалительным изменениям в мелких кровеносных сосудах.
Симптомы геморрагического васкулита обычно начинаются внезапно и могут включать головную боль, лихорадку, потерю аппетита, судороги, боль в животе, болезненные менструации, крапивницу, кровавую диарею и боль в суставах. На коже часто появляются красные или фиолетовые пятна (петехии). Воспалительные изменения, связанные с пурпурой Шенлейна-Геноха, также могут развиваться в суставах, почках, пищеварительной системе и, в редких случаях, в головном и спинном мозге (центральной нервной системе).
При одной форме расстройства, называемой пурпурой Шенлейна, поражаются кожа и суставы, а желудочно-кишечного тракта нет. При другой форме известная как пурпура Геноха, больные имеют пурпурные пятна на коже, острые заболевания брюшной полости, заболевания почек. Больные с пурпурой Геноха не страдают заболеваниями суставов.
Точная причина геморрагического васкулита не до конца понятна, хотя исследования показывают, что заболевание связано с ненормальной реакцией иммунной системы или, в некоторых редких случаях, с экстремальной аллергической реакцией на определенные вредные вещества (например, продукты питания или лекарства).
Признаки и симптомы

Симптомы геморрагического васкулита обычно начинаются внезапно. Помимо характерных красных пятен на коже (чаще всего на ягодицах и задней части ног), они могут включать головную боль, потерю аппетита и/или повышение температуры тела. Кожа обычно становится красной (диффузная эритема). Могут возникнуть спастические боли в животе, которые обычно наиболее сильны ночью. В кале может присутствовать кровь, а ненормальное кровотечение (кровоизлияние) из желудочно-кишечного тракта может вызвать кровавую диарею. В любом суставе тела может развиться боль (артралгия), особенно в коленях и лодыжках. Некоторые люди с геморрагическим васкулитом испытывают рвоту и диарею; у других могут быть тяжелые запоры и необычно темный стул (мелена).
У больных с геморрагическим васкулитом обычно появляются маленькие красные или пурпурные пятна (петехии) на коже, особенно на ногах. Эти пятна пурпуры вызваны небольшими кровоизлияниями под кожей и не связаны с аномально низким уровнем тромбоцитов, как это характерно для некоторых других форм пурпуры. Другие поражения кожи, связанные с болезнью, включают крапивницу или язвы (некротические), особенно на ягодицах и ногах. Вследствие ненормального накопления жидкости в мягких тканях лица и горла может появиться отёк (ангионевротический отек). В редких случаях отек в горле вызывает затруднения дыхания и приводит к опасным для жизни респираторным проблемам.
От четверти до половины больных с болезнью Шенлейна-Геноха имеют проблемы с функцией почек, например, гломерулонефрит, при котором часть почки, отделяющая отходы от крови, повреждена. Кровь в моче (гематурия) и воспалительные изменения в почках также могут развиваться. У некоторых пациентов развивается тяжелые заболевания почек, включая IgG-нефропатию, хроническое воспаление почек (нефрит) и/или нефротический синдром, приводящий к почечной недостаточности.
В редких случаях у пострадавшего человека возникает тип непроходимости кишечника, называемая инвагинация. Она может привести к сильной боли, и, если консервативные меры не решат проблему, может потребоваться операция.
Когда поражена центральная нервная система, пациенты с этим расстройством могут испытывать сильные головные боли, изменения восприятия, эпилепсию, проблемы со зрением (атрофия зрительного нерва) и/или спазмы.
Причины и факторы риска
В некоторых случаях было высказано предположение, что расстройство может быть экстремальной аллергической реакцией на определенные продукты, такие как шоколад, молоко, яйца или бобы. Различные лекарства (например, нифедипин, дилтиазем, цефуроксим, диклофенак и т.д.), бактерии (например, стрептококки) и укусы насекомых также были указаны в качестве возможных причин заболевания в некоторых случаях. Краснуха предшествует первым симптомам пурпуры Шенлейна-Геноха примерно в 30 процентах случаев. Примерно в 66 процентах случаев инфекция верхних дыхательных путей предшествует появлению симптомов примерно на 1-3 недели. Однако определенная связь с вирусными инфекциями не была доказана.
Затронутые группы населения
Геморрагический васкулит — это редкое заболевание, которое поражает больше мужчин, чем женщин. Заболевание может встречаться во всех возрастных группах, хотя чаще всего поражает детей.
У детей начальные симптомы обычно начинаются после 2-х лет и часто длятся около 4 недель, и часто болезнь протекает несколько слабо. Около 50 процентов пострадавших детей испытывают один или несколько рецидивов, обычно в течение нескольких месяцев. Частота рецидивов, по-видимому, выше среди тех детей, у которых начальная болезнь была более тяжелой.
Наиболее пострадавшие дети были в возрасте от 2 до 11 лет. На 100 000 детей школьного возраста приходится около 14 случаев. Обычно это доброкачественное (не угрожающее) расстройство, которое в большинстве случаев самоограничивающаяся (вылечивается самостоятельно).
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть схожи с симптомами пурпуры Шенлейна-Геноха. Сравнения могут быть полезны для дифференциальной диагностики:
Диагностика
Расстройство диагностируется по сочетанию наличия кожных признаков и/или болезненности суставов в комбинации с подтвержденным анализом на кровь в моче (анализом мочи) и биопсией кожи, которая показывает воспаление артериальных и венозных капилляров.
Стандартные методы лечения
Если считается, что у людей есть геморрагический васкулит в результате аллергической реакции, они должны строго избегать вредных веществ (например, пищи или лекарств). При наличии признаков стрептококковой инфекции назначают антибиотикотерапию. Легкие детские случаи заболевания часто улучшаются спонтанно с возрастом. Специального лечения не существует, однако у большинства пациентов заболевание протекает ограниченно, и перспективы выздоровления хорошие.
Если нестероидные противовоспалительные средства не снимают симптомы, некоторых пациентов можно лечить глюкокортикоидными (стероидными) препаратами, такими как преднизон. Эти препараты могут быть полезны для контроля острой боли в животе и суставах. В некоторых случаях отек мягких тканей (ангионевротический отек) можно лечить с помощью стероидных препаратов. Дапсон может быть назначен, когда преднизон противопоказан или не облегчает симптомы. Использование стероидов для лечения этого расстройства остается предметом споров в медицинской литературе. Некоторые исследования показывают, что стероиды не сокращают продолжительность болезни и не уменьшают частоту или повторение симптомов. Другие исследования показывают, что раннее лечение стероидами может помочь снизить риск повреждения почек.
Пациенты с болезнью Шенлейна-Геноха, у которых имеется прогрессирующее заболевание почек и почечная недостаточность, вероятно, будет полезно механическое очищение продуктов жизнедеятельности из крови (гемодиализ). Во время острого почечного кризиса необходим агрессивный и поддерживающий уход. Некоторым пациентам с тяжелым заболеванием почек необходима трансплантация почки. Однако заболевание может рецидивировать в пересаженной почке. Другое лечение симптоматическое и поддерживающее.
Прогноз
Геморрагический васкулит, как правило, доброкачественная болезнь с отличным прогнозом. Обычно наблюдается спонтанное разрешение: у большинства пациентов наблюдается полное исчезновение симптомов в течение 8 недель, и, вероятно, менее 5% испытывают хронические симптомы. Начальные приступы заболевания могут длиться несколько месяцев, и возможны рецидивы. Геморрагический васкулит смертелен только в редких случаях.
Клиническое течение с полным разрешением заболевания обычно происходит у пациентов со следующим:
- Легкое поражение почек.
- Нет неврологических осложнений.
- Заболевание, которое изначально длится менее 4-6 недель..
У детей младше 3 лет, как правило, течение заболевания короче и мягче, чем у взрослых пациентов, а также меньше рецидивов.
Геморрагический васкулит (болезнь Шенлейна-Геноха, ревматическая пурпура, капилляротоксикоз, аллергическая пурпура) – это достаточно распространенное заболевание, при котором происходит разрушение мелких сосудов кожных покровов, суставов, печени и почек.
Данное заболевание может развиться как у детей, так и у взрослых. Тем не менее, у детей в возрасте до 3 лет заболевание встречается достаточно редко. Наиболее часто геморрагическим васкулитом страдают дети от 4 до 12 лет.
Обычно недуг развивается спустя 1-4 недели после перенесенных заболеваний инфекционной природы.
Геморрагический васкулит относится к заболеваниям систем тканей. Патогенез этого недуга состоит в развитии иммунопатологического процесса, причем антигенами в этой ситуации могут быть лекарственные препараты, некоторые составляющие пищи, продукты жизнедеятельности вирусов и бактерий, вещества, вырабатываемые опухолями.
У большей части пациентов с этим заболеванием врачи в ходе лабораторных исследований обнаруживают IgA-содержащие комплексы антител. В некоторых случаях возможна классическая или альтернативная активация комплемента. В редких случаях встречается отсутствие второго элемента комплемента. При этом активность комплемента в плазме крови практически у всех больных находится в пределах нормы.
У здоровых людей иммунные комплексы удаляются специальными клетками. При нарушении этой функции может произойти избыточное накопление иммунных комплексов, отложение их в кровяном русле, в результате чего происходят изменения стенок сосудов, возникает воспалительный процесс.
В итоге проницаемость сосудистых стенок значительно повышается, а в просветах сосудов формируются тромбы. При этом начинает выступать кровь из сосудов. В этом процессе могут быть задействованы любые органы и ткани, их оболочки.
Около 80% больных ранее перенесли инфекционные заболевания органов дыхания. Часто заболевание развивается после перенесенного тифа, гепатита, кори. Повышают риск развития геморрагического васкулита: аллергические реакции на продукты питания; прием некоторых лекарств; укусы насекомых; вакцинация; предрасположенность к аллергии; переохлаждение.
Однако современные медики утверждают, что заболевание при наличии вышеуказанных факторов развивается только у людей, имеющих генетическую предрасположенность к нему. Геморрагическим васкулитом одинаково часто болеют представители обоих полов. Заболевание может носить острый хронический или рецидивирующий характер. Наиболее часто оно развивается в холодное время года. Точные причины этого явления выявить до сих пор не удалось.
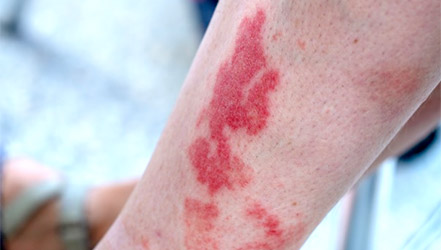
Почти у всех пациентов на начальных стадиях заболевания появляется кожная сыпь, имеющая вид мелких, симметрично расположенных синячковых элементов, которые не исчезают при надавливании. Наиболее часто сыпь появляется в области суставов и на ягодицах. Количество сыпи может варьироваться от нескольких элементов до значительного количества с их слиянием. После исчезновения сыпи на ее месте остаются пигментные пятна, которые шелушатся.
Боль в животе - симптом развития геморрагического васкулитаСледующий признак заболевания – поражение суставов. Оно встречается у 70% пациентов, как правило, на 1 неделе. При этом наблюдаются следующие симптомы: область вокруг суставов опухает, возможно появление болезненных ощущений, воспалительных процессов. Наиболее часто происходит поражение крупных суставов. Значительная деформация суставов, нарушение их функций при этом не наблюдается.
Еще одним признаком васкулита является боль в животе. Она может быть легкой, сильной или носить приступообразный характер. Часто больные при этом отмечают расстройства пищеварения.
У отдельной категории людей возможно развитие тяжелых воспалительных процессов в почках.
Поражения других органов встречаются очень редко, и чаще всего эти изменения имеют обратимый характер.
На последних стадиях заболевания могут возникнуть шумы в сердце.
Также может наблюдаться поражение ЦНС, признаком которого являются мигрени, раздражительность, головокружение.
У мальчиков с анафилактоидной пурпурой может произойти поражение яичек (обычно двухстороннее) при этом отмечается их отечность и болезненность.
Исходя из длительности течения заболевания геморрагический васкулит делится на: острый (продолжается до 60 дней); затяжной (длится до 6 месяцев); хронический.
Кроме того, существуют следующие клинические формы геморрагического васкулита: почечная; суставная; абдоминальная; кожная форма; смешанная.
Что касается необходимой медицинской помощи, то все больные, у которых есть геморрагический васкулит, лечение должны проходить в условиях стационара под постоянным наблюдением врача. Рекомендуется избегать нагрузки на нижние конечности, не переохлаждаться. На протяжении всего периода лечения запрещается делать прививки и вакцинацию. Во время терапии назначаются антибиотики широкого спектра действия, тем не менее, их прием не должен быть безосновательным. Следует учитывать то, что больным могут не подходить некоторые препараты.
При первых признаках заболевания необходимо как можно скорее санировать все очаги инфекции.
Для терапии васкулита, как правило, используется Гепарин в различной дозировке в зависимости от стадии и течения заболевания. Лечение при кожной форме васкулита длится 3 недели, а при почечной – 6 недель. В некоторых случаях возможно лечение Гепарином в сочетании с Фраксипарином или Фрагмином. При терапии антикоагулянтами рекомендуется время от времени проводить анализ на свертываемость крови.
Для устранения болезненных ощущений назначаются обезболивающие препараты.
С целью разжижения крови можно применять Аспирин, Дипиридамол или Тиклопидин. Для предупреждения склеивания тромбоцитов назначают Ридогель, Ванипрост, Тирофибан. Курс лечения длится полгода.
Кожный зуд легко устраняется противоаллергическими препаратами.
Так как геморрагический васкулит часто является симптомом аллергии, то для облегчения состояния важно провести чистку организма от лишних продуктов обмена. С этой целью используются сорбенты, в том числе и активированный уголь.
Высокой эффективностью в терапии васкулита обладают блокаторы гистаминных рецепторов. Гистамин является веществом, отвечающим за развитие аллергии. Он имеет свойство скапливаться в тучных клетках. В случае, когда в организм попадает аллерген, эти клетки активизируются и высвобождают гистамин. При блокаде рецепторов гистамин не выделяется и аллергическая реакция не происходит.
Для лечения васкулита может использоваться инфузионная терапия. Суть данного метода заключается в разбавлении крови и снижении в ней уровня аллергических компонентов и иммунных комплексов. Однако этот метод должен применяться крайне осторожно при нарушении функции почек.
При первых признаках внутрисосудистого свертывания назначается введение свежезамороженной плазмы. Для очищения крови от значительного количества гликопротеинов проводится плазмоферез.
При приобретении кровью кислого Ph показателя назначают натрий бикарбонат или соли кальция.
Для лечения атралгического синдрома используются противовоспалительные лекарства. Для укрепления стенок сосудов рекомендуется прием аскорбиновой кислоты.
Для усиления эффекта лекарственных препаратов можно использовать народную медицину. Хотя в этом случае необходимо знать, на какое растение у пациента может быть аллергия.
В настоящее время врачи европейских клиник стараются сочетать в лечении васкулитов купирование воспалительных процессов с повышением сопротивляемости организма. С этой целью пациентам назначают антибактериальную терапию, цистостатические препараты и иммуномодуляторы. Дополнительно используются лекарственные средства, направленные на расширение сосудов и снижение вязкости крови. Довольно эффективна при лечении васкулита за рубежом экстракорпоральная гемокоррекция, позволяющая улучшить циркуляцию крови. В частности, она включает в себя плазмаферез и ультрафиолетовое облучение.
После стационарного лечения для профилактики рецидивов необходимо: придерживаться гипоаллергенной диеты, исключающей употребление шоколада, яиц, цитрусовых, орехов; отказаться от проведения прививок и проб с бактериальными антигенами; исключить физиопроцедуры; применять антибактериальные препараты только в исключительных случаях; своевременно лечить инфекционные заболевания; регулярно обследоваться на предмет глистных инвазий; избегать переохлаждения и перегрева; регулярно посещать врача; свести на нет физические и психические перегрузки; проводить постоянный контроль анализа мочи; уклоняться от контактов с химическими веществами.
Выздоровление наступает примерно у 60% пациентов, то есть исход заболевания можно назвать благоприятным, но при условии своевременного лечения. В последние годы отмечается более тяжелое течение геморрагического васкулита и увеличение количества больных, что связано с урбанизацией, ее бытовыми и профессиональными недостатками.
Некоторым больным с повторяющимися кожными высыпаниями в период между обострениями заболевания хорошо помогает лечение в санатории. Однако санаторное лечение необходимо обсудить с врачом.
Как предупредить застой крови. Больным васкулитом можно воспользоваться следующими советами.
Помимо соблюдения диеты нужно отказаться от злоупотребления алкоголем и курением.
Так как заболевание геморрагический васкулит связано с поражением сосудов, важно избегать физических и психических перегрузок.
Старайтесь долго не стоять и не ходить помногу. Лучше больше лежать или хотя бы несколько раз в течение дня отдыхать, положив ноги, например, на стул. Отток крови от ног облегчит состояние.
Водные процедуры не только не противопоказаны, как нередко считают пациенты, но, наоборот, очень полезны. Мыться можно так же часто, как и здоровым людям, только, конечно, не следует сильно тереть кожу мочалкой. Купайтесь в море, реке, бассейне. Следите лишь за тем, чтобы вода была теплой - не ниже 22 градусов. Плавание - это ваш вид спорта. Ничто так не снимает напряжения и не сглаживает застойные явления в сосудах, как вода.
В холодные дни одевайтесь теплее. Шерстяные колготки, рейтузы, кальсоны, теплые гольфы предупреждают спазм сосудов.
Отпуск старайтесь брать летом, а если это невозможно, отправляйтесь на юг.
Очень полезны серные и радоновые ванны. Пятна и сыпь на ногах можно смазывать троксевазиновой или бутадиеновой мазями.
Геморрагический васкулит - заболевание серьезное, поэтому самолечением заниматься не следует. При неблагоприятном течении (например, открылись язвы) не отказывайтесь от госпитализации. В стационаре назначат противовоспалительные препараты, средства, улучшающие кровоток и препятствующие избыточной вязкости крови.
Читайте также:


