Гепатит с и системный васкулит

Криоглобулинемический васкулит при гепатите С является распространенным осложнением. Наличие в организме вируса (HCV) сопровождается развитием криоглобулинемии примерно у 50% больных. Обычно такая патология протекает без каких-либо явных симптомов. Данное заболевание поражает мелкие кровеносные сосуды, что впоследствии приводит к воспалительным процессам в организме больного.
В качестве диагностики специалисты назначают комплексное обследование всех органов, центральной нервной системы, суставов; проводят общие анализы крови и мочи, УЗИ, КТ. Для лечения пациенту прописывают лекарственные препараты, процедуры очистки плазмы и в редких случаях народные методы для уменьшения симптомов. Такое заболевание нельзя вылечить полностью, но можно добиться ремиссии. Человек получит шанс вернуться к нормальной жизни.

Криоглобулинемический васкулит
Антигеном при таком осложнении является гепатит С и вещества, входящие в его ядро. Криоглобулинемический васкулит приводит к тяжелому поражению тканей почек и развитию лимфомы. В основном заболевание распространяется на:
- Кожные покровы (ангиит).
- Центральную и периферическую нервные системы (полиневропатия).
- Легкие (фиброзирующий альвеолит).
Причины возникновения
Антитела в организме человека играют особую роль. Они выводят любые чужеродные вещества вместе с антигенами из крови. У здорового человека этот процесс проходит быстро и не вызывает серьезных осложнений. Если же организм ослаблен в результате перенесенного заболевания, то чужеродные объекты так и остаются в капиллярах в виде осадка. В качестве антигенов васкулита выступают возбудители гепатита С.
Сравнительно небольшое количество криоглобулинов можно обнаружить в теле каждого человека. Примерно 40% населения планеты имеет это вещество в сыворотке крови (концентрация до 0,8 мг/л). Поэтому врачи так и не смогли полностью исследовать васкулит. Признаки развития заболевания не всегда проявляются. Кроме того, симптомы васкулита могут возникать и при отсутствии поражающих веществ в крови.
Исследования показывают, что причинами роста криоглобулинов в крови и, как следствие, прогрессирования заболевания, могут быть наследственный фактор и аутоиммунные нарушения. Другими провокаторами развития патологии являются:

Красная волчанка
- Аллергические реакции.
- Заболевания щитовидной железы (гормональный дисбаланс).
- Системная красная волчанка.
- Лимфопролиферативные заболевания.
- Грибковые и паразитарные поражения (в том числе сифилис).
- Вакцинация.
- Солнечные ожоги.
- Переохлаждение организма.
- Травмы.
- Отравление химическими веществами (в том числе химические ожоги).
Клинические проявления
Криоглобулинемический васкулит проявляется по-разному у каждого пациента. Основным симптомом заболевания выступает значительное поражение кожных покровов. У больного наблюдаются:
- геморрагическая сыпь;
- синдром Рейно;
- гломерулонефрит (заболевание почек иммуновоспалительного характера);
- синдром суставных болей (полиартралгия);
- периферическая полинейропатия (нарушение структуры тонких нервных волокон).

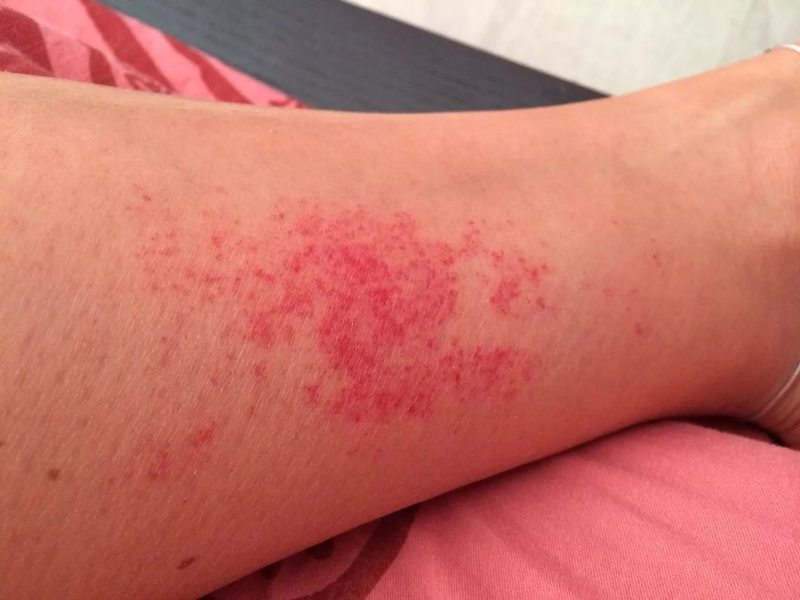
Геморрагическая сыпь
При криоглобулинемии кожа страдает больше всего. На ней развивается пальпируемая геморрагическая сыпь (пурпура). Обычно заболевание затрагивает области голеней и бедер и распространяется симметрично по всему телу. Для такого высыпания не характерен зуд, что незначительно облегчает страдания больного васкулитом. На местах возникновения сыпи образуется гиперпигментация. Также при заболевании может появиться холодовая крапивница (волдыри на поверхности кожи и слизистых оболочках). Синдром Рейно диагностируют у 50% больных. Он характеризуется акроцианозом, чувством холода в конечностях, парестезией. В результате у 15% пациентов с синдромом Рейно можно наблюдать язвы на ногах, некроз кожи и даже гангрену пальцев.
Кроме перечисленных проявлений заболевания у людей с криоглобулинемией может возникнуть развитие разносторонних, перемещающихся полиартралгий конечностей: межфаланговых, пястно-фаланговых, коленей и тазобедренных суставов, голеностопов. Следствием этого являются жалобы больных на ломоту и миалгию, артрит и миозит (поражения в области скелетных мышц), тяжелое состояние которых только ухудшается в холодную погоду. В результате развития криоглобулинемии страдают и нервные окончания. Специалисты проводят анализ биоэлектрической активности мышц и нервно-мышечной передачи. С помощью электромиографии они получают сведения о мышечных волокнах, которые показывают состояние периферической нервной системы. В некоторых случаях в виде осложнения может развиться церебральный васкулит (воспалительный процесс стенок сосудов мозга). Это редкое, но очень опасное заболевание. При таком виде васкулита повреждаются кровеносные сосуды головного мозга, что ведет к ухудшению кровообращения. У больного могут развиться транзиторные ишемические атаки и инсульт. Окончательно поставить диагноз по такому заболеванию можно с помощью биопсии. Такую процедуру не проводят, так как может повредиться структура головного мозга больного. Церебральный васкулит практически не возникает как самостоятельное заболевание, а является осложнением другой патологии.

Гепатит C может негативно влиять на почки
Влиянием гепатита C поражаются почки, что приводит к протеинурии, микрогематурии и нефротическому синдрому (нарушению белково-липидного обмена) и другим заболеваниям. Появляется почечная недостаточность. В результате возникают сильные отеки, артериальная гипертензия, нарушения в работе желудочно-кишечного тракта. Реже при заболевании можно наблюдать воспалительное поражение лимфатических узлов (лимфаденит), секретной и выделительной функций слюнных желез. Также страдают легкие, могут появиться одышка, кашель, а иногда — кровотечение.
Диагностические процедуры
Только при обнаружении явных симптомов заболевания врач может поставить диагноз криоглобулинемия. Подтверждающими факторами является наличие лабораторных маркеров лимфопролиферативного и инфекционного заболеваний. Кроме того, криоглобулинемию определяют по признакам из триады Мельтцера: вялости и быстрого утомления, сыпи в виде пурпуры и артралгии.
Первым пунктом диагностики врач назначает иммунологический и биохимический анализы крови, чтобы подтвердить или опровергнуть наличие заболевания. Для этого у больного делают забор 10 мл венозной крови, которую помещают в пробирку, нагретую до 37 °С. При обнаружении криоглобулинов уровень криокритов составляет более 1%. Проверка на РФ (ревматоидный фактор) и СРБ (определение С-реактивного белка) дает положительный результат. Также проводятся исследования на наличие антинуклеарных антител (находятся в плазме) и процента снижения Clq и С4-компонентов комплемента, анти-HCV и анти-HBs, HCV-PHK. Окончательно подтвердить заболевание также можно с помощью биопсии тканей почек и кожи.

Подтвердить заболевание можно с помощью биопсии тканей почек и кожи
Многочисленные исследования, в число которых входят ультразвуковой анализ работы печени, почек, КТ грудной клетки и рентген, назначаются для определения характера повреждений внутренних органов. Для получения заключения и подтверждения наличия заболевания следует обратиться к ревматологу, дерматологу, неврологу. Также следует обратиться к инфекционисту, гастроэнтерологу, нефрологу и пульмонологу. Это даст наиболее объективную картину и определит план дальнейших действий.
Лечение криоглобулинемии
Основные направления лечения заболевания:
- Предотвращение осложнений.
- Неотложная помощь при обострениях.
- Проведение казуальной терапии.
Для устранения данного недуга пациенту назначают ряд процедур, направленных на исключение всех симптомов заболевания и осложнений. В их число входят гломерулонефрит, почечная недостаточность, артериальная гипертензия, васкулит центральной нервной системы и мезентериальных сосудов.
Стандартное лечение заболевания препаратами подразумевает прохождение курса глюкокортикоидов (пульс-терапия за счет приема высоких доз стероидных лекарств) и циклофосфамида. Если у пациента наступает ремиссия, то врач назначает ему вспомогательную терапию интерфероном альфа-2 и рибавирином. Для резистентных форм криоглобулинемии используют моноклональные антитела к CD20-рецепторам (ритуксимаб).

Плазмаферез
Плазмаферез — это способ очищения плазмы, применяющийся для значительного снижения концентрации иммунных комплексов, антител, антигенов, токсических веществ и восстановления баланса гормонов, липидов и белков. Процедура проводится через день, курс длится 2—3 недели. Криоаферез — это лечебная терапия, базирующаяся на особенности составных веществ в крови полимеризоваться под влиянием внешних факторов. Для этой процедуры у больного делают забор плазмы и помещают ее в среду с низкой температурой или воздействуют с помощью химических веществ. В процессе таких манипуляций выделяется криопреципитат. Его убирают, а чистую плазму возвращают обратно больному. Специалисты утверждают, что данная терапия при этом заболевании даёт положительные результаты. Каскадное очищение плазмы позволяет удалять аутоантитела, чтобы уменьшить клинические признаки болезни. Данная терапия приводит к наступлению длительной ремиссии.
Кроме медикаментозного лечения многие специалисты при этом заболевании в комплексе назначают употребление отваров:
- Растения с антиоксидантными свойствами (женьшень, земляника лесная, кориандр, тмин обыкновенный, укроп, чеснок).
- Растения, в составе которых содержатся флавоноиды (бархат амурский, песчаный бессмертник, боярышник, цветы черной бузины, горец змеиный, молодые листья перечной мяты, плоды моркови, конский каштан, зверобой, почечный чай, семена пятнистой расторопши).
- Листья подорожника.
- Плоды софоры японской.
Процент пациентов, получивших лечение и устранивших недуг, высокий. Это говорит об эффективности всех перечисленных методов при лечении заболевания. Быстрое наступление улучшений и ремиссии зависит от уровня повреждений внутренних органов и успеха в лечении гепатита C. Только своевременное обращение к врачу повысит шансы на положительный прогноз при этом заболевании. Важно не запускать патологию, которая потом приведет к еще большим осложнениям и своевременно лечить недуг. Ведь из-за криоглобулинемии могут возникнуть инфекционные и сердечно-сосудистые заболевания, которые приводят к летальному исходу.
Профилактические меры
Любые профилактические меры начинаются с регулярной диспансеризации и вакцинации против вируса гепатита C. На сегодняшний день это пока единственный верный способ борьбы с криоглобулинемическим васкулитом. Необходимо следить за состоянием организма, обращать внимание на появляющиеся симптомы, обращаться за консультацией к врачу. Специалисты рекомендуют каждый год сдавать анализ крови на наличие гепатита C. Также для профилактики заболевания следует соблюдать общие правила гигиены, особенно в общественных местах.
В случае заражения васкулитом нужно немедленно принимать предписанные меры. На сегодняшний день медицина имеет все необходимые средства для борьбы с заболеванием. Успех также зависит от отношения больного к собственному организму и желания выздороветь. Своевременная терапия может обеспечить десятилетнюю ремиссию заболевания 70% людей. Лечение имеет комплексный характер. При соблюдении всех условий наблюдается положительный результат на первых этапах терапии.
Криоглобулинемический васкулит — тяжелое осложнение гепатита C. Инфицирование возможно в любом возрасте. Ослабленный инфекцией организм не может полноценно бороться с вирусом, что приводит к более серьезным проблемам со здоровьем. Благодаря терапии увеличивается продолжительность жизни больного, снижается риск обострений и предотвращаются серьезные повреждения органов. Обязательным условием выздоровления является своевременное обращение человека к специалистам. Современная медицина может вылечить заболевание и с каждым днем достигает эффективных результатов.
Существуют болезни, протекающие параллельно или предшествующие друг другу. Гепатит и васкулит в клинике внутренних болезней тесно взаимосвязаны. Воспаление печени имеет множественные проявления. Васкулит — это воспаление стенок сосудов. Оно может возникать на фоне гепатита, как один из его симптомов. Но сосуды способны воспаляться и вследствие аутоиммунных процессов. В этом случае враждебные иммунные комплексы поражают не только артерии и вены, но и гепатоциты печени.

Что собой представляют?
Гепатит — это воспаление печеночных клеток, развивающееся под влиянием лекарственных или промышленных токсинов, вирусных агентов или иммунных комплексов при аутоиммунном поражении. Васкулит — это поражение эндотелиальной выстилки артерий, вен, артериол, венул и капилляров. Чаще всего оно развивается на фоне аутоиммунного процесса. Поскольку печень — это густо васкуляризированный орган, поражение сосудов тяжело сказывается на всех его функциях. Но часто причиной развития самого васкулита является вирусное поражение гепатоцитов. В основном триггерами выступают вирусы гепатита B и C.
При вирусном поражении в крови появляются специфические криоглобулины. Именно они оседают на стенках сосудов, провоцируя васкулит.
Частота совместного течения
Гепатит и васкулит практически всегда протекают совместно. Комбинация этих двух патологий чаще встречается в возрастной группе от 20 до 70 лет. Причем тенденция к их совместному течению с возрастом увеличивается. Женщины болеют практически в 2 раза чаще. Это обусловлено особенностями гормонального фона. Ученые не определили связи между частотой совместного течения воспаления печени и сосудов и какими-либо этническими особенностями.
Васкулит, как одно из проявлений гепатита
Гепатит, особенно вирусной этиологии, практически всегда выступает предшественником воспаления сосудов. Поэтому васкулит, ассоциированный с гепатоцеллюлярным заболеванием, называют вторичным. Причиной этому является то, что он не развивается сам по себе, а возникает как следствие выделения организмом иммунных клеток против вируса. На этот симптом редко обращают внимание. Он уступает более яркой картине желтухи, интоксикации и гипертермии. Но появление мелкоточечной сыпи на передней поверхности голеней, которым дебютирует васкулит, является первым красным флажком болезни.
Как развиваются?
Гепатит является первым звеном в патогенетической цепочке. Нужно различать мелкоточечную сыпь при воспалении печени, которая обусловлена недостатком факторов свертываемости крови и таковую, спровоцированную воспалением самих сосудов. Недуг развивается в такой последовательности:
- Появление желтушности. Она свидетельствует о гепатоцеллюлярной недостаточности с высвобождением пигмента билирубина.
- Болезненные ощущения в правом подреберье. Печень увеличивается и растягивает свою капсулу, воздействуя на нервные окончания.
- Выступание печеночного края из-под правой реберной дуги.
- Появление на коже сыпи, спровоцированной недостатком синтеза печенью факторов свертываемости крови.
- Общая слабость, вялость, недомогание.
- Диспепсия. Она проявляется тошнотой и рвотой.
- Возникновение на передних поверхностях обеих голеней симметричных петехиальных высыпаний. Эта мелкоточечная сыпь сигнализирует о начале васкулита.
Диагностика и лечение
Воспаление печени и сосудов — это разные патологии. Но поскольку фактор, спровоцировавший их, один, диагностируются и лечатся эти недуги в комплексе. Прежде всего проводится дифференциальная диагностика с другими патологиями. Ищут следы поражения различных органов и систем. Только после подтверждения предварительного диагноза данными лабораторных и инструментальных методик исследования расписывают схему терапии.
Диагностические мероприятия при гепатитах, сочетанных с васкулитами, проводятся в такой последовательности:
- Общий анализ крови. На нем отмечаются воспалительные изменения. Это повышение количества лейкоцитов и ускорение оседания эритроцитов. Признаками гепатита также является недостаточность тромбоцитов.
- Общий анализ мочи. Она приобретает бурый цвет за счет пигмента уробилиногена.
- Биохимия крови. Это самый информативный анализ. Он показывает повышение всех печеночных ферментов — аспартатаминотрансферазы, аланинаминотрансферазы, аланинаминотрансфераза, щелочной фосфатазы. При гепатитах и васкулитах будут расти билирубин и C-реактивный протеин.
- Серологический анализ. С его помощью выявляют специфические антигены, которые появляются при заражении вирусом.
- Ультразвуковое исследование органов брюшной полости. На мониторе отмечают увеличение печени и селезенки.
В состав комплексной терапии входят противовирусное лечение и снижение активности воспаления. Пациенту рекомендуется принимать гепатопротекторы — медикаментозные средства, защищающие клетки печени от разрушения и стимулирующие их регенерацию. Для снятия системного воспаления используют введение глюкокортикостероидов. Эти гормональные противовоспалительные средства не только убирают симптомы, но и влияют на звенья патогенеза.
Системный васкулит представляет собой сосудистую патологию, которая приводит к воспалению тканей и разрушению дегенеративного характера. Именно это провоцирует ишемию органов, так как кровь нормально не подходит к этим областям. Для успешного лечения такого недуга необходимы комплексные меры.
Когда у болезни инфекционная этиология, часто пользуются сульфаметоксазолом и триметопримом. Подойдет применение Видарабина, чтобы убить вирус. Когда имеется наличие вирусного гепатита, выбирает лекарство гепатолог.
Нестероидными препаратами надо пользователя, если есть местами некроз, устойчивые процессы воспаления, узловатый васкулит, с проявлением тромбофлебита.
С помощью летоксикационной терапии связывают токсичные компоненты, биологические активные вещества. Таким образом, освобождают от них организм. Советуют пользоваться энтеросгельюем, полифепаном.
Антигистаминную терапию проводят, когда у больного появляются аллергические реакции при употреблении или лекарств. Тогда делают назначение кларитина, диазолина, тавегила.
Разрушительное воздействие может затрагивать капилляры, вены, артерии. Чем-то по характеру проявление болезни напоминает атеросклероз. Стенки сосуда утолщаются, а просвет его уменьшается. Наблюдается недостаток кровотока, часто — местного характера, когда страдает отдельно взятый орган или определенная часть тела. Кроме доставки питательных веществ, кровь отвечает еще и за транспорт кислорода. Если кровообращение нарушается, органы перестают нормально работать. Если наблюдаются перебои в поступлении крови, ткани и вовсе могут отмирать.
Причины васкулита на сегодня изучены не до конца. Специалисты часто говорят о генетической предрасположенности, которая в комбинации с инфекционным агентом способствует появлению неблагоприятных изменений. Наибольшую опасность представляют вирусы гепатита и стафилококки. Также могут сыграть свою отрицательную роль и факторы окружающей среды.
Согласно классификации, недуг может быть представлен в различных формах и видах. Но в соответствии с причиной, выделяют первичные и вторичные проявления заболевания. В первом случае это самостоятельная патология, тогда как другая появляется на фоне сопутствующих болезней.
Согласно месторасположению патологического участка, бывают патологии, сосредоточенные на коже, а также присутствующие во внутренних органах. В первом случае повреждения органов не отмечается, тогда как во втором могут иметь вместо изменения сердечно-сосудистой системы. Самыми распространенными формами считаются:
- аллергический,
- системный,
- кожаный,
- уртикарный,
- геморрагический.

Симптомы
При диагностике васкулита человек может жаловаться на нарушения общего состояния, недомогание и слабость. Кожные покровы становятся бледными, уменьшается вес. Иногда могут иметь место жалобы на отсутствие аппетита, головокружение. Страдает функция зрительного аппарата, могут иметь место синуситы и поражение почек. Проблемы с чувствительностью выражаются в минимальных нарушениях, в отдельных случаях это может быть гиперчувствительность. Конечно, не обходится без кожных высыпаний.
Многое зависит от отдельно взятого вида типа недуга, его месторасположения и формы болезни. Вне зависимости от типа заболевания, нарушается кровоток.
Осложнения
Относиться к этой болезни надо со всей серьезностью, так как в случае отсутствия нормального лечения могут присоединяться ишемическая болезнь сердца, инсульты и инфаркты. Возможны и проблемы со зрением, а также некротическое поражение почек.
Причины
Помимо указанных выше причин, предрасполагать к появлению болезни могут:
- нарушенный иммунитет,
- воспаление щитовидной железы,
- аутоиммунные заболевания,
- гиперактивность иммунитета в ответ на попадание инфекционного агента.
Это еще и ответная реакция на гломерулонефрит, реактивный артрит, системную красную волчанку.
Классификация
Если первичная патология объясняется воспалением стенок сосуда, то вторичная может быть вызвана воздействием вируса гепатита B и С, сифилисом. Иногда провоцирующим фактором является прием определенных медикаментов, а также другие виды рассматриваемого недуга.
При поражении крупных сосудов имеют место такие виды, как:
- Гигантоклеточный височный артериит. Заболевание аутоиммунного характера, которое сопровождается гранулематозным воспалением ключевых ответвлений аорты. Довольно часто сочетается со скованностью суставов таза, ревматической полимиалгией и болью. Наблюдается и увеличение скорости оседания эритроцитов. Провоцируют такие явления попадание вирусов герпеса, гепатита, гриппа. Чаще всего обнаруживается у людей старше 50 лет.
- Неспецифический аортоартериит. Аутоиммунное заболевание. Сопровождается воспалением, локализуется в аорте и ее ветвях. Приводит к облитерации. По мере прогрессирования могут образовываться участки фиброза с некрозом гладкомышечных клеток. Эластические волокна разрушаются. Средняя оболочка сосуда при этом может утолщается. В некоторых случаях заболевания называют болезнью отсутствия пульса, так как в руках пропадает пульс. Чаще всего патология развивается у представительниц прекрасного пола. Причём на 8 больных женщин приходится один мужчина. Примечательно это, что заболевание может развиваться в возрасте от 15 до 30 лет.
Поражение средних сосудов
Узелковый периартериит. Воспаляются стенки артерий средних и мелких по размеру сосудов. Результатом могут явиться тромбозы и аневризмы. Гломерулонефрит, при котором поражаются ткани почек, не отмечается. Чаще всего возникает под воздействием лекарственных препаратов и их непереносимости. Также провоцирует патологию и персистирование вируса гепатита В.
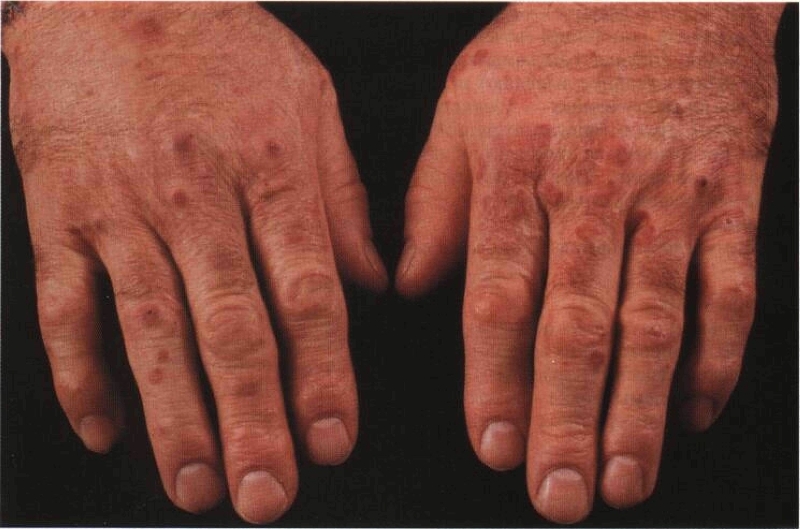
Болезнь Кавасаки. Проходит в остром периоде, сопровождается воспалением крупных, средних и мелких и нередко сочетается с кожно-слизистым синдромом.
Поражение мелких сосудов
Микроскопический полиангиит считается недостаточно изученным заболеванием. Его связывают с выработкой антитела к цитоплазме нейтрофилов. По этой причине отмечается воспаление в нескольких зонах одновременно. Заболевание атакует почки и легкие. Гранулемы при этом могут не образовываться.
Гранулематоз в сочетании с полиангиитом. Аутоиммунное заболевание, которое развивается в довольном стремительно. Стенки мелких и средних сосудов воспаляются по гранулематозному типу. Патологический процесс может затрагивать дыхательные пути и глаза, почки и прочие важные органы.
Эозинофильный гранулематоз в комбинации с полиангиитом. Формируется в результате избыточного содержания эозинофилов в крови. Нередко сопровождается синуситом и насморком.
Существуют и другие формы васкулита, допустим криоглобулинемический и церебральный, в последнем случае поражаются сосуды головного мозга. Клинические проявления обусловлены зоной поражения. Аллергическая форма проявляется в синдроме Мишера-Шторка. Бывают также системные виды недуга, такие как геморрагическая пурпура Шенлейна-Геноха, волчаночный и ревматоидный, болезнь Бехчета.
Диагностика
Она основана на УЗИ почек, эхо- и электрокардиографии.
Специалисты назначают рентген легких, исследование сосудов с возможной биопсией пораженных областей. Сдается кровь на общий анализ и биохимию.
Обычно при васкулите увеличивается скорость оседания эритроцитов, наблюдается невыраженный тромбоцитоз, нормохромная анемия.
Лечение
Точная и своевременная диагностика играет ключевую роль в эффективности терапии. Иногда болезнь проходит самостоятельно, как это бывает с некоторыми формами аллергического васкулита.
Комплексная терапия объединяет:
- прием лекарств,
- физиотерапию,
- подбор диетического питания,
- мероприятия по профилактике.
Медикаменты
Системные васкулиты лечатся медикаментозно. Делается это для того, чтобы подавить патологические реакции и сбои в работе иммунитета. Важное значение имеет и поддержание длительной ремиссии, терапия повторных патологических реакций, профилактика осложнений.
Глюкокортикоиды. Гормональные средства обладает иммуномодулирующим, противоаллергическим, противовоспалительным действием. Без этих средств невозможно лечение гигантоклеточного артериита. Благодаря их использованию удается добиться стойкой ремиссии. Основными препаратами этой группы являются Гидрокортизон и Преднизолон.

Цитостатики. Замедляют деление и рост клеток по всему организму. Обладают эффективностью при нефрите. Желательно одновременно принимать эту группу препаратов с глюкокортикоидными гормонами, особенно в случае уртикарного и геморрагического видов. Прием этой группы медикаментов должен продолжаться от 3 месяцев до года. Наиболее примечательные препараты этой категории — Метотрексат, Циклофосфамид.
Моноклональные антитела. Особый вид антител, вырабатываемых иммунитетом. Способствуют иммунодепрессивному эффекту. Они не менее эффективны, нежели цитостатики. Используются для борьбы с АНЦА-васкулитом. Назначаются при невозможности использования цитостатиков.
- туберкулиновая проба, которая дала положительный результат,
- диагностика вируса гепатита B,
- пониженное содержание иммуноглобулинов G.
Представителем этой группы является Ритуксимаб.
Иммуносупрессоры. Угнетают деятельность иммунитета. Их комбинируют с глюкокортикоидами. В этой категории можно выделить препараты Азатиоприн, Мофетила микофенолат. Если противопоказано принимать первый, назначают Лефлуномид. Второй же медикамент применяется для альтернативного лечения пациентов с рецидивирующим течением васкулитов системного типа. Это касается ситуации, когда поражаются почечные лоханки, а также в случае, если повышаются показатели АСТ и АЛТ.
Иммуноглобулин. Применяется при присоединении инфекционных осложнений и тяжелых поражениях лоханок почек.
Противоинфекционное лечение. Если заболевание имеет инфекционную этиологию, можно применять такой тип терапии. Это антибактериальные препараты, такие как Сульфаметоксазол и Триметоприм. Также находят применение противовирусные средства Видарабин, Интерферон-альфа. Если имеет место вирусный гепатит, препарат подбирается специалистом-гепатологом.
Нестероидные препараты. Эффективен в отношении очагов некроза, стойких воспалительных явлений, узловатого васкулите, которое осложнено тромбофлебитом.
Детоксикационная терапия. Обеспечивает связку токсичных компонентов, биологически активных веществ и способствуют их выводу из организма. Лучшими препаратами этой группы считаются Энтеросгель, Полифепан.
Антикоагулянты представляют собой группу медикаментов, не допускающих накопления вязких сгустков в крови. Основными из них являются Гепарин и Варфарин.
Антигистаминная терапия. Необходима, если у человека есть аллергия на продукты питания или лекарственные препараты. Используются Кларитин, Диазолин, Тавегил.
Лечение васкулита может проводиться с инфузионным вливанием препаратов.
Другие группы препаратов, которые находят применение: вазодилататоры, ингибиторы апф. Также при необходимости назначается и гемосорбция.
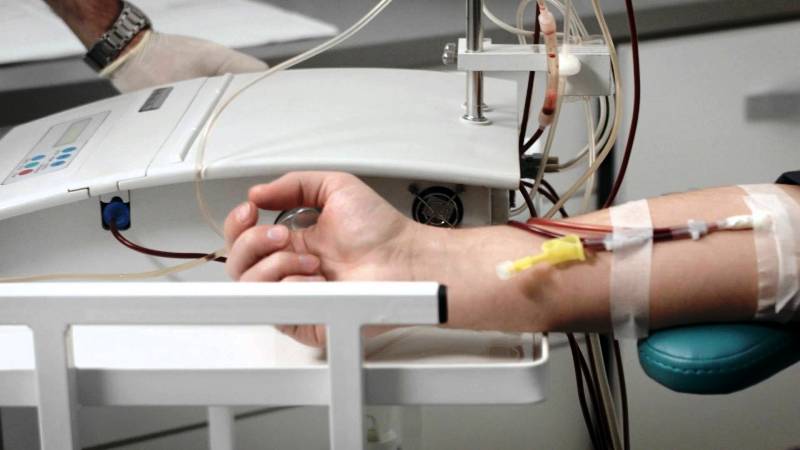
Физиотерапия
Поддерживает почки в работоспособном состоянии, уменьшает риск развития почечной недостаточности. В данном случае находит применение плазмаферез.
Диета
Она должна состоять из гипоаллергенных продуктов, если речь идет об аллергическом васкулите. Необходимо исключить из питания цельное молоко и яйца. Также опасность представляют цитрусовые, помидоры, клубника, земляника, икра и морепродукты. Следует отказаться от шоколада и кофе, промышленных консервов.
Также отдельные пациенты самостоятельно определяют, на какую пищу у них имеется непереносимость. Когда диагностируется нефрит с тяжелым течением, назначают диету номер 7. Ее надо придерживаться непостоянно. Постепенно следует переходить на гипохлоритную диету. Диета номер 1 предназначена для людей с абдоминальным синдромом.
Народные средства
Нельзя использовать народные рецепты без предварительной консультации с врачом.
- Берут листья двудомной крапивы, плоды японской софоры, цветки бузины, спорыш и тысячелистник. Все измельчают и перемешивают. Берут столовую ложку полученной смеси и заливают 200 мл кипятка. Настаивают 1 час и процеживают. Принимают на протяжении дня готовый настой от 2 до 3 раз в сутки.
- Смешивают цветы бузины, цветки календулы, траву тысячелистника, листья мяты, тополиные почки, череду и хвощ полевой. Измельчают, после чего берут столовую ложку сбора и заливают стаканом кипятка. Накрывают крышкой и оставляют на один час для настраивания. Процеживают. Готовое средство можно принимать каждые 3 часа по 100 мл на протяжении дня.
- Для очищения кровеносных сосудов эффективным является бадан толстолистный. Берут сухие листья этого растения в количестве 2 столовых ложек. Насыпают в термос и заливают стаканом кипятка. Оставляют настаиваться в течение ночи, после чего процеживают и добавляют ложку меда. Пьют натощак по утрам.
- Для очищения кишечника и выведения токсинов используются горькие травы. Это очень важно при васкулите. Берут любую горькую траву. Это может быть бессмертник, полынь, пижма. В количестве 2 столовых ложек засыпают в термос смесь, после чего заливают литром кипятка. Настаивают 2 часа, процеживают. Готовый настой необходимо пить остуженным. При этом разводят его в комбинации один к одному с водой. Можно брать по полстакана концентрированного настоя и воды. Принимают средство за полчаса до еды 2 раза в день.
- Зеленый чай используется для выведения плохого холестерина, укрепления сосудистой стенки и улучшения функциональных особенностей миокарда. Пьют такой чай 3 раза в день. Для лечебного эффекта делают его достаточно крепким. Принимать надо каждый раз по одному стакану напитка. В сочетании с другими народными средствами удается добиться большей эффективности. Курс лечения чаем неограничен.

Последствия
Васкулит сам по себе может быть еще не таким опасным, куда серьезнее осложнения, которые он может повлечь за собой. Здесь всё зависит от того, какой орган оказался поражен. Также решающую роль играет вид недуга. Если патология затронула коронарные сосуды, возможно развитие инфаркта и сердечной недостаточности. При локализации в шейных артериях возникает инсульт. Язва и перитонит становятся следствием поражения мелких сосудов ЖКТ.
Профилактические меры направлены на предотвращение развития болезни, а также ускоренное выздоровление с минимальной вероятностью развития осложнений.
Что необходимо для профилактики:
- Избавиться от стрессовой ситуации либо выработка нейтрального отношения к негативным факторам, с которыми приходится сталкиваться.
- Не принимать самостоятельные качественные препараты.
- Отказаться от употребления алкоголя и курения.
- Сбросить вес, если имеются лишние килограммы.
- Двигаться как можно больше.
- Отказаться от вредных продуктов питания.
- Употреблять пищу, богатую витаминами и микроэлементами.

Особенности лечения за рубежом
Первое, чему уделяют внимание, это противовоспалительная терапия. В целом делят терапевтический процесс на два этапа. На первом снимают воспаление, а на втором этапе осуществляют профилактику рецидива. Продолжительность лечения зависит от степени тяжести и конкретного вида заболевания. Многим пациентам удается добиться стойкой ремиссии, тогда как у других наблюдается хроническое течение с периодами ремиссии и обострений.
Заграницей применяют кортикостероидные препараты, такие как Преднизолон или Метилпреднизолон. Форма выпуска — ампулы и таблетки. Считается, что эти медикаменты подавляют воспаление, снижают выраженность симптомов. Дозировку подбирают индивидуально и стараются не лечить пациента слишком долго такими медикаментами, так как это чревато появлением побочных эффектов.

Иммуносупрессоры также широко распространены. Они подавляют воспаление. Их назначают, если лечение гормонами дало положительный эффект. Вместо них могут использоваться и цитостатики, такие как Азатиоприн и Метотрексат. Последнее время обширно начал применяться и Ритуксимаб для отдельных видов болезни. Основой для него выступает моноклональные антитела. Считается, что в указанной форме препарат безопасный и надежный, и его можно использовать длительно. Однако следует соблюдать меры предосторожности, если у человека имеется вирус гепатита В.
Российские пациенты могут лечить васкулита в пределах РФ. Но нередко они уезжают за границу. Стоимость такой терапии зависит от состояния здоровья, наличия сопутствующих заболеваний. Обычно клиники, которые принимают больных, предоставляют специальные контактные формы, в которые пациент вписывает данные болезни. Уже основываясь на этой информации, принимается решение об окончательной стоимости услуг.
В этом видео опытный врач рассказывает не только об этом опасном заболевании, но и о его симптомах и методах лечения.
Читайте также:


