Гидрокортизон при ревматоидном артрите
- 9 Августа, 2018
- Ревматология
- Арина Кляйн
Какая мазь при артрите действует эффективней всего? Современный фармацевтический рынок переполнен обезболивающими средствами местного назначения. В связи с этим простому обывателю довольно сложно выбрать препарат, который способен не просто снять имеющееся воспаление, но и существенно облегчить его общее состояние.
Особенности суставного заболевания
Прежде чем озвучить лучшие мази от артрита, следует рассказать, что представляет собой этот недуг.
Артритом называют воспалительное заболевание суставов. При развитии такой патологии пациента беспокоят не только характерные болевые ощущения, но и местный отек. Люди с подобным диагнозом жалуются на тугоподвижность в суставах, которая практически всегда усиливается ночью или же при смене погоды.
Очень часто артрит протекает в скрытой форме. Однако в период обострения такое заболевание длится очень долго, что доставляет пациентам огромный дискомфорт.
Почему возникает артрит?
Сказать однозначно, почему у того или иного человека развивается артрит, невозможно. Это связано с тем, что существует масса причин его возникновения:
- патологии костей;
- ушибы суставов, их травмы, различные повреждения связочного аппарата;
- чрезмерная физическая перегрузка;
- бактериальная, вирусная или грибковая инфекции;
- нарушенный обмен веществ;
- сильные иммунные нарушения;
- наследственная предрасположенность и пр.
Также упомянутое заболевание может возникнуть вследствие переохлаждения, лишнего веса, аллергии, курения, сидячего образа жизни, особенностей профессии (более всего подвержены массажисты, швеи, парикмахеры, строители, грузчики и др.).
Основные признаки воспаления суставов
Противовоспалительные мази при артрите используются очень часто. Благодаря таким препаратам, можно снимать даже очень сильные болевые ощущения, которые, кстати, могут развиваться постепенно, от года к году.
От артрита страдают и мужчины, и женщины. В утреннее время пациент может ощущать сильную и неприятную скованность в суставах. При этом они болят и хрустят, особенно во время движения или же при физической нагрузке.
Мази при артрите хорошо выручают человека, если этот недуг прогрессирует и сопровождается припухлостью суставов, увеличением их размера, а также местным перегревом и покраснением.
Что касается общего состояния, то при таком диагнозе человек нередко жалуется на слабость, затрудненное движение пораженной конечности, повышение температуры тела, боль при надавливании и озноб.
Какие существуют самые эффективные мази при артрите?
Прежде чем выбрать тот или иной противовоспалительный препарат при болях в суставах, необходимо понять, что лечению (до полного выздоровления) такое заболевание не поддается. Традиционная терапия артрита направлена лишь на замедление скорости прогрессирования болезни, а также облегчение симптомов. При этом следует учитывать, что любые противовоспалительные препараты местного назначения требуется использовать на протяжении длительного времени.
Так какие мази при артрите самые лучшие? Специалисты, а также пациенты, имеющие подобную проблему, выделяют следующие средства:
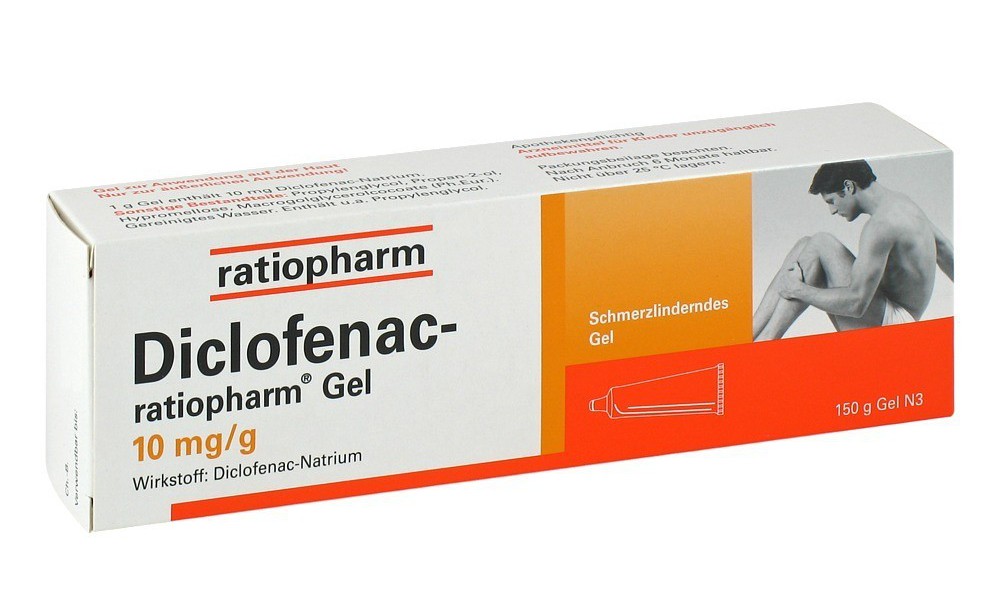
Активным веществом этого препарата является диклофенак. В связи с этим он обладает анальгезирующими и противовоспалительными свойствами.
Такая мазь при артрите действует очень эффективно. Ее можно использовать не только при суставных болях, но и прибегать к местному лечению при следующих состояниях:
- отечность и воспаление, наблюдаемых при травмах и ревматических заболеваниях;
- болевых синдромах в спине, возникающих вследствие дегенеративных патологий позвоночника;
- мышечных болях, возникающих из-за перенапряжения, ушибов, растяжения, травм и пр.

Режим дозирования местного геля
Дозировка такого медикамента зависит от размера болезненной зоны. Обычно она составляет 2-4 г, что соответствует размеру вишни. Длительность терапии местным обезболивающим средством зависит от показаний, а также отмечаемого эффекта.
Противовоспалительный препарат
Длительность лечения такой мазью зависит от эффективности и показаний. При этом необходимо помнить, что спустя две недели после начала применения местного средства пациент должен обязательно проконсультироваться с врачом.
Способ применения гидрокортизоновой мази
Гидрокортизоновая мазь при артрите используется не очень часто. Это связано с тем, что такой препарат является гормональным. Однако врачи утверждают, что при местном нанесении подобный медикамент не оказывает системного влияния на организм человека. При этом они оговариваются, что применять его на протяжении длительного времени крайне не рекомендуется.
Согласно инструкции, гидрокортизоновую мазь необходимо наносить только на болезненные участки тела. Слой препарата должен быть тонким. Чтобы значительно усилить эффект медикамента, специалисты советуют использовать окклюзионные повязки.
Применять этот медикамент желательно до трех раз в день. Длительность курса терапии гидрокортизоновой мазью определяется врачом в индивидуальном порядке. При этом гидрокортизон не следует использовать при артрите дольше двух недель.
Этот препарат является нестероидным противовоспалительным лекарственным средством. Его действующим веществом является кетопрофен, что придает ему выраженные анальгезирующие свойства.
При местном использовании упомянутая мазь очень медленно всасывается и при этом не кумулируется в организме больного.

Кстати, кроме артрита, рассматриваемый медикамент может применяться и при таких состояниях, как:
- болевые ощущения в мышцах ревматической и неревматической природы;
- болезни опорно-двигательного аппарата, в том числе ревматизм, радикулит, ишиас, подагра, суставной синдром, остеохондроз, артрит, остеоартроз, спондилоартрит, люмбаго и пр.;
- посттравматические воспаления мягких тканей.
Инструкция по применению местной мази
Гепариновая мазь: особенности и способ применения
При ревматоидном артрите гепариновая мазь проявляет себя очень эффективно. В процессе ее использования хорошо рассасываются не только отеки и инфильтраты, но и расширяются сосуды.
Имея противовоспалительные свойства, упомянутый медикамент применяется не только при артрите (с целью снятия болевых ощущений и устранения других, характерных для заболевания симптомов), но и при таких патологиях, как тромбофлебит, лимфостаз, варикозное расширение вен и пр.
Для достижения терапевтического эффекта гепариновую мазь достаточно использовать в количестве 3-5 см. При этом ее необходимо втирать в пораженный сустав, а если требуется, то применять повязку.
Какая согревающая мазь при артрите является самой лучшей? Этот вопрос задает довольно большое количество людей, страдающих от упомянутого недуга. И это ничуть не удивляет, ведь среди имеющегося разнообразия противовоспалительных препаратов очень сложно найти тот единственный медикамент, который поможет не только избавиться от болевых ощущений, но и усилить местное кровообращение, снять припухлость, воспаление, согреть, устранить спазмы и пр.
- Нонивамид.
- Никобоксил.
Таким образом, комплексное воздействие двух активных веществ упомянутого препарата позволяет устранить мышечные боли и улучшить подвижность больных суставов.

Эффективно ли лечение артрита мазями?
Многие люди, имеющие проблемы с суставами, в частности такое заболевание, как артрит, ошибочно полагают, что его можно вылечить, используя только местные противовоспалительные и обезболивающие мази. Разумеется, такие препараты приносят облегчение, снимают боль и воспаление. Однако лечить этот недуг, применяя лишь анальгетики, неправильно.
Большинство специалистов утверждают, что главным методом терапии артрита является гимнастика. Только выполняя ЛФК, пациент сможет улучшить подвижность своих суставов, а также укрепить мышечно-связочный аппарат. При этом необходимо помнить, что физкультура при таком диагнозе не должна вызывать сильных болевых ощущений.
Если артрит проявляется не только тугоподвижностью сочленений, но и другими симптомами, в том числе воспалением и болью, то врачи подбирают нестероидные средства, которые обязательно содержат в себе такие вещества, как ацетилсалициловая кислота, индометацин, диклофенак или бруфен. Как правило, лечение упомянутыми препаратами осуществляется длительно, то есть не курсами, а годами.
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Достоинства этого направления лечебной программы при ревматоидном артрите следующие:
- большая целенаправленность терапии;
- большая биодоступность препарата по отношению к патологическому очагу;
- экономия лекарственных средств общего действия;
- улучшение общей переносимости терапии;
- возможность замены противопоказанных препаратов общего действия;
- уменьшение отрицательных взаимодействий и побочных эффектов лекарственных средств.
4.1. Внутрисуставное введение лекарственных средств
Показания к внутрисуставному введению глюкокортикоидов:
- РА в особо активной форме в одном или нескольких суставах;
- вовлечение в патологический процесс при РА лишь 1-3 суставов;
- отсутствие положительной динамики со стороны суставов при лечении НПВС и другими препаратами;
- начальные признаки развития контрактуры в пораженном суставе;
- необходимость внутрисуставного введения глюкокортикоидов в целях предотвращения возникновения боли и сокращения сроков реабилитации после применения ортопедических мероприятий.
Для внутрисуставного введения используются следующие препараты: суспензия гидрокортизона, кеналог (триамцинолон продленного действия), дексон, метипред, депо-медрол, трикорт, флостерон, дипрофос.
Гидрокортизон — вводится внутрисуставно 1 раз в 7 дней, в большие суставы в одну инъекцию вводят 50-125 мг, в средние — 25-50 мг, в мелкие — 5-10 мг, за курс в один и тот же сустав делается 3-5 инъекций.
Кеналог — вводится 1 раз в 2-8 недель 10-20 мг в 1 крупный сустав, возможно введение в дозе 40 мг.
Метипред — вводится в крупные суставы в дозе 40 мг, дексон — 8 мг, трикорт — 10-40 мг.
Указанные препараты вводятся в сустав 1 раз в 7 дней, на курс — 3 инъекции.
Депо-медрол — суспензия метилпреднизолона. ацетата продленного действия, вводится 1 раз в крупные суставы — 20-80 мг, в средние — 10-40 мг, в мелкие — 4-10 мг.
Флостерон — в коленные, голеностопные, плечевые суставы вводится по 1 мл, в локтевые, лучезапястные — по 0.5 мл, в пястно-фаланговые и межфаланговые — по 0.25 мл. Эффект при введении флостерона наступает на следующий день и сохраняется в среднем около 17 дней.
Аналогом синтетического глюкокортикоида флостерона является дипрофос (США). Повторные инъекции делаются с интервалом от 1 до 3 недель. Считается, что эффект внутрисуставного введения флостерона близок к эффекту признанного эталона внутрисуставных глюкокортикоидов — кеналога.
В случае отсутствия эффекта от внутрисуставного введения глюкокортикоидов возможно совместное введение гидрокортизона и циклофосфамида (разовая доза введения в крупные суставы — 200 мг, в средние — 100 мг, в мелкие — 50 мг).
Для усиления терапевтического действия вводимых внутрисуставно глюкокортикоидов рекомендуется предварительно промыть сустав стерильным физиологическим раствором до чистых промывных вод, после чего в полость сустава через ту же иглу ввести глюкокортикоиды. Для предупреждения сухости в суставе в полость сустава вводят 5 мл гемодеза (И. А. Бакеева, 1988).
Предлагается также внутрисуставное введение иммобилизованного в липосомы гидрокортизона (И. М. Ганджа, 1988 ). Иммобилизация гидрокортизона в липосомы повышает терапевтическое действие его, удлиняет действие препарата по сравнению со свободным гидрокортизоном и кеналогом. Липосомная форма гидрокортизона вводится в сустав однократно в дозе 0.5-1 мл. Концентрация гидрокортизона в этом случае составляет 10-15% той, которая используется при введении свободного гидрокортизона.
Ф. Ш. Бахтиозин (1988) рекомендует комбинированное введение в сустав следующей смеси лекарств:
- тримекаин или новокаин 1% — 10 мл,
- гидрокортизон — 50 мг,
- кеналог — 40 мг,
- метипред (метилпреднизолон) — 40 мг,
- контрикал — 20,000 ЕД или трасилол — 40,000 ЕД,
- 15% водный раствор ПВП — 5-10 мл.
Введение этой смеси вызывает у больных пролонгированное болеутоляющее, противовоспалительное, лубрикационное действие РА, особенно при противопоказаниях к физиотерапии и санаторно-курортному лечению.
Возможные осложнения при внутрисуставном введении глюкокортикоидов:
- опасность занесения инфекции в сустав, активизация “дремлющей” инфекции, развитие инфекционного артрита;
- повреждение внутрисуставного хряща, катаболическое влияние на хрящ глюкокортикоидов;
- возникновение асептических некрозов.
О. И. Лебедева (1994) подчеркивает, что внутрисуставные инъекции глюкокортикоидов следует проводить по возможности реже. Хороший эффект после однократной инъекции является указанием для прекращения последующих введений.
Противопоказания к внутрисуставному введению глюкокортикоидов:
- инфекция в самом суставе или тканях, его окружающих;
- резко выраженная деформация сустава;
- поражение тазобедренных суставов;
- отсутствие терапевтического эффекта от данного метода лечения (дальнейшее введение глюкокортикоидов внутрисуставно не проводится).
Орготеин (пироксинорм, супероксидцисмутаза) — фермент супероксиддисмутаза является антиоксидантом, получен из печени крупного рогатого скота; представляет собой металлопротеид (содержит цинк и медь). Выпускается в виде порошка, который перед инъекцией растворяется изотоническим раствором натрия хлорида.
В основе применения препарата при РА лежит следующее. Физическими медиаторами воспаления являются активированные радикалы кислорода (особенно супероксидный O2 — и гидроксид-ный ОН — ), которые вырабатываются нейтрофилами и макрофагами в процессе фагоцитоза. Супероксиддисмутаза тормозит перекисное окисление липидов, а также образование свободных радикалов, в результате воспаление суставов ослабевает. Кроме того, проявляется умеренное иммунодепрессантное действие.
Орготеин вводят внутрисуставно в коленные суставы 8 мг 1 раз в неделю, курс лечения — 4-6 инъекций. По сравнению с гидрокортизоном эффект курсового лечения более длительный — до полугода.
Лекарственная синовэктомия — неоперативная деструкция воспаленной оболочки путем однократного введения в полость сустава химически активного или радиоактивного вещества, способного вызвать разрушение синовиальной ткани.
Показания: упорный хронический синовит крупных суставов (чаще всего коленных), не поддающийся обычной терапии.
Для лекарственной синовэктомии чаще всего применяют осмиевую кислоту (исключительно для коленных суставов).
После пункции сустава аспирируют его содержимое, затем в полость сустава вводят 10 мл 2 % раствора лидокаина, далее 10 мл 1% раствора осмиевой кислоты и затем 40 мг кеналога или мети-преда. Эффект сохраняется в течение 6-12 месяцев.
Побочные эффекты: резкая болезненность, возможность повреждения суставногЪ хряща, свищи по ходу пункционного канала.
Существует и метод радиоактивной синовэктомии путем введения в сустав радиоактивного иттрия, однако этот метод не получил широкого распространения в связи с развитием отдаленных осложнений, обусловленных радиоактивностью.
Внутрисуставно могут вводиться и другие лекарственные средства:
- ингибиторы протеолитических ферментов — контрикал 20,000 ЕД или трасилол 40,000 ЕД (тормозится выход и ингибируется действие лизосомальных протеолитических ферментов, что способствует купированию синовита);
- препараты базисной терапии: цитостатик циклофосфамид 100-200 мг в зависимости от величины суставов, на курс — 3-5 инъекций с недельный интервалами. В 1966 г. Levis и LifF предложили внутрисуставно вводить соли золота по 50 мг 1 раз в неделю;
- димексид 20% — 5 мл (проявляется болеутоляющее и противовоспалительное действие);
- соматостатин (гормон гипоталамуса, ингибирующий продукцию соматотропина) — 750 мкг 1 раз в 2 недели, 6 инъекций (противовоспалительное и болеутоляющее действие) (Bogliolo, 1993).
Г. П. Матвейков (1988) предложил индивидуальный подход к внутрисуставному введению лекарств у больных ревматоидным артритом:
- показания для введения контрикала: высокая активность гиа-луронидазы в синовиальной жидкости;
- показания для введения орготеина: низкая активность фермента антиоксидантной системы в синовиальной жидкости;
- показания для введения циклофосфамида: высокое содержание ревматоидного фактора в-синовиальной жидкости и фагоцитов.
Все указанные препараты вводятся вместе с гидрокортизоном, а при высокой активности — с метипредом, кеналогом (в половинной дозе).
4.2. Локальная накожная терапия ревматоидного артрита (без проникновения в сустав)
4.2.1. Аппликации мазей
Применяются аппликации на суставы мазей, содержащих НПВС (индометациновая, бутадионовая, вольта ре новая мазь или гель). Могут применяться также другие болеутоляющие мази (финалгон и др.).
4.2.2.Применение димексида
Применение димексида (диметилсульфоксида, ДМСО) явилось значительным достижением в местной терапии болезней суставов. Препарат обладает следующими свойствами:
- проявляет быстрый местный противовоспалительный эффект, хорошо переносится и может назначаться неопределенно длительное время;
- снижает уровень провоспалительных простагландинов и подавляет -фагоцитоз;
- способен глубоко проникать в ткани при наружном (накожном) применении (димексид обнаруживается в полости сустава, периартикулярных тканях, мышцах);
- способен проводить через неповрежденные ткани (кожу) лекарственные препараты (особенно низкомолекулярные), которые также обнаруживаются в полости сустава;
- введенный в сустав вместе с глюкокортикоидами усиливает их лечебный эффект;
- примененный местно (внутрисуставно и даже накожно), вызывает также общий противовоспалительный эффект и способствует усилению направления других препаратов в воспаленные органы (ткани);
- обладает антифиброзным действием, что используется для лечения контрактур.
Для аппликаций на больной сустав димексид применяется в виде 30-50% раствора (разводить можно кипяченой, дистиллированной водой). Льняную салфетку смачивают в растворе димексида, слегка отжимают, кладут на больной сустав, прикрывают полиэтиленовой пленкой, сверху можно положить небольшой слой ваты, нетуго забинтовать. Вначале продолжительность процедуры составляет около 10-15 мин, в дальнейшем при отсутствии жжения, зуда, пузырей ее можно увеличить до 20-30-120 мин.
Для усиления эффекта димексида к нему добавляют анальгин 25 мг на 1 мл раствора, гепарин 250 ЕД на 1 мл раствора, гидрокортизон 0.75 мг на 1 мл раствора.
Можно применять также аппликации димексид-бутадионовые, димексид-индометациновые, димексид-вольтареновые. Для этого вначале на сустав наносится тонкий слой указанной мази, затем накладывается салфетка, смоченная 30-50% раствором димексида, и далее все выполняется, как было указано выше.
И. И. Жаденов (1988) разработал способ локальной терапии РА с помощью накожных аппликаций следующего состава:
- циклофосфан — 200 мг,
- гидрокортизон —125 мг,
- 30-50% раствор диметилсульфоксида — 30-50 мл.
Компрессы с этой смесью накладывают на наиболее пораженный сустав на 2 ч ежедневно в течение 10 дней.
Можно проводить электрофорез димексида на больной сустав (25-30 мл 5% раствора) на фоне нестероидной противовоспалительной терапии.
Противопоказания к применению димексида:
- нарушение функции печени;
- катаракта;
- беременность;
- индивидуальная непереносимость димексида.
4.2.3. Локальная криотерапия
Локальная криотерапия при РА разработана В. С. Ковнацким и Л. Т. Пяй (1988).
Применяются следующие методы локальной криотерапии:
- криопунктура — прижигание болевых точек в области суставов и рефлекторных зон фреоном или парами азота из специальных пульверизаторов;
- криомассаж — проводится при помощи ледяного блока, заключенного в металлический или пластиковый стаканчик, или струей воздуха, охлажденного в жидком азоте до —160 °С. Охлажденный воздух поступает в шланг, который перемещается над суставом со скоростью 6 м/с в течение 5-10 мин. Процедура проводится 1-2 раза в день. Курс криотерапии длится 10-20 дней.
За 1 сеанс можно провести криотерапию 1-4 суставов. После процедуры обязательна физическая нагрузка.
Механизм положительного действия криотерапии:
- вазодилатация;
- анальгезия;
- противовоспалительный эффект.
4.2.4. Локальная иглотерапия
Применяется локальная иглотерапия с воздействием на БАТ в области суставов.
Разработана также методика введения тималина в БАТ внут-рикожно 2-5 мг, курс лечения — 8-10 процедур.
4.2.5. Лечение бишофитом
Бишофит — это естественный минерал в виде рассола или твердых солей. Для получения лечебного рассола бишофита пресную воду закачивают в скважину, где происходит насыщение воды бишофитной солью. Бишофит залегает на глубине 1000-1700 м в районах Волгограда, Саратова, Прикаспия.
В состав бишофита входят магния хлорид, магния бромид, кальция сульфат, кальция хлорид, кальция гидрокарбонат, калия хлорид, натрия хлорид. Бишофит содержит также большое количество микроэлементов брома, йода, меди, железа, кремния, рубидия, цезия, молибдена, титана, лития.
Механизм действия бишофита при РА: наличие магния и большого количества других микроэлементов обеспечивает противовоспалительное, рассасывающее и сосудорасширяющее действие.
Методика наложения компресса с рассолом бишофита: сустав согревают синей лампой или грелкой в течение 5 мин. На блюдце наливают 20-30 г подогретого до 38-40 “С бишофита и, смачивая пальцы рассолом, слегка втирают в больное место в течение 3-5 мин, затем оставшимся рассолом пропитывают марлю, накладывают на сустав, накрывают вощеной бумагой и укутывают. Компресс держат 8-10 ч. Курс лечения — 12 процедур, через 2-3 месяца проводится повторный курс. Показания для ванн те же, что и для компрессов. Однако следует заметить, что бишофит наиболее эффективен при остеоартрозах.
Показания для бишофитных компрессов:
- умеренно активный РА с умеренными болями в суставах;
- сочетание РА с деформирующим остеоартрозом.
Бишофитные ванны могут быть общими и локальными (для рук, ног).
Методика бишофитной общей ванны : на 1 ванну (200 л) требуется 4 л рассола в разведении 1:50, температура рассола 36-37 °С. Продолжительность ванны 10-20 мин, назначается она через день. Курс лечения — 10-12 процедур.
- недостаточность кровообращения II-III ст.;
- выраженная ИБС;
- выраженная активность ревматоидного артрита.
Методика бишофитной местной ванны — см. в гл. Лечение первичного деформирующего остеоартроза”.
Выпускаются мази, содержащие бишофит.
4.2.6. Чрескожная электроанальгезия
Чрескожная электроанальгезия может быть применена при сильных болях в суставах. Используются портативные приборы — электроанальгезирующие аппараты, в частности, «ЧЭНС” (чрескожный электронейростимулятор).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
- Общая классификация препаратов для суставов
- Нестероидные противовоспалительные средства (НПВС)
- Неселективные НПВС
- Селективные НПВС
- НПВС с преимущественно обезболивающим эффектом
- Хондропротекторы
- Кортикостероиды
- Лекарства для внутрисуставного введения
- Заменители внутрисуставной жидкости
- Глюкокортикоиды для введения в сустав
- Применение данных лекарств при артрите и артрозе
- Лечение артроза препаратами
- Медикаментозное лечение артрита
Из первой части этой статьи вы узнаете, какие современные препараты рекомендуют специалисты при патологии суставного аппарата. Во второй части описаны схемы лечения наиболее распространенных суставных заболеваний – артроза и артрита.
Назначение любых средств, контроль за дозировкой и продолжительностью лечения осуществляют терапевт, ортопед-травматолог, ревматолог.

Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
(если таблица видна не полностью – листайте ее вправо)
Глюкокортикоидные гормоны общего действия:
Восстановление суставного хряща, предотвращения его разрушения
Хондропротекторы общего действия
Хондропротекторы для внутрисуставного введения
Глюкокортикоиды для внутрисуставного введения
Заменители внутрисуставной жидкости
Специальные (базисные) препараты при ревматоидном артрите
Регуляторы иммунной системы
Все средства из класса нестероидных противовоспалительных (их обозначают аббревиатурой НПВП или НПВС) оказывают следующее воздействие при лечении:
Главное предназначение НПВП – симптоматическая терапия: они быстро (в течении нескольких часов после приема) ликвидируют симптомы болезни, но лишь частично устраняют причины ее возникновения. Поэтому их прием часто комбинируют с другими препаратами для лечения суставной патологии (например, с глюкокортикоидами, хондропротекторами). Согласно существующим международным протоколам лечения, НПВП включены в схемы терапии всех заболеваний суставов, сопровождающихся воспалительным или болевым синдромом.
Механизм противовоспалительного действия нестероидных препаратов состоит в блокировке фермента циклооксигеназы (ЦОГ). Он участвует в образовании веществ, которые поддерживают воспалительный процесс (медиаторы воспаления).
В организме человека существует два вида фермента циклооксигеназы: ЦОГ-1 и ЦОГ-2. Первая вырабатывается в желудке и отвечает за защиту его слизистой оболочки, вторая – синтезируется в очагах воспаления. Неселективные НПВС блокируют оба вида фермента. Они высокоэффективные, но часто вызывают побочные эффекты со стороны пищеварительной системы (гастрит, язвенная болезнь).
Основные представители неселективных НПВП приведены в таблице. Знаком плюс (+) отмечены существующие формы выпуска препаратов.
(если таблица видна не полностью – листайте ее вправо)
Препараты, избирательно блокирующие фермент ЦОГ-2, называют селективными. При лечении ими противовоспалительное воздействие менее выражено, но количество побочных эффектов меньше, по сравнению с неселективными НПВС. Действие этих средств продолжительное – в течении суток после введения лекарства.
Основные представители препаратов этой группы приведены в таблице. Знак плюс (+) – существующие формы выпуска
(если таблица видна не полностью – листайте ее вправо)
Противовоспалительные средства нестероидной группы, обладающие высокими обезболивающими свойствами, называют ненаркотическими анальгетиками. Главное показание к применению – выраженная боль в суставах при незначительных проявлениях воспаления.
Основные препараты этой группы представлены в таблице. Знак плюс (+) указывает на существующие формы препарата.
(если таблица видна не полностью – листайте ее вправо)
Средства, восстанавливающие пораженный гиалиновый хрящ суставов, называются хондропротекторами. При их применении:
- отсутствует противовоспалительный и обезболивающий эффект в лечении;
- лечебное действие наступает постепенно, за счет восстановления поврежденных участков хрящевой ткани;
- наблюдается выраженный профилактический эффект – предотвращается разрушение суставного хряща;
- необходим продолжительный прием (3–5 месяцев).
В состав хондропротекторов входят вещества, образующие гиалиновый хрящ сустава: хондроитин и глюкозамин. Первый – главное строительное вещество хряща, поддерживающее его структуру; второй – основа для выработки внутрисуставной жидкости.
Хондропротекторы могут быть однокомпонентными (содержат либо хондроитин, либо глюкозамин) и комбинированными (содержат оба вещества). Эффективность комбинированных форм выше, чем однокомпонентных.
Основные хондропротекторы представлены в таблице. Знак плюс (+) указывает на существующие формы препарата.
(если таблица видна не полностью – листайте ее вправо)
При тяжелых воспалительно-разрушительных процессах в суставах необходимы препараты с мощным противовоспалительным действием. Таким больным вводят глюкокортикоиды (стероидные гормоны надпочечников). Их противовоспалительный эффект сильнее, чем у НПВС, но и побочные эффекты более серьезные (привыкание, угнетение функции надпочечников). Поэтому глюкокортикоиды, как и любые другие препараты, должен назначать врач по строгим показаниям при постоянном контроле дозы.
(если таблица видна не полностью – листайте ее вправо)
Если болит один сустав (например, коленный или плечевой), целесообразно введение препаратов непосредственно в очаг поражения – в полость сустава. Этим достигается максимальная концентрация лекарства именно в том месте, где оно необходимо для эффективного лечения, снижается риск побочных эффектов. Такие инъекции выполняет только опытный врач ортопед-травматолог или хирург.
Самые дорогостоящие препараты для лечения патологии суставов – заменители суставной жидкости. В их основу входит гиалуроновая кислота.
Главное показание для использования – артроз. Даже при запущенных формах этой болезни достигается устойчивый лечебный эффект. Действие гиалуроновой кислоты на сустав комплексное: происходит восстановление хряща; уменьшение воспаления; создание жидкой среды в суставной полости, что смягчает движение трущихся поверхностей.
Наиболее часто используемые специалистами средства на основе гиалуроновой кислоты:
Четыре механизма лечебного действия гормональных противовоспалительных средств на компоненты сустава:
Благодаря этим эффектам внутрисуставные инъекции глюкокортикоидов не только облегчают состояние больных артрозом и разными видами артрита, но и улучшают состояние суставного хряща.
Наиболее эффективные препараты:
Две наиболее распространенные болезни суставов: артроз и артрит. Первая патология – это разрушение хрящевой ткани, вторая – ее воспаление.
Медикаментозное лечение артроза зависит от фазы и стадии заболевания. Общая тактика представлена в таблице:
(если таблица видна не полностью – листайте ее вправо)
Артрит – любое воспаление в суставе. Чаще всего он бывает:
- Реактивным (ответ сустава на любые изменения в организме: травму, инфекции, аллергию).
- Ревматоидным (заболевание носит соответствующее название – ревматоидный артрит).
- Псориатическим (при псориазе).
- Подагрическим (при подагре).
При артритах для лечения рекомендуются следующие лекарственные средства:
Бесконтрольное лечение любыми препаратами снижает их эффективность, повышает риск возникновения побочных эффектов и может ухудшить течение заболевания и его прогноз.

Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как остановить подагрический артрит, пока он не остановил вас?

Недуг современного общества – подагра, относящаяся к группе заболеваний обмена веществ. Болезнь характеризуется длительным и упорным течением и способна спровоцировать тяжелые деструктивные процессы в суставах.
Здесь и стоит впервые упомянуть истинного врага человечества – подагрический артрит.
Воспалительное проявление подагры или подагрический артрит развивается в процессе скопления кристаллов мочевой кислоты в суставах, что впоследствии оказывает разрушительное действие на околосуставные ткани и гиалиновый хрящ.
Если более подробно, то перечень патологических изменений, сопровождающих развитие недуга, последовательно включает:
- увеличение количества мочевой кислоты в крови;
- скопление ее кристаллов в суставах;
- раздражение, последующее повреждение структуры суставов и запуск воспалительного процесса;
- постепенное развитие последствий;
- появление околосуставных опухолевидных разрастаний.
Чаще всего поражаются пальцы ног, могут пострадать кисти и пальцы рук. Подагрический артрит коленного, локтевого и голеностопного суставов встречается крайне редко, а тазовую область и плечи болезнь и вовсе не затрагивает.
Причины развития заболевания до конца пока не выявлены. Однако доказано, что на возникновение и течение болезни значительно влияет наследственный фактор, а также метаболические процессы в организме.
Среди явно негативных факторов, своеобразных пусковых механизмов:
- малоподвижный образ жизни (провоцирует в организме развитие явлений застойного характера);
![]()
- ожирение (замедляет метаболизм);
- избыточное употребление спиртных напитков, кофе, чая, шоколада (оказывает негативное влияние на обменные процессы);
- нерациональное питание, а именно прием в пищу большого количества мяса и мясных продуктов;
- систематическое переохлаждение конечностей.
- прием лекарственных препаратов (цитостатиков, диуретиков и пр.);
- наличие сопутствующих заболеваний (почечной, сердечной недостаточности, гормональных отклонений и др.).
Кроме традиционных острой и хронической форм подагрического артрита выделяют также:
- Ревматоидоподобную, течение которой характеризуют ее собственной длительностью. Воспалительный процесс развивается в области лучезапястных, пястно-фаланговых и межфаланговых суставов.
- Псевдофлегмонозную, при которой поражается лишь один сустав (крупный или средний). Наблюдаются местные или общие реакции организма: отечность, покраснение кожного покрова в области и за пределами сустава, гиперлейкоцитоз, лихорадка.
- Подострую, характеризующуюся неявной клинической симптоматикой. Поражение сосредоточено в зоне большого пальца стопы.
- Астетическую, для которой свойственно небольшое покраснение кожи, отсутствие припухлости, средняя степень болезненности пораженной области.
- Периартритическую. В этом случае воспалительный процесс распространяется на бурсы и сухожилия, локализированные в области неповрежденных суставов.
Развивающаяся болезнь включает три следующие стадии:
- Латентную (повышается содержание молочной кислоты, скапливаются соли в области костных и хрящевых тканей и суставных сумках). Симптомы чаще всего отсутствуют.
- Острую, при которой наблюдаются сильные боли, воспаляются суставы и прилегающие ткани.
- Хроническую, характеризующуюся длительными промежутками ремиссии.
Первые симптомы подагрического артрита носят острый характер.
- болевые ощущения в области сустава;
- покраснение кожи;
- усиление болезненности пораженной зоны при движении;
- повышение температуры тела.
Через несколько дней острая симптоматика снижает свою выраженность практически до полного исчезновения дискомфорта.
На этой стадии могут проявляться следующие симптомы:
- формирование тофусов (подкожных образований) в зоне поврежденного сустава, их прорывание;
- увеличение длительности периода обострения недуга;
- уменьшение интервалов между приступами;
- разрушение структуры гиалинового хряща и развитие хронической формы болезни.
На последнем этапе развития артрита кожа в области больных суставов становится грубой, сухой, может появиться зуд.
Подвижность конечностей в значительной степени ограничивается по причине деформации костной и хрящевой тканей и прогрессирования артроза суставов.
Ключевым моментом при диагностировании недуга является обнаружение солей уратов в синовиальной жидкости суставов.
Кроме этого, проводится биохимический анализ крови и анализ мочи с целью оценки количества мочевой кислоты. Также исследованию может подвергаться содержимое тофуса.
В случае длительного течения заболевания назначается рентгеновское исследование. При положительном результате на снимке наблюдаются дефекты костей, деструкция хряща, пробойники.
Лечение подагрического артрита преследует ряд целей:
- нормализация обмена веществ в организме больного;
- купирование острой формы заболевания;
- восстановление функциональности пострадавших внутренних органов;
- лечение хронического заболевания.
Комплекс мер по борьбе с болезнью, в первую очередь, включает медикаментозную терапию:
- противоподагрические средства для устранения боли и активизации процесса выведения уратов;
- НПВП (Диклак, Вольтарен, Мовалис и пр.) в целях снятия отечности, воспаления и болевого синдрома;
- глюкокортикостероиды (гидрокортизон) в случае сильной боли, вводятся однократно в пораженную зону.
По мере стихания симптомов острой формы назначается базисная терапия:
- колхицин (при обострениях);
![]()
- урикодепрессанты (для устранения тофусов и нормализации синтеза мочевой кислоты);
- противовоспалительные иммуномодуляторы (повышают эффективность урикодепрессантов);
- урикозурические препараты (для ускорения процесса выведения мочевой кислоты);
- энтеросорбенты (поддерживают функциональность печени);
- мочегонные.
В лечении подагрического артрита не обойтись без физиотерапевтических и аппаратных процедур. В период обострения заболевания назначается электрофорез и ультрафиолетовое облучение.
На стадии ремиссии – грязевые аппликации, употребление минеральных вод, радоновые и бромовые ванны.
Беря во внимание тот факт, что одной из причин развития заболевания является неправильное питание, полностью излечиться от недуга без следования некоторым диетическим правилам невозможно.
- пить много минеральной воды, зеленого чая (2-4 литра – суточная норма);
![]()
- питаться дробно и часто;
- исключить прием алкогольных напитков;
- потреблять не более 150-170 грамм мяса, рыбы или домашней птицы в сутки;
- забыть о морепродуктах, жирных сортах рыбы и субпродуктах;
- налегать на кисломолочные продукты, сухофрукты, овощи, крупы, нежирные сорта рыбы, фрукты и травяные чаи.
В целях эффективного лечения пациенту следует обратить пристальное внимание на свой вес. В случае его повышения нужно заняться собой.
Соблюдайте диету, больше времени проводите на свежем воздухе, чаще посещайте баню (сауну), регулярно делайте разминку и не забывайте про лечебную гимнастику.
Параллельно с основной терапией можно помочь себе и народными средствами:
- Отвар из шелухи лука. Стакан шелухи заливаем литром кипятка и ставим на огонь на ¼ часа, затем процеживаем и принимаем по ½ стакана несколько раз в день.
- Ромашка с солью. 2 ст. л. цветков ромашки заливаем стаканом кипятка и настаиваем 1,5 часа, затем ½ стакана смешиваем с солью (1 стакан) и водой (10 л.). Принимаем ванночки утром и вечером.
- Натираем больные места соленым салом.
Все осложнения, которые могут настигнуть больного, можно разделить на три группы:
- суставные (развитие процесса деформации сустава);
- почечные (возникновение мочекаменной болезни и подагрической почки, которые влекут за собой развитие артериальной гипертензии);
- другие осложнения (образование тофусов в других тканях и органах).
Прогноз в данном случае, в общем, благоприятный. Среди неутешительных факторов при развитии недуга:
- возраст до 30 лет;
- наличие стойкой гиперурикемии и гиперурикозурии;
- мочекаменная болезнь и инфекция мочевых путей;
- нефропатия в прогрессирующей стадии.
В 20-25% клинических случаев развивается уролитиаз.
Основополагающими профилактическими мерами в случае с подагрическим артритом являются:
- ведение здорового образа жизни;
- соблюдение диеты;
- контроль массы тела (исключение резких скачков в весе);
- повышение двигательной активности;
- организация режима труда и отдыха;
- борьба со стрессами.
Подагрический артрит – весьма серьезное заболевание, к развитию которого могут привести, на первый взгляд, пустяковые факторы.
За возникновением подозрений на недуг в обязательном порядке должны последовать своевременная диагностика и лечение, в противном случае дальнейшее течение заболевания может привести к окончательному обездвиживанию конечностей.
Читайте также:





