Гиперкератоз наружных половых органов
Лейкоплакия – это заболевание, для которого характерно ороговение слизистой оболочки и замещение ее тканями, сходными с эпидермисом кожи. Болезнь может поражать любые органы (рот, язык, щеки, шейку матки, половой член). У женщин во время менопаузы чаще всего встречается лейкоплакия наружных половых органов.
Заболевание относится к предраковым, потому важно как можно скорее диагностировать лейкоплакию и начать адекватную терапию.
Причины развития патологического процесса

Лейкоплакия – это реакция слизистой оболочки на раздражители. К ее появлению приводят следующие факторы:
- нейроэндокринные заболевания (нарушения работы желез внутренней секреции: гипотиреоз, поликистоз яичников, сахарный диабет, ожирение и пр.);
- хронические воспалительные процессы внутренних и наружных половых органов (герпес, ВПЧ);
- дисплазия маточной шейки;
- повреждения наружных половых органов;
- пренебрежение правилами личной гигиены;
- стрессы и психоэмоциональные перегрузки;
- снижение иммунитета;
- авитаминоз (в особенности недостаток витамина А);
- инсоляции;
- вредные привычки.
Описание заболевания

Лейкоплакия у женщин развивается в период менопаузы, т.е. когда прекратились менструации. В это время в организме происходит возрастная инволюция – это естественный процесс старения.
Уровень половых гормонов снижается, потому железы и ткани атрофируются, кожные и слизистые покровы становятся более сухими, теряется эластичность, повышается травматизация.
Лейкоплакия половых губ – это хронический рецидивирующий процесс. Развивается болезнь медленно, и вначале симптоматика не всегда заметна для женщины.
- плоская – очаг поражения имеет четкие границы, практически не выступает над поверхностью, похож на пленочку, которую нельзя убрать шпателем. Цвет – бело-серый. Поверхность у образования сухая и шереховатая;
- веррукозная – бляшки бело-желтого или серого цвета, возвышаются над слизистой. Либо бугристые наросты, похожие на бородавки, до 3 мм в высоту. Такая форма может развиваться на плоской лейкоплакии;
- эрозивная – разнообразные по ферме и величине эрозии, развиваются на месте двух предыдущих форм. Часто появляются трещины. Данная форма заболевания приносит боль и дискомфорт.
Развитие лейкоплакии можно приостановить, если назначить лечение или устранить действие провоцирующих факторов. В данном случае, заболевание регрессирует. Если оставить болезнь без внимания, постепенно формы лейкоплакии сменяют друг друга, и процесс перерастает в рак.

Лейкоплакия вначале протекает бессимптомно. В области клитора или малых половых губ появляются маленькие множественные белые пятна, похожие на налет.
Постепенно пятна подвергаются ороговению, их цвет меняется до серого с перламутровым оттенком. Очаг поражения увеличивается (большие половые губы, влагалище и пр.). Бляшки сливаются друг с другом, становятся толще.
Чем больше изменяется слизистая оболочка, тем сложнее протекает болезнь. Все это приводит к появлению патологических симптомов:
- нестерпимый зуд в области наружных половых органов, который увеличивается в ночное время и после мочеиспускания;
- чувство жжения;
- онемение и покалывания вульвы и клитора;
- боль во время полового акта.
Постепенно появляются эрозии и трещины, которые легко инфицируются. При наслоении бактериальной инфекции образуются очаги воспаления.
Симптомы заболевания меняют жизнь женщины: появляется бессонница, снижение работоспособности, депрессия и раздражительность.
Диагностика заболевания
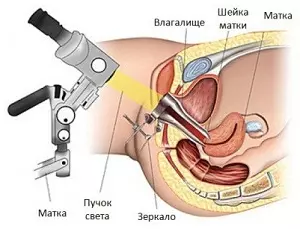
Кольпо- и вульвоскопия
Патологические проявления заставляют пациентку обратиться к гинекологу. Доктор проводит наружный осмотр и назначает дополнительные методы диагностики:
- кольпо- и вульвоскопия – осмотр слизистых оболочек влагалища и шейки матки под микроскопом. Данный метод позволяет исключить злокачественные новообразования;
- Шиллер-тест – окрашивание очага поражения раствором йода, участки лейкоплакии не закрашиваются и четко видны;
- мазок на микрофлору и онкоцитологию;
- биопсия – взятие образца пораженной ткани и обследование его под микроскопом. Самый точный метод диагностики лейкоплакии.
Дифференциальная диагностика проводится с сифилисом, кондиломами, папилломами, витилиго, нейродермитами, половым зудом, сахарным диабетом и др.
Лечение патологии

Терапия заболевания комплексная. Она включает в себя лекарственную помощь, физиолечение, диету, консультацию психотерапевта по требованию. Выбор методики осуществляют, основываясь на возраст пациентки, степень поражения и анамнез.
- Гормональные мази с гидрокортизоном или преднизолоном наносят на пораженные участки дважды в день в течение 1-2 недель.
- Гормональные препараты внутрь: эстраген-гестагенные (КОК) или эстрогены и андрогены. Такие лекарственные средства подбираются строго индивидуально. Некоторые из них: Жанин, Норколут, Логест, Три-Мерси.
- Противозудные мази местно применяются не более недели: Акридерм, Белодерм, Тридерм.
- Антигистаминные лекарственные средства можно употреблять и внутрь: Супрастин, Кларитин, Фенкарол.
- Если все перечисленное выше не купирует зуд и жжение, назначают новокаиновую блокаду (в условиях поликлиники или стационара).
- Мази или свечи с антибиотиками и антисептиками снимают воспаление, их назначают, если есть сопутствующая патологическая микрофлора: Банеоцин, Полижинакс, Эльжина, Пимафукорт.
- По рекомендации психотерапевта возможно использовать седативные препараты и транквилизаторы для лечения бессонницы и раздражительности.
- Комплексные витамины и микроэлементы в течение 2-3месяцев.
Физиолечение включает в себя ультрафонофорез лекарственными препаратами, бальнеотерапию и оксигенотерапию.
Если все перечисленное выше лечение не помогает, прибегают к хирургическому лечению. Для единичных участков лейкоплакии применяют:
- криодеструкцию – разрушение очагов жидким азотом;
- лазеротерапию – испарение их с помощью лазера;
- радионож или скальпель – радикальное иссечение пораженных участков.
Если поражение наружных половых органов обширное, прибегают к экстирпации вульвы. Такую операцию выполняют, используя обычный скальпель и радионож.
Общие правила поведения женщины при лейкоплакии:
- подмываться нужно теплой водой без мыла, можно использовать отвары успокаивающих трав (ромашка, календула);
- нижнее белье должно быть из натуральных тканей;
- во время сна лучше укрываться легким одеялом;
- не принимать горячие ванны;
- заниматься лечебной физкультурой;
- совершать прогулки на свежем воздухе;
- на время лечения отказаться от сауны, бассейна и пр.
Диета при лейкоплакии включает в себя нежирные сорта мяса и рыбы, молочные продукты, овощи и крупы. Нужно полностью исключить жареное, соленое, пряное, а также алкоголя. Употребляйте достаточное количество жидкости (не меньше 2 л в день).
Пациентки с лейкоплакией наблюдаются не только у гинеколога, но и у онколога. Обязательно нужно проходить осмотр у доктора не реже 2 раз в год, сдавать анализы и цитологию.
Прогноз

Прогноз при начальной форме лейкоплакии считается благоприятным. Такой вид заболевания часто подвергается регрессии. А вот с веррукозной и эрозивной формой все гораздо сложнее.
Они очень часто малигнизируются (приводят к раку). Потому очень важно как можно раньше обнаружить патологические симптомы и начать лечение болезни.
Методика доктора Герасимовой Ольги Павловны
Крауроз или дисплазия вульвы – это дистрофические поражения кожи и деформация наружных гениталий. Причины появления - воспалительные болезни вульвы, операционные вмешательства и наступление менопаузы.
Эта патология характеризуется атрофическими изменениями малых половых губ, вульвитом, клитора, стенозом влагалища. Для обнаружения болезни проводят различные диагностические процедуры:
- наружный осмотр;
- биопсия тканей, расположенных в районе вульвы;
- вульвоскопия.
При лечении болезни эффективны общая и местная гормонотерапия, физиотерапия. По показаниям проводится и вульвэктомия, назначается витаминотерапия.
Патология диагностируется преимущественно у пациенток в период менопаузы. Намного реже крауроз вульвы возникает у больных младше 30 лет. При этой патологии наблюдается разрастание соединительной ткани, провоцирующее деформацию наружных гениталий, ухудшение функций половых органов. При диагностировании недуга на начальной стадии предупреждается дальнейшее прогрессирование патологии. Одним из признаков болезни является гиперкератоз многослойного плоского эпителия.
Выделяют три стадии недуга. На первой стадии возникают перечисленные ниже признаки:
- отёчность женских половых органов;
- гипоксия соответствующих тканей;
- ухудшение микроциркуляции крови в районе наружных женских органов.
На второй стадии болезни возникают такие проявления, как сухость, шероховатость поражённой кожи, образование на ней тонких чешуек белесого оттенка, нарушение пигментации. На третьей стадии заболевания развивается рубцовый склероз, поражающий наружные женские органы. Сморщивание склерозированных тканей вульвы приводит к резкому уменьшению объёма больших и малых половых губ, клитора, наружного отверстия уретры. Клауроз вульвы в стадии склероза может стать причиной возникновения перечисленных ниже осложнений:
- болевые ощущения при интимной близости;
- нарушение мочеиспускания;
- возникновение трудностей с дефекацией.
При наличии у женщины крауроза вульвы возникают глубокие, тяжело заживающие трещины. Вследствие этого течение болезни может осложняться присоединением инфекции. При сочетании болезни с лейкоплакией повышается риск развития злокачественного перерождения клеток.
Заболевание может быть спровоцировано перечисленными ниже нейроэндокринными нарушениями:
- снижением биоэлектрической активности коры мозга;
- гипофункцией яичников и щитовидной железы.
У пациенток молодого возраста болезнь зачастую возникает после оперативного вмешательства на женских половых органах. В патогенезе заболевания играют определённую роль и хронические воспалительные процессы в области вульвы.
Существует и мнение о том, что развитие болезни может иметь психосоматическую природу. Заболевание нередко возникает у женщин, которые страдают депрессией, подавленностью, недовольны собственной жизнью или имеют проблемы в интимной сфере.
Первопричиной развития болезни может явиться химический ожог вульвы. Он зачастую является следствием применения раствора перманганата калия. Клауроз вульвы нередко диагностируется у представительниц прекрасного пола, пренебрегающих соблюдением элементарных гигиенических норм. В группе повышенного риска находятся пациентки с сахарным диабетом, избыточным весом.
На ранней стадии болезни возникает ощущение лёгкого покалывания в районе наружных половых органов. В отдельных случаях наблюдаются и такие проявления вульводинии, как чувство стягивания и сухости, жжение.
Характерным симптомом болезни является нестерпимый зуд в районе вульвы приступообразного характера. Как правило, он обостряется в ночное время, после интенсивных физических тренировок, принятии ванн. Возникновение зуда провоцируют изменения в области рецепторов вульвы, которые вызывают замедление нервных импульсов. Сильный зуд вульвы может стать причиной нарушения работоспособности, ухудшения сна, нервного истощения, возникновения сосудистых расстройств.
Женщины с краурозом вульвы нередко предъявляют жалобы на диспареунию (дискомфорт при интимной близости). Такие неприятные ощущения заметно ухудшают качество сексуальной жизни. При краурозе вульвы наблюдаются множественные трещины, воспалительный процесс, субэпителиальные кровоизлияния.
На начальной стадии болезни малые и большие половые губы выглядят отёчными и гиперемированными. Постепенно слизистая оболочка и кожа в поражённой зоне становятся шероховатой и сухой, окрашиваются в белесо-серый оттенок. Со временем малые половые губы и клитор перестают определяться. Большие половые губы по внешнему виду становятся похожи на уплощенные валики. При прогрессировании болезни резко сужается просвет мочеиспускательного канала и влагалища.
Диагностика заболевания подразумевает проведение таких исследований:
- физикального;
- инструментального;
- лабораторного (сдача анализов).
Обычно о наличии патологических изменений в строении вульвы можно судить уже при проведении осмотра на гинекологическом кресле. Одним из основным диагностических методов является вульвоскопия. При проведении такой диагностической процедуры можно выявить патологические изменения кожи и слизистой оболочки.
В большинстве случаев проведение дифференциальной диагностики при подозрении на крауроз вульвы не требуется. Но на начальной стадии болезни стоит отграничить её от приведённых ниже патологий:
- вульвита;
- дисплазии;
- нейродермита;
- красного плоского лишая;
- вагинита.
Для исключения возможной малигнизации проводится биопсия тканей, находящихся в области вульвы. При этом происходит детальное гистологическое изучение биоматериала. При наличии у пациентки крауроза вульвы наблюдаются частичная или полная потеря эластичности волокон, образование воспалительных инфильтратов в тканях.
Болезнь предусматривает комплексное, продолжительное лечение. Особенно пристальное внимание уделяется при этом консервативной терапии: общей, местной, патогенетической. Такое лечение способствует восстановлению нормальной трофики тканей, устранению воспалительного процесса, уменьшению зуда. Кроме того, консервативная терапия помогает снять эмоциональное напряжение.
Фотодинамическая терапия (ФДТ) — современный метод лечения крауроза.
Терапия основана на действии светового излучения низкой интенсивности и специального препарата-проводника — фотодитазина.
Фотодитазин накапливается в поврежденных тканях вульвы, а затем под воздействием света разрушает больные клетки. Здоровые клетки при этом остаются нетронутыми.
ФДТ проводится в амбулаторных условиях и не требует хирургического вмешательства, полностью сохраняет целостность вульвы, не оставляет шрамов или рубцов. Таким образом, ФД-терапия сегодня является эффективным и щадящим методом лечения крауроза.
Исключена возможность осложнений
Рубцы не остаются
Безопасно для нерожавших женщин
Нет риска повторного развития болезни, так как вирус ВПЧ разрушается под действием фотодинамической терапии
Быстрое восстановление. Возможность самостоятельного зачатия в следующем цикле или с помощью ЭКО

Крауроз вульвы (склероатрофический лихен) – это патологическое состояние, при котором наступает прогрессирующее изменение слизистых наружных половых органов у женщин.
Крауроз вульвы достаточно неприятное заболевание, при котором поражаются наружные половые органы женщины. И если раньше считалось, что данная патология является прерогативой пожилых женщин, то на сегодняшний день доказано, что болезнь может развиться у женщин репродуктивного возраста и даже девушек-подростков.
Главным признаком заболевания является сильный нестерпимый зуд, который практически не проходит и особенно беспокоит в темное время суток, после горячих ванн, а также после занятий спортом. Подобный симптом зачастую мучает женщину по нескольку лет подряд, не просто мешая, а значительно ухудшая качество жизни, меняя ее поведение и настроение.
Стадии заболевания:
- I стадия Воспалительная
Зуд, отек, гиперемия (покраснение) и припухлость наружных половых органов, сухость, возникновение микротрещин на слизистых вульвы, снижение чувствительности наружных половых органов (клитора, больших половых губ) и входа во влагалище, зуд клитора.
Уплощение и уплотнение (уменьшение эластичности) больших и малых половых губ, атрофия клитора, сужение входа во влагалище, белесый (бледный) цвет кожи и слизистой оболочки вульвы, появление на коже вульвы депигментированных участков (участков с отсутствием пигментации) и/или пигментных пятен различных размеров и формы, значительное снижение чувствительности вульвы (клитора, больших и малых половых губ), входа во влагалище.
Половой акт становится болезненным, приводит к травматизации пораженных тканей и становится крайне нежелательным для женщин.
- III стадия Склеротическая
Лечение гормон-содержащими препаратами приводит к ещё более выраженному склерозированию (образованию рубцов) тканей вульвы.
Половой акт становится крайне болезненным, а зачастую, невозможным из-за резкого сужения входа во влагалище.
Достаточно часто заболевание комбинируется с лейкоплакией. Одной из опасностей крауроза является то, что он создает отличные условия для развития онкологических заболеваний. Так, рак вульвы у пациенток с краурозом развивается в среднем в тридцати пяти процентах случаев.
Лейкоплакия — это заболевание, которое характеризуется ороговением слизистых оболочек, на слизистой вульвы развиваются бляшки светлой окраски, края которых немного приподняты над уровнем кожи. Бляшки эти в диаметре могут быть от миллиметра до двух сантиметров, могут быть белые налеты и пленочки. Может сформироваться лишь одна бляшка, а может и несколько, которые соединяются между собой. Если заболевание развивается в диффузной форме, образуются крупные очаги поражения, которые могут покрывать практически всю поверхность вульвы. Иногда присоединяется вторичная инфекция: слизистая оболочка становится припухшей, отмечается покраснение, болезненность.
Заболевания протекают в хронической форме, с постоянными рецидивами.
Хотя склероатрофический лихен, или крауроз вульвы — заболевание достаточно распространенное, в специальных источниках о нем сведений не слишком много. Именно поэтому даже на консультации гинеколога не всегда можно получить исчерпывающую информацию по поводу своего заболевания.
Главный симптом заболевания – зуд наружных половых органов. Подобный, зачастую единственный, симптом сопровождает и другие заболевания. Например, цервицит, вульвовагинит, проктит, геморрой, энтеробиоз, нехватка витамина Д, аллергия, сахарный диабет, дерматозы, психосоматические заболевания. Поэтому при обследовании пациентки, для более точной диагностики, требуются консультации врачей смежных специальностей.
Чаще всего крауроз развивается из-за сбоев в работе эндокринных желез, иммунитета или обменных процессов. Есть мнение о том, что крауроз имеет психосоматические корни, то есть это реакция организма на стрессовые ситуации.
Достаточно часто крауроз развивается у женщин, страдающих депрессией, подавленностью, неприятием себя и окружающего мира, которые произрастают из отрицательного отношения к половым вопросам. Достаточно редко при установлении такого диагноза получается обнаружить и причину, его спровоцировавшую.
Заболевание начинает развиваться обычно у женщин во время менопаузы. В это время половые органы женщин проходят этап обратного развития. Первые симптомы крауроза чаще всего не привлекают к себе внимания больной, так как первым появляется зуд вульвы.
Поначалу симптом не пугает и не настораживает, тем более не заставляет идти к врачу. Усиливается зуд к ночи, а днем может и вовсе не беспокоить. Атрофия наружных половых органов затрагивает малые половые губы, затем клитор и далее область входа во влагалище. Иногда атрофия охватывает и промежность, и даже область заднего прохода. Слизистые оболочки, пораженные краурозом, блестят и окраска их будто выцветает. Особо заметен процесс изменения цвета и фактуры слизистой возле клитора. При этом большие половые губы последними вовлекаются в процесс атрофии. Обычная мелкая складчатость слизистых пропадает, все линии исчезают. Ткани становятся грубоватыми и жесткими, при этом толщина эпидермиса уменьшается, что делает слизистую очень уязвимой для травм. Постепенно начинают образовываться рубцы, что вызывает уменьшение входа во влагалище, а также сужение наружного отверстия мочеиспускательного канала, приводящее к проблемам с мочеиспусканием.
Причины и предрасполагающие факторы заболевания
Развитие крауроза вульвы в основном связано с нейроэндокринными нарушениями. Чаще всего данная патология встречается в пре- и постменопаузальном периодах, когда снижается и прекращается выработка эстрогенов.
Также причиной заболевания в репродуктивном возрасте может стать недостаточная деятельность (гипофункция) коры надпочечников, яичников или щитовидной железы. Удаление яичников в молодом возрасте зачастую приводит к возникновению крауроза вульвы. Кроме того, развитие заболевания нередко связывают с ожирением или сахарным диабетом.
Не отрицается роль и инфекций, в частности длительно персистирующих в организме вируса папиломмы человека или простого герпеса. Нередко причиной развития патологии являются хронические воспалительные процессы органов малого таза (эндометрит, аднексит).
К факторам риска развития заболевания относятся многочисленные аборты (приводят к нарушению гормонального фона), частые спринцевания (это не только подавляет нормальную микрофлору влагалища и вульвы, но и ведет к ожогам слизистой оболочки).
Диагностика крауроза вульвы.
- Вульвоскопия (безболезненный осмотр с помощью кольпоскопа — специальный микроскоп для исследования шейки матки, влагалища и вульвы);
- Биопсия — забор кусочка (фрагмента) подозрительной ткани с последующим гистологическим исследованием оперативного материала;
- Микроскопическое исследование на флору мазка из уретры, шейки матки и влагалища, цитологическое исследование соскобов шейки матки и цервикального канала на атипичные клетки;
- Исследование мазков методом ПЦР на вирус папилломы человека высокого онкогенного риска;
- Клинический анализ крови;
- Иммунограмма;
- Консультации у специалистов: дерматовенеролог, эндокринолог, психотерапевт, сексопатолог, аллерголог.
Лечение крауроза
После установки окончательного диагноза выбирается один из вариантов лечения:
Наша цель – помогать нашим пациентам совершенствовать здоровье и красоту, а значит повышать качество жизни. И заслужив доверие однажды, мы сделаем все от нас зависящее, чтобы сохранить его навсегда!
Гиперкератоз вульвы – гинекологическое заболевание, которое сопровождается уплотнением верхнего слоя эпителия наружных половых органов. Сопровождается появлением на поверхности вульвы бляшек белого цвета.
Чаще всего заболевание диагностируют у женщин в постклимактерический период. Хотя в последние годы наблюдается омоложение данного недуга. Основной опасностью гиперкератоза является то, что он считается предраковым состоянием. Если вовремя не обратиться к специалисту и не начать адекватное лечение, болезнь может привести к образованию злокачественных новообразований.
Причины
Хроническое воспаление слизистой половых органов считается основной причиной развития гиперкератоза. Нарушения в обмене веществ, сбои в работе эндокринной системы, а также иммунные нарушения в организме женщины также часто становятся пусковым механизмом для данного заболевания.
На сегодняшний день точные причины развития гиперкератоза вульвы не определены. Но точно известны некоторые основные факторы, которые могут привести к его появлению:
- Период менопаузы. Гормональный сбой, который происходит в организме женщины в это время, нередко становится причиной недуга.
- Провокаторами могут быть некоторые хронические заболевания, например, сахарный диабет, вирус папилломы человека, нарушения в работе щитовидной железы, генитальный герпес, дисплазия шейки матки.
- Частое травмирование зоны бикини.
- Оперативные вмешательства, например, выскабливание.
- Частой причиной развития заболевания является недостаток витамина А в организме.
- Наиболее распространенной причиной считается эндометриоз.
Все процессы, которые провоцируют снижение иммунитета, также способствует развитию многих заболеваний. Неправильный образ жизни, вредные привычки и ожирение могут провоцировать появление различных гинекологических заболеваний, в том числе и гиперкератоза вульвы.
Симптомы
Обычно заболевание начинается бессимптомно. Женщину ничего не беспокоит, и она может даже не подозревать о серьезности своего состояния. На более поздних стадиях заболевание можно выявить даже при обычном осмотре у гинеколога. На слизистых малых половых губ появляются бляшки белого или светло-желтого цвета. Со временем они начинают уплотняться.
Процесс формирования этих бляшек может сопровождаться зудом и жжением при мочеиспускании в области малых половых губ и клитора. В некоторых случаях неприятные симптомы очень сильные, что доставляет женщине дискомфорт. При длительном течении заболевания бляшки могут превратиться в кровоточащие эрозии.
Такие язвы могут быть одиночными, в некоторых случаях они соединяются между собой. При этом границы поражения стираются и язвочки превращаются в большие ранки. Это может быть очень опасно, так как через такие пораженные места женщина может занести инфекцию.
Диагностика
Для того чтобы диагностировать гиперкератоз вульвы, необходимо пройти полное гинекологическое обследование и сдать необходимые лабораторные анализы. Также нужно сдать мазок для определения микрофлоры влагалища. Пройти ультразвуковое обследование органов малого таза, чтобы определить, нет ли каких-то заболеваний половой системы.
Чтобы поставить окончательный диагноз, следует пройти все дополнительные обследования. Ведь симптомы данного заболевания очень схожи с симптомами некоторых других гинекологических патологий. Поэтому перед началом лечения необходимо четко знать, с чем придется иметь дело.
Для диагностирования гиперкератоза плоского эпителия вульвы обязательно проводят кольпоскопию. Это исследование необходимо для того, чтобы изучить досконально строение слизистой поверхности шейки матки, а также проследить изменения, которые происходят в тканях и эпидермисе слизистой. При помощи кольпоскопии можно обнаружить предраковое состояние.
Лечение
Первым этапом в лечении гиперкератоза вульвы считается устранение причины, спровоцировавшей его развитие. Основу медикаментозного лечения составляет противовоспалительная терапия. Также назначаются препараты, помогающие избавиться от зуда и неприятных ощущений.
Обязательным является прием гормональных средств, при помощи которых происходит нормализация уровня эстрогенов в женском организме. Для повышения уровня иммунной защиты многие доктора рекомендуют применение специальных поливитаминных комплексов.
Немалую роль в лечении гиперкератоза играют физиотерапевтические процедуры. Чаще всего в данном случае применяют ультрафонофорез и оксигенотерапию.
В наиболее тяжелых случаях доктора прибегают к оперативным вмешательствам. Суть операции состоит в максимально щадящем иссечении всех пораженных тканей слизистой поверхности вульвы.
Для достижения максимально положительных результатов, кроме медикаментозной терапии, женщина должна соблюдать и другие рекомендации врача. Хорошее влияние на организм оказывает специальная лечебная физкультура. При этом необходимо строго соблюдать диету.
При гиперкератозе вульвы следует соблюдать все правила личной гигиены. Гигиенические процедуры в данном случае проводятся без использования косметических средств, которые являются дополнительным раздражающим фактором, воздействующим на слизистую оболочку вульвы. Рекомендуется принимать ванны с добавлением отваров лечебных трав. Но это возможно лишь в том случае, если на такие отвары не отмечается появление аллергических реакций.
Женщинам с гиперкератозом вульвы нужно обратить особое внимание на ежедневный рацион питания. Нужно употреблять как можно больше свежих овощей и фруктов. Хорошее влияние на организм оказывают кисломолочные продукты. Следует ограничить употребление свободных жиров и углеводов.
Только при соблюдении всех рекомендаций врача можно добиться быстрого выздоровления и стойкого результата лечения. Чем раньше будет выявлена патология, тем раньше начнется ее лечение. Именно поэтому, для своевременной диагностики развития кератоза нужно обязательно раз в полгода проходить обследование у гинеколога.
Читайте также:


