Гиперкератоз соска у девушек
Доступная для визуализации форма карциномы в начальной стадии развития и с медленным прогрессированием. Рак Педжета – это опухоль in situ в молочной железе: казалось бы, имеются оптимальные условия для успешного избавления от болезни, но поздняя диагностика, риск рецидива и раннего метастазирования ухудшают прогноз для выздоровления.
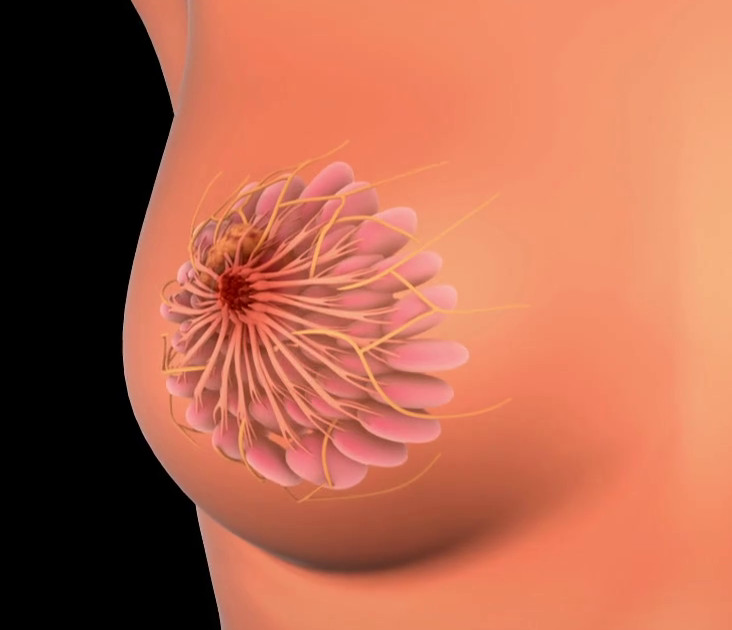
Опухоль в любом отделе молочной железы – это прогностически опасная ситуация
Рак Педжета
Любые новообразования в области молочных желез относятся к серьезным и опасным заболеваниям, требующим своевременной диагностики и лечения. Рак Педжета – это опухолевый рост в области ареолы соска молочной железы. Редкий вариант опухоли (не более 5% от всех видов рака груди, чаще всего встречающийся у женщин от 50 лет и старше), является начальной формой прогрессирующего злокачественного новообразования молочной железы, поэтому так важно вовремя обнаружить карциному и провести все необходимые лечебные мероприятия. Сложность диагностики состоит в том, что опухоль может имитировать следующие кожные заболевания:
- Экзема;
- Псориаз;
- Контактный дерматит соска;
- Атопическое (аллергическое) раздражение ареолы;
- Эрозивный аденоматоз;
- Гиперкератоз соска.
Важный прогностический фактор – сочетанное поражение молочной железы. Рак Педжета выявляется в следующих вариантах:
- Изолированное поражение соска (не более 8% всех случаев);
- Сочетание с внутрипротоковой опухолью молочной железы (встречается в подавляющем большинстве случаев);
- Рак сосково-ареолярной области с дольковой карциномой (редкий вариант опухолевого роста).
Важно понимать – любые внешние изменения на поверхности ареолы и соска являются основанием для обращения к врачу. Онконастороженность никогда не бывает излишней, особенно если это касается опухолей в области молочных желез.
Симптомы заболевания
Ежемесячное самообследование молочных желез, которое надо делать всем женщинам, включает обязательный осмотр кожи и сосков. Необходимо обращать внимание на любые изменения. Первыми симптомами заболевания являются следующие малозаметные признаки:
- колющие или болевые ощущения в области сосков;
- легкий преходящий зуд и жжение;
- повышение чувствительности;
- потертости и мацерация при контакте с бельем.
При прогрессировании болезни возникают следующие жалобы и симптомы:
- изменение пигментации ареолы;
- участки мокнущих эрозированных поверхностей;
- язвообразование;
- изменение формы соска;
- гноевидные или кровянистые выделения.
Втянутость соска, гиперпигментация и кровь – это крайне неприятные проявления, которые указывают на рак Педжета. Оптимально обнаружить заболевание на этапе первичных проявлений, когда нет метастазирования в лимфатические узлы и низка вероятность выявления опухолевого узла в глубине молочной железы.
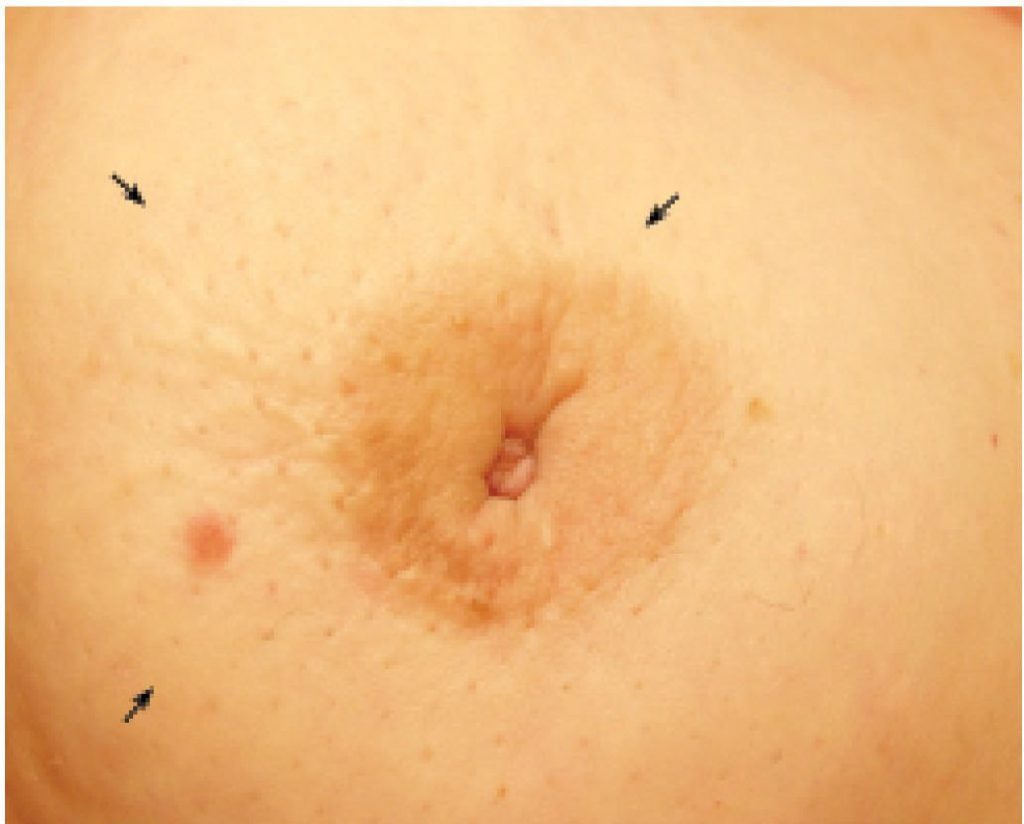
Втяжение соска – типичный симптом при начальной карциноме груди
Методы диагностики
Кроме осмотра врача (дерматолог, хирург, онколог), необходимо выполнить следующие исследования:
- Маммография;
- Ультразвуковое исследование молочных желез;
- МРТ груди;
- Цитология мазка-отпечатка.
Чтобы подтвердить рак Педжета, надо взять биопсию опухолевых тканей – только гистологическое исследование является основанием для постановки точного диагноза.
Лечебная тактика
Выбор метода терапии зависит от следующих факторов:
- Своевременность выявления опухоли;
- Сочетанность поражения молочной железы;
- Наличие метастатических изменений в подмышечных лимфоузлах.
Вовремя обнаруженный рак Педжета без признаков метастазирования и при отсутствии узлов в глубине молочных желез является основанием для органосохраняющей операции (лампэктомия или секторальная резекция – это удаление опухоли в пределах здоровых тканей с обязательным отступом от края новообразования минимум на 1 см). Любые сомнения в наличии прогрессии опухоли определяют хирургическую тактику: минимальные признаки рака молочной железы требуют выполнения мастэктомии. Во всех случаях операция дополняется курсами химиотерапии и лучевого воздействия. Наблюдение у врача-онколога длительное – вероятность рецидива опухоли и обнаружения отдаленных метастазов требует регулярного обследования в ближайшие годы после хирургического лечения.
Красивая женская грудь – предмет восхищения мужчин и неустанных забот женщин. Определение красоты неразрывно связано с понятием здоровья. Поэтому, если у девушки или женщины возникают проблемы в этой области, то паника неизбежна.

Причины изменений кожи соска и ареолы
Отслоение поверхностных клеток кожи происходит в организме человека постоянно. В норме этот процесс незаметен, поэтому не привлекает нашего внимания.
При неполном или избыточном ороговении в эпидермисе, с нарушением отслаивания, наблюдается появление мелкопластинчатых или крупнопластинчатых чешуек. Именно они состоят из отторгающихся клеток рогового слоя кожи.
Появление чешуек на сосках является следствием или внешних воздействий, или внутренних причин.
- Внешние причины включают физические, химические или механические воздействия, а также влияние на организм аллергенов.
- Внутренние причины включают состояния, связанные с изменениями гормонального фона, недостатком витаминов или определёнными болезнями.
Воздействие внешних причин




- Контактный дерматит возникает от механического раздражения кожи, что происходит при ношении тесного или слишком свободного белья, особенно из синтетической ткани, при воздействии жёсткой водопроводной воды.
- Аллергический дерматит — это проявление аллергических реакций, местного или общего характера. Вещества, входящие в состав материи нижнего белья, а также — стирального порошка, способны вызвать аллергию, с проявлениями на ареолах и сосках молочной железы. Аллергическая реакция проявляется красноватыми пятнами или мелкой сыпью, сопровождающимися зудом.
При хроническом же воздействии механического раздражителя или аллергена, возможно появление маленьких чешуек на сосках и ареолах.
Действие внутренних причин


Нередкое состояние для наших дней, когда приготовление пищи стремятся сделать максимально быстрым. Скрытый дефицит витаминов и микроэлементов способен не проявляться клинически. При жалобах на слабость с хронической усталостью, даже мысли не возникает о такой причине.
Существующий дефицит витаминов и микроэлементов, участвующих в ороговении кожи, способствует гиперкератозу и появлению чешуек на сосках. Особенно опасен дефицит витаминов A, F, H. Недостаток таких микроэлементов, как железо, селен, цинк, также отражается на коже.

Жизнь женщины детородного возраста связана с постоянными гормональными колебаниями. Уровень женских половых гормонов циклично изменяется каждые 28 дней. Самые значительные изменения происходят во время беременности, а постепенное возвращение к исходному уровню совпадает с периодом лактации.
Молочные железы увеличиваются во время беременности и лактации, что сопровождается изменением внутренней структуры. В это время ареолы и соски молочной железы максимально чувствительны к внешним воздействиям.
Особенно проблематичен начальный период грудного кормления, который часто сопровождается микротравмами. Наблюдается сухость кожи сосков, из-за их обработки после каждого кормления.
Кроме того, беременность и лактация сопровождаются повышенной потребностью в витаминах с микроэлементами, что приводит к гиповитаминозу.
Поэтому беременные женщины и молодые мамы — группа риска по возникновению проблем с молочной железой, в том числе – появлению сухости кожи ареол и чешуек на сосках.

Это кожное заболевание обычно впервые проявляет себя ещё в детстве. Общеизвестны жалобы молодых мам на диатез у ребёнка. Различается атопический дерматит у детей , взрослых. Эти формы отличаются локализацией и характером кожных проявлений.
Появление белых чешуек на сосках характерно для детской формы атопического дерматита. Вокруг сосков образуются бляшки, с чешуйками на поверхности.
Но такие же кожные проявления встречаются при атопическом дерматите и у взрослых женщин. Ведь именно для взрослого возраста характерна лихеноидная форма дерматита , с шелушащейся грубой кожей. Экзема грудных сосков признана дополнительным критерием атопического дерматита.

Появление чешуйчатых бляшек на коже — характерный признак псориаза. Типичное расположение псориатических бляшек — на разгибательных поверхностях суставов и в естественных складках кожи.
Но процесс способен распространяться. При этом возможно появление легко снимающихся, с серебристым отливом, белых чешуек на сосках женщин, страдающих псориазом.

Болезнь Педжета – онкологическое заболевание с симптоматикой, схожей с ранее названными болезнями. Проявляется в виде чётко очерченной красноватой бляшки с желтоватыми или белыми чешуйками на соске.
Бывает трудно сразу выявить истинную причину кожных изменений молочной железы. Требуются теоретические знания, объединённые с обширным практическим опытом.
Кроме того, для постановки точного диагноза приходится делать мазки и соскобы с кожи, с последующей лабораторной диагностикой. А подозрение на болезнь Педжета требует проведения биопсии с гистологическим исследованием. Естественно, лабораторная диагностика возможна только в медицинских учреждениях.
Если простые меры исключения возможных аллергенов, синтетики и тесной одежды не дадут результата, то следующим шагом будет визит к врачу. Вооружитесь спокойствием и терпением.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa - ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи - пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo. Читать далее .
Возьмите ежедневник. И запишите посещение дерматолога в графе планов на ближайшее время. Это лучший способ решить возникшую проблему, и быть спокойной за своё здоровье!
Здравствуйте, дорогие читательницы. Часто ли женщины разглядывают свою грудь в зеркале? Случается, особенно в период роста бюста, то есть пубертата. Если вы обнаружили у себя пупырышки на сосках , в очередной раз, разглядывая грудь в зеркале, стоит ли пугаться и бежать к врачу. А может вы беременны, и стали заметны бугорки Монтгомери?
Хотя, по-хорошему бы надо осматривать грудь и область САК (сосок и ареолу) регулярно (раз в месяц) в рамках самоосмотра. Давайте поговорим, чем пупырышки на ареоле (темном кружочке вокруг сосочка) могу оказаться. И какие они вообще бывают. О, забыли еще один важный момент: мы говорим о женщинах, а у мужчин такие образования бывают?
Виды пупырышек

В эту категорию попадают даже железы Монтгомери — это нормальные образования, измененные сальные железы, располагающиеся под кожей ареолы.
Как выглядят пупырышки?
Какие бывают эти образования или элементы. Хочется сказать, как девушки — разные. Отличаются эти образования:
- по цвету (цвет не изменен, белые, черные, коричневые, красные );
- болезненности (безболезненные, слабо болезненные, очень болезненные);
- отсутствию или наличию полости и содержимого в каждом элементе;
- количеству (единичные, множественные);
- размеру (мелкие, крупные).
А теперь пройдемся от нормы до серьезной патологии. Норму отделяет от угрожающей болезни всего 4 шага.
Шаг 1 Норма: бугорки Монтгомери
Железы Монтгомери (ареолярные железы, glandulae areolares) — это образования, располагающиеся на ареоле по периферии соска:
- безболезненные;
- без изменения цвета кожи САК;
- выделяющие специальный секрет, увлажняющий ареолу и усиливающий желания ребенка сосать молоко;
- количественно таких образований обычно бывает 10-12 (минимальное количество 4, максимальное — 28, всегда четное).
У мужчин в норме эти железы не видны.
Если бугорки становятся красными, появляется боль — это уже не норма. Гиперемия (покраснение) признак воспаления. И нужно обращаться к врачу. Причиной воспаления этих желез может быть инфекция, гормональный сбой.
Шаг 2 Пупырышки — не норма, но не катастрофично
| Атерома | Аллергия |
| Доброкачественное новообразование, опухоль, жировик | Мелкие множественные высыпания (пузырьки, уртикарная сыпь) |
| При надавливании может быть немного болезненной или безболезненной | Высыпания сильно зудят |
| Угрозы жизни не представляет | Кожный дефект может инфицироваться. Постоянный зуд вызывает неврозы |
| Образуется в результате закупорки сального протока | Развивается из-за погрешностей диеты, ношения синтетического белья, контакта с химическими реагентами |
| Выглядит как белый прыщик | Выглядят как красные или розовые мелкие высыпания, которые могут сливаться |
| При необходимости удаляется хирургом | Требуется лечение антигистаминами, препаратами кальция, реже гормонами |
Шаг 3 Пупырышки поопаснее
* — Плоские родинки обычно угрозы не несут. А вот поднимающиеся над поверхностью опасны возможностью их повредить, занести инфекцию или спровоцировать малигнизация (перерождение в злокачественное новообразование).
Все эти элементы, образования, прыщи появляются и у мужчин, и у женщин . У дам чаще из-за физиологических гормональных пертурбаций (менструация, беременность, климакс).
Шаг 4 Угроза! Угроза!
Рак Педжета — злокачественный процесс, протекающий в основном в области САК. Диагностируется не только у женщин , но и у мужчин .
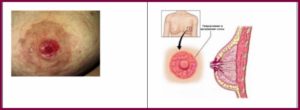
Почему развивается такое поражение САК точно не выяснено. Обычно этот недуг сочетается с другими формами рака груди . На начальном этапе болезни сосок чешется, шелушиться, и может быть покрыт мелкими пупырышками. При развитии болезни появляется боль, жжение, пощипывания, выделения из соска, язвы.
При этом заболевании и операция и вспомогательное лечение (химио- и радиационная терапия). Болезнь опасна для жизни пациента.
Мелономоопасные родинки груди — еще один вид потенциально опасных новообразований. Такие родинки доброкачественны, но часто превращаются в меланомы.
Причина заболевания — нарушение деления меланоцитов (пигментных клеток кожи).
Выглядят такие образования по-разному. Они могут быть коричневыми, черными, светлыми (почти желтыми), края обычно нечеткие. Образования крупные, по консистенции отличаются от окружающих тканей. Таких неоплазий (новообразований) существует несколько видов.
Если у вас в зоне САК появились какие-то пупырышки — не паникуйте, но обязательно проконсультируйтесь с врачом. Сделайте это по возможности оперативно, чтобы не запустить болезнь, если она опасна или потенциально опасна.
На этом мы заканчивает обзор темы пупырышков в области САК, и прощаемся с вами. Надеемся, наша статья дала вам пищу для размышлений и помогла выбрать дальнейшее поведение. Заходите на наш сайт снова, и делитесь статьей с друзьями через социальные сети.
Кератоз (фото можно увидеть ниже) – это процесс ороговения клеток эпителия и эпидермиса. В норме этот процесс происходит только в клетках кожи, а слизистые организма не ороговевают. Появление на них роговых чешуек называется кератозом, а избыточное ороговение эпидермиса – гиперкератозом. Эти заболевания имеют схожую природу, но их причины и симптомы могут очень сильно различаться.

Гиперкератоз – это избыточное ороговение кожи
Причины возникновения
Процесс ороговения характерен для эпидермиса (многослойного ороговевающего эпителия). В норме клетки кожи постепенно перемещаются из нижнего слоя в верхний, в процессе накапливая кератин – вещество, которое делает их более прочными и устойчивыми к внешним воздействиям. Верхний слой кожи представляет собой полностью ороговевшие клетки – они теряют жизнеспособность, но защищают находящиеся под ними живые клетки от перепадов температур, механических повреждений, ультрафиолета и других неблагоприятных факторов.
Нарушение этого процесса называется гиперкератозом. У здоровых людей может развиться гиперкератоз стоп, реже – локтей или коленей. Причина в том, что неудобная обувь, длительная ходьба и другие виды давления вызывают защитную реакцию – кожа утолщается в тех местах, где механические воздействия на неё наиболее сильные. Ещё один пример подобного процесса – образование уплотнений на пальцах у гитаристов. Это считается вариантом нормы, если уплотнения не болезненны и не нарушают функцию конечности.
Патологические причины гиперкератоза:
- Нарушение обменных процессов в коже (сахарный диабет, патологии щитовидной железы и надпочечников);
- Наследственные кожные болезни (ихтиоз, кератодермия);
- Воспалительные заболевания (различные виды лишаев);
- Псориаз;
- Нарушение процесса регенерации на месте травм;
- Новообразования (доброкачественные и злокачественные).
Сам по себе гиперкератоз никогда не является самостоятельным заболеванием – он признак другой, более серьёзной патологии.
Классификация
По особенностям течения болезни выделяют фолликулярный гиперкератоз, лентикулярную и диссеминированную форму патологии.
Группы риска
Гиперкератоз стоп чаще возникает у людей с избыточным весом, плоскостопием, нарушением осанки и хромотой. Это связано с усилением или неравномерным распределением нагрузки на эпидермис. Патологический гиперкератоз чаще возникает у людей с серьёзными патологиями органов эндокринной системы, страдающих кожными болезнями. Прямой связи с особенностями личной гигиены нет – чистоплотные люди страдают гиперкератозом примерно с той же частотой, что и пренебрегающие регулярным мытьём. Лентикулярный гиперкератоз имеет определённую связь с избыточным пребыванием на солнце.
Симптомы
Основной симптом патологии – утолщение кожи в тех областях, где возникает сильное давление. Поражённые участки выглядят как уплотнения, чувствительность в них снижена, цвет кожи может быть изменён на более светлый или более тёмный. На ранней стадии кожа просто кажется более грубой, чем соседние ткани, затем появляется утолщение. Тяжёлая форма гиперкератоза стоп может нарушать походку.
Симптомы у детей
У детей эта патология обычно сопровождает другие детские проблемы с кожей, чаще всего атопический дерматит. Механизм развития достаточно прост – воспалённая кожа гораздо чувствительнее к внешним воздействиям, особенно если ребёнок постоянно чешет её. Именно поэтому поражения кожи характерны для мест расчёсов. После полового созревания и гормональной перестройки организма такая патология может пройти самостоятельно.
Лечение
Существует несколько способов избавиться от кератоза – косметический, медикаментозный и хирургический. Косметическое лечение подходит для ранних стадий, когда кожа только начинает огрубевать. Оно включает в себя использование питательных, увлажняющих и смягчающих кремов, ножных ванночек, распаривания ног и пемзы. Обязательно требуется подбор удобной обуви, которая не будет натирать. Хорошо зарекомендовали себя народные средства – ванночки с ромашкой, календулой, сосновой корой и хвоей. Они не только размягчают кожу, но и устраняют бактерии, которые поддерживают воспалительный процесс.
![]()
Гиперкератоз
Медикаментозное лечение требует комплексного подхода. Первое, что нужно сделать, это выяснить причины ороговения кожи и вылечить основное заболевание или добиться ремиссии. Из универсальных рекомендаций обычно советуют подобрать сбалансированную диету, нормализовать вес, принимать витаминные комплексы. Для облегчения самочувствия рекомендуется использовать эфирные масла лаванды, сосны или мелиссы.
Для борьбы непосредственно с кератозом используются кератолитические мази. Эти средства содержат компоненты, расщепляющие роговой слой и обладающие антисептическим действием. Дополнительно может быть добавлен противогрибковый или противовоспалительный компонент. В составе мазей присутствуют ферменты, едкие вещества (сера, мочевина, фенол), слабые кислоты или щёлочи.
Применение кератолитической мази происходит в несколько приёмов:
- Нужно вымыть поражённую часть тела, можно предварительно распарить кожу;
- Нанести мазь на чистую сухую или слегка влажную кожу;
- Подождать около 10 минут (точнее указано в инструкции к каждой мази);
- Мазь смыть, удалить ороговевшие участки кожи с помощью режущих инструментов.
Себорейный кератоз лечат с помощью нескольких типов мазей – используются кератолитики (мозолин, акридерм), средства с подсушивающим эффектом (салициловая кислота), антисептические препараты и средства, нормализующие жирность кожи. Обязательно подобрать правильный уход и соблюдать правила личной гигиены – только так кожа вернёт себе первозданный вид.
Тяжёлый гиперкератоз лечат хирургически. Показания – это крупные участки ороговения, которые причиняют боль, мешают ходить или нарушают внешний вид кожи, при этом не поддаются медикаментозному лечению. Для удаления поражённых участков используется жидкий азот, лазер либо радиохирургия. Особенно крупные участки удаляются скальпелем.
Чтобы вылечить фолликулярный кератоз на различных частях тела, используются пилинги – срединный или глубокий. В данном случае это не косметическая, а медицинская процедура, которая удаляет полностью верхний слой эпидермиса, после чего он восстанавливается заново. За кожей после пилинга требуется особый уход.
Осложнения и прогнозы
Наиболее частое осложнение гиперкератоза – мозоли. Это образование из ороговевшего слоя, который отторгается от кожи с воспалительной реакцией и образованием пузырька с жидкостью. С мозолями сталкивался каждый, и лечение таких процессов достаточно простое – необходимо проколоть пузырёк, выпустить из него жидкость и заклеить бактерицидным или кератолитическим пластырем. Опасности для жизни и здоровья мозоли не представляют.
![]()
Фолликулярный кератоз
Фолликулярный кератоз, который поражает определённый участок тела, может создать проблемы с внешним видом, особенно если он на лице. Это поправимо с помощью пилингов, так что прогноз для жизни и трудоспособности можно назвать благоприятным. Тем не менее, если болезнь постоянно рецидивирует, это снижает качество жизни пациента.
Себорейный кератоз, который чаще всего является признаком более серьёзной патологии, не оценивается как самостоятельное заболевание. Он может расширять зону поражения и ухудшать качество жизни из-за ухудшения внешнего вида. Тем не менее, прогноз собственно по кератозу благоприятен.
Единственный вид кератоза, которого стоит опасаться – бородавчатый. Особенно, если новообразование на коже покрывается трещинами, постоянно подвергается травмирующим воздействиям или внезапно изменило свой внешний вид. Бородавчатые кератозы склонны к перерождению в доброкачественные и злокачественные опухоли.
Профилактика
Чтобы профилактировать себорейный кератоз, следует уделить внимание уходу за кожей в целом, а также состоянию иммунной и эндокринной системы. Избежать такой патологии поможет регулярный душ, использование кремов и гелей для тела, нормализующих выработку кожного сала, а также здоровое питание с достаточным поступлением витаминов. Если же появилось шелушение кожи, следует обратиться к врачу, чтобы пройти обследование – возможно, причина в серьёзном заболевании.
Если появился бородавчатый гиперкератоз, следует немедленно начинать лечение, поскольку этот вид избыточного ороговения представляет опасность для здоровья. Избежать появления
Той патологии сложно, поскольку её причины неизвестны до конца.
Другие виды гиперкератоза – фолликулярный, старческий, лентикулярный – профилактировать сложно из-за отсутствия точных данных об их причинах.
Рак Педжета – это разновидность онкологии молочной железы (код МКБ-10 – С50.0). Опухоль располагается в части соска и окружающей области. В большинстве случаев указанный тип недуга встречается у взрослых, в частности у женщин, старше 35 лет. В редких случаях заболевание диагностируют у мужчин старше 50 лет. Онкологи зачастую воспринимают патологию как предраковое состояние. Ситуация объясняется тем, что онкологический процесс, охвативший сосок и близрасположенную границу, не всегда перерождается в рак молочной железы. Согласно статистике, недоброкачественное течение недуга наблюдается менее чем в 5% случаев.
Причины развития рака
Учёным не удалось определить точные причины появления рака Педжета. Однако существуют специфические теории возникновения поражения. Эпидермотропная теория подчеркивает, что формирующаяся при раке молочных желёз и углубляющаяся в ткани органа клетка распространяется по молочным путям к сосочной области и ареоле. Поражённая ткань охватывает сосок и прогрессирует как самостоятельное раковое новообразование.
Теорию подтверждают отмеченные характеры развития опухоли. В 95% диагностируемых случаев данной онкологии появляются и прочие виды заболевания груди. Чаще развивается внутрипротоковая карцинома. По трансформирующей теории здоровые слои эпителия, сосочный и ареолярный материалы резко видоизменяются в злокачественный тип.
Теория выдвигается, так как в отдельных ситуациях у пациентов выявляется только рак Педжета, протекающий без появления прочего онкологического недуга молочной железы. Учёные установили перечень факторов, не провоцирующие напрямую атипичные процессы. Однако данные признаки повышают возможность заболевания у больных. Выделяют причины, располагающие к болезни:
- Наследственная предрасположенность – если в семье пациента зафиксированы случаи поражения опухолью Педжета. В особенности ситуация чаще может встречаться у мужчин.
- Неблагоприятная экология в месте проживания либо работы.
- Эндокринная патология – сахарный диабет, гипотиреоз, гипертиреоз.
- Нарушение функциональности иммунной системы, понижение защитных функций организма.
- Травмирование груди, трещины на тканях сосков.
- Попадание возбуждающей патологию инфекции – вирус Эпштейна-Барр, бактерия хеликобактер пилори, гепатит группы B и C, ВИЧ, разновидности ВПЧ, T-лимфотропная бактерия человека, кошачья двуустка и шистосома.
- Воздействие ультрафиолетового, рентгеновского, гамма- и нейтронного излучения на организм.
- Соматические болезни.
- Систематический контакт с канцерогенными веществами – органические элементы и смеси способны провоцировать злокачественный онкологический процесс перерождения здоровых клеток.
- Употребление отдельных разновидностей алкогольной продукции.
- Разновидности мясных изделий.
- Употребление табачной продукции – опасность представляет как активное, так и пассивное курение. Некурящий человек вдыхает никотиновые вещества, выделяемые в процессе курения других людей.
- Работа на вредном производстве со зловредными веществами.
Классификация опухоли
Для наиболее точного диагностирования Рака Педжета применяется следующая TNM классификация формы развития опухолевого новообразования:
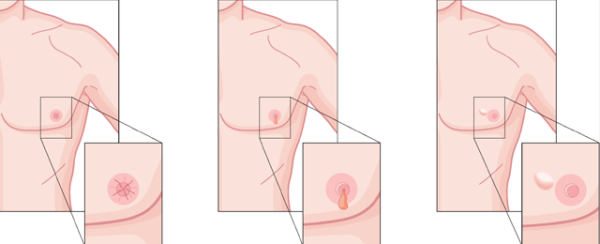
- Острый экзематоид – сосочная поверхность покрывается мелкозернистой сыпью, возникают мокнущие участки, формируются язвенные образования.
- Хронический экзематоид – образуется специфичная корочка. После её устранения на участке остается мокнущая область.
- Псориатическая форма – формируются маленькие плотности (папулы), возвышающиеся над нормальным покровом кожи. Плотный нарост обретает розовый цвет и покрывается множественными сухими чешуйками, в будущем отваливающимися.
- Язвы – поражение соска возникает по форме изъязвления.
- Опухоль – при болезни Педжета в опухолевом типе по размеру, толще по сравнению с грудной железой, у девушек-пациенток либо у мужчин формируется узелок опухоли.
В половине случаев при указанной онкологии наблюдаются изменения только в части соска и ареолы – сосково-ареолярный комплекс. У 40-42% пациентов, заболевших данным типом недуга, кроме нарушенного развития сосочных и ареольных тканей выявляется опухолевый узел. Узлы можно ощутить на околососковом участке. У остальных десяти процентов больных могут развиваться прочие типы онкологической патологии.
В 10% случаев рак Педжета случайным образом диагностируется во время прохождения медицинского осмотра по поводу проверки прочих болезней молочной железы – киста, мастопатия или фиброаденома. В подобных ситуациях обнаружить патогенный нарост помогает цитологическое анализирование сосочного забора. Микроскопия определяет присутствие в организме человека особых клеток. При исследовании анализируется секреция, выделяющаяся из молочных путей.
Симптомы онкологии
Развитие болезни Педжета описывается специфически. Первоначально проявляются признаки, которые спустя время исчезают самостоятельно и возвращаются вновь как вторичный признак. Ранний клинический симптом раковой патологии не выступает точным показателем болезни и не проявляется сильно. Симптом не вызывает у человека дискомфорта, поэтому больной на протяжении долгого времени избегает медицинского обследования. Первые симптомы при раке Педжета:
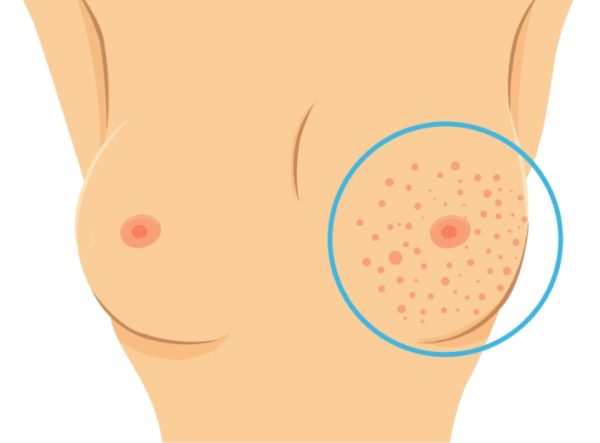
- Лёгкая гиперемия – оболочка соска, ареолы и кожа по окружности сосково-ареолярной территории обретают красноватый оттенок.
- На сосочной ткани образуется несильное шелушение и раздражение поверхности эпидермиса.
Указанные морфологические перемены способны вызвать лёгкий дискомфорт в описанной части грудной железы. Также возможно безболезненное протекание недуга. Важно знать, что перечисленные изменения на начальной стадии исчезают после применения мази, содержащей кортикостероиды. После ухода первого потока симптомов отмечается вторичное проявление спустя некоторое время. Временной бессимптомный период длится от пары недель до нескольких месяцев. При возвращении изменений сосков и ареолы наблюдаются следующие признаки:
- Несильное пощипывание, что увеличивается спустя время – вначале дискомфорт отмечается на околососковом материале, а затем в наиболее удалённом, глубоком слое эпителия.
- Ощущение жжения.
- Усиливается чувствительный уровень соска и ареола при ощупывании, а после и от минимального соприкосновения.
- Дискомфортные ощущения в сосково-ареолярной области, плавно перерастающие в конечную болезненность.
- Атипичные сосочные жидкости серозно-геморрагического характера – в большинстве выделения имеют мажущий тип проявления, пачкая нижнее белье и одежду.
- Изменяется форма соска – он обретает характерную плоскость, а ткань постепенно втягивается внутрь молочной железы.

Дальнейшее прогрессирование опухоли Педжета сопровождается следующими изменёнными процессами в структурах железы:
- Возникает и нарастает застой жидкостей и веществ. Ощущается плотность, а в отдельных ситуациях твёрдость грудных желёз при ощупывании.
- Вторично появляется гиперемия в районе соска и ареол, впоследствии усиливающаяся.
- Сосково-альвеолярный комплекс покрывается эпидермисными эрозиями. Они по мере прогрессирования онкологии проникают в наиболее глубокие слои эпителия и по форме протекания доходят до изъязвления.
- На поверхностном эпидермисе формируются эрозии, сопровождающиеся специфическими типами корочек и чешуйчатых слоёв.
- Травмирование либо осознанное устранение чешуйчатых тканей либо корочки вызывает намокающую оболочку, сияющую при свете.
Согласно информации большинства установленных диагнозов при раке Педжета, онкология поражает одну сторону груди. Однако в медицинской практике выявлены ситуации, протекающие с билатеральным характером. Поражаются оба соска. Раковое новообразование у мужчин обладает схожими формами проявления – шелушение эпидермиса, хорошо определяемая эритема, уплотнение, эрозия, кожный зуд на участке окружающих тканей, втянутость сосков, мокрая поверхность кожи.
Диагностика
Онкологию Педжета можно выявить по жалобам пациентов и при исследовании анамнеза. Однако здесь симптомы патологии могут сходиться с признаками остальных недугов. Уточнённый окончательный диагноз определяется путём проведения физикальных, инструментальных и лабораторных обследований. Диагностика при раке включает в себя следующие аппаратные процедуры:
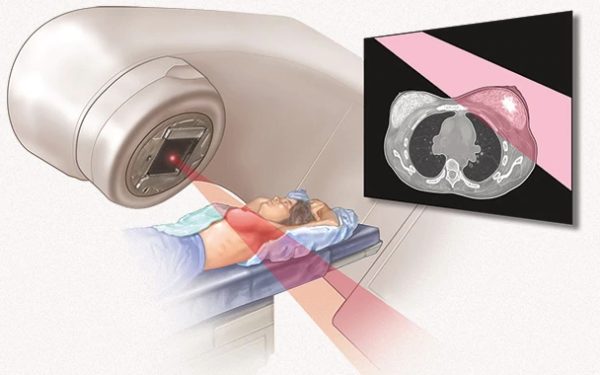
- Ультразвуковое исследование груди – УЗИ помогает найти опухолевые узлы, уточнить количество, величину и степень углубленности наростов в тканях. Также процедура оценивает состояние груди и желёз.
- Маммография – в ходе процедуры осуществляется рентгенологический анализ груди. Методика направлена диагностировать новообразование при формировании нароста-узла. Маммограмма отражает сосочную форму, уровень толщины кожных слоев сосково-ареолярной части, существование у ареолы маленькой солевой плотности – кальцинаты.
- Магнитно-резонансная томография – МРТ выявляет в тканях молочной железы видоизменения перед проявлением клинических признаков.
- Сцинтиграфия – в ходе процедуры внутривенно водится медикаментозный препарат с содержанием радиоактивных изотопов. Элементы распространяются по поражённым материалам, создают изображение в цвете, визуализирующееся при томографии. Способ предлагает наибольшую информативность при охвате соска.
- Биопсия тканей груди, сосков и ареолы – осуществляется забор атипичных материалов, изучаемых под микроскопом.
Лабораторные исследовательские способы, назначаемые для диагностики описываемой болезни:
- Общий анализ крови – информативный диагностический метод характеризуется внезапным повышением СОЭ при наросте.
- Гистология биоптата – под микроскопом рассматривается клеточный состав.
- Цитология – биоптат осматривается через микропрепарат на предмет наличия патогенных клеток.
- Обследование мазка жидкости из соска – мазок содержит соответственные клетки Педжета.

Стадии протекания онкологии
Онкологический процесс протекает в 4 стадии:
- 0 ступень – опухолевое новообразование охватывает лишь верхний слой кожного покрова, не проникая в молочные протоки.
- 1 стадия – на поражённой ткани образуется протоковый вид опухоли.
- 2 этап – внутрипротоковый тип рака распространяется на близрасположенные ткани.
- 3 степень – опухоль прорастает по протокам в ближайшие клетки железы, отмечается активное метастазирование.
Маммарная болезнь Педжета в редких случаях поражает мужское население. Симптомы патологии у мужчин схожи по характеру проявления с женщинами – зуд в сосочной части, шелушение, эрозийные образования, атипичное выделение прозрачного типа либо с кровянистыми сгустками. Однако мужчинам диагноз устанавливается на поздних стадиях. Уникальный характер болезни снижает у докторов настороженность. Также в группу риска попадают беременные и кормящие женщины, так как признаки могут указывать на нарушение гормонального фона либо молочницу.
Способы лечения
В качестве центрального метода лечения от рака Педжета выступает операция по удалению опухоли через хирургическое воздействие. Вид и выбор оперативной процедуры зависит от разновидности и стадии развития ракового нароста. При онкологии сосков клинические рекомендации по иссечению поражённого органа такие:
- Доброкачественный характер недуга – устраняется молочная железа и оболочка под грудью.
- Злокачественный тип образования – удаляется грудь, подгрудинная оболочка и охваченные атипией лимфатические узлы подмышечной области. Иссечённые лимфоузлы врач изучает на предмет расползания раковых клеток по организму человека.
При поражении лишь сосково-ареолярного участка проводится лучевая терапия. В ходе процедуры зависимо от специфичности прогрессирования недуга можно устранить сосок, ареолу либо молочную железу полностью. Для дополнительной терапии проводятся следующие виды мероприятий:
- лучевое лечение;
- химиотерапия;
- гормональная терапия.
Указанные способы выступают дополнением к хирургическому вмешательству и проводятся до либо после операции. Лучевая терапия может стать основной схемой терапии у пациентов, имеющих противопоказания к выполнению операционного действия. Остальным больным лучётерапия назначается при подтвержденном диагнозе охвата более четырех лимфатических узлов. Также лучевой метод считается профилактикой рецидива рака после оперативного удаления новообразования.
Химиотерапия выступает как профилактика метастазирования, для закупоривания прогрессирования и уменьшения размера нароста перед проведением операции. На ранних стадиях развития болезни химическая терапия действенна при непозитивном прогнозе. Химвоздействие в обязательном порядке осуществляется в случае поражения регионарных лимфатических узлов. За последние годы подчеркивается важность выполнения гормонотерапии при онкологии молочной железы.
Применение метода целесообразно до периода менопаузы у женщин. После климакса методика лечения бессмысленна. Научные исследования подтвердили, что воздействие гормональных медикаментов повышает выживаемость среди пациентов. Показатель характерен при наличии в опухолевом образовании рецепторов к эстрогену и прогестерону. Для терапии используют лечебные средства – Тамоксифен и Нольвадекс.
При опухоли важен комплексный подход к лечению. Техника рассчитывается лечащим врачом зависимо от возрастной категории, персональных особенностей, вида, стадии и характера прогрессирования нароста. Профилактика рецидива после операции включает в себя процедуры – лучевая и гормональная терапия. Рекомендуется избегать ряда факторов, провоцирующих вторичное развитие злокачественного процесса и указанных в пункте описания влияющих причин. Народная медицина применяется лишь как дополняющее мероприятие к основной терапии, если процедуры лично одобрил лечащий врач.
Прогноз выживаемости
Прогноз, сколько удаётся жить пациентам при раке сосков, зависит от множества факторов. Продолжительность жизни больных после лечения устанавливается такими параметрами:
- стадия;
- степень агрессивности рака;
- возраст;
- количество охваченных лимфатических узлов;
- совмещение с прочими типами опухоли;
- неблагоприятное воздействие внутренних механизмов.
На ранних этапах новообразование удаётся полноценно устранить при помощи оперативного вмешательства. Затем люди живут привычной жизнью. На поздней стадии при неоперабельном характере нароста средний показатель выживаемости достигает 4-5 лет. Последствия онкологии грудной железы могут привести к летальному исходу из-за агрессивного протекания и долгого бессимптомного времени, когда могут сформироваться отдалённые метастазы.
Если удалось на ранней ступени определить атипичный процесс, возможно успешно вылечить более 90% пациентов. На 4 стадии пятилетняя выживаемость понижается до 10% больных. Указанный процент соответствуют среднему рассчитанному показателю выживаемости независимо от типа онкологии молочной железы. У мужчин прогноз при раке Педжета менее позитивный, так как заболевание развивается осложнённо. Показатель выживаемости среди заболевших мужчин в течение пяти лет достигает 25%.
Читайте также:


