Гистогенез хрящевой и костной ткани
Остеогенез происходит из мезенхимы склеротома. В эмбриональном гистогенезе костная ткань может возникать непосредственно из мезенхимы или развиваться на месте хряща.
Развитие кости из мезенхимы характерно для грубоволокнистой костной ткани, образующей первоначально плоские кости черепа, ключицы и дистальные фаланги пальцев. Это развитие начинается на первом месяце эмбриогенеза. В нем выделяют 3 стадии.
1. Формирование остеогенного островка происходит путем скопления активно размножающихся клеток мезенхимы в участке развития будущей кости.
2. Дифференцировка клеток остеогенного островка и образование остеоида. Клетки мезенхимы внутри остеогенного островка прекращают делиться и дифференцируются в остеобласты, вырабатывающие остеоид. Он состоит из коллагеновых волокон, которые в дальнейшем спаиваются вместе основным аморфным веществом (остеомукоидом). По мере накопления образующегося матрикса клетки раздвигаются им, но сохраняют свою отростчатую форму и связи с другими клетками.
3. Обызвествление остеоида обеспечивается остеобластами путем отложения кристаллов гидроксиапатита вдоль фибрилл коллагена и секреции матричных пузырьков. Замуровываясь в обызвествленном матриксе, остеобласты превращаются в остеоциты. В результате образуются трабекулы грубоволокнистой кости, поверхность которых покрыта остеобластами, дифференцирующимися из окружающих остеогенных клеток-предшественников мезенхимного происхождения. Постоянно возникают новые остеобласты, секретирующие матрикс на поверхности трабекул, а затем погружающиеся в него и превращающиеся в остеоциты. Формирование кости происходит путем слияния трабекул друг с другом в единую сеть, промежутки которой заполнены соединительной тканью, развившейся из мезенхимы, с высоким содержанием сосудов. Мезенхима вокруг формирующейся кости дает начало надкостнице. Так возникает грубоволокнистая костная ткань, которая в дальнейшем замещается пластинчатой.
Развитие кости на месте хряща характерно для большинства костей скелета. Вначале формируется хрящевая модель будущей кости, которая в дальнейшем разрушается и замещается костью. Этот процесс начинается на 2 месяце эмбриогенеза и включает 4 стадии.
1. Образование хрящевой модели кости происходит из мезенхимы по законам хрящевого гистогенеза. Модель по форме сходна с будущей костью, образована гиалиновым хрящом и в течение определенного времени увеличивается в размерах.
2. Образование перихондральной костной манжетки начинается в середине диафиза хрящевой модели с дифференцировки во внутреннем слое ее надхрящницы остеобластов, которые начинают образовывать костный матрикс. Формирующиеся трабекулы из грубоволокнистой ткани образуют ажурную манжетку, которая в виде цилиндра охватывает диафиз хрящевой модели, располагаясь вокруг хряща (перихондрально). Костная ткань непрерывно утолщается и разрастается к эпифизам. Затем грубоволокнистая кость замещается пластинчатой, образуются остеоны вокруг врастающих сосудов.
3. Образование энхондральной кости в диафизе происходит в результате проникновения внутрь хрящевой модели остеогенных клеток. Они попадают туда вместе с мезенхимой, окружающей кровеносные сосуды, которые врастают из надкостницы. Сосуды способны проникать в плотный обызвествленный хрящ, благодаря его разрушению клетками типа остеокластов. Остеогенные клетки дифференцируются в остеобласты, которые образуют кость внутри разрушающего хряща – энхондрально. Область начального образования костной ткани в диафизе называется первичной точкой окостенения. Затем процесс обызвествления хряща, его разрушения и замещения энхондральной костью продвигается по направлению к эпифизам. Разрушение энхондральной кости в центральной части диафиза остеокластами приводит к образованию костномозговой полости, заполняющейся элементами красного костного мозга.
4. Образование энхондральной кости в эпифизах и формирование эпифизарных пластинок роста. Образование энхондральной кости в эпифизах начинается вскоре после рождения, когда в верхних, а затем в нижних эпифизах возникают вторичные точки окостенения в результате вышеописанных процессов. Затем остеобласты образуют энхондральную кость внутри эпифиза. В дельнейшем в эпифизах формируются пластинки губчатого вещества. Неизменный гиалиновый хрящ в эпифизе сохраняется только на суставной поверхности и в области, прилежащей к диафизу (метафизе). В результате разрастания навстречу друг другу энхондральной кости из эпифиза и диафиза образуется метаэпифизарная ростовая хрящевая пластинка.
| | | следующая лекция ==> | |
| Кость как орган | | | Основные идеологические течения в современном мире |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Костные ткани развиваются из мезенхимы склеротомов сомитов двумя способами: прямым — непосредственно из мезенхимы, непрямым — на месте ранее сформированной хрящевой модели кости.
Прямой остеогенез (интрамембранозный остеогенез) характерен для немногих костей и происходит в богато снабжаемых кровью участках тела, в частности при образовании плоских костей (покровные кости черепа). Первые признаки интрамембра- нозного окостенения проявляются на 8-неделе эмбриогенеза.
Прямой остеогенез протекает в четыре стадии (рис. 15.7).

Рис. 15.7. Развитие кости непосредственно из мезенхимы |5|: а — остеогенный островок; б — остеоидная стадия; в — минерализация остеоида; г — перестройка грубоволокнистой костной ткани в пластинчатую; 1 — клетки мезенхимы; 2 — кровеносные сосуды; 3 — остеобласты; 4 - остеоциты; 5 — органическая основа; 6 — минерализованный матрикс; 7 —
- 1. Стадия остеогенного островка. В участках развития будущей кости наблюдается скопление активно делящихся мезенхимных клеток, формирующих остеогенный островок с врастающими кровеносными сосудами.
- 2. Остеоидная стадия. Мезенхимные клетки дифференцируются в остеопрогениторные клетки, которые превращаются в остеобласты. Остеобласты образуют оксифильный костный матрикс — остеоид с коллагеновыми фибриллами из коллагена I типа. Остеоид — неминерализованное межклеточное вещество. В костном матриксе накапливаются мукопротеиды (оссеомукоиды), которые цементируют волокна в прочную массу.
- 3. Стадия минерализации (кальцификации) межклеточного вещества характеризуется образованием костных перекладин, или балок. Процесс минерализации костной ткани обеспечивается остеобластами двумя механизмами:
- 1) секреция щелочной фосфатазы;
- 2) секреция матричных пузырьков.
В первом случае под действием щелочной фосфатазы глицерофосфаты крови расщепляются на углеводы и фосфорную кислоту. Фосфорная кислота соединяется с ионами кальция, образуя фосфорнокислый кальций, который вместе с углекислым кальцием образует гидроксиаппатит с кристаллами от 20—40 до 150 нм длиной и 1,5—75 нм толщиной.
Второй механизм предусматривает выделение матриксных пузырьков, которые накапливают щелочную фосфатазу, фосфаты кальция и кристаллы гидроксиаппатита. Матриксные пузырьки в межклеточном веществе разрушаются, и выделившиеся кристаллы гидроксиаппатита служат ядрами для роста кристаллов. Одним из посредников кальцификации является остеонектин — гликопротеин, который избирательно соединяет соли кальция и фосфора с коллагеном. В результате кальцификации образуются костные перекладины или балки. Постепенно остеобласты погружаются в межклеточное вещество остеоида и дифференцируются в остеоциты. Формирование кости происходит благодаря слиянию балок в единую сеть, промежутки которой заполнены волокнистой соединительной тканью с сосудами. На поверхности балок располагается слой остеобластов, за счет которого происходит аппозиционный рост кости путем образования новых пластин.
4. Стадия перестройки грубоволокнистой костной ткани в пластинчатую связана с сс разрушением остеокластами с врастанием в нее сосудов и образованием остеонов.
Непрямой (энхондральный) остеогенез. Этим способом развиваются трубчатые кости конечностей, позвонки, кости таза (рис. 15.8). Он включает следующие стадии.
- 1. Образование хрящевой модели кости. На 2-м месяце эмбриогенеза из мезенхимы формируется хрящевая модель будущей кости — гиалиновый хрящ, покрытый надхрящницей.
- 2. Формирование перихондрального костного кольца (костной манжетки). Эта стадия начинается с прикрепления в области диафиза сухожилий и развивающихся поперечнополосатых скелетных мышц, подрастания кровеносных сосудов. В результате в центральной зоне диафиза изменяются условия трофики, мезенхимные клетки дифференцируются в остеобласты; надхрящница превращается в надкостницу. Остеобласты продуцируют межклеточное вещество и формируют на поверхности хряща костную манжетку — перихондральное костное кольцо. Костное кольцо обра-

Рис. 15.8. Развитие кости на месте хряща |6|: а — образование хрящевой модели; б — образование костного кольца (манжетки); в — проникновение сосудов; г — образование эндохондральной костной ткани; 1 — перихондральное костное кольцо (костная манжетка); 2 — дегенерирующий хрящ; 3 — кровеносные сосуды; 4 — клетки хрящевой ткани — зона гиперплазии; 5 — неизмененный хрящ — зона покоя; 6 — участки эндопдралыюго окостенения; 7 — зона пролиферации зовано грубоволокнистой костной тканью, которая впоследствии трансформируется в пластинчатую костную ткань. Перихондральная костная ткань растет от центра диафиза в сторону эпифизов. Вследствие нарушения трофики внутри хряща начинаются дистрофические изменения. Хондробласты превращаются в пузырчатые, вакуолизированные клетки, которые начинают выделять щелочную фосфатазу. В центре хряща наблюдается гибель хондроци- тов и обызвествление межклеточного вещества хряща. На границе дистрофически изменяющегося хряща в диафизе и эпифизе хон- дроциты выстраиваются в колонки, где активно делятся, вырабатывают вещество матрикса.
- 3. Развитие энхондральной кости в диафизе. Этот процесс начинается в центральной части хрящевой модели — диафизе и происходит в результате врастания в диафизарный хрящ кровеносных сосудов с мезенхимой, остеобластами и остеокластами. Через отверстия в костном кольце (манжетке), образованные остеокластами, в хрящ врастают кровеносные сосуды и остепрогениторные клетки. Остеокласты разрушают обызвествленный хрящ, а остеобласты формируют первичный центр эндохондрального окостенения. На этой стадии минерализованный хрящ имеет базофильную окраску, а первичная эндохондральная кость — оксифильную. В последующем две зоны окостенения — перихондральная и эн- хондральная сливаются вместе. Внутри диафиза формируется костно-мозговая полость, ячейки которой заселяются миелоидной тканью.
- 4. Образование эндохондральной кости в эпифизах. Вслед за диафизом центры окостенения появляются в эпифизах — вторичный центр окостенения. Начинается этот процесс с изменения питания в центре эпифиза, развиваются дистрофические процессы, затем отмечается процесс оссификации, который сопровождается врастанием в эпифиз кровеносных сосудов.
- 5. Формирование эпифизарной пластинки роста в хряще. На границе эпифиза и диафиза формируется эпифизарная пластинка, которая обеспечивает рост кости в длину. Эпифизарный хрящ разделяют на 5 зон, начиная с эпифизарной стороны хряща.
Зона покоя состоит из гиалинового хряща, в котором отсутствуют морфологические изменения.
Зона гипертрофированного хряща образована крупными (пузырчатыми) хондроцитами с гранулами гликогена в цитоплазме.
Зона обызвествленного хряща находится на границе с диафи- зом. В этой зоне происходит гибель хондроцитов и кальцификация хрящевого матрикса.
Зона окостенения соответствует участку, где появляется эндохондральная кость.
Пластинка существует до тех пор, пока полностью не завершится рост кости в длину.
В процессе роста в зрелом возрасте происходит постоянное обновление костного матрикса, структуры компактной и губчатой кости приводятся в соответствие с изменяющимися статическими и динамическими нагрузками на кость, а также для поддержания кальциевого гомеостаза. Перестройка костной ткани включает:
- ? фазу активации, для которой характерна активация покоящихся остеобластов, подготовка участка поверхности кости для прикрепления остеокластов и последующая их активация;
- ? фазу резорбции кости остеокластами, в результате которой образуются резорбционные лакуны в костных трабекулах и ре- зорбционные каналы или тоннели в компактном костном веществе;
- ? фазу реверсии — остеогенные клетки дифференцируются в активные остеобласты;
- ? фазу формирования остеобластами органической матрицы с последующей минерализацией, врастанием кровеносных сосудов, образованием остеонов.
Таким образом, в процессе регенерации костной ткани существует тесная связь между ее образованием остеобластами и резорбцией остеокластами.
Возрастные изменения и регенерация. С возрастом регенерация кости идет хуже, может развиваться остеопороз (разрежение костной ткани), особенно у женщин с наступлением климактерического периода. Чем моложе организм, тем больше в его костях оссеина и тем больше проявляют они свою гибкость. К старости кости становятся хрупкими, так как в них увеличивается содержание минеральных солей.
Репаративная регенерация кости при переломах происходит благодаря наличию в ней камбиальных остеогенных клеток в надкостнице, в каналах остеона, эндосте и напоминает ее гистогенез в эмбриональном периоде. В зависимости от сопоставления отломков и иммобилизации краев костной раны репаративная регенерация может осуществляться двумя путями.
Заживление перелома первичным костным сращением без образования костной мозоли наблюдается при хорошем трофическом обеспечении и сопоставлении отломков. Уже через 12 ч повышается содержание тканевых гормонов и начинается процесс регенерации, который в целом протекает подобно остеогенезу. Скелетогенные камбиальные клетки дифференцируются в остеобласты, затем образуется остеоид с последующей его минерализацией. Формируется грубоволокнистая костная ткань, которая ремодели- руется в пластинчатую костную ткань.
Заживление перелома кости вторичным костным сращением происходит в отсутствие оптимального сопоставления костных отломков. Вначале в промежутке между отломками образуется грануляционная ткань (рыхлая волокнистая соединительная), которая преобразуется в хрящевую мозоль. Впоследствии хрящевая мозоль замещается костной тканью, при этом костная ткань вначале имеет строение трабекулярной кости, которая перестраивается в компактную кость.
Факторы, влияющие на образование костной ткани и ее рост:
? гормон роста (соматотропин) действует на эпифизарную пластинку;
- ? паратирин (гормон паращитовидной железы) активирует остеокласты и вызывает резорбцию костной ткани, обеспечивает общую регуляцию изменений в костной ткани;
- ? кальцитонин стимулирует формирование кости и ее минерализацию;
- ? половые гормоны ( в большей степени эстрогены ) стимулируют окостенение эпифизарной пластинки;
- ? витамин С необходим для образования коллагеновых волокон;
- ? витамин D (кальцитриол) способствует отложению солей кальция в костях. Нехватка витамина в детском возрасте приводит к развитию рахита — размягчению костей.
5. Гистогенез и регенерация костной ткани
Развитие костной ткани у эмбриона осуществляется двумя способами:
1) непосредственно из мезенхимы (прямой остеогенез ),
2) из мезенхимы на месте ранее развившейся хрящевой модели кости (непрямой остеогенез ). Постэмбриональное развитие костной ткани происходит при физиологической и репаративной регенерации.
В процессе развития костной ткани образуется костный дифферон : стволовые, полустволовые клетки ( преостеобласты ), остеобласты (разновидность фибробластов), остеоциты. Вторым структурным элементом являются остеокласты (разновидность макрофагов), развивающиеся из стволовых клеток крови.
Прямой остеогистогенез . Такой способ остеогенеза характерен для развития грубоволокнистой костной ткани при образовании плоских костей, например покровных костей черепа. Этот процесс наблюдается в основном в течение первого месяца внутриутробного развития и характеризуется образованием сначала первичной "перепончатой", остеоидной костной ткани с последующей импрегнацией (отложением) солей кальция, фосфора и др. в межклеточном веществе. В первой стадии – образование скелетогенного островка – в местах развития будущей кости происходят очаговое размножение мезенхимных клеток и васкуляризация скелетогенного островка (рис. 42). Во второй стадии, заключающейся в дифференцировке клеток островков, образуется оксифильное межклеточное вещество с коллагеновыми фибриллами – органическая матрица костной ткани (остеоидная стадия). Разрастающиеся волокна раздвигают клетки, которые, не теряя своих отростков, остаются связанными друг с другом. В основном веществе появляются мукопротеиды ( оссеомукоид ), цементирующие волокна в одну прочную массу. Некоторые клетки, дифференцирующиеся в остеоциты, уже в этой стадии могут оказаться включенными в толщу волокнистой массы. Другие, располагающиеся по поверхности, дифференцируются в остеобласты. В течение некоторого времени остеобласты располагаются по одну сторону волокнистой массы, но вскоре коллагеновые волокна появляются и с других сторон, отделяя остеобласты друг от друга. Постепенно эти клетки оказываются "замурованными" в межклеточном веществе, теряют способность размножаться и превращаются в остеоциты. В то же время из окружающей мезенхимы образуются новые генерации остеобластов, которые наращивают кость снаружи (аппозиционный рост).
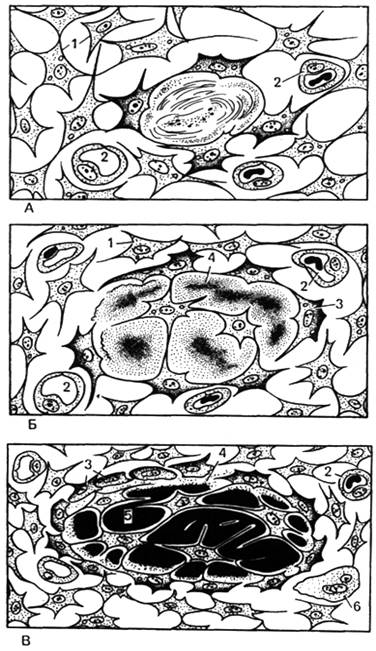
Рис. 42. "Прямой", перепончатый, остеогенез .
А - остеогенный островок (схема); Б - остеоидная стадия (схема); В - оссификация межклеточного вещества (схема); Г - "прямой" остеогенез в плоской кости (микрофотография); 1 - мезенхимные клетки; 2 - кровеносные капилляры; 3 - остеобласты; 4 - остеоид ; 5 - минерализованное межклеточное вещество; 6 - остеокласт.
Третья стадия – кальцификация (импрегнация солями) межклеточного вещества. При этом остеобласты выделяют фермент щелочную фосфатазу, расщепляющую содержащиеся в периферической крови глицерофосфаты на углеводные соединения (сахара) и фосфорную кислоту. Последняя вступает в реакцию с солями кальция, который осаждается в основном веществе и волокнах сначала в виде соединений кальция, формирующих аморфные отложения (Са3(РО 4 )2), в дальнейшем из него образуются кристаллы гидроксиапатита (Са10 (РО4)6 (ОН)2).
Кальцификацию оссеоида связывают с матриксными везикулами.
Процесс биологической минерализации протекает в 2 фазы.
I фаза заключается в образовании исходных кристаллов гидроксиапатита внутри матриксных везикул. Эта фаза контролируется фосфатазами (включая щелочную фосфатазу), а также кальцийсвязывающими молекулами (фосфолипидами и белка ми), которыми матриксные везикулы богаты.
II фаза состоит в разрыве мембран матриксных везикул с выходом сформированных кристаллов в экстрацеллюлярное пространство, где дальнейшее размножение их контролируется условиями внеклеточного микроокружения. Важную роль имеют протеазы и мембранные фосфолипазы , которые обеспечивают разрыв мембран и выход минералов наружу.
Одним из посредников кальцификации является остеонектин – гликопротеин, избирательно связывающий соли кальция и фосфора с коллагеном. В результате кальцификации образуются костные перекладины, или балки. Затем от этих перекладин ответвляются выросты, соединяющиеся между собой и образующие широкую сеть. Пространства между перекладинами оказываются занятыми соединительной волокнистой тканью с проходящими в ней кровеносными сосудами.
К моменту завершения гистогенеза по периферии зачатка кости в эмбриональной соединительной ткани появляется большое количество волокон и остеогенных клеток. Часть этой волокнистой ткани, прилегающей непосредственно к костным перекладинам, превращается в периост, который обеспечивает трофику и регенерацию кости. Такая кость, появляющаяся на стадиях эмбрионального развития и состоящая из перекладин ретикулофиброзной костной ткани, называется первичной губчатой костью. В более поздних стадиях развития она заменяется вторичной губчатой костью взрослых, которая отличается от первой тем, что построена из пластинчатой костной ткани ( четвертая стадия остеогенеза ).
Развитие пластинчатой костной ткани тесно связано с процессом разрушения отдельных участков кости и врастанием кровеносных сосудов в толщу ретикулофиброзной кости. В этом процессе как в период эмбрионального остеогенеза , так и после рождения принимают участие остеокласты.
Костные пластинки обычно образуются вокруг кровеносных сосудов путем дифференцировки прилегающей к ним мезенхимы. Над такими пластинками образуется слой новых остеобластов и возникают новые пластинки. Коллагеновые волокна в каждой пластинке ориентированы под углом к волокнам предыдущей пластинки. Таким образом, вокруг сосуда формируются как бы костные цилиндры, вставленные один в другой (первичные остеомы). С момента появления остеонов ретикулофиброзная костная ткань перестает развиваться и заменяется пластинчатой костной тканью. Со стороны надкостницы формируются общие, или генеральные, пластинки, охватывающие всю кость снаружи. Так развиваются плоские кости. В дальнейшем образовавшаяся в эмбриональном периоде кость подвергается перестройке: разрушаются первичные остеоны и развиваются новые генерации остеонов. Такая перестройка кости практически продолжается всю жизнь.
В отличие от хрящевой ткани кость всегда растет способом наложения новой ткани на уже имеющуюся, т.е. путем аппозиции, а оптимальное кровоснабжение необходимо для дифференцировки клеток скелетогенного островка.
Непрямой остеогистогенез . На 2-м месяце эмбрионального развития в местах будущих трубчатых костей закладывается из мезенхимы хрящевой зачаток, который очень быстро принимает форму будущей кости (хрящевая модель), в виде эмбрионального гиалинового хряща, покрытого надхрящницей. Некоторое время он растет за счет клеток, образующихся со стороны надхрящницы, и за счет размножения клеток во внутренних участках.
Процесс образования кости внутри хрящевого зачатка получил название эндохондрального или энхондрального окостенения (греч. endon - внутри).
Развитие кости на месте хряща, т.е. непрямой остеогенез , начинается в области диафиза ( перихондральное окостенение). Образованию перихондральной костной манжетки предшествует разрастание кровеносных сосудов с дифференцировкой в надхрящнице, прилежащей к средней части диафиза, остеобластов, образующих в виде манжетки сначала ретикулофиброзную костную ткань (первичный центр окостенения), затем заменяющуюся на пластинчатую (рис. 43).
Образование костной манжетки нарушает питание хряща. Вследствие этого в центре диафизарной части хрящевого зачатка возникают дистрофические изменения. Хондроциты вакуолизируются , их ядра пикнотизируются , образуются так называемые пузырчатые хондроциты . Рост хряща в этом месте прекращается. Удлинение перихондральной костной манжетки сопровождается расширением зоны деструкции хряща и появлением остеокластов, которые очищают пути для врастающих в модель трубчатой кости кровеносных сосудов и остеобластов. Это приводит к появлению очагов энхондрального окостенения (вторичные центры окостенения). В связи с продолжающимся ростом соседних неизмененных дистальных отделов диафиза хондроциты на границе эпифиза и диафиза собираются в колонки, направление которых совпадает с длинной осью будущей кости.
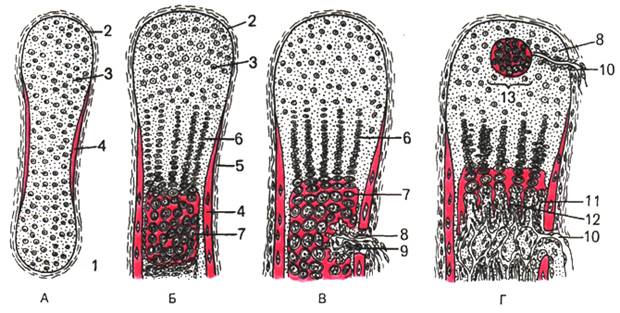
Рис. 43. Непрямой (хрящевой) остеогенез (схема). Образование хрящевой модели кости и перихондральной костной манжетки (по Ю.И.Афанасьеву ).
А, Б, В, Г - стадии остеогенеза ; 1 - первичная хрящевая модель трубчатой кости; 2 -надхрящница; 3 - хрящевая ткань; 4 - перихондральная костная манжетка; 5 - надкостница; 6 - колонки хрящевых клеток; 7 - зона пузырчатых клеток; 8 - врастающая в хрящ мезенхима с дифференцирующимися остеокластами (9) и кровеносными капиллярами (10); 11 - остеобласты; 12 - эндохондрально образованная костная ткань; 13 - точка окостенения в эпифизе.
Таким образом, в колонке хондроцитов имеются два противоположно направленных процесса – размножение и рост в дистальных отделах диафиза и дистрофические процессы в его проксимальном отделе. Одновременно между набухшими клетками происходит отложение минеральных солей, обусловливающее появление резкой базофилии и хрупкости хряща.
С момента разрастания сосудистой сети и появления остеобластов надхрящница перестраивается, превращаясь в надкостницу. В дальнейшем кровеносные сосуды с окружающей их мезенхимой, остеогенными клетками и остеокластами врастают через отверстия костной манжетки и входят в соприкосновение с обызвествленным хрящом. Под влиянием ферментов, выделяемых остеокластами, происходит растворение ( хондролиз ) обызвествленного межклеточного вещества. Диафизарный хрящ разрушается, в нем возникают удлиненные пространства, в которых "поселяются" остеоциты, образующие на поверхности оставшихся участков обызвествленного хряща костную ткань.
Одновременно с процессом развития энхондральной кости появляются и признаки ее разрушения остеокластами. Вследствие разрушения энхондральной костной ткани образуются еще большие полости и пространства (полости резорбции) и, наконец, возникает костномозговая полость. Из проникшей сюда мезенхимы образуется строма костного мозга, в которой поселяются стволовые клетки крови и соединительной ткани. В это же время по периферии диафиза со стороны надкостницы нарастают все новые и новые перекладины костной ткани, образующейся из надкостницы.
Разрастаясь в длину по направлению к эпифизам и увеличиваясь в толщину, они образуют плотный слой кости. Дальнейшая организация периостальной кости протекает иначе, чем организация энхондральной костной ткани. Вокруг сосудов, которые идут по длинной оси зачатка кости из прилегающей к ним мезенхимы, на месте разрушающейся ретикулофиброзной кости начинают образовываться концентрические пластинки, состоящие из параллельно ориентированных тонких коллагеновых волокон и цементирующего межклеточного вещества. Так возникают первичные остеоны. Просвет их широк, границы пластинок нерезко контурированы . Вслед за появлением первой генерации остеонов со стороны периоста начинается развитие общих (генеральных) пластинок, окружающих кость в области диафиза. Вслед за диафизом центры окостенения появляются в эпифизах. Этому предшествуют сначала дифференцировка хондроцитов , их гипертрофия, сменяемая ухудшением питания, дистрофией и кальцинацией. В дальнейшем отмечается процесс окостенения, подобный описанному выше. Оссификация сопровождается врастанием в эпифизы сосудов.
В промежуточной области между диафизом и эпифизами сохраняется хрящевая ткань – метафизарный хрящ, являющийся зоной роста костей в длину.
Физиологическая регенерация костных тканей происходит медленно за счет остеогенных клеток надкостницы, эндоста и остеогенных клеток в канале остеона.
Посттравматическая регенерация костной ткани протекает лучше в тех случаях, когда концы сломанной кости не смещены относительно друг друга. Процессу остеогенеза предшествует формирование соединительнотканной мозоли, в толще которой могут образовываться хрящевые отростки (рис. 44). Оссификация в этом случае идет по типу вторичного (непрямого) остеогенеза . В условиях оптимальной репозиции и фиксации концов сломанной кости регенерация происходит без образования мозоли. Но прежде чем начнут строить кость остеобласты, остеокласты образуют небольшую щель между репонированными концами кости. На этой биологической закономерности основано применение травматологами аппаратов постепенного растягивания сращиваемых костей в течение всего периода регенерации.
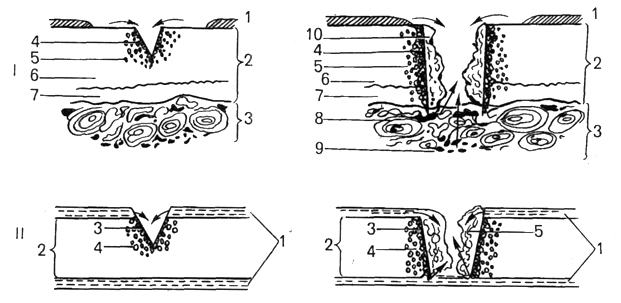
Рис. 44. Посттравматическая регенерация гиалинового хряща при неглубоком (слева) и глубоком (справа) повреждениях.
I - регенерация суставного хряща: I - синовиальная оболочка; 2 - хрящ; 3 - кость; 4 - зона некроза; 5 - зона пролиферации; 6 - некальцифицированный хрящ; 7 - кальцифицированный хрящ; 8 - остеоны с сосудами; 9 - костный мозг; 10 - грануляционная ткань;
II - регенерация реберного хряща: 1 - перихондр; 2 - хрящ; 3 - зона некроза; 4 – зона пролиферации; 5 - грануляционная ткань (по В.Н.Павловой ).
Читайте также:


