Гнойная инфекция на ладонях

Сыпь на коже может возникать по самым разным причинам и являться симптомом многих заболеваний. Покраснения, пузырьки и гнойнички могут локализоваться на различных участках кожи и слизистых оболочках. Если же речь идет про сыпь гнойнички на ладонях и ступнях, скорее всего, можно говорить о таком распространенном недуге, как дисгидротическая экзема или дисгидроз или хронический рецидивирующий экзематозный дерматит.
Это хроническое кожное заболевание характеризуется отеком, покраснением кожи, возникновением на поверхности ладоней и ступней небольших серозных гнойничков, которые располагаются группами, но иногда располагаются по одному, на некотором расстоянии друг от друга, их появление сопровождается сильным зудом. Дисгидроз не заразен, не передается другим людям через рукопожатие или обувь. Но вызывает у заболевшего человека психологический дискомфорт.
Почему возникает дисгидротическая экзема, медицинская наука пока не выяснила. Но известно, что гнойничковые высыпания появляются чаще всего в период холодного времени года, с осени до весны. Провоцируют высыпания обострения хронических заболеваний, наличие аллергена, стрессовые состояния, использование агрессивной бытовой химии.
Наиболее характерным признаком дисгидроза, как мы уже с вами знаем, являются внезапное появление гнойничковых, зудящих высыпаний. Их группы располагаются в глубине кожи ладоней и ступней, по бокам пальцев. Пузырьки прозрачные, заполнены жидкостью.
По прошествии некоторого времени, пузырьки повреждаются, из них вытекает жидкость, на их месте образуются язвочки, сливающиеся в эрозии, которые подсыхая, образуют коричневые корочки. Их называют гиперпигментацией кожи. Самое неприятное состоит в том, что подсыхающие высыпания, эрозии создают видимость того, что болезнь проходит. Однако это не так. Постепенно на коже начинают развиваться изменения - утолщения, узелки, трещинки. Все сопровождается покраснениями, шелушением.
И, если, в такие повреждения попадают болезнетворные микробы, бактерии, вирусы, грибки (что бывает довольно часто) - может начаться гнойный воспалительный процесс на коже, а кроме того, возрастает риск возникновения заболеваний всего организма.
Поэтому при появлении любых подозрительных высыпаний на коже, не медлите, обратитесь к участковому терапевту или специалисту-дерматологу, аллергологу. Нужно обязательно выяснить причину появления гнойничков, установить точный диагноз и только после этого начинать адекватное лечение.
Лечение дисгидроза, как впрочем, и любого другого заболевания, должно проводиться в комплексе. В терапию входит использование лекарственных препаратов, специально диеты. Хороший эффект оказывают эффективные и проверенные народные средства.
При лечении используют лекарственные препараты: наружно используют фукарцин (анилиновый краситель), а также мази, включающие гормоны. К ним можно отнести тридерм, адвантан, элоком и другие.
Для приема внутрь обычно рекомендует такие средства, как антигистаминные препараты эриус, кларитин. Также доктор может выписать десенсибилизирующие средства глюконат кальция, тиосульфат натрия. Эти препараты можно приобрести без рецепта. Но лучше все-таки сначала посетить врача.
При лечении этого кожного заболевания очень важно соблюдать специальную диету, которая исключает из употребления сладостей (сахар), алкоголя. Нельзя включать в рацион продукты, которые могут спровоцировать аллергическую реакцию. Например, исключают из употребления цитрусовые, кофе, какао, шоколад. Не ешьте до полного выздоровления яйца, томаты и т.д.
В периоды ремиссий, когда нет высыпаний, лечение нужно продолжать. Но в этот период используйте более мягкие средства. Например, подойдут мази, кремы, обладающие смягчающим действием, насыщающие кожу витаминами, например, препарат радевит.
В этот период полезно использовать отвары из цветков ромашки, делать из них примочки, полоскания. Для этих же целей подойдут отвары из коры дуба, чистотела, череды, шалфея. Их также можно использовать в период обострения, как дополнительные средства лечения.
- Вымойте несколько свежих корешков хрена. Теперь натрите их на мелкой терке. Положите в глубокую посуду 2 ч. л. кашицы, а потом долейте туда же пол-литра кипятка. Оставьте пока, пусть настой остынет. Теплым настоем протирайте пораженные места кожи.
- Соберите свежие листики ежевики. Измельчите 100 г листьев, насыпьте их в кастрюлю, налейте туда же 2 л. кипящей воды. Подождите, пока настоится и остынет. Этим средством протирайте гнойничковые высыпания, делайте примочки.
- Можно прикладывать к пораженным местам помятый руками свежий капустный лист или тертый сырой картофель. Сверху накройте плотной салфеткой и закрепите компресс повязкой. Держите не менее часа. Потом компресс замените свежим.
- Гнойнички, пузырьки на коже смачивайте теплым отваром березовых почек или ивовой коры. Для приготовления отвара нужно залить 1 ст. л. того или другого средства стаканом кипятка. Варите 10 мин. Потом не забудьте остудить перед применением.
Но перед тем как использовать любое средство самостоятельно, посетите врача. Ведь чтобы лечение оказалось эффективным, нужно точно знать диагноз, причину высыпаний на ладонях и стопах. Будьте здоровы!
Развитию инфекционного процесса благоприятствует множество факторов, включая неудаленные инородные тела, тугие повязки на ранах или венозный и лимфатический застой после переломов костей. Золотистый стафилококк высевают в 50% случаев инфекции кисти, вслед за ним по частоте идет бета-гемолитический стрептококк, высеваемый в 15% случаев. Другими типичными микроорганизмами являются аэробактер, энтерококк, кишечная палочка.
Тем не менее в 70% случаев инфекций кисти высевается смешанная флора. Развивающееся в течение нескольких часов воспаление обычно свидетельствует о том, что микробным агентом является стрептококк. Напротив, инфекция, вызванная стафилококком, развивается в течение нескольких дней. Признаками инфекции кисти являются местное повышение температуры, покраснение, боль и часто пульсация, а также опухание и болезненность. Позже отмечается флюктуация.
Инфекции с вовлечением в процесс сухожилий вызывают ограничение движений и болезненность по ходу сухожилий. Основой лечения любой инфекции кисти являются иммобилизация лонгетой с приданием конечности приподнятого положения и назначение соответствующих антибиотиков. При любой ране неиммунизированному больному следует ввести противостолбнячную сыворотку. Иммобилизацию проводят в положении, позволяющем наилучшее дренирование при всех инфекциях кисти. Поскольку золотистый стафилококк и бета-гемолитический стрептококк высеваются с частотой до 75%, антибиотик необходимо выбирать с расчетом его эффективности против этих возбудителей.
Препаратами выбора при большинстве инфекционных процессов кисти являются метициллин, эритромицин и цефалоспорины.
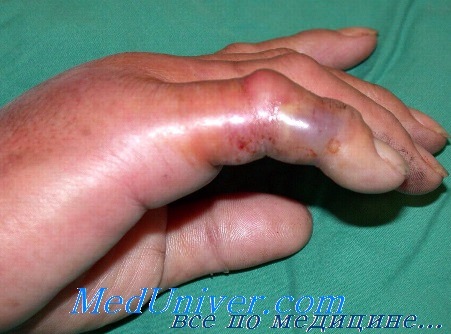
Фурункул и карбункул. Фурункулы и карбункулы встречаются довольно часто на тех местах кисти и руки, где растут волосы. Возбудителем обычно является золотистый стафилококк. В раннем периоде заболевания лечение включает покой, иммобилизацию, приподнятое положение конечности и системные антибиотики. При сформировавшемся абсцессе происходит его опорожнение либо спонтанно, либо через маленький разрез, сделанный скальпелем с лезвием № 11 над местом максимальной флюктуации. Дренирование ускоряется наложением согревающих компрессов. При неадекватном лечении фурункул и карбункул могут привести к развитию целлюлита кисти.
Пиодермия. Представляет собой гнойничковое заболевание кожи, развивающееся вокруг шва или неудаленного инородного тела кисти, обычно под влажной повязкой. Гранулема может достигать 20 мм в диаметре, но обычно размеры ее не превышают 3—5 мм. Эти образования болезненны. В случае небольших гранулем (3 мм) их лечат открытым способом и подсушиванием. Большие пиодермы иссекают вместе с поверхностным слоем кожи и лечат, как обычную рану.
Целлюлит. Целлюлит может развиться после царапин, уколов кожи или любого другого ранения кисти при неадекватной иммобилизации или небрежном уходе и часто встречается у наркоманов и алкоголиков. В зависимости от вида повреждающего фактора процесс может развиваться медленно или быстро. Для предупреждения развития отека кисть иммобилизуют, конечности придают приподнятое положение.
В случае быстропрогрессирующего (в течение нескольких часов) целлюлита показана фасциотомия, поскольку высока вероятность некроза, вызванного гемолитическим стрептококком. Этот тип целлюлита подлежит немедленной декомпрессии и хирургической обработке, а также антибиотикотерапии в больших дозах. Больных с целлюлитом кисти любой степени выраженности и нарушением ее функции, а также всех больных с сопутствующим диабетом следует госпитализировать.
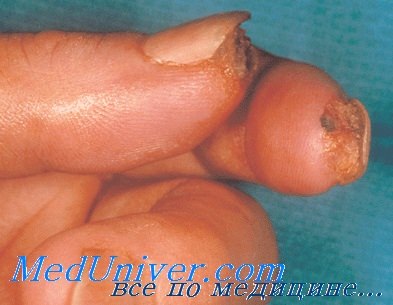
Паронихия и эпонихий. Паронихия — воспаление околоногтевого валика на лучевой или локтевой стороне пальца. Эпонихий — воспаление надногтевой пластинки. Они могут быть связаны с целлюлитом при распространении инфекции в проксимальном направлении в ткани, окружающие ногтевой валик. В типичных случаях больной обращается в отделение неотложной помощи с абсцессом, четко локализованным вокруг ногтевого валика или у основания ногтя. Большинство этих заболеваний вызывается стафилококковой инфекцией. Лечение заключается во вскрытии и дренировании.
Используют скальпель №11, вскрытие делают, скользя по ногтевой пластинке под околоногтевой валик до получения гноя. Ногтевой валик просто приподнимают, давая отток гною. Разрез обычно не требуется, за исключением больших абсцессов. Больному нужно посоветовать продолжать прикладывать теплые компрессы. При сопутствующем проксимальном целлюлите назначают системные антибиотики.
Воспаление межпальцевой перепонки. Воспаление межпальцевой перепонки развивается обычно при колотых ранах в этой области. Как правило, абсцесс располагается на дорсальной поверхности. Дренирование осуществляют разрезом по дорсальной поверхности перепонки, который должен быть продольным (в первом межпальцевом пространстве для избежания контрактуры — зигзагообразным). Эта инфекция часто приводит к тугоподвижности плюснефалангового сустава, если только вовремя не начато лечение, заключающееся во вскрытии, дренировании абсцесса, приподнятом положении конечности и назначении антибиотиков.
Срединное пространство ладони. Воспаление в данном участке развивается вследствие распространения инфекции из смежных влагалищ сухожилий сгибателей или при колотых ранах ладони. Ладонная фасция находится под большим натяжением, что приводит к выраженному отеку тыльной поверхности ладони. Однако точкой максимальной болезненности является средний отдел ладони. Этот абсцесс подлежит немедленному вскрытию и дренированию в операционной.
Дорсальное подапоневротическое и подкожное пространство. Тыльная поверхность кисти покрыта свободной, растягивающейся кожей, позволяющей накапливаться отечной жидкости при воспалении в другом отделе кисти. Этот отек тыльной поверхности кисти следует дифференцировать от инфекции подкожного пространства и подапоневротических флегмон на тыле кисти и по ходу сухожилий длинных разгибателей пальцев соответственно. Инфекция сопровождается болезненностью, которой никогда не бывает при простом отеке тыльной поверхности кисти. Эти инфекции обычно требуют дренирования через множественные разрезы. Больных следует направлять к хирургу.
Септический тендовагинит. Влагалища сухожилий сгибателей и разгибателей могут инфицироваться при порезах и колотых ранах, особенно в местах кожных суставных складок, где сухожилие со своим влагалищем находится в непосредственной близости к коже. Чаще всего инфекции вызывают золотистый стафилококк и стрептококк. Поскольку препятствия для распространения инфекции нет, в процесс вовлекается сухожильное влагалище на всем своем протяжении.
Диагноз ставят, растягивая пораженное синовиальное влагалище, стараясь при этом избежать пальпации над сухожилием, или с помощью активного или пассивного разгибания пальца. Диагноз можно также поставить, разгибая палец и приподнимая его за кончик ногтя, что вызывает сильнейшую боль по ходу сухожилия сгибателя. Этих больных госпитализируют. Конечность иммобилизуют с приданием ей приподнятого положения, назначают соответствующие антибиотики. Если быстрого разрешения процесса не наступает, показана хирургическая декомпрессия.
Укусы человеком относят к очень серьезным повреждениям, особенно в тканях с плохим кровоснабжением — связках, суставах или сухожилиях кисти. Хотя в рану при этом попадает множество микроорганизмов, самым патогенным из них является анаэробный стрептококк. Однако нередко встречается и золотистый стафилококк, в этом случае антибиотиками выбора будут цефалоспорины. Кожные раны над пястно-фаланговыми сочленениями, возникающие при кулачных драках, имеют тенденцию к самозатягиванию. В случае попадания с зубов анаэробов и затягивания проникающей в полость сустава раны в ней или вокруг суставной капсулы развивается очень серьезная инфекция, ведущая к контрактуре и деструкции сустава. Это же относится к ранам, располагающимся в непосредственной близости к сухожильному влагалищу.
Эти раны следует лечить с особой тщательностью и никогда не закрывать, а очищать и обильно промывать.
Конечность иммобилизуют, придав ей приподнятое положение, назначают антибиотики, больного госпитализируют.
Укусы животных. При укусе кошки чаще всего высевают Pasteurella multocida — микроорганизм, чувствительный к пенициллину и эритромицину. До 50% инфекций вызываются этим возбудителем при укусах собаки, и 95% инфекций поддаются лечению пенициллином.
Лимфангит и лимфаденит. Лимфангит может развиться при любой открытой ране и проявляется наличием красной полосы на тыле кисти, тянущейся в проксимальном направлении на волярную поверхность предплечья. Начало заболевания обычно острое, в течение нескольких часов, и возбудителем в этих случаях почти всегда является стрептококк. При дальнейшем распространении инфекции в локтевой или подмышечной ямке можно пропальпировать увеличенные лимфоузлы. Лечение включает покой, приподнятое положение конечности, иммобилизацию в физиологическом положении и антибиотики. Инфекция может сопровождаться отеком и припухлостью на тыльной стороне кисти.
Дерматологические болезни представляют собой воспалительные процессы, которые поражают кожу человека. Очень часто они развиваются на руках, поскольку эта часть тела наиболее подвержена контакту с внешними раздражителями. По этой причине каждый человек должен внимательно следить за состоянием своего здоровья и вовремя реагировать на подозрительные высыпания.
Причины дерматитов
Кожные заболевания на руках могут возникать по многим причинам. Выделяют следующие основные факторы, провоцирующие развитие дерматитов:
- Биологические - аллергенные овощи и фрукты, некоторые растения (молочай, крапива и т. д.); воздействие вирусов, грибков и других вредных микроорганизмов.
- Физические – солнечное излучение, трение и давление одежды, термическое воздействие.
- Химические – бытовая химия, краски и лаки, кислоты, производственные химикаты, косметические средства, парфюмерия.
Также кожные заболевания на руках часто проявляются в результате нарушения функций внутренних органов, которые отвечают за обмен веществ и вывод из организма разных токсинов (почки, печень, лимфатическая система и т. д.). Иногда воспаления связывают со стрессами, нервозами, депрессиями, которые провоцируют гормональные нарушения.
В большинстве случаев дерматиты развиваются по внутренним причинам, а также из-за попадания в организм определенных аллергенов.
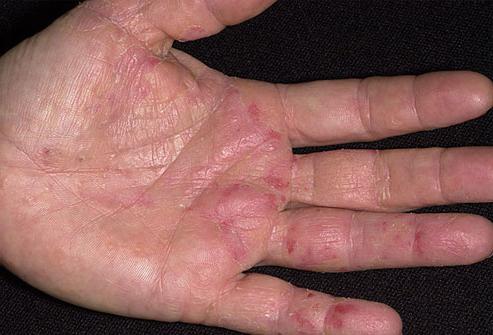
Как определить кожные болезни
В зависимости от причины развития воспаления его внешние проявления могут немного отличаться. При острых формах дерматита наблюдается интенсивное покраснение, сильное жжение, зуд и боль. Это типичные симптомы, которыми описываются кожные заболевания на руках. Пузырьки, эрозии и отеки проявляются при сложных воспалениях и могут иметь разную степень выраженности. Например, при поражении химическим средством образовываются волдыри, наполненные жидкостью, которые постепенно лопаются, а на их месте остаются мокнущие эрозии. После высыхания на пораженном участке образуются сухие корки.
При хронической форме дерматита отек кожного покрова может сохраняться длительное время. Верхний слой кожи заметно утолщается, наблюдается посинение руки, сухость и шелушение ее поверхности. В случае отсутствия лечения болезнь грозит атрофией эпидермиса.
Если дерматиты на руках вызваны механическими повреждениями, то на пораженных участках остаются следы потертости. Иногда возникают отеки и пузыри, наполненные серозной жидкостью.
Кожные заболевания на ладонях рук могут приобретать форму мозолей. При дальнейшем воздействии раздражающего фактора образовываются желто-коричневые бляшки. Эта часть кожи более чувствительна.
Кожные заболевания на пальцах рук очень часто возникают после длительного пребывания на холоде и выражаются в зуде, жжении и припухлостях синюшно-красного цвета.
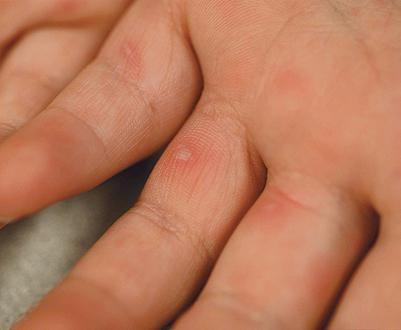
Виды кожных заболеваний рук
В зависимости от причины развития все кожные недуги верхних конечностей делятся на следующие группы:
- Контактные дерматиты. Они вызываются прямым влиянием на кожу раздражающего фактора и делятся на простые (температурные, лучевые, химические ожоги и механические повреждения) и аллергические, которые проявляются при склонности организма к высыпаниям, а также при нарушении функций иммунной системы. Главное отличие контактных дерматитов заключается в ограниченном влиянии раздражителя и быстром восстановлении пораженной кожи после устранения провоцирующего фактора.
- Токсидермия. Этот вид заболевания возникает в результате проникновения вредного вещества внутрь организма, что проявляется кожным высыпанием. К этой группе болезней относятся нейродермит, атопический и сухой дерматиты. Главная их особенность заключается в том, что раздражитель проникает в организм воздушно-капельным путем и с продуктами питания.
- Вторичные дерматиты – это кожные заболевания, которые возникают вследствие других недугов организма, гормональных нарушений и т. д. Некоторые из них поражают ногтевые пластины и ближайшие к ним ткани.

Грибковые дерматиты
Самым распространенным контактным дерматитом являются грибковые заболевания на пальцах рук. Заразиться ими можно практически в любом месте: в общественном транспорте, в спортзале, в бассейне, сауне и т. д. В наибольшей степени болезни подвержены женщины во время выполнения маникюра.
Грибковые заболевания на руках развиваются постепенно. Сначала поражается ногтевая пластина. Ногти приобретают желтоватый оттенок, становятся ломкими и выглядят не ухожено. Потом болезнь поражает складки между пальцами. Грибок на коже проявляется характерными пятнами, которые могут мокнуть или шелушиться. Пораженные участки могут быть разного размера и иметь окраску от бледно-розового до синего цвета. Иногда складки кожи пересыхают и трескаются.
Наиболее часто этим видом дерматита болеют люди со слабым иммунитетом, сахарным диабетом и с нарушениями эндокринной системы.
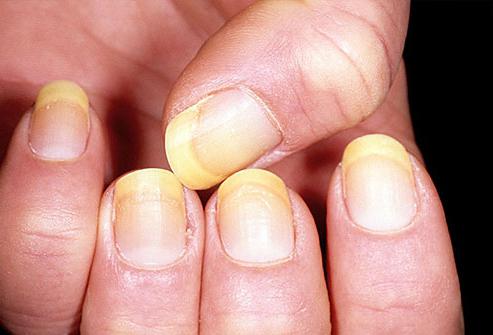
Нередко под действием физических факторов развиваются негрибковые заболевания ногтей на руках. Так, при частых травмах рук может развиваться онихолизис, при котором ногти белеют и отделяются от ногтевого ложа. К этой группе заболеваний также относятся бороздки, заусенцы, расслаивание ногтей.
Диагностирование кожных заболеваний
При подозрениях на наличие заболеваний кожи следует обязательно обратиться к дерматологу или аллергологу. Во время обследования также может понадобиться консультация невропатолога, эндокринолога и гастроэнтеролога.
Обычные кожные заболевания на руках диагностируются на основе данных внешнего осмотра больного и опроса о возможных причинах развития болезни. При подозрении на аллергические проявления необходимо установить аллерген. В этом случае проводят специальные пробы на коже, общий и биохимический анализ крови, исследования кала, а также определяют показатели работы эндокринной и иммунной систем.
Для определения более сложных видов дерматита могут проводиться дополнительные методы диагностики: микроскопическое исследование взятых на анализ тканей или бактериологический посев соскоба кожи.
Лечение дерматитов
Способ борьбы с кожными заболеваниями рук зависит от причины их возникновения. При контактных, атопических и нейродерматитах назначается системная терапия, которая включает применение антигистаминных лекарств, успокаивающих препаратов и прием витаминов А, В и Е. В случае инфекционного дерматита используются антибактериальное и противогрибковое лечение.
В комплексе с медикаментозной терапией часто применяют физиопроцедуры: обработку лазером, и санаторно-курортное оздоровление.
Есть некоторые кожные заболевания на руках, лечение которых можно проводить только мазями. Как правило, это несложные дерматиты с незначительными симптомами.
Кроме основного лечения, нужно выполнять рекомендации, которые важны при всех видах дерматита. Так, следует:
- Устранить воздействие раздражающего фактора.
- Обеспечить уход питательными и восстанавливающими средствами.
- Ограничить водные процедуры.
- Проводить параллельное лечение других болезней, которые влияют на кожу.
- Придерживаться диеты: на время лечения нужно исключить соленые, жареные, острые блюда, сладости и выпечку, а также продукты, вызывающие аллергию (цитрусовые, мед, фрукты, грибы и т. д.).
Возможные осложнения
В основном кожаные заболевания на руках не представляют опасности для здоровья. Но в зависимости от вида патологии иногда на пораженном участке могут оставаться рубцы, шрамы и пигментные пятна.
Если не удалось вовремя остановить провоцирующий фактор или применялось неправильное лечение, то могут поражаться глубокие слои кожи и возникать инфекционные заболевания. Такое нарушение тканей грозит развитием экземы, а в некоторых случаях и сепсиса.
Профилактика кожных болезней

Для предупреждения дерматитов нужно придерживаться следующих рекомендаций:
- Избегать контактов с аллергенами.
- Не нервничать.
- Ухаживать за сухой кожей.
- Отказаться от антибактериальных средств для рук.
- Использовать гипоаллергенные порошки и тщательно полоскать одежду после стирки.
Соблюдать эти простые правила совершенно несложно. Они помогут не только предупредить неприятные кожные заболевания на руках, но и позволят надолго сохранить их молодость и здоровье.
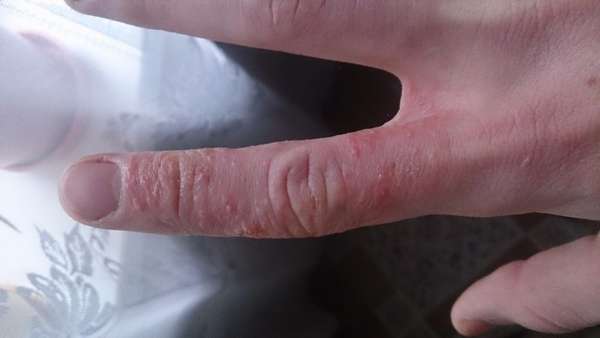
Почему появляется гнойник на пальцах рук
Сыпь, напоминающая экзему или дерматит – весьма распространенное явление. Возникает эта патология по различным причинам, хотя ученым так и не удалось дать доскональное объяснение подобному явлению. Недуг может поражать деток и взрослых пациентов, а в качестве основного симптома выступает гнойничок, который образуется на ладошке, внешней стороне кисти, пальце. Чаще всего патология заявляет о себе в определенный временной период, когда на улице холодно и сыро.
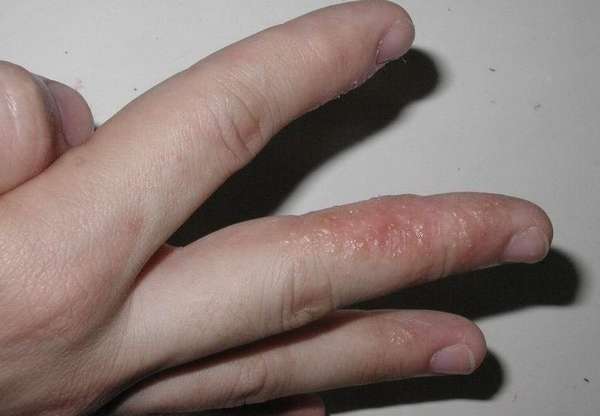
Невзирая на то, что основная причина патологии не установлена, можно с уверенностью отметить, что провоцируется такое состояние стрессом, шаткой нервной системой, а также присутствием в организме аллергена. Помимо этого, возбудителем заболевания может являться любой химикат, используемый в быту (стиральный порошок, моющие, чистящие средства), хроническая форма заболевания на стадии обострения.
Заразны ли гнойники на руках
Располагаться образования могут группами или по одному. Когда они проявляются, кожа начинает зудеть и сильно чесаться. Заболевание сопряжено с неудобством только для больного человека. Что касается окружающих, то они могут не переживать о том, что тоже заболеют: гнойнички в области рук не относятся к заразным патологиям.
Виды и формы болезни, симптомы и признаки
На практике выделяют несколько ключевых стадий патологического явления:
- инфекционное поражение проникает в верхние кожные слои,
- кожный покров краснеет, становится припухлым,
- на нем образуется зуд, болевые ощущения,
- когда основной возбудитель достигает глубоких мест эпидермиса, на коже формируется пузырь, внутри которого гной,
- больной на следующем этапе страдает от пульсирующей боли, невозможности согнуть палец,
- если нагноение затрагивает жировую клетчатку, сухожилия, есть вероятность ухудшения общего самочувствия, появления температуры.
Панариций также может подразделяться на несколько видов – кожный, подкожный, околоногтевой, сухожильный, образованный под ногтями.
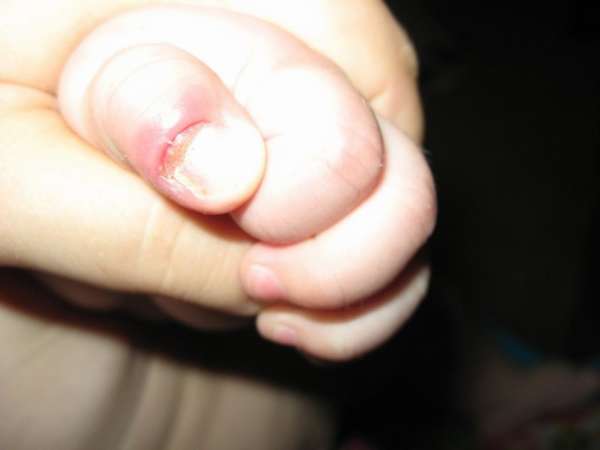
Зудящие высыпания, именуемые как гнойнички на пальце руки, традиционно локализуются в кожном покрове ладошек, сбоку от пальцев, при этом на них присутствует прозрачная пленка, а внутри имеется жидкость. Спустя некоторое время элементы начинают лопаться, жидкость выходит наружу. На месте прежней болячки появляется коричневая корочка. Процесс сопровождается гиперпигментацией и ощущением, что больной вот-вот поправится. Однако это чувство ложное.
В местах, где происходит образование пигментных пятен, впоследствии образуются трещинки, узелки, уплотнения, которые шелушатся и чешутся. Если не будет начата своевременная терапия, то в образовавшиеся трещинки могут проникнуть бактериальные элементы, вирусы, инфекционные поражения, которые порождают заболевания внутренних систем и органов.
Важно знать! Если человек обнаружил на руках признаки заболевания, ему следует незамедлительно обратиться к специалисту. Он осуществит полноценное обследование и установит причину этого состояния, а также назначит рациональную терапию.
Как бороться с гнойниками в домашних условиях
Наиболее просто и дешево можно побороть явление средствами народной медицины. Но делать это можно только на начальной стадии или в случае невозможности применения медикаментов. Если панариций застарел, и вы попытаетесь лечить его в домашних условиях, есть вероятность возникновения серьезных осложнений. Проверенные рецепты терапии будут рассмотрены далее.
Мази при гнойниках
На первых стадиях заболевания лечение происходит медикаментозно с помощью врача, его консультаций. В запущенных случаях требуется хирургическое вмешательство. При первых симптомах нарыва необходимо сделать раствор из марганцовки, затем опустить в него больной палец. После этого можно приступать к использованию фармацевтических продуктов.

Это дешевый и эффективный состав со специфическим запахом, способный оказать помощь в любой ситуации. Для лечения берется бинт, складывается вчетверо, тщательно промазывается мазью. Затем примочка прикладывается к пораженному участку кожи. Это позволит ускорить созревание нарыва.
Обеспечивает ускорение заживания нарыва и выход гноя из образовавшейся ранки. После применения мази больное место нужно забинтовать, но делать это не слишком туго.
Еще одна недорогая мазь, которая позволит бороться с воспалительным процессом, ускоряя процедуру заживления гнойника. Она имеет особый запах и используется по аналогии с предыдущими составами.
Мазь заживляет ранки и устраняет рубцы, оставшиеся после них.
Народные методы лечения
Существует несколько действенных рецептов нетрадиционной медицины:
- Печеный лук. Это простейшее домашнее средство способствует быстрому созреванию гнойника. Для его приготовления берется средняя луковица и запекается. Одновременно с этим на терке натирается хозяйственное мыло. Стружка соединяется с измельченным луком, затем делается повязка и прикладывается к местам поражения. Менять ее нужно каждые 4 часа.
- Смесь из овощей. Для ее приготовления необходимо натереть на крупной терке свеклу, морковь, лук. Затем взять по небольшому количеству каждого из ингредиентов и добавить к смеси выжатый сок алоэ. Применяется это средство в той же форме, что и предыдущее.
- Ванночка из соли и йода. Как только были замечены первые признаки поражения, необходимо заняться приготовлением водного раствора. Для этого берется 1 стакан теплой воды, прошедшей стадию кипячения, к нему прибавляется 10 капелек йода, ложечка соды, соли (желательно брать морской продукт). В получившийся раствор нужно окунать пораженный палец и держать его порядка 20 минут. Ванночка обеспечит размягчение эпидермиса, ускорит выход гнойного содержимого наружу.
- Мед с мукой. Это эффективный состав, который поможет вам избавиться от болячки. Нужно просто растереть одинаковое количество этих ингредиентов до образования лепешки. Ей оборачивается пораженное место, а затем все это закрепляется с использованием обычного лейкопластыря. Пораженный участок прикрывается бинтом, который можно снять лишь спустя половину суток.
- Лекарственные травы. Помогут побороть заболевание листья таких растительных культур, как подорожник, мать-и-мачеха. Эти травки выступают в качестве эффективного средства для детей и взрослых, у которых воспалился палец. Просто сорвите листья и оберните их вокруг места, которое припухло. Можно также сделать кашицу, которую надо зафиксировать бинтом.
- Нутряной жир. Для лечения необходимо приобрести в аптечном пункте несоленый жир, соединить его с печеным луком, который нарезан очень мелко, и получившуюся кашицу приложить к пораженному участку. Менять примочки нужно каждые 5-6 часов.
- Смола сосны. Настоящая находка для людей, столкнувшихся с подобной патологией. Живица является средством, которое активно заживляет любые раны и ссадины. Нужно взять небольшое количество снадобья, положить его на кусочек марли и приложить к месту, которое нарывает. Все это закрепляется бинтом: через несколько часов болезненность станет меньше, а опухоль уйдет.
Если возле ногтя, на ладони, на пальце образовался такой прыщик, первое, что нужно предпринять – обратиться к следующим народным методам.

Календула обладает успокаивающим действием и активно борется с любыми проявлениями гнойничковых образований. Отвар готовится следующим образом: берется 1 чайная ложка сухого сырья на 1 стакан теплой воды, все это смешивается и отправляется на слабый огонь до кипения. Затем используется в форме примочки четырежды в день.
Эта распространенная трава не только красива, но и полезна. С ее помощью можно побороть нагноение в любой части тела, включая верхние конечности. Отвары на основе ромашки используются в рамках той же схемы, что и прочие настои.

Для приготовления мазей в домашних условиях берется база кремовой консистенции, к ней добавляются различные народные снадобья – это могут быть травяные отвары, соки растений и плодов. В качестве базы чаще всего используется детский крем, мед, нежирная сметана. Для достижения положительного эффекта к этим базам добавляется сок алоэ, настой череды, ромашки, чистотела, лук.
Важно знать! Если у вас наблюдается ухудшение общего самочувствия, появление дергающихся болей, еще более значительное опухание пальца, покраснение кожи, необходимо срочно посетить врача и ничего не предпринимать самостоятельно.
Оперативное лечение гнойников на руках
Если консервативная терапия не дала положительного эффекта, это является серьезным поводом для вскрытия гнойника. Оперирование обычно осуществляется силами врача-хирурга под воздействием средств местного обезболивания. Примерный план терапии выглядит так:
- делается надрез специальным хирургическим инструментом,
- удаляются ткани, которые отмерли,
- затем в пораженную область вводятся местные антибиотические составы,
- нередко удалению подвергается ногтевая пластина.
Важно знать! Если панариций имеет осложненную форму, пациенту приходится и впоследствии регулярно посещать перевязки, включающие обработку ранки специальными средствами в виде антибиотиков, эмульсий, мазей.
Послеоперационный реабилитационный период традиционно длится в течение одной недели.
Способы профилактики
Чтобы не сталкиваться с этой болезнью, необходимо соблюдать меры профилактики.
- Придерживаться правил личной гигиены.
- Правильно питаться, снабжая рацион необходимым количеством полезных веществ.
- Избегать переохлаждения и перегрева.
- При использовании сильных химических средств надевать специальные перчатки.
Таким образом, гнойничковые образования на пальцах рук и других их частях – распространенное явление, требующее незамедлительной консультации специалиста.
Читайте также:
- Можно ли сдавать анализ на дисбактериоз при приеме линекса
- Что включает в себя профилактику раневой инфекции на этапах медицинской эвакуации
- Сколько длится инфекционный период при ветрянке
- Пневмония при половых инфекциях
- Массовое распространение инфекционных заболеваний растений на территории нескольких стран


