Гнойная инфекция в позвоночнике
Группа заболеваний позвоночного столба и суставов различной этиологии, которые носят хронический, воспалительный характер – это спондилит. Его характерной особенностью является нарушение плотности костей, и костные деформации различной степени тяжести.
Заболевание относится к редкому типу заболевания, при котором поражается опорно-двигательный аппарат. Нечеткая симптоматика приводит к затруднениям в диагностике или к диагностике на поздних стадиях. Сопутствующим осложнением может быть воспаление межпозвоночного диска и разрушение тел позвонков. Во избежание дальнейших патологий необходимо своевременное и активное лечение.
Симптомы воспаления позвоночника
Признаки различных форм воспаления идентичны, но при этом могут поражаться различные отделы позвоночника. Разницу можно заметить только в степени выраженности патологического процесса и тяжести сопутствующего поражения.
Неврологические нарушения зависят от того, какой отдел подвергся инфицированию. Симптомы воспаления в области позвоночника в шейном отделе приводят к наиболее тяжелым проявлениям, в виде частичного или полного паралича конечностей, парестезии без видимой причины, задержки или недержания кала и мочи.
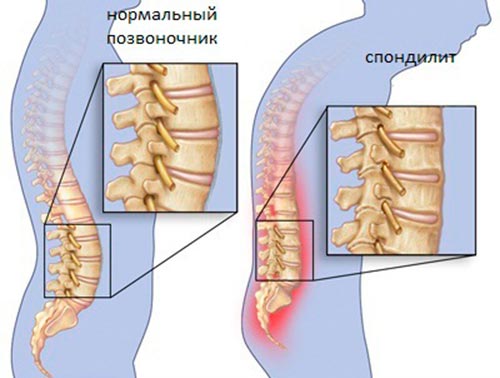
В грудном и поясничном отделе похожая симптоматика. Она отличается от шейного только нарушениями в нижних конечностях. К числу общих признаков относятся:
- болевые ощущения различной степени и вариабельности проявления,
- снижение подвижности,
- появление скованности движений,
- задержка или недержание естественных нужд,
- нарушения сна,
- состояние перманентного дискомфорта,
- гиперчувствительность или парестезия позвоночного отдела и близлежащих частей костного скелета.
Общность клинических проявлений на ранней стадии и нераспространенность заболевания приводят к тому, что основными симптомами, по которым определяется воспаление в позвоночнике становятся выраженные неврологические нарушения. Они не только влияют на подвижность позвоночника, но и приводят к инвалидизации пациента.
Воспаление шейного отдела позвоночника характеризуется острыми болями часто в виде прострела на пораженной стороне. Для мышц характерен вялый тонус, препятствующий разгибанию конечностей.
Воспаление грудного отдела позвоночника ведет к опоясывающим болям в районе туловища. Нарушение движений в нижних конечностях носит спастический характер. Ниже пораженного позвонка наблюдается отсутствие чувствительности.
Спондилит поясничного отдела позвоночника может давать вялые параличи конечностей, иррадиирующие боли в промежность и истинные недержания мочи или кала из-за отсутствующего тонуса мочевыводящих путей и сфинктеров прямой кишки. На фоне общей интоксикации, вызванной воспалительным процессом инфекционного происхождения, может появиться температура.
Совмещение болей в позвоночнике, температуры и воспалительного процесса должно стать причиной немедленного обращения к специалисту для диагностики. Она может стать решающим фактором в достижении положительного результата лечения.
Факторы развития воспаления позвоночника
Основным фактором, из-за которого возникает спондилит, является наличие в организме инфекционного заболевания. Микроорганизмы, попавшие в кровь человека, разносятся повсеместно. Попадая в позвоночный столб, они становятся причиной поражения одного или нескольких сегментов.
Воспалительный процесс в конкретном сегменте может быть инициирован дополнительными факторами, в число которых предположительно входят:
- травма позвонков,
- генетическая предрасположенность,
- врожденные патологии позвоночника,
- онкологические заболевания,
- постоянно повторяющиеся нехарактерные нагрузки.
Различают два типа инфекций, на фоне которых развивается воспаление позвонков. Первый тип вызывается специфическими бактериями, провоцирующими поражение костной ткани. К таким поражениям в позвоночнике приводит сифилис, туберкулез, бруцеллез, сифилис, гонорея и актиномикоз. Второй тип, неспецифический, вызывается гнойными бактериями. Его причиной может быть стафилококк, гемофильные палочки и условно-патогенные кишечные палочки.
Ревматоидный спондилит возникает после того, как человек переносит заболевание, вызванное гемолитическим стрептококком группы А. В этом случае поражение позвонков является следствием ангины, кардита и пиодермии. На фоне общего выздоровления и отсутствия бактерии в организме наступает асептическое воспаление позвоночника. Это результат того, что антитела организма принимают соединительную ткань позвоночника за стрептококк группы А, который очень на нее похож, и при этом атакуют свои же собственные клетки.

Это повреждение позвоночника может сочетаться со спондилитом или быть одной из причин его возникновения. Часто происходит на фоне деформации фиброзного кольца, его разрыва и попадания инфекции в место травмирования.
Иногда возникшее воспаление позвоночника становится причиной деформации позвонков. Это приводит к повреждению фиброзного кольца и выпячиванию пульпозного ядра. Повреждение, травма и воспаление могут сделать межпозвонковый диск уязвимым при наличии в организме любой инфекции.
Виды спондилита
Диагностика воспаления позвоночника, симптомы и его лечение зависят от того, к какому виду спондилитов относится диагностированный у пациента.
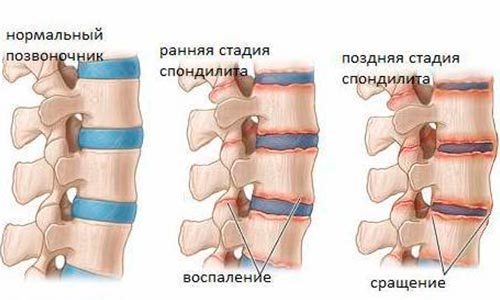
Остеомиелит позвоночника – это острый гнойный воспалительный процесс, поражающий в своем развитии межпозвоночные диски, связки позвоночника, спинномозговые корешки, расположенные рядом мышцы, и далее – спинной мозг. Развивается в теле позвонков. Его начало острое, с повышением температуры, резким ухудшением самочувствия и интенсивными болями в области поражения.
При своевременном обнаружении, и соответствующем лечении этот вид не несет особой опасности. Поэтому при любых схожих симптомах необходимо немедленное обращение к врачу.
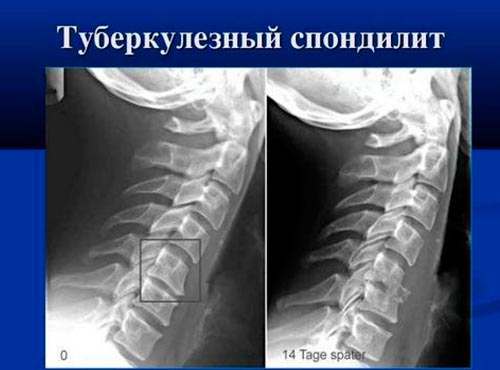
Хроническое воспаление позвонков, возникающее при заражении организма туберкулезной палочкой – это туберкулезный спондилит. Второе название – болезнь Потта. Она появляется при занесении возбудителя гематогенным путем из очага поражения (обычно, легких) в позвоночник. В результате образуется туберкулезный бугорок, который разрушается на фоне ослабления защитных сил организма и приводит к разрушению кортикального слоя и смещению замыкательных пластинок.
Такая разновидность воспаления наступает у людей, которые контактируют с коровами или употребили молоко, зараженное бруцеллезом. Он поражает тела позвонков и протекает с волнообразными приступами, лихорадкой и слабостью. Сильные боли по всему позвоночнику проявляются после прохождения инкубационного периода. В результате поражаются мелкие суставы, диски и пояснично-крестцовые сочленения.
Может развиться у каждого человека с ослабленным иммунитетом, но наиболее часто является следствием перенесенной трансплантации органа, хирургических вмешательств и наличия злокачественных опухолей – паразитарный спондилит. Его причиной могут стать кандиды, криптококки, актиномицеты и эхинококки.
Возникает в молодом возрасте и некоторое время протекает бессимптомно болезнь Бехтерева. Воспалительный процесс начинается в пояснично-крестцовом отделе и постепенно охватывает все диски позвоночного столба. В не вылеченном состоянии нарастают боли, теряется подвижность, наблюдается деформация позвоночника, также возможны появления воспалительных процессов в грудной клетке. В запущенной форме происходит срастание позвоночных дисков между собой.
Лечение воспаления позвоночника
Избавление от любого воспаления производится методом комплексной терапии, в которую входит прием лекарств, устраняющих возможные причины, болевые ощущения и прекращающие воспалительный процесс. Также в курс лечения обязательно включают легкие упражнения, массаж и физиотерапевтическое воздействие. Но в любом случае лечение назначается в зависимости от вида, к которому относится спондилит.
"NEIRODOC.RU - это медицинская информация, максимально доступная для усвоения без специального образования и созданная на основе опыта практикующего врача."

Спинальный эпидуральный абсцесс или эпидуральный абсцесс позвоночника – это абсцесс или, проще говоря, гнойник, который располагается в эпидуральном пространстве, то есть в позвоночном канале, где находится спинной мозг с его оболочками и нервными корешками. Наиболее частое расположение – грудной отдел позвоночника (около 50%), затем поясничный отдел (35%) и шейный (15%). Кроме того, по отношению к дуральному мешку (оболочке, покрывающей спинной мозг с нервными корешками), может располагаться сзади и спереди. Спинальный эпидуральный абсцесс часто бывает на фоне остеомиелита позвоночника или спондилита (воспаления тела позвонка с некрозом), дисцита (воспаления межпозвонкового диска), спондилодисцита (воспаления тела позвонка и межпозвонкового диска).
Классификация спинального эпидурального абсцесса.
Существует временная классификация спинального эпидурального абсцесса.
Выделяют следующие периоды:
- Острый (продолжительностью до 12-16 дней), который характеризуется наличием явного гноя в эпидуральном пространстве.
- Хронический (продолжительностью более 12-16 дней), характеризуется образованием грануляционной ткани в эпидуральном пространстве, может существовать несколько месяцев.
Симптомы эпидурального абсцесса позвоночника.
- Болевой синдром. Боль в позвоночнике обычно очень сильная. Может быть болезненность при постукивании по позвоночнику.
- Неврологическая симптоматика, которая заключается в поражении нервных корешков, а затем и спинного мозга (только если абсцесс находится выше 1-2 поясничных позвонков, так как ниже этих позвонков спинного мозга уже нет, а есть только нервные корешки). Проявляется в виде корешковых болей, онемения, снижения чувствительности, парезами (слабость в конечностях) вплоть до плегии (отсутствие движений в конечностях) и нарушением функции тазовых органов (мочевой пузырь и кишечник). При абсцессах на поясничном и грудном уровнях вышеописанные нарушения возникают в ногах, а при абсцессах на шейном уровне – в ногах и руках.
- Лихорадка (повышение температуры тела выше 37,0⁰), профузное потоотделение и сильный озноб.
- Послеоперационный спинальный эпидуральный абсцесс может проявляться только местной болью в области операции и неврологической симптоматикой, а остальные симптомы или минимально выражены или могут отсутствовать совсем, например, отсутствие лихорадки, лейкоцитоза в общем анализе крови и так далее.
Причины спинального эпидурального абсцесса.
- Чаще всего гематогенное распространение, то есть распространение с кровью (в 26-50% случаев). Возбудитель инфекции попадает непосредственно в эпидуральное пространство или же в позвонок или диск с последующим распространением в эпидуральное пространство.
- Чаще всего кожная инфекция (фурункул, абсцесс, карбункул, рожистое воспаление, флегмона и д.р.)
- Парентеральная инфекция, то есть после внутривенных вливаний, особенно при внутривенном употреблении наркотиков.
- Бактериальный эндокардит (воспаление внутренней оболочки сердца).
- Мочевая инфекция.
- Дыхательная инфекция (отиты, синуситы, пневмония).
- Зубной и глоточный абсцессы.
- Прямое распространение, то есть через местные ткани.
- Пролежни.
- Абсцесс поясничной мышцы.
- Проникающая травма (ранение брюшной или грудной полости, шеи).
- Глоточная инфекция.
- Медиастенит (воспаление средостения).
- Паранефральный абсцесс на фоне пиелонефрита (воспаления почек).
- После операций на позвоночнике.
- Открытая операция по поводу травмы позвоночника, грыжи диска и других дегенеративных заболеваний позвоночника.
- Закрытое вмешательство, например, установка люмбального наружного дренажа или эпидурального катетера для эпидуральной анестезии, люмбальная пункция.
Надо отметить, что открытые операции и закрытые вмешательства крайне редко вызывают инфицирование позвоночника.
- Недавняя травма спины.
- Неустановленный источник.
Сопутствующие хронические заболевания, которые сопровождаются нарушением иммунитета:
- Сахарный диабет.
- Внутривенное злоупотребление наркотиками.
- Хроническая почечная недостаточность.
- Алкоголизм.
- Рак.
- Повторные мочевые инфекции.
- ВИЧ.
- Бактерии:
- Чаще всего золотистый стафилококк (более 50% случаев).
- Аэробные и анаэробные стрептококки.
- Кишечная палочка.
- Синегнойная палочка.
- Пневмококки.
- Энтеробактер.
- Микобактерия туберкулеза (в 25% случаев спинальных эпидуральных абсцессов). Такие абсцессы обычно сочетаются с остеомиелитом позвоночника.
- Грибки:
- Криптококкоз.
- Аспергиллез.
- Бруцеллез.
- Паразиты: эхинококкоз.
- Множественные возбудители (около 10% случаев).
Диагностика эпидурального абсцесса позвоночника.
Методы диагностики эпидурального абсцесса позвоночника:
- Наличие симптоматики, которая описана выше.
- Общий анализ крови: в случае острого спинального эпидурального абсцесса часто бывает лейкоцитоз (повышение лейкоцитов) в среднем до 16,7х10 9 , при хроническом количество лейкоцитов обычно в пределах нормы, в среднем до 9,8х10 9 , СОЭ (скорость оседания эритроцитов) в большинстве случаев более 30 мм/ч.
- Посев крови на бактериальную флору полезен в некоторых случаях для определения возбудителя.
- Диаскинтет используют для исключения туберкулезного поражения позвоночника, заключается в постановке внутрикожной пробы, которая вызывает у лиц с туберкулезной инфекцией специфическую кожную реакцию, более эффективен, чем проба Манту.
- ПЦР диагностика на туберкулез (полимеразная цепная реакция), очень чувствительный метод, суть которого заключается в выявлении в исследуемом материале не самого возбудителя инфекции, а частички его ДНК.
- МРТ (магнитно-резонансная томография) – метод выбора, обязателен при диагностике спинального эпидурального абсцесса, остеомиелита позвоночника и дисцита.
- КТ (компьютерная томография): в литературе есть описание обнаружения газа внутри позвоночного канала при спинальном эпидуральном абсцессе, но КТ более информативна для остеомиелита позвоночника, который часто сопровождает спинальный эпидуральный абсцесс.
Лечение спинального эпидурального абсцесса.
В случаях, когда неврологические нарушения отсутствуют до появления деформации позвоночника возможна консервативная терапия, суть которой заключается в применении антибиотиков и иммобилизации позвоночника шейным воротником, если инфекция в шейном отделе позвоночника и грудным или поясничным корсетами, если инфекция в соответствующих отделах позвоночника.
Если возбудитель и источник спинального эпидурального абсцесса неизвестны, то наиболее вероятен золотистый стафилококк. В этом случае антибиотики подбирают эмпирически по схеме: Цефалоспорины III поколения + Ванкомицин + Рифампицин (могут быть противопоказания, необходимо проконсультироваться с врачом!).
Антибиотики меняют в зависимости от результатов посевов или обнаружения источника.
После 3-4 недель лечения внутривенным введением антибиотиков обычно достаточно 4-недельного курса приема антибиотиков внутрь. При сопутствующем остеомиелите позвоночника курс внутривенного лечения антибиотиками может составлять 6-8 недель. На продолжительность курса лечения могут влиять повторные анализы СОЭ (в случае положительного эффекта СОЭ должна снижаться, хотя СОЭ снижается медленно) и картина МРТ. Во время лечения антибиотиками требуется иммобилизация позвоночника в среднем 6 месяцев.
Цели хирургичсекого лечения эпидурального абсцесса:
- Установление возбудителя (берется ткань для посева на бактериальную флору) и диагноза.
- Удаление гноя и грануляционной ткани в случаях сдавления нервных структур (развития стеноза позвоночного канала) и появления неврологического дефицита (пареза, плегии, нарушения функции тазовых органов, нарушения чувствительности) или стойкого болевого корешкового синдрома.
- Радикальная санация и стабилизация позвоночника.
В большинстве случаев спинальный эпидуральный абсцесс располагается кзади от дурального мешка, поэтому для доступа к нему необходима ламинэктомия или гемиламинэктомия – операция, при которой удаляется дужка позвонка или половина дужки соответственно (задние костные структуры позвонка). Ламинэктомия обычно дополняется стабилизацией позвоночника, так как может развиться нестабильность. То есть выполняется транспедикулярная фиксация (ТПФ) – в тела позвонков через корни дужек (ножки) вводятся титановые винты, которые затем скрепляются продольными балками и иногда поперечной. Если выявлен гной, то ТПФ выполнять опасно, так как металлоконструкция все-таки инородное тело и может привести к хронизации гнойного процесса. В таком случае ТПФ обычно выполняется вторым этапом только после излечения эпидурального абсцесса. При отсутствии признаков остеомиелита позвоночника после проведения простой ламинэктомии или гемиламинэктомии на одном уровне и антибактериальной терапии антибиотиками нестабильность обычно не развивается. При выявлении гноя операция заканчивается установкой дренажной промывной приточно-отточной системы. Если выявлена только грануляционная ткань, то установка промывной системы не требуется. При сочетании эпидурального абсцесса, расположенного впереди дурального мешка, с остеомиелитом позвоночника показана радикальная санация, сопровождаемая реконструкцией передней части позвоночного столба титановыми кейджами и прочной фиксацией. То есть удаляются пораженные тела позвонков с межпозвонковыми дисками, вместо которых устанавливаются титановые импланты. Цель – избавиться от очага инфекции и добиться стабилизации позвоночника. Отсутствуют неблагоприятные последствия, связанные с применением кейджей в присутствии активной гнойной или туберкулезной инфекции.
Исходы эпидурального абсцесса позвоночника.
Летальные исходы эпидурального абсцесса наблюдаются в 18-23% случаев, но в основном у пожилых пациентов и пациентов с парализацией до операции ввиду развития осложнений, например, тромбоэмболии легочной артерии (ТЭЛА), сепсиса, пневмонии, урологической инфекции и других.
Улучшение выраженного неврологического дефицита встречается редко, даже если операция выполнена в первые 6-12 часов после его развития.
У молодых пациентов без неврологического дефицита исход обычно благоприятный.
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.
Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.
При использовании материалов сайта, активная ссылка обязательна.
Содержание
По принципу этиологии спондилит (остеомиелит) подразделяется на виды:
- Специфический.
- Неспецифический.
Специфический вид возникает как осложнение ряда болезней. В случае инфицирования позвоночника патогенными гноеродными микроорганизмами возникает неспецифический спондилит, к которому относится гематогенный гнойный спондилит или остеомиелит позвоночника.
Остеомиелит позвоночника является неврологическим и опасным для жизни состоянием
Сущность заболевания: он относится к инфекционным поражениям позвоночника, при котором происходит разрушение тел позвонков и деформация позвоночника.
Гнойный остеомиелит позвоночника встречается редко и составляет 4% от всех случаев заболевания остеомиелитом. Это болезнь взрослых, преимущественно людей на пятом десятилетии их жизни. Поражает мужчин в 2 раза чаще, чем женщин. Поражается поясничный отдел позвоночника, а затем грудной и шейный.
Способы инфицирования

Возбудители:
- золотистый стафилококк;
- стрептококк;
- синегнойная палочка;
- другие патогенные микроорганизмы.
Они переносятся в ткани позвоночника кровотоком.
В спинномозговом канале могут появиться симптомы воспаления нервных корешков и компрессии спинного мозга, в результате чего появляются корешковые боли и параплегии. После перфорации твердой мозговой оболочки возникает менингит.
В результате позвоночной инфекции в мягких тканях формируется абсцесс.
К предрасполагающим факторам бактериемии и возникновения болезни относятся
- сахарный диабет;
- эндокардит;
- недостаточность питания;
- злоупотребление психотропными веществами;
- ВИЧ-инфекция;
- злокачественные образования;
- долгосрочное использование стероидов;
- хроническая почечная недостаточность;
- венозный катетер;
- цирроз печени;
- сепсис;
- инъекционная наркомания;
- проникающие ранения;
- хирургические вмешательства на позвоночнике.
Все это делает организм уязвимым для спинальных инфекций.
Итак, проникновение патогенных микроорганизмов и инфицирование костной ткани позвоночника возможно тремя путями:
- Снаружи в случае открытого перелома, раны, язвы.
- Через соседний сустав или мягкие ткани в случае флегмоны, панариция.
- В виде метастазы из других гнойных очагов типа фурункула.
Признаки и симптомы

- В остром периоде болезни внезапно возникают высокая температура тела, озноб.
- Пациенту доставляют страдания острые поясничные боли.
- Вскоре возникают абсцессы, свищи.
- Если надавить на остистые отростки, в пораженном месте наблюдается острая боль.
- Боли в позвоночнике и скованность в движениях.
- В спинномозговом канале — признаки раздражения корешковых нервов, боли, мышечные судороги, паралич конечностей.
- У некоторых больных неврологические нарушения развиваются медленно и проявляются как вялые парезы и параличи.
В случае дальнейшего развития инфекционного процесса гнойное содержимое сможет проникнуть в ткани спинномозгового канала. Далее наблюдаются симптомы менингита, начинается воспаление нервных корешков. На болезненных участках возможно появление покраснения и отека. Но может наблюдаться и постепенное бессимптомное течение болезни.
Спондилит позвоночника иного типа

Нередко, когда позвоночник поражается асептическим спондилитом L5, возникает дегенерация позвонков по типу Модик 1. Это серьезное осложнение. При дистрофических изменениях позвонков по типу Модик 1 есть риск отека трабекулярной костной ткани. Необходимо получить консультацию невролога. При неэффективности лечения консервативными методами дегенерации позвонков по типу Модик 1 может возникнуть необходимость оперативного вмешательства. В этом случае дегенерацию позвонков по типу Модик 1 будет лечить нейрохирург.
Псориатический тип спондилита — это острое заболевание позвоночника. Псориатический — это форма псориатического артрита. У пациентов с псориазом нередко возникает псориатический тип спондилита как хроническое заболевание. Псориатический тип спондилита возникает бессимптомно. Он часто обнаруживается при исследованиях по поводу другого заболевания. В патологический процесс в позвоночнике вовлекается поясничный отдел. Псориатический тип спондилита позже поражает грудной и шейный отдел. Это нарушает кровоток. Такой тип спондилита нарушает функции позвоночника. Позднее у больного псориатическим типом спондилита появляется боль в суставах и их скованность. Псориатический тип спондилита можно эффективно лечить.
При заболевании псориатическим типом спондилита происходит деформация позвоночника и осанки. Такой спондилит опасен тем, что в результате смещения позвонков нарушается их питание, может сдавливаться спинной мозг. Псориатический спондилит может привести к инвалидности. Больному псориатическим спондилитом важно поставить верный диагноз. Псориатический спондилит успешно лечится.
Ревматоидный спондилит — воспалительное заболевание, которое повреждает позвонки. Ревматоидный спондилит делает позвоночник менее гибким и может привести к возникновению горба. При ревматоидном спондилите страдают ребра, это может создавать трудности с глубоким дыханием.
Ревматоидный спондилит поражает мужчин чаще, чем женщины. Признаки и симптомы ревматоидного спондилита обычно начинаются в раннем взрослом возрасте.
Постравматический спондилит поражает ткани позвоночника после травмы.Посттравматический тип повреждения позвоночника приводит к повреждению тканей позвонка. Заболевание развивается после травмы. Посттравматический спондилит серьезно осложняет жизнь больного. Через несколько месяцев или даже лет после травмы у человека может развиться посттравматический спондилит. Посттравматический спондилит поражает позвонки. Посттравматический спондилит опасен тем, что может развиться асептический некроз тела позвонка. Это приводит к его деформации и образованию кифоза.

- В острой фазе должен строго соблюдаться постельный режим. При этом используются специальные кровати и фиксирование тела. Это должен быть период не меньше чем три месяца до тех пор, пока СОЭ нормализуется. Внешняя иммобилизация помогает обеспечить стабилизацию позвоночника, уменьшить боль и предотвратить его деформацию. Продолжительность фиксации обязательна в диапазоне от трех до четырех месяцев, так как прогрессирование деформации позвоночника отмечается примерно у 30% пациентов в течение первых шести-восьми недель.
- Поскольку болезнь возникает на фоне другого инфекционного заболевания, следует лечить и это заболевание.
- Большинство случаев можно лечить без операции. Хирургическое лечение требуется в 10-20% пациентов.
- После антисептической обработки должно быть начато лечение антибиотиками. Обычно применяется пенициллин, который может изменить развитие заболевания. Начало применения пенициллина уже в первые часы и дни после начала заболевания поможет оборвать процесс патологических изменений костной ткани. В случае более позднего применения пенициллинотерапии и усугубления клинической картины (примерно с 7-12-го дня после начала болезни) антибиотики уже не столь эффективны.
- Эффективность консервативного лечения можно оценить с помощью клинических исследований.
- Обычно в срок от шести до 24 месяцев после появления первых симптомов заболевание успешно лечится без применения хирургического вмешательства. Но частота рецидивов и возникновения осложнений составляет 14%, включая появление неврологических симптомов, распространение инфекции и усиление деформации позвоночника.
- Благодаря интенсивному лечению, в современный период переход этого заболевания в хроническую форму наблюдается лишь в 10% всех случаев. Сроки лечения стали значительно короче. Резко уменьшился процент всех осложнений.
Итак, остеомиелит позвоночника — тяжелое заболевание, но его можно вылечить . Посттравматический, псориатический, ревматоидный спондилиты также успешно лечатся. Очень важно правильно поставить ранний диагноз и назначить адекватное лечение.
Гнойный спондилит (остеомиелит) — это заболевание позвоночника воспалительного характера. Изначально патология развивается в теле позвонков. Позднее воспалительный процесс переходит на диски, связки и мышечные волокна. В тяжелых случаях патология затрагивает спинной мозг, что часто становится причиной смерти пациента.
Причины появления

Гнойный спондилит возникает вследствие инфицирования тканей позвоночника патогенной микрофлорой:
- золотистый стафилококк;
- синегнойная палочка;
- стрептококк и другие бактерии.
Инфицирование происходит через:
- кровеносную или лимфатическую системы;
- открытые раны на спине.
В настоящий момент гнойный спондилит встречается крайне редко. В группу риска развития патологии входят пожилые мужчины старше 55 лет. У детей патология практически не встречается.
Спровоцировать возникновение заболевания могут следующие факторы:
- эндокринные патологии;
- венерические заболевания типа сифилиса или гонореи;
- продолжительный прием наркотиков, алкоголизм, курение;
- серповидно-клеточная анемия;
- СПИД;
- злокачественные новообразования.
Ввиду того что патогенные бактерии распространяются по кровотоку, проникая в ткани в области позвоночника, гнойный спондилит иногда развивается у людей, находящихся на гемодиализе, ранее перенесших трансплантацию внутренних органов или прошедших катетеризацию.
Симптоматика
Гнойный спондилит бывает двух типов:
- Неспецифический. Развивается на фоне заражения организма стафилококковой или стрептококковой инфекции.
- Специфический. К спондилиту этого типа приводят сифилис, туберкулез и другие системные заболевания тяжелого характера.
Клиническая картина при патологии не зависит от ее формы. На заболевание указывают следующие симптомы:
- признаки лихорадочного состояния (озноб повышенная температура тела);
- острые боли, локализующиеся в пояснице;
- скованность в движении;
- повышенная сонливость, усталость;
- приступы тошноты, рвоты.
По мере прогрессирования патологии развиваются свищи. В случае поражения спинного мозга клиническая картина дополняется следующими явлениями:
- парезы, судороги;
- покраснение и отек в проблемной зоне;
- онемение и тремор конечностей;
- проблемы со слухом, зрением;
- изменение вкусовых ощущений;
- тахикардия и боли в сердце;
- снижение артериального давления;
- проблемы с мочеиспусканием.
У некоторых пациентов на фоне поражения спинномозговых отростков развиваются галлюцинации. Однако иногда заболевания протекает бессимптомно. Важно своевременно выявить гнойный спондилит. Без лечения заболевания у пациента наступает кома.
Методы диагностики

При подозрении на гнойный спондилит назначаются:
- общий анализ крови и мочи;
- исследование ликвора (спинномозговой жидкости);
- рентген позвоночника;
- КТ и МРТ;
- сцинтиграфия.
Последний метод применяется для уточнения диагноза.
Результат лечения патологии напрямую зависит от типа антибактериального препарата, применяемого в терапии. Поэтому важным этапом обследования пациента является анализ крови и ликвора на предмет обнаружения патогенных микроорганизмов. Для этих целей применяется метод полимеразной цепной реакции. ПЦР позволяет выявить возбудителя патологии.
Лечение
При гнойном спондилите проводится комплексное лечение, в состав которого входят:
- медикаментозная терапия;
- физиотерапия;
- хирургическое вмешательство.
Тактика лечения подбирается, исходя из характера течения заболевания и причинного фактора.
В медикаментозной терапии основную роль отводят антибактериальным препаратам:
Ввиду того что по мере роста и развития патогенной микрофлоры увеличивается объем продуктов жизнедеятельности бактерий, последние оказывают токсическое воздействие на организм пациента. В целях восстановления организма и устранения симптомов интоксикации назначается внутривенное введение растворов:
- физиологического;
- Рингера;
- реосорбилакта;
- неогемодеза.
В случае если лечение заболевания дало положительный результат, пациента отправляют на физиотерапию:
- массаж для улучшения кровотока;
- электрофорез с гидрокортизоном, благодаря которому устраняются отечность и болевой синдром.
В течение 1-2 месяцев после завершения антибактериальной терапии пациенту необходимо выполнять комплекс упражнений ЛФК.
Если медикаментозная терапия не дала положительного результата, назначается хирургическое вмешательство. В ходе операции врач вскрывает очаг, дренирует полость, удаляя гной и некротические ткани. При необходимости позвоночник дополнительно стабилизируется посредством металлоконструкций.
Гнойный спондилит считается опасным заболеванием. В отсутствии лечения патология осложняется сепсисом, параличом конечностей или сердечной недостаточностью. В запущенных случаях на фоне поражения позвоночника и спинного мозга наступает смерть.
Читайте также:


