Гнойные инфекции брюшной полости
Симптомы
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.

волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.

Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
Причины болезни
К формированию абсцессов в брюшной полости может привести:
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
Методы диагностики
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
Лечение
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
В большинстве случаев используют малоинвазивную методику – дренирование пункционной иглой образования с аспирацией гноя и введением в полость специальной резиновой трубки. Через нее осуществляется санация места воспаления путем введения антисептических растворов и антибиотиков.
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Оперативное вмешательство не принесет желаемого эффекта без своевременного назначения системной антибактериальной терапии. Для этого используют антибиотики с широким спектром воздействия (защищенные пенициллины, цефалоспорины 3 поколения, фторхинолоны). В некоторых случаях прибегают к назначению антибиотиков резерва. Оптимальный метод введения – внутримышечный или внутривенный.
Возможные осложнения и прогноз для жизни
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным – возможно полное излечение.
К сожалению мы не можем предложить вам подходящих статей.
гнойный воспалительный хирургический перитонит
Последние десятилетия ознаменовались достаточно бурным развитием хирургии в целом, в том числе и экстренной абдоминальной хирургии. В клиническую практику внедрены новые методы диагностики, хирургических вмешательств, а также малотравматичные лечебные технологии.
В данной курсовой работе будут рассмотрены вопросы, связанные с участием медицинской сестры при уходе за больным с гнойно-воспалительными заболеваниями органов брюшной полости.
· Больной с гнойно-воспалительными заболеваниями брюшной полости.
· Роль медицинской сестры в процессе лечения и ухода за больным.
· Изучить роль медицинской сестры при уходе за пациентом с гнойными заболеваниями органов брюшной полости.
· Рассмотреть организацию работы хирургического отделения
· Узнать что из себя представляет гнойное заболевание брюшной полости, какие они бывают (этиология, клиника, классификация)
· Уход за больным при любом гнойном заболевании;
Этиология, клиника, классификация, гнойно-воспалительных заболеваний органов брюшной полости
Абсцесс брюшной полости - ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др.
В широком смысле к абсцессам брюшной полости оперативная гастроэнтерология относит внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Классификация абсцессов брюшной полости
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные, метастатические абсцессы брюшной полости.
По расположению относительно брюшины абсцессы брюшной полости делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников - одиночные или множественные.
По локализации встречаются поддиафрагмальные, межкишечные, аппендикулярные, тазовые (абсцессы дугласова пространства), пристеночные и внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
Гнойный аппендицит - острое гнойное воспаление червеобразного отростка. Это понятие объединяет наиболее тяжелые формы острого деструктивного аппендицита. При гнойном аппендиците симптомы в начале заболевания могут не отличаться от описанных в более легкой форме.
Кроме своеобразия в клинической картине, течении, патологоанатомических изменениях, эти формы аппендицита чреваты серьезными осложнениями, особенно при ошибочной диагностике и неправильном лечении. Позднее заболевание принимает более тяжёлое течение. Температура не снижается, а приобретает ремиттирующий или интермиттирующий характер. Нарастает лейкоцитоз. [6]
Гнойная форма аппендицита отмечена у 60,8% больных. Аппендицитом чаще страдают в возрасте 20 - 35 лет. Летальность при гнойном аппендиците 0,38%. Среди лиц преклонного возраста летальность значительно выше - 2,6%. Поэтому аппендицит у пожилых гнойной формы имеет особое значение. До настоящего времени этиология и патогенез аппендицита остаются предметом изучения.
В классификации, принятой большинством практических хирургов, все формы острого аппендицита, за исключением катарального, относятся к гнойному аппендициту:
- флегмонозный (с прободением и без него);
- гангренозный (с прободением и без него);
- аппендикулярный инфильтрат (с нагноением и без него).
Укажем на некоторые обстоятельства, играющие роль в развитии заболевания: обилие лимфатической ткани в отростке, слабое кровоснабжение концевого его отдела, наличие узкого извитого просвета, перегибы, вариабельность расположения. Микробы могут проникнуть в отросток лимфогенным, гематогенным и особенно часто энтерогенным путем. Флора при гнойном аппендиците полимикробная.
При гангренозных, прободных аппендицитах очень часто встречаются анаэробные микроорганизмы. Однако наличие микробов и механическое повреждение слизистой оболочки не определяют развитие заболевания. Большую роль играет расстройство питания стенки отростка.
Гематогенный путь возможен при метастазировании микробов из отдаленного гнойного очага (миндалин), лимфогенный путь - из близко расположенных органов (придатки матки). Определенное значение имеют причины, способствующие застою слизи и повреждениям слизистой оболочки (перегибы отростка, каловые камни, инородные тела, глисты).
Они ведут к закупорке просвета отростка при повышенном секретоотделении, атонии мышечного слоя, растяжению слизистой оболочки, расстройству ее питания и снижению ее сопротивляемости. Эти изменения при наличии вирулентной флоры в просвете отростка ведут к развитию воспалительного процесса. Энтериты и колиты как факторы, ослабляющие сопротивляемость больного, его кишечной стенки, могут играть известную роль в возникновении аппендицита. [7]
В развитии деструктивных форм аппендицита играют роль аллергические реакции при сенсибилизации организма белковой пищей. Большое значение в развитии заболевания имеет общее состояние организма, определяемое главным образом нервно-сосудистыми реакциями, влияющими на трофику, состояние тканей желудочно-кишечного тракта.
Гнойный аппендицит характеризуется распространением воспалительного процесса в подслизистый слой, инфильтрацией всех слоев стенки отростка. В полости отростка появляется слизисто - гнойный выпот, на серозной оболочке - фибринозные наложения.
Перитонит - воспаление париетального и висцерального листков брюшины, которое сопровождается тяжёлым общим состоянием организма.
Этиологией перитонита обычно служит бактериальный возбудитель, например кишечная палочка и патогенные кокки. Условно-патогенная флора участвует в образовании гноя в брюшной полости, иногда встречаются случаи возникновения перитонита, благодаря нескольким бактериальным возбудителям одновременно. Во время перитонита происходит общая интоксикация организма. Брюшинный покров, равный по площади кожному покрову человека, позволяет развиваться нагноительному процессу очень быстро, после чего организм больного наполняется токсинами, что вызывает общую иммунологическую перестройку организма. [11]
Начало перитонита сопровождается стойким парезом кишечника, отечностью брюшины, а в дальнейшем возникает расстройство гемодинамики со снижением артериального давления. После этого этапа падает белково-образующая функция печени, снижается уровень белка, нарушается его синтез. В крови нарастает содержание аммония и гликоля. В надпочечниках изменяются клетки, в легких происходит застой крови и отёк, возникает ослабление сердечной деятельности. В нервной системе происходят большие изменения, часто необратимые. Появляется гипокалиемия, адинамия, гиперкалиемия.
В тяжёлой стадии перитонита на фоне интоксикации возможно развитие острой почечной недостаточности, в почечных канальцах скапливается нерастворимый белок, в моче появляются зернистые цилиндры.
Страдает головной мозг, его клетки набухают, увеличивается количество спинномозговой жидкости.
Воспаление брюшины в связи с перитонитом вызывает общую интоксикацию организма, нарушается водный, углеводный и витаминный обмены. Белковое голодание очень острое, происходят изменения в печени и почках, в организме накапливаются промежуточные продукты обмена. [9]
Флегмона желудка - это остро развившееся гнойное воспаление стенки желудка в результате проникновения инфекции в ее толщу через дефект слизистой оболочки, язву, ожог или гематогенным путем при инфекционных заболеваниях.
Различают две формы заболевания - диффузную и ограниченную, или абсцесс.
Воспалительный процесс в каждом из этих вариантов начинается с подслизистого слоя. Клинически флегмона желудка характеризуется внезапным началом и появлением сильных болей в верхней половине живота, чаще в подложечной области, прием пищи или жидкости значительно усиливает боль, применение атропина уменьшает ее. Боли могут быть режущие или тупые, грелка не уменьшает болевых ощущений. Помимо болей, для флегмоны желудка характерна многократная рвота желчью. Описано наблюдение, где в рвотных массах содержался гной. Одновременно с болями и рвотой появляются озноб и высокая температура.
Температура в 1-е сутки от начала заболевания достигает 39-40°С, реже она носит субфебрильный характер или совсем не повышается. При флегмоне желудка в начале заболевания наблюдаются как задержка стула и газов, так и поносы. Помимо этого, многие больные жалуются на усиленное слюноотделение, отрыжку, тошноту, мучительную жажду и неприятный запах изо рта. Вследствие развития перитонита быстро нарастают интоксикация и интенсивность болей. Часто больные ложатся на правый бок, что уменьшает боли в подложечной области, при положении больного на левом боку и при принятии им горизонтального положения боли усиливаются. У больных отмечаются нарастающие явления интоксикации - бледность кожных покровов, глухость тонов сердца, тахикардия, частота пульса достигает 100-120 уд. в 1 мин. [14]
Язык вначале чистый, сухой или влажный, а при присоединении перитонита обложен у корня грязноватым налетом. Пальпация живота болезненна в подложечной области, при присоединении перитонита наблюдаются напряжение мышц брюшной стенки и положительный симптом Щеткина-Блюмберга. В крови отмечается высокий лейкоцитоз (до 20-30х109/л), сдвиг формулы крови влево до юных форм и резкое увеличение СОЭ. Моча мутная, содержит небольшое количество белка, единичные свежие и выщелоченные эритроциты, единичные гиалиновые и зернистые цилиндры. В крови могут быть повышены цифры креатинина и мочевины, а также молекул средней массы. В желудочном содержимом отмечаются низкая кислотность, большое количество слизи иногда с примесью лейкоцитов, часто высевается гноеродная микрофлора.
Диагностика гнойно-воспалительных заболеваний органов брюшной полости
Включает анамнестические данные, клинико-лабораторные исследования (общеклинические и биохимические). Следующие неинвазивные методы обследования:
· рентгенологические (-графия; - скопия; - томография);
При трудностях в диагностике острых воспалительных заболеваний органов брюшной полости применяются инвазивные методы:
Медицинский эксперт статьи


Абсцессом брюшной полости является воспаление органов брюшной полости гнойного характера с дальнейшим их расплавлением и образованием в них гнойной полости различного размера с наличием пиогенной капсулы. Он может сформироваться в любой части брюшной полости с формированием целого ряда клинических синдромов: септического, интоксикационного, лихорадочного.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Количество проводимых хирургических вмешательств на органах брюшной полости постоянно растет. Это, применение огромного числа самых разнообразных антибиотиков, а также сильное ослабление иммунной системы организма вследствие быстрой урбанизации приводит к частому развитию послеоперационных абсцессов брюшной полости. По статистике, послеоперационный осложнения в виде образования абсцессов развиваются у 0,8% пациентов после плановых полостных оперативных вмешательств и у 1,5% - после экстренных операций.

[7], [8], [9], [10], [11]
Причины абсцесса брюшной полости
Как правило, абсцессы брюшной полости развиваются после получения различных травм, перенесения инфекционных заболеваний ЖКТ, воспалительных процессов в органах, которые находятся в брюшной полости, а также вследствие перфорации дефекта при язве желудка или двенадцатиперстной кишки.
- Следствие вторичного перитонита, (перфоративный аппендицит; несостоятельность анастомозов после полостных операций, панкреонекроз после операции, травматические повреждения) и т. д.
- Воспаления внутренних женских половых органов гнойного характера (сальпингиты, воспаление придатков яичников, гнойные параметриты, пиосальпинксы, тубоовариальные абсцессы).
- Острый панкреатит и холецистит, неспецифический язвенный колит.
Остеомиелит позвоночника, спондилит туберкулезной этиологии, воспаление околопочечной клетчатки.
Основными возбудителями абсцессов являются аэробная (Escherichia coli, протеи, Staphylococcus и Streptococcus и др.) и анаэробная (Clostridium, Bacteroides fragilis, Fusobacteriales) бактериальная флора.

[12], [13], [14], [15], [16], [17]
Факторы риска
Очень часто абсцессы органов брюшной полости развиваются вследствие хирургических вмешательств на органах брюшной полости (чаще всего, после операций на желчных путях поджелудочной железы, кишечнике). Бывают случаи, когда брюшина инфицируется уже после проведения вмешательства, особенно, при несостоятельности анастомоза.
В 70% случаев абсцесс развивается в внутрибрюшинно или в забрюшинной области, в 30% он локализуется внутри какого-либо органа.

[18], [19], [20], [21], [22], [23], [24], [25], [26], [27]
Патогенез
Абсцесс брюшной полости развивается вследствие гиперреактивности иммунной системы при активном росте и размножении стрептококковой и стафилококковой флоры, а также кишечной палочки (аппендикулярный абсцесс). Возбудители проникают в брюшную полость лимфогенным или гематогенным путем, а также контактно через фаллопиевые трубы, когда происходит деструктивное воспаление органов или органа, ранение, перфорация, несостоятельность швов, которые были наложены в процессе хирургического вмешательства.
Основным отличием абсцесса брюшной полости является тот факт, что очаг воспаления четко ограничивается от здоровых тканей, которые его окружают. Если пиогенная оболочка разрушается, развивается сепсис и гнойные затеки. Гнойники могут быть как одиночными, так и многочисленными.

[28], [29], [30], [31], [32], [33], [34]
Симптомы абсцесса брюшной полости
Первые признаки абсцесса брюшной полости варьируются, но в большинстве случаев у пациентов наблюдаются:
- Резкая лихорадка, озноб, которое сопровождается слабо выраженными тянущими ощущениями в области живота, которые усиливаются при пальпации.
- Частые позывы к мочеиспусканию (так как брюшная полость находится недалеко от мочевого пузыря.
- Запоры.
- Тошнота, которая может сопровождаться рвотой.
Также другими объективными симптомами абсцесса брюшной полости являются:
- Тахикардия, повышенное артериальное давление.
- Напряжение мышц передней стенки живота.
Если абсцесс поддиафрагмальный, то среди основных симптомов также присутствуют:
- Болевые ощущения в районе подреберья, которые могут усиливаться во время вдоха и иррадиировать в лопатку.
- Изменением в ходьбе пациента, он начинает наклонять туловище в сторону дискомфорта.
- Высокая температура тела.

[35], [36], [37], [38], [39], [40], [41], [42]
Осложнения и последствия
Если не диагностировать абсцесс брюшной полости вовремя и не начать правильное лечение, могут возникнуть достаточно серьезные последствия:
Именно поэтому, если вы почувствовали какой-либо дискомфорт или боль в области живота, необходимо сразу же обратиться за помощью к гастроэнтерологу или терапевту.

[43], [44], [45], [46], [47], [48], [49], [50]
Диагностика абсцесса брюшной полости
Основными методами диагностики являются:
- Рентген органов грудной и брюшной полости.
- Ультразвуковое исследование.
- КТ и МРТ как вспомогательные методы диагностики.
- Взятие пункции из заднего свода влагалища или передней стенки прямой кишки (если существует подозрение на развитие абсцесса дугласовой зоны).

[51], [52], [53], [54], [55], [56], [57], [58]
Если диагностировать абсцесс не удается из-за отсутствия каких-либо симптомов, на могут быть назначены анализы, в том числе и общий анализ крови. При этом заболевании у пациента практически всегда наблюдается лейкоцитоз, иногда нейтрофиллез (резкий сдвиг лейкоцитарной формулы влево), а также увеличение СОЭ.

[59], [60], [61], [62], [63], [64], [65], [66], [67], [68], [69], [70], [71]
С помощью рентгена органов грудной полости можно заметить, что на пораженной стороне купол диафрагмы высоко стоит. В плевральной зоне можно увидеть реактивный выпот. При поддиафрагмальном абсцессе на рентгенологических снимках можно заметить газовый пузырь и уровень жидкости под ним.
"Золотым" стандартом диагностики абсцессов брюшной полости различной локализации является ультразвуковое исследование. УЗИ-признаками являются: четко очерченное жидкостное образование в капсуле, содержимое которого неоднородное и имеет вид нитевидной структуры или эхогенной взвеси. Имеет место так называемый эффект реверберации из-за газов, когда многократные отражения звука постепенно уменьшают его интенсивность.
Лечение абсцесса брюшной полости
Лечение заключается в проведении хирургической операции, целью которой является устранение гнойника и дренирование с помощью катетера.
Медикаментозное лечение не дает возможности вылечить абсцесс брюшной полости, но с помощью различных антибиотиков можно ограничить распространение инфекции. Именно поэтому врачи назначают их пациентам до и после хирургического вмешательства. Преимущественно используют препараты, которые способны подавить развитие кишечной микрофлоры. В некоторых случаях также рекомендованы антибиотики, которые проявляют активность по отношению к анаэробным бактериям, в том числе и к Pseudormonas.
Метронидазол. Эффективное противомикробное и противопротозойное средство. В лекарстве находится активное вещество метронидазол. Он способен восстанавливать 5-нитрогруппу внутриклеточными протеинами у простейших и анаэробных бактерий. После восстановления данная нитрогруппа взаимодействует с ДНК бактерий, вследствие чего происходит угнетение синтеза нуклеиновых кислот возбудителей и они погибают.
Метронидазол эффективен в борьбе с амебами, трихомонадами, бактероидами, пептококками, фузобактериями, эубактериями, пептострептококками и клостридиями.
Метронидазол обладает высокой абсорбцией и эффективно проникает в пораженные ткани и органы. Дозировка является индивидуальной и устанавливается лечащим врачом в зависимости от состояния пациента. Больным с непереносимостью метронидазола, эпилепсией в анамнезе, заболеваниями центральной и периферической нервной системы, лейкопенией, неправильной работой печени использовать препарат запрещено. Также нельзя назначать во время беременности.
В некоторых случаях применение средства может вызывать: рвоту, анорексию, диарею, глоссит, панкреатит, мигрени, вертиго, депрессию, аллергию, дизурию, полиурию, кандидоз, частое мочеиспускание, лейкопению.
Профилактика
Профилактические меры основываются на адекватном и своевременном лечении различных заболеваний органов, которые находятся в брюшной полости. Также очень важно вовремя поставить правильный диагноз при остром аппендиците и сделать операцию по его удалению.

[72], [73], [74], [75], [76], [77], [78], [79], [80], [81], [82], [83], [84]
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
МКБ-10


Общие сведения
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.

Причины
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% - внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
Классификация
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников - одиночные или множественные.
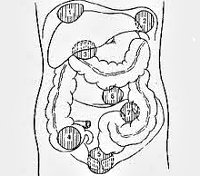
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
Симптомы
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц.
Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Диагностика
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Для подтверждения диагноза проводятся следующие диагностические процедуры:
- Объективное обследование. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер.
- Рентгенологические исследования. Обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса.
- Другие визуализационные методики. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
- Лабораторные исследования. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Лечение абсцесса брюшной полости
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.

При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
Прогноз и профилактика
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
Читайте также:


