Гонококковая инфекция в носу
Причудливое название "насморк французский", как ни странно, относится не к заболеваниям дыхательных путей, а к венерическим инфекциям. Это метафорическое название гонореи - весьма распространенной болезни, передающейся половым путем. Если при обычном насморке (рините) из носа течет слизь, то при гонорее из более интимных участков тела выделяется субстанция, внешне похожая на гной. Зная предрасположенность французов к любвеобильности, изобретательные люди нарекли этот венерический недуг "французским насморком".
Что такое гонорея?
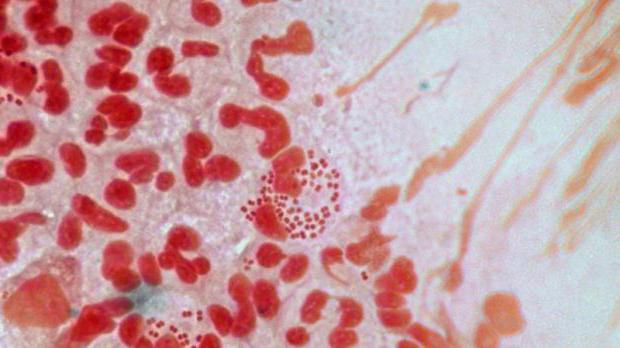
Это инфекция, вызываемая вредоносными бактериями гонококками. Она поражает теплые и влажные участки тела, включая:
- уретру (трубку, в которую поступает моча из мочевого пузыря);
- глаза;
- горло;
- влагалище;
- задний проход;
- женские репродуктивные органы (фаллопиевы трубы, матку и шейку матки).
Заболевание передается от человека к человеку во время незащищенного традиционного, орального или анального секса. Наибольшему риску подвергаются те, кто часто меняет партнеров или не пользуется презервативами. Соответственно, лучшими профилактическими мерами считаются воздержание от интимных отношений, моногамия (близость с единственным партнером) и неизменное применение надежных средств защиты. Примечательно, что злоупотребление алкогольными напитками или наркотическими веществами, включая субстанции, требующие внутривенного введения, как правило, приводит к беспорядочным половым связям, а значит - и к повышенному риску заражения.
Признаки
"Насморк французский" на самом деле далеко не всегда характеризуется гнойными выделениями. Некоторые пациенты обнаруживают, что заразились инфекцией, уже через 2-14 дней после незащищенного секса, в то время как другие могут жить долгие годы, даже не подозревая о своей болезни. Важно помнить, впрочем, что даже при отсутствии типичной симптоматики инфицированный человек остается заразным для остальных.
Симптомы у мужчин
Отсутствие признаков заболевания наиболее характерно для мужчин. Тем не менее в некоторых случаях возникают следующие симптомы:
- жжение или боль во время мочеиспускания;
- гнойные выделения из полового члена (белого, желтого, бежевого или зеленоватого цвета);
- опухание или покраснение в области уретры;
- опухание или болезненность яичек;
- хроническая боль в горле.
Симптомы у женщин
Гонорея, триппер и некоторые другие венерические заболевания у женщин могут иметь схожие признаки, поэтому самостоятельно дифференцировать недуг, опираясь только на собственные ощущения, не представляется возможным. Более того: гонорея может успешно "маскироваться" под обычную вагинальную дрожжевую инфекцию. Чтобы не перепутать заболевания и не принимать по собственной инициативе ненужные медикаменты, следует обратиться к врачу после обнаружения следующих симптомов:
- необычные влагалищные выделения;
- боль или жжение во время мочеиспускания;
- учащение мочеиспускания;
- боль в горле;
- боль во время полового акта;
- острые боли внизу живота;
- повышение температуры тела.

Диагностика
Врачи используют разные методы, чтобы уточнить предварительный диагноз "гонорея". Это исследование образца влагалищных или пенильных выделений под микроскопом либо выращивание колонии бактерий в особых (идеальных) условиях. Для получения образца выделений производится стандартный мазок с горла, заднего прохода, влагалища или кончика полового члена. На анализ могут также взять кровь или синовиальную жидкость в случае, если инфекция распространилась на связки.
Осложнения
При отсутствии должного лечения заболевания, передающиеся половым путем, могут повлечь серьезные осложнения. "Насморк французский" не является исключением из общего правила.
При запущенной болезни у женщин начинается рубцевание фаллопиевых труб, что впоследствии приводит к бесплодию. Не менее часто наблюдается воспалительное заболевание органов малого таза, вызывающее болевой синдром в нижней части тела, внематочную беременность и бесплодие. Если инфицированная женщина уже беременна, гонорея может перейти к ребенку во время родов.
У мужчин "насморк французский" приводит к рубцеванию уретры и болезненному абсцессу внутри полового члена. Если бактерии попадут в кровоток, пациенты обоих полов могут пострадать от артрита, повреждения сердечных клапанов, воспаления оболочки головного или спинного мозга. Такое случается достаточно редко, однако не стоит рисковать собственным здоровьем - при обнаружении симптомов недуга следует обратиться к врачу.
Лечение
Заболевание гонорея лечится антибиотиками. В последнее время, впрочем, появились новые штаммы бактерий, устойчивых к классическим медикаментам; в случае неэффективности обычных препаратов врачи назначают более сильные (и, к сожалению, более дорогие) лекарственные средства либо предписывают принимать определенные антибиотики в комплексе. Чаще всего применяют цефтриаксон в сочетании с азитромицином либо доксициклином.
Ученые трудятся над разработкой вакцины против гонореи.
Гонорея носа (rhinitis gonorrhoica)
Гонорейное воспаление слизистой оболочки носа представляет собой поверхностное гнойное воспаление слизистой оболочки носа, вызванное гонококком Neisser. Заболевание это так же старо, как и гонорея половых путей.
Заражение может произойти во всяком возрасте, но чаще в детстве. Новорожденные заражаются чаще всего вследствие попадания влагалищных выделений intra partum непосредственно на слизистую оболочку носа или на конъюнктиву, а отсюда - через слезноносовой канал. При поражении конъюнктивы в огромном большинстве случаев наступает и поражение слизистой носа. У детей более старшего возраста и взрослых заражение может происходить при соприкосновении носа с заразным материалом, например при пользовании носовым платком, перепачканным отделяемым из половых путей больного гонореей. Так, Эдвард приводит случай заражения женщины гоноройным ринитом вследствие пользования носовым платком, который ее сын употреблял вместо суспензория. Заражение в отдельных случаях может происходить через загрязненные выделениями из мочеиспускательного канала пальцы. В редких случаях взрослые заражаются гоноройным ринитом при половых извращениях. Возможно и метастатическое гонорейное воспаление, что доказано работами Finger, Gyon и Schlagenhaufer.
Патологоанатомические изменения слизистой. Можно отметить расширение сосудов, большую инфильтрацию слизистой лейкоцитами, сильную десквамацию эпителия, перерождение его и желез. Это соответствует гнойной стадии воспаления слизистой носа и при ринитах другой этиологии.
Подобно тому как при бленорейном рините, вызванном рожистым, скарлатинозным и другими стрептококками, отделяемое сразу принимает гнойный характер в противоположность обычным ринитам, когда сначала имеется серозно-слизистое, слизисто - гнойное и лишь под конец гнойное отделяемое.
Попадая на слизистую, покрытую цилиндрическим эпителием, гонококк распространяется по его поверхности и проникает между щелями эпителия в субэпителиальный слой. В толщу слизистой носа при отсутствии добавочных инсультов (например травмы) гонококки не проникают.
Погибший и отторгнувшийся цилиндрический эпителий замещается метаплазированным многослойным плоским, который с течением времени после излечения вновь частично или полностью замещается цилиндрическим эпителием. Клиническая картина. У грудных детей гонорейный ринит обычно сочетается с таким же воспалением конъюнктивы, но встречается и самостоятельно. Уже при рождении или вскоре после рождения замечается насморк. Ребенок начинает чихать и кашлять. Из носа появляется обильное гнойное отделяемое, густое, желтоватого цвета; в последующие дни оно начинает иногда окрашиваться кровью. Весь нос краснеет, становится напряженным и болезненным. Развивается резкое затруднение носового дыхания, особенно заметное во время кормления.
Вследствие закупорки носа ребенок не может сосать и отказывается от груди. Общее состояние страдает. Нарушение приема пищи вследствие длительного насморка, когда этиология его не распознана, может продолжаться в течение месяцев (Schmidt).
При риноскопии находят сильную припухлость слизистой оболочки носа и всегда обильное гнойное отделяемое. Иногда отделяемое водянисто, большей же частью окрашено кровью. В дальнейшем отделяемое сохраняет гнойный характер. Редко можно наблюдать гнилостный распад, обусловленный смешанной вторичной инфекцией.
Dorn и Rosinski описали гонорейный стоматит грудных детей. В этих случаях слизистая, как и при гонорейном рините, представляется воспаленной, набухшей, как бы гнойно пропитанной. В случае гонорейного стоматита у взрослого (Тrаrer и Menton) слизистая рта, язык и миндалины покрыты сероватой плен- кой, кое-где имеются мелкие поверхностные изъязвления, подчелюстные железы представляются набухшими. Можно указать редкий случай инфицирования гонококком лобных и решетчатых пазух (Prada).
Течение и осложнения. Болезнь начинается остро, однако в некоторых случаях с самого начала принимает хроническое течение, особенно у новорожденных. В таких случаях мало выраженный насморк длится 8 - 9 недель и долго остается нераспознанным. Нарушения питания приводят к уменьшению прибавки веса у ребенка.
При гонорейном рините могут наблюдаться те же осложнения, что и при ринитах другой этиологии. Особую опасность гонорейный ринит представляет для глаза: случаи распространения инфекции по слезноносовому каналу на конъюнктиву, занесение заразы пальцами или через носовой платок требуют быстрого распознавания и правильного лечения. Распространение воспаления на носоглотку и ниже, а через евстахиеву трубу - на среднее ухо влечет иногда за собой неблагоприятно протекающий гнойный отит. В воспаление могут вовлекаться и придаточные полости носа.
У новорожденных и грудных детей иногда наблюдаются осложнения со стороны легких (Legry и Dubrisay, Demelin и Letienne).
Разъедание кожи у входа в нос, губ и щек, покраснение и припухание, изъязвления слизистой и кожи также должны рассматриваться как осложнения. Бленорейные язвы на коже имеют серпигинозный характер и могут причинять обширные разрушения. Проникающие язвы слизистой могут повести к костоеде и к развитию перихондрита с последующим образованием обезображивающих рубцов. При длительном существовании бленорейного насморка следует также иметь в виду возможность возникновения менингита.
Диагноз. Вряд ли нужно доказывать значение своевременной диагностики гонорейного ринита во всяком возрасте. О гоноройном рините нужно подумать в каждом случае острого гнойного насморка у новорожденного. Посредством тщательного собирания анамнеза нужно выяснить, в каких условиях происходили роды, применялась ли профилактика по Креде, через какой промежуток времени после рождения наступил насморк, не гноились ли глаза и т.д. При вкапывании в конъюнктивальный мешок раствора Креде вероятность развития гонококкового насморка значительно меньше. Случается, что женщины скрывают заболевание гонореей, но бывает и так, что они не знают о нем. Брюн приводит случай гонорейного ринита у четвертого ребёнка в семье. Отец ребенка в молодости болел гонореей и потом считал себя совершенно здоровым. Трое детей родились здоровыми. Четвертый ребенок заболел насморком вскоре после рождения, при чем были найдены гонококки. У отца при исследовании обнаружены два узла в простате; скрытые здесь в течение многих лет гонококки сохранили вирулентность, произошло заражение жены, а во время родов - и ребенка.
Следует иметь в виду гонорею носа во всех случаях затянувшегося гнойного насморка. Обильные гнойные выделения из носа могут встречаться при заболеваниях придаточных полостей и при инородных телах. В последнем случае речь идет обыкновенно об одностороннем насморке, и зондирование помогает расповнаванию. Гноевидное и сукровичное отделяемое из носа может наблюдаться также при беспленчатой дифтерии носа. В этих случаях помогает диагнозу бактериоскопическое и бактериологическое исследование. В случае упорного ринита, не поддающегося воздействию препаратов серебра, можно думать о дифтерии.
Для окраски мазков пригодны все основные анилиновые краски, но лучше всего - метиленовая синька. Мазки фиксируют над пламенем и красят двумя методами:
- Окраска в течение 2 минут в растворе: Eosin 1,0, Spiritus vini rectificati 60° 100,0. Краску сливают, остаток собирают фильтровальной бумагой или слегка смывают водой (по каплям). Затем наливают на мазок насыщенный водный раствор метиленовой синьки, через полминуты смывают водой и просушивают фильтровальной бумагой. При этом окрашиваются также эозинофилы, свидетельствующие (Posner) о наличии гонококкового очага.
- Дифференциация от морфологически сходных кокков - окраска по Граму. Гонококки грамотрицательны. Иногда могут встретиться затруднения вследствие сходства гонококка с micrococcus catarrhalis; последний также грамотрицателен и подчас встречается парами, но никогда не располагается внутриклеточно.
Бактериологическое исследование производят тогда, когда бактериоскопическое не дает ответа. Можно производить посевы и дальнейшую проверку специфичности выделенных микробов при помощи агглютинации и реакции связывания комплемента.
Нужно иметь в виду, что у мужчин гонококки в течение многих лет могут сохранять вирулентность, находясь в предстательной железе, семенных пузырьках и литтреевских фолликулах. Отрицательная реакция крови не доказывает отсутствия гонококковой инфекции. При исследовании простатической жидкости находят много гнойных клеток, гонококки (они могут и не встретиться в момент исследования). Уретроскопия определяет инфицированные литтреевские фолликулы.
Когда имеются влагалищные выделения, всегда нужно иметь в виду гонорею как возможную причину их.
Профилактика. Своевременное лечение половых органов у взрослых является одной из главных мер профилактики гонорейного ринита. Вкапывание новорожденному в конъюнктивальный мешок колларгола (по Креде) предупреждает во многих случаях развитие гонорейного ринита, но не всегда этим путем удается избегнуть заражения носа (Kirkland и Storer). Заражению особенно способствует продолжительный родовой акт. Больные гонореей должны особенно тщательно соблюдать чистоту рук. Необходима осмотрительность при пользовании вещами, приходившими в соприкосновение с заразным материалом (носовые платки, губки и т.п.). Следует остерегаться занесения инфекции в глаз.
Терапия. Производятся вкапывания в нос 1-2-3% раствора колларгола (Gordon), 2-3% протаргола и смазывания носа 1% раствором Argenti nitrici; следует предупредить родителей, что серебро оставляет пятна на белье. Во избежание аргирии смазывания азотнокислым серебром не должны продолжаться в течение долгого времени. Lauffs вкладывал больным детям в нос на 10 - 12 минут ватные тампоны, смоченные 1% раствором аргонина, и получал очень хорошие результаты (почти специфическое действие на гонококк, отсутствие раздражения). Для уменьшения набухания слизистой применяют перед кормлением ребенка сосудосуживающие средства (1/2 - 1% раствор кокаина - адреналина), по 2 капли в каждую половину носа, до 3 - 4 раз в день на первых порах, а затем, по мере уменьшения заложенности носа - реже. Panse для предотвращения образования нерастворимого хлористого серебра при соединении кокаина с азотнокислым серебром назначает Cocainum nitricum и прибавляет его в растворе к Argentum nitricum; такой раствор менее раздражает слизистую, не вызывает чихания.
При лечении гонорейного ринита отделяемое становится постепенно более прозрачным и жидким, гонококки исчезают.
В целях усиления вяжущего действия по миновании собственно бленореи Lauffs применял Zincum sulfuricum в растворе, а другие авторы - мазь или вдувания Zinci sozojodolici (0,5:10 - 1:10), Sacchari lactis subtilissime pulverati.
Что касается промываний носа, применявшихся с целью очищения носовой полости от гнойных скоплений, чтобы затем перейти к смазыванию слизистой носа препаратами серебра, то от них следует воздержаться, особенно у детей: опасность занесения инфекции в ухо больше, чем польза, которую могут принести эти промывания. При односторонней закупорке носа такая опасность меньше, если промывание производится со стороны сужения и вода имеет свободный выход через другую половину носа. У взрослых при тщательном соблюдении правильной техники изредка применяемые промывания могут принести пользу.
Гонорейное воспаление слизистой оболочки носа встречается у новорожденных иногда одновременно с гонорейным конъюнктивитом. Заболевание возникает при прохождении ребенка через зараженные родовые пути. У взрослых гонорейный насморк встречается редко. Инфекция в таких случаях заносится в нос пальцами.
Симптомы у новорожденных обнаруживаются на 2 — 3-й день жизни резким отеком и покраснением слизистой оболочки носа; экссудат имеет серозно-геморрагический, затем гнойный характер. При закладывании носа грудные дети отказываются брать грудь. Воспалительный процесс очень часто переходит на наружные отделы носа, вызывая отечность, красноту, экзематозные поражения входа в нос и одновременно воспаление конъюнктивы. Без применения сульфаниламидов и пенициллина гонорейный насморк может иметь длительное течение.
Эффективно применение сульфаниламидов и пенициллина. Местное лечение заключается в применении капель 2% раствора протаргола и в защите глаз от инфекции и кожи носового входа от разъедания носовым секретом. Профилактически в случаях подозрения на гонорею у матери следует вкапывать и в нос новорожденным по одной капле 1% раствора нитрата серебра.
Насморк зловонный, или озена
Насморк зловонный, или озена, характеризуется следующими кардинальными признаками:
- наличием в носу корок;
- специфическим, неприятным запахом из носа;
- резкой атрофией не только слизистой оболочки носа, но и костного скелета носовых раковин и аносмией.
Этиология не установлена. Озена встречается в 2 — 3 раза чаще у лиц женского пола и редко наблюдается одновременно у нескольких членов семьи. Начинается она в возрасте 8 — 10 лет, а иногда и позже.
Несомненно, что среди причин возникновения озены социальные условия играют главную роль. Улучшение благосостояния народа, повышение культурного уровня привели не только к резкому снижению числа больных озеной, но и к изменению клинического течения заболевания: мы уже не встречаем в настоящее время случаев с далеко зашедшей атрофией костного скелета носовых раковин и с таким резким, ощущаемым на расстоянии запахом, как это наблюдалось прежде.
Симптомы вначале незначительны и, за исключением неприятного запаха из носа, мало беспокоят больных. Жалобы сводятся к чувству закладывания носа вязким, быстро засыхающим в корки отделяемым. Удаление корок энергичным сморканием часто вызывает небольшое кровотечение из носа. Обоняние резко ослаблено или полностью отсутствует.
На неприятный запах из носа обращают внимание окружающие, так как сами больные его не ощущают.
Форма наружного носа обычно не изменена; реже наружный нос приобретает широкую, приплюснутую форму. Больные часто бывают угнетены и подавлены: резкое зловоние, исходящее от них, заставляет их избегать общения с людьми.
В начальных стадиях заболевания слизистая оболочка носа истончена, покрыта серым, вязким, клейким секретом, скапливающимся в нижнем и среднем носовом ходе.
В далеко зашедших случаях вся слизистая оболочка бывает покрыта грязносерыми корками, от которых исходит зловонный запах. Носовые раковины малы, атрофированы, особенно нижняя, что позволяет после очистки осмотреть глубокие части носа, заднюю стенку носоглотки и даже валики слуховых труб.
Течение озены хроническое, иногда с кратковременным ослаблением симптомов и постепенным переходом атрофического процесса на носоглотку, глотку и гортань. У женщин в климактерическом периоде часто уменьшаются или исчезают запах из носа и корки; сухость слизистой оболочки остается.
Диагноз устанавливают на основании характерных жалоб больного, наличия резкой атрофии слизистой оболочки носа и зловонных корок, отсутствия обоняния. В отличие от туберкулеза и сифилиса изъязвлений в носу, характерных для этих заболеваний, не бывает.
Так как причиной неприятного запаха являются преимущественно корки, симптоматическое лечение в первую очередь направлено на отторжение и удаление их.
Это достигается промыванием носа 2% раствором гидрокарбоната натрия (1/2 чайной ложки на стакан теплой кипяченой воды) или бензоата натрия. Промывание можно производить с помощью резинового баллона или специально предназначенного для этой цели чайника (чайника Френкеля с длинным носиком) при слабом давлении промывной жидкости. Наконечник вводят в нос при слегка наклоненной вперед голове, рот больного должен быть открыт, резкое сморкание и глотание во избежание попадания промывной жидкости через слуховую трубку в ухо нужно запретить как во время промывания, так и спустя некоторое время после него.
Удаление корок из носа можно также производить, распыляя щелочной раствор в полости носа при помощи пульверизатора.
Из лекарств применяют средства, способные вызвать раздражение слизистой оболочки носа и повысить ее секреторную функцию. К ним относятся главным образом растворы йода в глицерине, которыми смазывают 1 — 2 раза в день слизистую оболочку носа после удаления корок или закапывают в нос в виде капель.
Rp.: Iodi puri 0,03
Kalii iodidi 0,3
Glycerini 30,0
Ol. Menthae. gtts TI MDS.
Для смазывания носа или для закапывания в нос по 5 капель 2 раза в день в каждую ноздрю.
Применяют с некоторым успехом аутогемотерапию, а также никотиновую кислоту в сочетании со стрептомицином и витамином А. Методика лечения заключается в следующем: никотиновую кислоту применяют местно путем подслизистого введения в передние отделы нижних носовых раковин, инъекции — ежедневно в количестве 3 мл 0,7% раствора. На курс лечения применяют 30 мл 0,7% раствора никотиновой кислоты, 10 — 12 г стрептомицина в/м (по 0,5 г 2 раза в сутки) и относительно высокие дозы витамина А внутрь — по 25 000 ME 3 раза в день. Кроме того, ежедневно производят туалет носа путем щелочных промываний или ингаляций. Через 5 мин после инъекции никотиновой кислоты наблюдается резкая гиперемия лица и слизистой оболочки носа. Эти явления исчезают через 10 — 15 мин.
После 6 — 8 инъекций уменьшается количество корок, прекращаются головные боли, исчезает запах, улучшается носовое дыхание и общее состояние больного. К концу лечения слизистая оболочка носа у большинства больных приобретает влажный вид. Такой курс лечения может быть проведен повторно через 6 — 8 мес.
Применяют также блокаду звездчатого узла, лечение сплекином, химиотерапию (циклофосфан).
Последнее лечение проводится тремя курсами инъекции по 200 мг, с перерывами 4 мес; последовательно 40, 30, 20 инъекций.
Чтобы избавить больного от сильно высушивающего действия струи вдыхаемого воздуха, стремятся сузить чрезвычайно широкие носовые ходы хирургическим путем. Для этого применяют введение парафина, кусочков кости или жира под слизистую оболочку носовой перегородки или боковой стенки носа.
Более обширными хирургическими приемами после широкого вскрытия верхнечелюстных пазух смещают обе наружные стенки полости носа в сторону носовой перегородки вплоть до тесного с ней соприкосновения.
После операций отмечается непродолжительное улучшение в состоянии больного. Разработан метод оптимального сужения носовой полости (на всем ее протяжении) имплантацией под слизистую оболочку носа формалинизированных кости или хряща. Этот метод ведет к нормализации полости носа (анатомической и функциональной) у преобладающего большинства больных. Однако отдаленные результаты не всегда удовлетворительны.
Гонококки
Гонококки (Neisseria gonorrhoeae) относятся к специфическим паразитам, поражающим организм человека. Они открыты в1879 году немецким учёным Альбертом Нейссером. Это неподвижные бобовидные, не образующие спор гноеродные бактерии, относящиеся к роду Neisseria, вызывающие воспалительные процесс на слизистых оболочках мочеполовых путей и конъюнктивы глаз у новорожденных. Также в некоторых случаях они могут поражать эндокард, железы и суставы.
Биологические свойства и морфология гонококков
Гонококки по своей форме напоминают бобы или кофейные зёрна, расположенные попарно, вогнутыми сторонами внутрь. Размеры возбудителя колеблются в среднем от 0,7 до 1,3 мкм. В гнойном отделяемом человека эти микроорганизмы локализуются в цитоплазме лейкоцитов, где долго сохраняют свою жизнеспособность (незавершённый фагоцитоз). На культуральных средах гонококки располагаются беспорядочно, имеют разные размеры и круглую или бобовидную форму.
Гонококки относятся к грамотрицательным бактериям и поддаются окрашиванию всеми анилиновыми красителями. При бактериоскопическом исследовании выделяется характерная триада свойств, отличающая гонококки от других диплококков: грамотрицательная окраска (окрашивание в красный цвет по методу Грамма), бобовидная форма и внутриклеточное расположение.
Необходимо отметить, что под воздействием лекарственных препаратов, а также при хронической форме заболевания, микроорганизмы могут видоизменяться. В этом случае в мазках наряду с грамотрицательными возбудителями встречаются грамположительные бактерии разной величины и формы (шаровидные L-формы гонококка).
Гонококки – это ээробные микроорганизмы, образующие в патологическом отделяемом слизистое капсулоподобное вещество. Чаще всего они расположены скоплениями, напоминающими пчелиный рой.
Возбудители требовательны к питательным средам. Они хорошо растут при достаточной влажности на средах, содержащих в своём составе нативный белок.
При разрушении клетки гонококки выделяют эндотоксин, экзотоксина не образуют.
Устойчивость возбудителя
Гонококки быстро погибают во внешней среде. Они не переносят охлаждения, а при повышении температуры до 40 градусов гибнут за 3 – 6 часов. При 56 градусах Цельсия возбудитель погибает через 5 минут. Микроорганизм не переносит соли серебра, высокочувствителен к антибиотикам пенициллинового и стрептомицинового ряда, однако в процессе лечения способен приобретать к ним устойчивость.
В гнойном отделяемом человека бактерия сохраняется в течение суток.
Гонококки. Клиника и патогенез.
Гонококки являются возбудителями гнойно-воспалительных заболеваний мочеполовых путей (гонорея) и глаз (бленнорея). Этим инфекциям подвержен только человек. Урогенитальное заражение, как правило, происходит при незащищённых сексуальных контактах. Поражение глаз происходит через предметы обихода (полотенце, губка и пр.). Чаще всего бленнореей страдают маленькие дети.
Инкубационный период заболевания 3 – 7 дней (иногда 10 – 15). В этот период, попадая на слизистые оболочки мочеполовых органов, возбудитель начинает там размножаться, после чего он мигрирует в подслизистую соединительную ткань. Чаще всего происходит поражение уретры и слизистой оболочки матки. Далее, при отсутствии лечения, процесс может распространяться по восходящему пути через лимфатическую систему.
Клиническими симптомами гонореи являются рези и боли при мочеиспускании, чувство тяжести внизу живота, а также возникновение гнойных выделений из наружных половых органов.
В том случае, когда гонококк по кровотоку проникает в другие органы, он может оседать на суставах или сердечных клапанах, провоцируя гонококковый артрит или гонорейный эндокардит. Также существует угроза заражения крови (сепсис). У новорожденных гонококковая инфекция вызывает гнойное воспаление слизистой оболочки глаз.
Иммунитет к возбудителю.
К сожалению, у человека не вырабатывается иммунитет после перенесенного заболевания, в связи с чем, существует вероятность повторного заражения. Также не бывает и врождённого иммунитета к гонококковой инфекции. Из-за синдрома незавершённого фагоцитоза, возбудители не только сохраняются в лейкоцитах, но и прекрасно там размножаются, а также способны переноситься с током крови в различные органы.
Диагностика возбудителя.
Идентификация гонококка, как правило, из-за крупных размеров и характерной морфологии возбудителя, не представляет сложностей. Наиболее распространённый метод лабораторной диагностики - это бактериоскопическое исследование мазка отделяемого, окрашенного по Грамму.
В том случае, когда при микроскопии возникают какие-либо сомнения, назначается культуральная диагностика (бактериологическая методика на питательных средах).
Также в некоторых случаях применяются иммуноферментный, серологический и иммунофлюоресцентный методы выявления гонококковой инфекции.
Новейшими перспективными методами диагностики гонореи считаются молекулярно-биологические методики, такие, как ПЦР и ЛЦР.
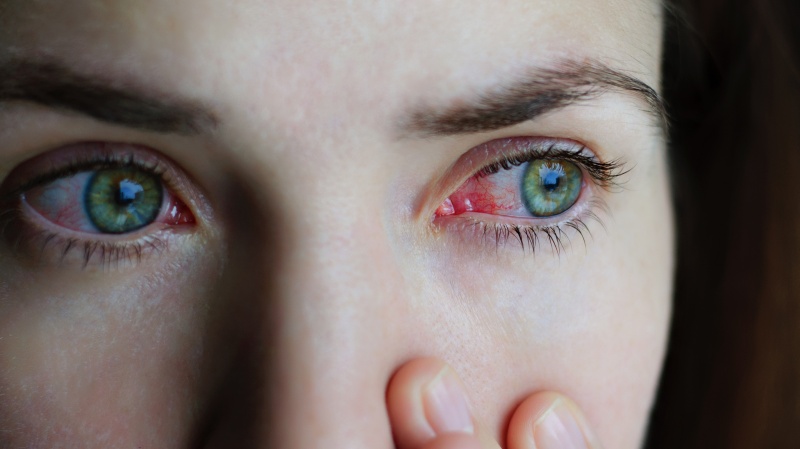
Одной из тяжелейших форм болезней конъюнктивы является гонорейный конъюнктивит, вызывающий поражение глаз вплоть до слепоты, возможны поражения клапанов сердца, суставов. Раньше заболевание часто встречалось у новорождённых, основной причиной являлось попадание на слизистую глаз новорождённого секрета половых путей матери, содержащего гонококк. Сейчас такая патология практически не встречается – только в случае родов вне медицинского учреждения или при отсутствии необходимой профилактики.
Возбудителем гонореи является гонококк Нейссера – диплококк, внешне напоминающий кофейное зерно, неподвижный, имеющий капсулу, защищающую от вредных внешних факторов, делающую его устойчивым к действию антибиотиков.
Что такое гонорейный конъюнктивит и пути заражения
Гонококковый конъюнктивит характеризуется развитием гнойного воспалительного процесса конъюнктивы. Гонорея глаз особенно опасна тем, что высок риск поражения роговицы – развивается воспаление конъюнктивальной оболочки, которая становится отечной, сдавливает сосуды, питающие роговицу, нарушая ее питание. Образуются гнойные язвы, вызывающие помутнение роговицы, в тяжелых случаях – потерю зрения. При гонорее возможна генерализация инфекции – распространение возбудителя через кровь в другие органы, ткани.
Гонорея имеет код А.54 по МКБ-10. Гонококковый конъюнктивит относится к острым кератоконъюнктивитам и кератитам – А.54.3.
Заразиться гонококком можно через:
- Инфицированные родовые пути – так заражаются младенцы.
- Контактный механизм при несоблюдении больным правил личной гигиены – могут инфицироваться как дети младшего возраста, когда за ними ухаживает мать, больная гонореей, так и взрослые. Реже заражение возможно в детских учреждениях контактным путем, если в коллективе есть ребенок с гонококковой инфекцией.
- Аутоинфицирование – пациент, страдающий гонорейным уретритом, при пренебрежении правилами личной гигиены, может занести возбудителя себе в глаза.
Можно сделать вывод – гонобленнорея характеризуется контактным способом передачи.
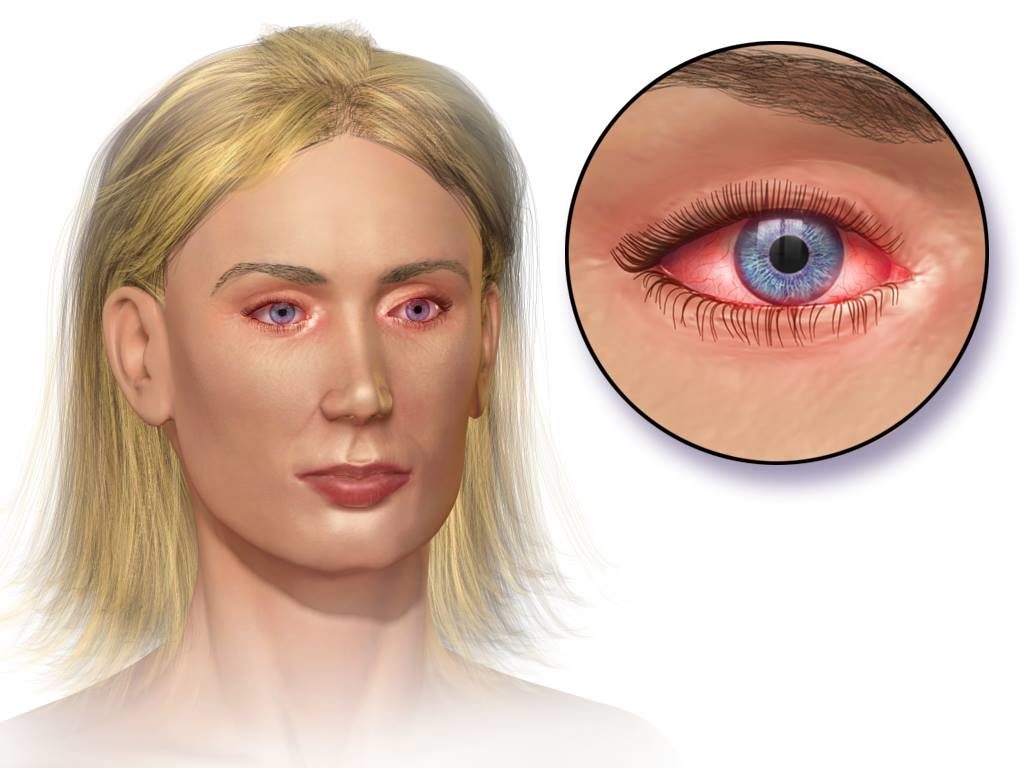
Гонококковый конъюнктивит характеризуется развитием гнойного воспалительного процесса конъюнктивы
Симптомы и диагностика
У новорождённых гонококковый конъюнктивит развивается через 2-3 суток, если инфицирование произошло через предметы ухода – позднее 3 суток жизни. У взрослых первые симптомы появляются к 4-5 дню после контакта.
Симптомы гонореи глаз:
- В начале заболевания – выраженный отек век, создающий трудности для осмотра. Конъюнктива легко кровоточит, появляется кровянистое отделяемое.
- Одним из главных проявлений заболевания считается появление на 3-4 день болезни большого количества желто-зеленого гноя, одновременно спадает отек.
- При поражении роговой оболочки образуются глубокие язвенные дефекты, которые впоследствии рубцуются, замещаются бельмом.
- Иные признаки гонореи – выраженный зуд, боли, общая слабость, повышение температуры тела.
Врач проводит определенные исследования с целью подтверждения диагноза
Врач проводит определенные исследования с целью подтверждения диагноза. К ним относятся: осмотр мазка гноя под микросокопом, посев гнойного отделяемого на питательную среду для определения вида возбудителя, чувствительности к антибиотикам (проводится редко, так как необходимо ждать результатов более недели, а лечение нужно проводить незамедлительно; проводится на случай неэффективности лечения, когда возникнет необходимость смены антибиотика), экспресс-методы. Наиболее информативным считается ПЦР, при проведении которого может использоваться как гнойное отделяемое, так и венозная кровь. Результаты анализа становятся известны уже через 1-2 суток.
Лечение и профилактика
Гонококковый конъюнктивит лечится при помощи антибактериальных препаратов. Лечение гонореи глаз преследует основную цель – сохранение зрения.
- Введение Цефтриаксона внутримышечно однократно.
- Капли, обладающие антимикробным действием (Окацин, Флокацин).
- Капли, снимающие отек и воспаление (Альбуцид, Наклоф).
- Глазные мази с антибиотиками (тетрациклиновая, стрептомициновая) – используются преимущественно на ночь.
Длительность лечения обычно составляет 7-10 дней и продолжается до ликвидации гонококка в мазках из конъюнктивальной полости.

Профилактика гонококкового поражения органа зрения заключается преимущественно в соблюдении больным гонореей правил личной гигиены
Профилактика гонококкового поражения органа зрения заключается преимущественно в соблюдении больным гонореей правил личной гигиены – индивидуальные гигиенические средства, отдельные полотенца для тела, рук, мыть руки после посещения уборной. Также, необходимо выявлять гонококковую инфекцию при обследовании беременных.
У новорожденных во всех родильных домах, независимо от того, больна мать гонореей или нет, проводится специфическая профилактика – сразу после рождения ребенку закапывают в глаза 20% раствор сульфацила-натрия, либо закладывают 1% тетрациклиновую мазь.
Осложнения и прогноз
Важно не заниматься самолечением, в противном случае гонококковый конъюнктивит протекает с развитием следующих осложнений:
- Язвенное поражение роговой оболочки.
- Перфорация язвы роговицы с выпадением хрусталика, части стекловидного тела.
- Помутнение роговицы.
- Слепота.
- Гнойное воспаление всех структур глаза – панофтальмит.
Гонорея глаз имеет благоприятный прогноз, если своевременно начата терапия – изменения исчезают бесследно.
Видео
Конъюнктивит после полового акта.
Читайте также:


