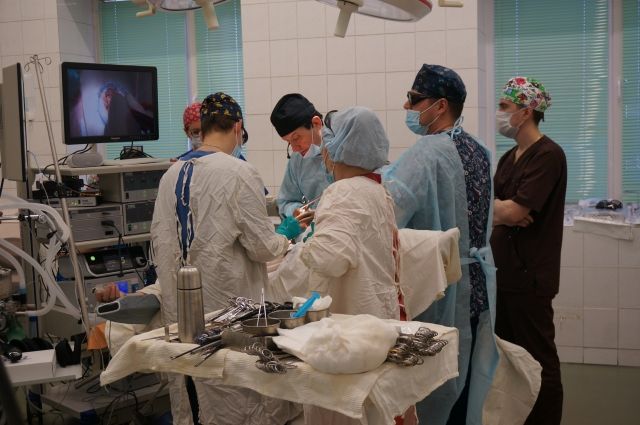
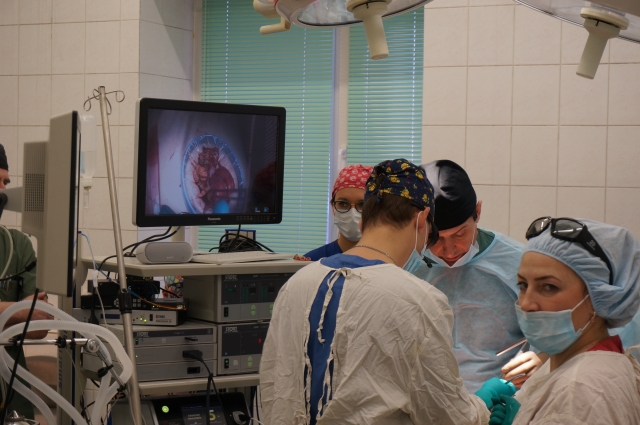
Грыжа при раке толстой кишки
Злокачественное новообразование в толстой кишке сегодня не является приговором. Это заболевание можно победить и вернуться к полноценной жизни. Главное — вовремя распознать болезнь, поставить диагноз и сразу же приступить к лечению.
Толстая кишка включает в себя слепую кишку, все ободочные кишки (восходящая, нисходящая, поперечная, сигмовидная), прямую кишку и анус. Ее длина составляет от полутора до двух метров. Злокачественная опухоль может возникнуть в любом из отделов толстой кишки.
Диагноз — рак толстой кишки
Опасность заболевания заключается в том, что на начальном этапе опухоль обычно не дает о себе знать. Растет она тоже достаточно медленно: чтобы увеличиться в два раза, новообразованию требуется до трех лет. Если говорить о расположении опухоли, то в 60% зарегистрированных случаев она находится в прямой кишке, в 15–20% — в сигмовидной кишке, в 10% — в слепой кишке, остальная доля приходится на другие отделы толстой кишки. Опухоль, как правило, бывает одиночная, лишь в 2–3% случаев наблюдаются множественные новообразования.
Неутешительная статистика
Каждый год в мире диагностируют около 600 тысяч случаев образования злокачественных опухолей в кишечнике. В России зафиксировано 239 тысяч человек, имеющих этот диагноз. От этого заболевания в нашей стране умирает 36 тысяч человек в год. Часто причиной такого исхода становятся поздняя диагностика и упущенное время. Около 70% пациентов с диагнозом рак толстой кишки впервые обращается к врачу уже на последней стадии.
При подозрении на рак толстой кишки проводится целый ряд диагностических исследований.
Первичные данные могут быть получены после пальпации живота врачом на приеме, перкуссии брюшной полости, пальцевом исследовании прямой кишки, гинекологическом исследовании. К наиболее информативным методам диагностики относится колоноскопия (эндоскопическое исследование, позволяющее визуализировать с помощью камеры состояние всех отделов толстой кишки) и ирригоскопия (рентгенография брюшной полости с применением контрастного вещества). С целью оценки метастатического процесса выполняется УЗИ органов брюшной полости и позитронно-эмиссионная томография (ПЭТ-КТ).
Лабораторная диагностика рака толстой кишки предполагает исследование общего анализа крови, кала на скрытую кровь, определение раково-эмбрионального антигена (РЭА), мониторинг концентрации онкомаркера СА 19-9.
При типизации заболевания принято опираться на Международную классификацию опухолей кишечника, утвержденную в 1976 году.
Клеточное строение опухоли не всегда одинаково. Исходя из специфики клеток, определяют тип рака толстой кишки. Самый распространенный — аденокарцинома, она состоит из железистой ткани и встречается в 75–80% случаев. Разросшаяся ткань перекрывает просвет кишечника, вызывая непроходимость. В запущенной стадии крупная опухоль может разрушить стенку кишки и вызвать внутреннее кровотечение. При аденокарциноме диагностируют мукоидный, слизистый или коллоидный рак. В остальных 20–25% случаев фиксируют мукоцеллюлярный, или перстневидноклеточный, рак. Такое название возникло из-за сходства строения клеток с формой перстня: узкий ободок с клеточным ядром. Он часто встречается у молодых людей и склонен к быстрому метастазированию. В редких случаях отмечают недифференцированную и неклассифицируемую формы рака.
По форме выделяют следующие типы опухоли:
- Эндофитная — не имеет четких границ, растет в толще стенки кишки.
- Экзофитная — овальная или круглая, растет в просвет кишки.
- Блюдцевидная — сочетает особенности эндофитной и экзофитной опухолей и имеет форму опухоли-язвы.
Согласно Международной классификации опухолей кишечника в развитии рака толстой кишки выделяют четыре стадии.
- I стадия рака толстой кишки — опухоль очень мала (размером с узелок) и локализуется в пределах слизистой и подслизистой оболочек, не выходит за пределы толстой кишки. В 74% случаев больные вылечиваются.
- II стадия — новообразование увеличивается, но еще не дает метастазов. Опухоль прорастает в стенку кишечника, но не выходит за его пределы. Прогноз излечения — 60–70%.
- III стадия — опухоль значительно увеличивается и может распространиться на всю толщину стенки кишки. При этом на этапе А еще нет метастазов, возможность излечения в этот период достигает 74%. А вот на этапе В уже появляются метастазы и процент излечения снижается до 40%.
- IV стадия рака толстой кишки — опухоль имеет большие размеры и затрагивает ближайшие органы. Как правило, метастазы прорастают в печень, легкие, костную ткань, органы мочевыделительной системы. На этом этапе прогнозы плохие, выживает только около 6% пациентов.
Чаще всего рак толстой кишки метастазирует в печень. Это обусловлено особенностями венозного оттока от кишечника, который осуществляется через систему воротной вены печени. Пятилетняя выживаемость у пациентов с метастазами рака толстой кишки в печени без специфического лечения не превышает 2%.
В зависимости от размера и расположения опухоли, особенностей ее клеточного строения и общего состояния пациента подбирается метод терапии. Возможны три подхода к организации лечения. Первый — операция — к ней прибегают, если опухоль не распространилась за пределы толстой кишки. Второй — радиотерапия (если обнаружен метастаз в малом тазу). К химио- и таргетной терапии обращаются, когда опухоль вышла за пределы кишечника и дала множественные метастазы. Рассмотрим каждый из методов более подробно.
Хирургическое лечение — очень эффективно на первой и второй стадиях заболевания, а также в начале третьей, когда еще нет метастазов. Если на третьей стадии есть близко расположенные метастазы, то рекомендуется радиотерапия, после которой решается вопрос о целесообразности операции.
Опухоль удаляют вместе с пораженными тканями и регионарными лимфатическими узлами — для предупреждения метастазирования.
При проведении операций по удалению злокачественных опухолей прямой кишки в большинстве случаев используется малоинвазивный лапароскопический метод ТЭМ (трансанальная эндоскопическая микрохирургия), обеспечивающий щадящее вторжение в организм пациента. В ходе процедуры используется специальный операционный ректоскоп. Стоит отметить, что проведение подобной операции требует высочайшей квалификации хирурга.
Преимущества данного метода операции заключаются в точном иссечении тканей опухоли, низком проценте рецидивов, быстром выздоровлении (одна ночь в больнице — относительно семи дней госпитализации при проведении операции обычным способом, то есть через переднюю брюшную стенку).
В особых случаях (если удаляется прямая кишка и сфинктер) операцию делают в несколько этапов: сначала убирают опухоль, затем формируют колостому (выводят наружу участок толстой кишки). Хирургическое лечение может сочетаться с лучевой терапией и химиотерапией.
Радиотерапия — это метод, при котором используется ионизирующее облучение области малого таза. К такому воздействию очень чувствительна аденокарцинома. Наиболее эффективно лечение в случаях, когда опухоль имеет четкие границы. В результате облучения клетки гибнут и опухоль уменьшается, исключается вероятность воспаления тканей и распространения опасных клеток по организму. Лучевую терапию назначают и после операции — чтобы избавить организм от оставшихся раковых клеток. Курсы облучения обычно не повторяются из-за недопустимости повторного облучения.
Химиотерапия направлена на уменьшение размера и скорости роста злокачественной опухоли. Метод также применяют перед операцией или лучевой терапией, он эффективен и для уничтожения микрометастазов, появившихся до или после удаления опухоли. Химиотерапию используют после хирургического вмешательства во избежание рецидива болезни. Чаще всего процедура представляет собой капельное введение препаратов. Химиотерапия при данном заболевании успешно проводится с помощью фторурацила. Также при раке толстой кишки назначают иринотекан, который показывает свою эффективность даже в тех случаях, когда фторурацил не способен помочь. Хорошо себя зарекомендовали в борьбе с раком толстой кишки и такие действующие вещества, как капецитабин и фторафур. Подобрать нужный препарат и назначить необходимый курс лечения может только врач. Нужно быть готовыми к неизбежным последствиям терапии: тошноте, рвоте, повреждению слизистых оболочек желудочно-кишечного тракта (стоматит и диарея), гибели части клеток крови.
Жизнь продолжается!
После операции с выведением колостомы многим людям тяжело восстановиться — они испытывают серьезные психологические проблемы. Но нормальная жизнь с колостомой возможна. Главное — соблюдать правила ухода за ней, грамотно питаться и следовать рекомендациям врача.
После перенесенного рака прямой кишки организм пациента заметно ослабевает. Химиотерапия, лучевое лечение и хирургическое вмешательство также сказываются на общем состоянии больного. Поэтому во время восстановительного периода очень важно выполнять все предписания врача, соблюдать режим дня, диету, избегать физических и психологических нагрузок, обратить внимание на продолжительность и качество сна. Также важно принимать необходимые препараты и витамины, являться на плановые осмотры и вовремя сдавать назначенные анализы. Все это позволит как можно скорее вернуться к привычному образу жизни. Если же не соблюдать приведенные выше рекомендации, вероятность рецидива значительно возрастает.
Что касается профилактики рака толстой кишки, то ее методы довольно просты. Прежде всего, следует обязательно включать в свой ежедневный рацион свежие овощи и фрукты, причем необязательно экзотические — морковь, капуста, редька, репа, яблоки отлично подойдут. Они богаты витаминами, минеральными веществами и клетчаткой, что способствует очищению кишечника и предотвращает возникновение в нем застойных явлений. Также важно каждый день употреблять первые блюда, не переедать, регулярно опорожнять кишечник.
При возникновении воспалительных заболеваний толстой кишки (колитов) — их нужно вовремя лечить, а полипы — удалять. Если у кого-то из близких родственников диагностирован рак толстой кишки, необходимо наблюдаться у гастроэнтеролога, так как болезнь может носить наследственный характер. После 50 лет рекомендуется ежегодно посещать гастроэнтеролога в профилактических целях.
Таким образом, при внимательном отношении к состоянию кишечника патологических процессов можно избежать. Если же диагностирован рак толстой кишки — это не повод для отчаяния. Современный уровень медицины позволяет справиться с этим диагнозом.
На этот вопрос отвечает Анвар Йулдашев, врач-колопроктолог, хирург, онколог, кандидат медицинских наук:
«Эффективность лечения онкологических заболеваний зависит в первую очередь от оборудования и квалификации врачей. Высокий уровень оснащенности и качества медицинских услуг может предложить Институт онкологии Европейского медицинского центра (ЕМС).
Наше лечебное учреждение в настоящий момент является одной из крупнейших в России частных онкологических клиник. Мы выполняем лечение рака толстой кишки по европейским и американским стандартам, о чем свидетельствует наличие международной аккредитации JCI.
В штате Института онкологии — врачи России, Израиля, США и Западной Европы, имеющие большой опыт практической работы в ведущих европейских клиниках. Наши специалисты способны оказать помощь пациентам на любом этапе — при диагностировании, мониторинге и обнаружении процесса метастазирования. Решение о тактике лечения принимается совместно врачами смежных областей — онкологом, кардиологом, хирургом-онкологом, радиологом, колопроктологом, лучевым диагностом, патоморфологом. Это позволяет учесть все нюансы состояния пациента и подобрать щадящие методы лечения.
Мы оказываем весь комплекс диагностических и лечебных процедур пациентам с онкологическими заболеваниями:
- Клиническая лабораторная и инструментальная диагностика.
- Радионуклидная диагностика.
- Химиотерапия (используются новейшие противоопухолевые препараты).
- Хирургическое лечение любой сложности, включая роботассистированные операции.
- Лучевая терапия и радиохирургия опухолей толстой кишки и метастазов на новейшем оборудовании (США).
- Услуги по медицинской реабилитации пациента, перенесшего операцию, химиотерапию, лучевую терапию.
- Паллиативная медицинская помощь.
- Патронаж на дому.
Наша клиника оснащена современной системой (производства США) для проведения лучевой терапии, она позволяет проводить лечение злокачественных новообразований любого объема и формы в короткие сроки. Высокая точность на каждом этапе лечения помогает защитить здоровые ткани и дает возможность пациенту сразу же после сеанса вернуться к привычному образу жизни.
В Институте онкологии ЕМС проводятся различные виды операций на органах брюшной полости, включая высокотехнологичные операции с применением роботической системы. Оперативные вмешательства осуществляются как в плановом порядке, так и экстренно.
Экстренная госпитализация в клинику может быть выполнена в любое время суток, перевозка обеспечивается из всех регионов России и проходит в соответствии с мировыми стандартами комфорта (при необходимости может быть задействован воздушный транспорт). Наши автомобили обеспечены современным медицинским оборудованием, что делает возможным оказание неотложной помощи и проведение реанимационных мероприятий.
Уровень оснащенности отделения реанимации и интенсивной терапии Института онкологии ЕМС позволяет принимать пациентов с самыми сложными заболеваниями и даже в критическом состоянии.
Стационар нашей клиники обеспечивает комфорт европейского уровня и питание по индивидуальному меню с учетом медицинских показаний. Предусмотрена возможность круглосуточного посещения пациентов, в том числе и находящихся в реанимации.
- медицинскую деятельность — на основании лицензии ЛО-77-01-019876, выданной Департаментом здравоохранения города Москвы 10 апреля 2020 года;
- высокотехнологичную медицинскую деятельность — на основании лицензии ФС-99-01-009514, выданной Федеральной службой по надзору в сфере здравоохранения 25 апреля 2018 года.
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
Где чаще болеют?
Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!
Колоректальный рак — одно из самых распространенных онкологических заболеваний в России. Если объединить рак толстой и прямой кишки, то, по данным Московского онкологического института имени Герцена, в 2018 году они заняли по распространенности на территории нашей страны второе место после рака кожи с меланомой.

Есть позитивная динамика: колоректальный рак является одним из наиболее успешно излечимых онкологических заболеваний. Если опухоль обнаружена на ранней стадии, её можно удалить хирургически. На поздних стадиях, когда ремиссии достичь невозможно, пациенту все еще можно помочь: существуют методы лечения рака кишечника, которые помогают купировать симптомы и справиться с осложнениями, повысить выживаемость, помочь больному жить полноценной, достаточно активной жизнью.
В клинике Медицина 24/7 применяются наиболее современные методы лечения колоректального рака, в том числе инновационные, недоступные во многих других российских клиниках. Мы беремся за лечение пациентов со злокачественными опухолями на любой стадии.
Ниже мы поговорим об основных методах и о том, как проводится лечение рака кишечника на разных стадиях.
Хирургические методы лечения рака кишечника
На самых ранних стадиях рака кишечника (0 и I) злокачественную опухоль можно удалить во время эндоскопического исследования толстой кишки — колоноскопии. Если обнаруживает полип на ножке, в котором могут присутствовать раковые клетки, он удаляет его с помощью проволочной петли. Такая операция называется полипэктомией. Небольшое новообразование, которое находится в пределах слизистой оболочки и не прорастает глубже, можно иссечь, немного захватив окружающие здоровые ткани.
Если опухоль проросла глубже, проводят хирургическое вмешательство, во время которого удаляют часть кишки: сегментарную резекцию, частичную колэктомию или гемиколэктомию. Необходимо удалить саму злокачественную опухоль, а также неизмененные участки выше и ниже. Чаще всего приходится резецировать от одной четвертой до одной трети кишки. Операцию можно выполнить двумя способами:
- Через разрез.
- Лапароскопически — без разреза, через несколько проколов в брюшной стенке. Такие вмешательства сопровождаются более низкими рисками, и пациенты легче их переносят.
Эксперты из Американского Онкологического Общества рекомендуют удалять во время операции по поводу рака кишечника не менее 12 близлежащих лимфатических узлов.
На более поздних стадиях хирургическое лечение онкологии кишечника направлено на борьбу с симптомами и улучшение состояния.
Если просвет кишки заблокирован злокачественной опухолью, можно провести стентирование. Это эндоскопическое вмешательство. В заблокированный участок устанавливают стент — трубку, стенка которой представляет собой сетку из металла или пластика.
В случаях, когда установить стент не получается, выполняют колостомию или илеостомию. Подвздошную или ободочную кишку пересекают, и её верхний конец выводят в отверстие на кожу для отхождения каловых масс. Иногда приходится накладывать временную колостому после радикальной операции по поводу рака толстой кишки. После заживления проводят вторую операцию, во время которой отверстие закрывают и соединяют концы кишки.
Лечение рака кишечника с помощью химиотерапии
Химиопрепараты при раке кишечника используют в трех случаях:
- В качестве основного метода лечения — на поздних стадиях, когда злокачественная опухоль неоперабельна.
- Неоадъювантная химиотерапия применяется перед операцией. Она помогает уменьшить размеры злокачественной опухоли, в результате чего ее становится проще удалить хирургическим путем. Этот вид лечения чаще используется при раке прямой кишки.
- Адъювантная химиотерапия проводится после операции. Её цель — уничтожить опухолевые клетки, которые остались в теле пациента, с целью профилактики рецидива.
Чаще всего лечение рака кишечника проводят такими химиопрепаратами, как капецитабин (Кселода), , оксалиплатин (Элоксатин), иринотекан (Камптозар), трифлуридин/типирацил. В большинстве случаев комбинируют два химиопрепарата с разными механизмами действия. Иногда назначают один химиопрепарат в сочетании с таргетным препаратом.
Врачи в клинике Медицина 24/7 проводят лечение противоопухолевыми препаратами последних поколений, в соответствии с последними версиями международных протоколов.
Таргетная терапия
Таргетные препараты — противоопухолевые средства, созданные на основе достижений молекулярной биологии. Они направлены против молекул, которые нужны раковым клеткам для быстрого размножения и распространения в организме, поддержания жизнедеятельности. Этим таргетные препараты кардинально отличаются от классических химиопрепаратов, которые по сути являются клеточными ядами и повреждают все быстро размножающиеся клетки.
Лечение онкологии кишечника проводят с помощью разных групп таргетных препаратов:
- Ингибиторы EGFR блокируют , который находится на поверхности опухолевых клеток и активирует их размножение. К этой группе относятся препараты: панитумумаб (Вектибикс), цетуксимаб (Эрбитукс). Их вводят внутривенно раз в неделю или раз в две недели.
- Ингибиторы VEGF блокируют ангиогенез — процесс роста новых кровеносных сосудов, которые снабжают опухолевые клетки кислородом и питательными веществами. К ингибиторам ангиогенеза относят таргетные препараты: рамуцирумаб (Цирамза), бевацизумаб (Авастин), (Залтрап). Их часто сочетают с химиопрепаратами, вводят внутривенно один раз в 2 или 3 недели.
- Ингибиторы киназ. Киназы — это сигнальные белки, которые активируют размножение клеток или рост кровеносных сосудов. Разные виды киназ ингибирует таргетный препарат регорафениб (Стиварга). Он выпускается в виде таблеток, обычно его назначают в случаях, когда пациент страдает раком кишки на поздних стадиях, и не помогают другие методы лечения.
Иммунотерапия при раке кишки
Иммунотерапия — направление в лечении онкологических заболеваний, которое использует для борьбы с раком ресурсы иммунной системы. В некоторых случаях у людей с раком кишки применяются иммунопрепараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунным клеткам распознавать и уничтожать опухолевые клетки. В норме эти контрольные точки предотвращают аутоиммунные реакции, направленные против собственных органов, но при онкологических заболеваниях они начинают мешать.
Ингибиторы контрольных точек при раке кишки могут быть назначены в следующих случаях:
- Если опухоль неоперабельна.
- Если рак прогрессирует или метастазировал на фоне лечения стандартными противоопухолевыми препаратами.
- При рецидиве злокачественной опухоли после лечения.
- Если в раковых клетках присутствуют определенные генетические маркеры: высокий уровень микросателлитной нестабильности, дефекты в генах восстановления несоответствия.
Применяются препараты из разных групп:
- Ингибиторы . Данная молекула находится на поверхности и при взаимодействии с её лигандом — белком ¬- снижает активность иммунных клеток. К этой группе относятся препараты пембролизумаб (Китруда) и ниволумаб (Опдиво). Их вводят в виде растворов внутривенно через каждые 2–3 недели.
- Ингибитор . Этот белок также находится на поверхности и подавляет иммунный противоопухолевый ответ. При раке толстой кишки применяют препарат ипилимумаб (Ервой). Его также вводят внутривенно, через каждые 3 недели, курс включает 4 процедуры.
Лучевая терапия
Лучевую терапию применяют при колоректальном раке с разными целями:
- В качестве неоадъювантного лечения перед хирургическим вмешательством.
- В качестве адъювантной терапии после удаления рака.
- Интраоперационно — иногда злокачественные опухоли облучают прямо на операционном столе, во время хирургического вмешательства.
- В сочетании с химиотерапией, когда пациенту противопоказано хирургическое вмешательство. Такое лечение называется химиолучевой терапией. Оно действует более эффективно по сравнению с каждым из этих методов лечении в отдельности.
- Для борьбы с метастазами рака.
- Для улучшения состояния больного и борьбы с некоторыми симптомами при поздних стадиях рака. Например, лучевая терапия может быть назначена, если злокачественная опухоль вызывает кишечную непроходимость, если развилось кровотечение.
Лечение рака кишечника с метастазами в печень
Рак толстой кишки очень часто метастазирует в печень. Из всех пациентов, впервые обратившихся к онкологу, 14–18% уже имеют печеночные метастазы. В некоторых случаях, при единичных вторичных очагах, можно выполнить резекцию печени.
Но даже если при поражении печени нельзя выполнить хирургическое вмешательство, пациенту все еще можно помочь. В клинике Медицина 24/7 применяются наиболее современные методы лечения рака кишечника с метастазами в печень:
- Внутриартериальная химиотерапия — когда химиопрепарат вводят непосредственно в артерию, питающую злокачественную опухоль. При этом можно использовать высокие дозы лекарства: оно практически не поступает в системный кровоток, и нет риска серьезных побочных эффектов.
- Химиоэмболизация — процедура, во время которой вместе с химиопрепаратом вводят эмболизирующие частицы. Они закупоривают просвет сосуда и нарушают приток крови к опухолевым клеткам, в результате чего те погибают.
- Радиоэмболизация — введение эмболизирующих частиц, которые являются источниками излучения.
- Радиочастотная аблация — процедура, во время которой в опухолевый узел под контролем УЗИ или компьютерной томографии вводят и подают на нее радиоволны высокой частоты. За счет этого опухолевая ткань нагревается и погибает.
У некоторых пациентов развивается механическая желтуха — состояние, вызванное нарушением оттока желчи. В данном случае можно выполнить дренирование или стентирование. В первом случае в желчные протоки устанавливают трубку, по которой желчь оттекает в просвет двенадцатиперстной кишки или наружу. Во втором случае в заблокированный участок помещают стент — трубку с сетчатой стенкой из металла или пластика.
Читайте также: