Хирургическое вмешательство при остеопорозе
По статистике, остеопорозом страдает 30% женщин и 7% мужчин, нуждающихся в эндопротезировании тазобедренного сустава. Но это не мешает врачам выполнять операции и добиваться удовлетворительных результатов лечения. С заменой коленного сустава ситуация аналогична.
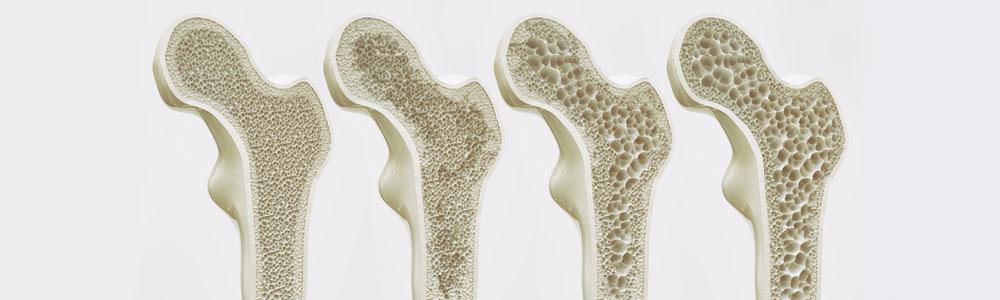
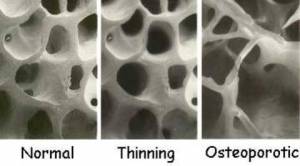
Слева-направо уменьшение плотности костной ткани бедренной кости.
Однако эндопротезирование при остеопорозе сопряжено со сложностями и рисками. Это вынуждает врачей особенно тщательно подходить к планированию операции, ее выполнению и послеоперационной реабилитации.
Как остеопороз влияет на установку эндопротеза
При данном заболевании нарушается архитектоника, то есть микростроение костной ткани. Из-за потери минералов (кальция, фосфора) она теряет прочность и становится хрупкой. Это, вместе со снижением массы костной ткани, создает высокий риск переломов. Поэтому у пожилых людей с остеопорозом кости ломаются гораздо чаще и легче, чем у здоровых мужчин и женщин молодого возраста.
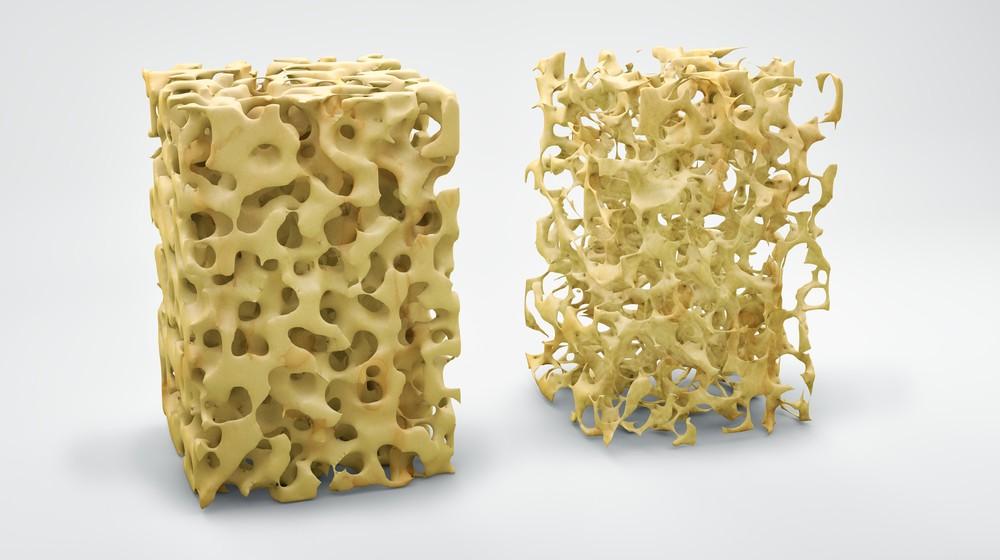
Слева здоровая, справа ослабленная кость.
Чрезмерная хрупкость костей создает немало трудностей при эндопротезировании. Ведь при этом существенно повышается риск интра- и послеоперационных переломов. При замене тазобедренного сустава может сломаться бедренная кость или кости таза в области вертлужной впадины. А при эндопротезировании коленного сустава – бедренная или большеберцовая кости.
Высокий риск переломов – не единственная опасность, подстерегающая человека при эндопротезировании.
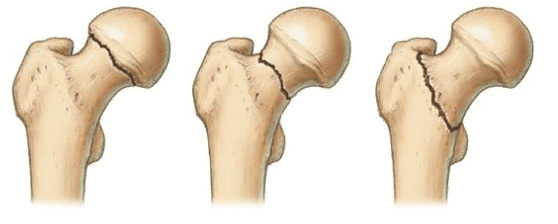
У людей с остеопорозом ускоряются процессы костной резорбции, то есть кости начинают постепенно разрушаться. В результате после операции установленный имплантат расшатывается и становится нестабильным. Это может стать причиной послеоперационного болевого синдрома, переломов и других осложнений. Из-за них пациенту может вскоре понадобиться ревизионная, то есть повторная операция.
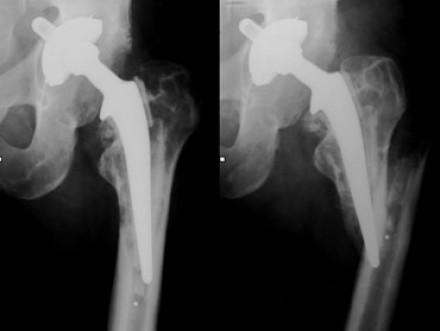
Перелом бедренной кости после перации.
Можно ли минимизировать риски
Да, это возможно. Чтобы избежать расшатывания протеза после операции, его фиксируют с помощью костного цемента. А для профилактики послеоперационной резорбции костной ткани больным назначают ряд препаратов. Такой подход позволяет свести к минимуму риск переломов и послеоперационной нестабильности компонентов эндопротеза.
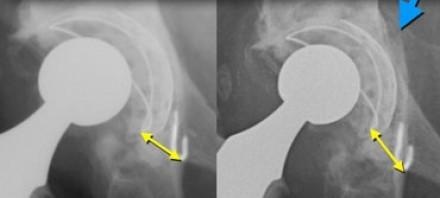
Перелом вертлужной впадины показан синей стрелкой.


Сложности в установке эндопротеза
Перед операцией всем больным проводят полное обследование, которое обязательно включает остеоденситометрию. С ее помощью врачи определяют минеральную плотность костной ткани и кортикальный индекс. На основании этих показателей они и выставляют диагноз.
Факт! О наличии остеопороза говорит снижение плотности костной ткани более чем на 2,5 SD по T-критерию. Если этот показатель находится в пределах 1,0-2,5 SD, то речь идет об остеопении.
Как мы уже сказали, пациентам с остеопорозом врачи устанавливают цементные эндопротезы. Костный цемент надежно фиксирует имплантат, объединяя его и кость в единое целое. Это позволяет добиться стабильной фиксации эндопротеза и свести к минимуму риск его расшатывания.
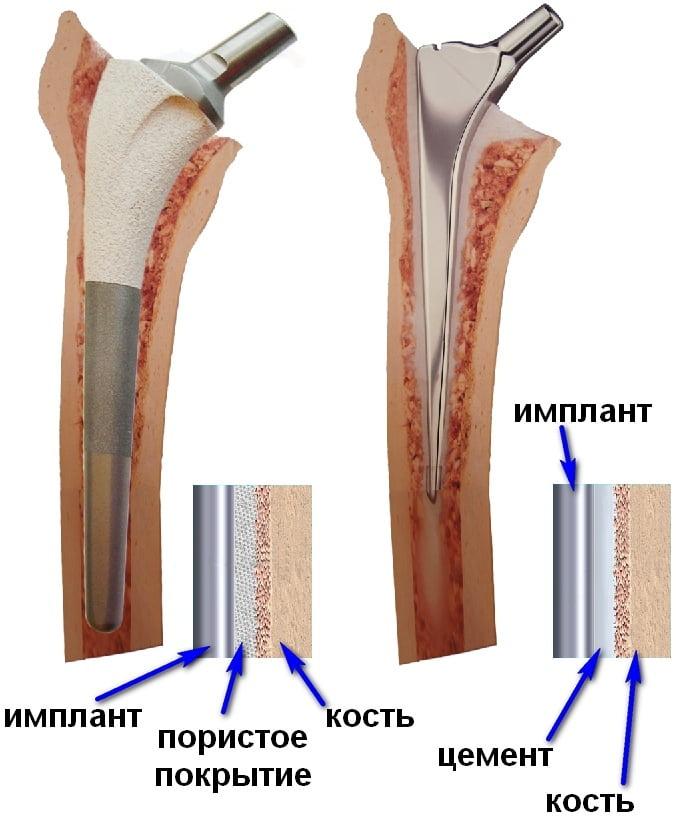
Показания к выбору модели с цементным способом фиксации:
- наличие признаков остеопороза при денситометрии;
- снижение кортикального индекса более чем на 35%.
Планируя операцию, много внимания уделяют выбору конструкции протеза. Ее всегда подбирают индивидуально.
Для профилактики костной резорбции и расшатывания эндопротеза больным назначают препараты из группы бифосфонатов (Алендронат, Ризедронат). Они тормозят разрушение костей, что помогает избежать нестабильности имплантата и послеоперационных переломов. Также пациентам назначают препараты кальция и фосфора. Они восстанавливают минеральную плотность костной ткани и замедляют дальнейшее развитие остеопороза.
В каких случаях могут отказать в операции
Наличие остеопороза не является противопоказанием к эндопротезированию. Однако некоторым пациентам с данной патологией врачи могут отказать в операции. Причиной отказа может быть тяжелое состояние больного, которое делает хирургическое вмешательство опасным.
Препятствием к выполнению эндопротезирования может быть:
- ожирение третьей стадии, особенно в сочетании с остеопорозом/остеопенией;
- серьезные технические трудности в установке эндопротеза;
- воспалительные процессы в больном суставе или прилегающих тканях;
- почечная, печеночная, сердечная, дыхательная недостаточность;
- превалирование возможных рисков над ожидаемой пользой от операции (когда пациенту безопаснее отказаться от эндопротезирования, чем сделать его).
Решение о выполнении или невыполнении операции врачи принимают после тщательного обследования больного.
При этом учитывают массу факторов:
- пол и возраст пациента;
- плотность костной ткани;
- наличие переломов в анамнезе;
- ширину и форму канала бедренной кости (при замене ТБС);
- наличие тяжелых сопутствующих заболеваний.
Если операция поможет больному вернуться к активному образу жизни, то ее скорее всего сделают.
Однако у человека могут быть сопутствующие патологии, которые не дадут ему свободно передвигаться после операции. В таком случае от хирургического вмешательства скорее всего откажутся, поскольку в нем нет особого смысла. Эндопротезирование не станут выполнять и когда существуют большие интра- и послеоперационные риски.
- Многим пациентам с остеопорозом успешно выполняют эндопротезирование крупных суставов. Данная патология – не противопоказание к хирургическому вмешательству.
- В операции могут отказать, когда в ее проведении нет смысла. Например, если у пациента есть болезнь, из-за которой он в дальнейшем не сможет свободно передвигаться.
- Врачи отказываются делать эндопротезирование если у пациента имеются тяжелые сопутствующие заболевания. В этом случае риски слишком высоки, а хирургическое вмешательство неоправданно.
- Выполнение операции при остеопорозе связано с определенными рисками. Из-за чрезмерной хрупкости кости могут легко сломаться, в ходе хирургического вмешательства или после него. А низкая плотность костной ткани может стать причиной расшатывания установленного эндопротеза.
- Пациентам со сниженной плотностью костной ткани устанавливают цементные эндопротезы. Их фиксируют с помощью костного цемента, что позволяет объединить имплантат и кость в единое целое.
- После операции больным назначают медикаментозное лечение, включающее препараты кальция и бифосфонаты. Это замедляет процессы остеолиза – разрушения костей. А значит, помогает предупредить расшатывание и нестабильность эндопротеза.
Особенности остеопороза 4 степени

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Это коварное заболевание может долгие годы не проявлять себя. Но процессы разрушения костной ткани все это время продолжаются. Часто пациенты обращаются к врачу, когда болезнь уже вступила в последнюю, самую тяжелую, стадию. Но так как она характеризуется необратимыми дегенеративными процессами, излечить ее уже невозможно. Деминерализация костей приводит к частым переломам и инвалидности. А при отсутствии лечения остеопороз 4 степени может стать причиной смерти пациента.
Чаще всего разрушительные процессы в костях протекают из-за недостатка кальция. Но деминерализация проходит постепенно, при своевременном лечении возможно полностью восстановить костную ткань. Почему же так часто развивается 4 степень остеопороза? Главной причиной считается отсутствие лечения на начальных стадиях болезни. Кроме того, есть ряд провоцирующих факторов, которые значительно ускоряют процесс разрушения костей:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- гормональные изменения в организме при менопаузе, беременности или в пожилом возрасте;
- иногда наблюдается резкое снижение уровня кальция и витамина Д, это может произойти при неполноценном питании, соблюдении строгих диет или при некоторых заболеваниях;
- вредные привычки – курение и употребление алкоголя – сильно усугубляют течение болезни, приводят к более быстрой деминерализации костей;
- недостаток физической активности, сидячий образ жизни.
У некоторых больных осложнения остеопороза развиваются за несколько месяцев. Поэтому очень важно вовремя диагностировать заболевание и начать лечение.
Признаки заболевания хорошо видны на рентгеновском снимке: кости настолько истончены, что кажутся почти прозрачными. А в некоторых местах просматриваются утолщенные участки костной ткани. Видно также, что костномозговой канал расширен, а в позвоночнике большое количество клиновидных позвонков. Но в большинстве случаев врач может поставить диагноз без рентгена.
Остеопороз 4 стадии легко обнаружить по внешним признакам:
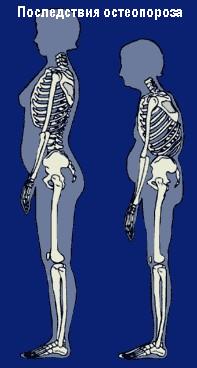
- скелет больного деформируется, часто заметно кифотическое искривление позвоночника, даже рост уменьшается до 10 сантиметров и более;
- человеку становится сложно выполнять самые обычные действия, настолько кости истончены и деформированы;
- появляются боли в позвоночнике и других частях тела;
- из-за недостатка кальция могут выпадать зубы, возникать частые судороги в икроножных мышцах;
- у пациента сильно снижается работоспособность из-за ограничения в движении;
- при малейшем неосторожном движении или ударе возможны переломы костей.
Когда заболевание вступает в эту стадию, сильно возрастает опасность перелома. Самая маленькая нагрузка, например, при кашле или чихании, может вызвать повреждение. В тяжелых случаях переломы случаются даже под тяжестью собственного тела. А срастаются кости на 4 стадии остеопороза очень медленно. Особенно это относится к пожилым людям. Во время заживления возможно образование ложного сустава или анкилоз (сращение суставов).
Опасна эта стадия заболевания также деформацией позвоночного столба. Нарушение осанки и компрессионное сжатие позвонков может привести к сдавлению нервных корешков и нарушению кровообращения.
Перед тем как назначить нужное лечение, врач обязательно проводит диагностику. Денситометрия и рентгенография позволяют определить степень и масштабы разрушения костей, выявить места, наиболее подверженные переломам. Полностью излечить остеопороз на этой стадии невозможно. Поэтому все методы терапии должны быть направлены на укрепление костей и замедление процессов их разрушения.
Комплексное лечение заболевания на этой стадии включает в себя применение нескольких методов.
- Необходимо соблюдать специальную диету, включающую продукты, богатые кальцием и витамином Д. Запрещены при 4 степени остеопороза кофе, шоколад, алкогольные и газированные напитки. Необходимо также ограничить употребление белковых продуктов, так как они снижают усвоение кальция.
- Очень важно изменить образ жизни. Прежде всего избавиться от вредных привычек. Физическая активность должна быть повышена, насколько это возможно. Но упражнения можно выполнять только под наблюдением врача, чтобы избежать перелома истонченных костей. Полезны также солнечные ванны и массаж.
- Распространенным методом в терапии остеопороза 4 степени является прием специальных препаратов.
- Для предотвращения деформаций позвоночника больному показано ношение корсета.
- Очень часто при остеопорозе 4 степени приходится применять хирургическое лечение. При сильном истончении костной ткани проводят операцию остеосинтеза. Различные имплантаты и металлические конструкции предохраняют кости от переломов.
Есть несколько самых распространенных препаратов для лечения остеопороза 4 степени.
Остеопороз можно вылечить на начальной его стадии. Если болезнь запущена, в большинстве случаев больному грозит инвалидность. Поэтому не стоит допускать развития остеопороза 4 степени, а если такое случилось, нужно применять все рекомендованные врачом способы, чтобы остановить разрушение костей.
Медикаментозное и хирургическое лечение остеопороза поясничного отдела позвоночника
Остеопороз – это тяжелое системное заболевание, для которого характерно снижение плотности костной ткани. Им чаще всего страдают лица пожилого возраста и женщины старше 40 лет. Причина развития патологии – чрезмерная потеря кальция организмом и массивное вымывание его из костей. В результате те становятся очень хрупкими, из-за чего легкостью деформируются и ломаются.

По статистике, остеопоротическую деформацию позвонков можно обнаружить у 12% населения развитых стран. У разных людей она имеет различную степень выраженности. Остеопоророз поясничного отдела опасен бессимптомным течением. У больных могут полностью отсутствовать клинические проявления болезни вплоть до перелома позвонка. Именно это делает болезнь особенно коварной и непредсказуемой.
Остеопоротические переломы – это серьезная социально-экономическая проблема развитых стран мира: они приводят к развитию ярко выраженного болевого синдрома, ухудшают качество жизни пациентов, повышают риск преждевременной смерти в 1,5-4 раза. К сожалению, выявить переломы позвонков врачам удается далеко не всегда, причем несмотря на наличие доступных современных методов диагностики! По статистике, в Америке не диагностированными остается 45% переломов, в Европе – 30%.
Своевременная диагностика и лечение остеопороза поясничного отдела позвоночника помогают снизить риск развития патологических переломов. Это, в свою очередь, дает возможность избежать множества нежелательных последствий.
Ввиду неуклонного роста частоты остеопоротических переломов проблема борьбы с патологией с каждым годом становится все актуальней. На сегодня не существует общепринятой тактики лечения болезни. Все существующие лекарственные препараты и хирургические методики имеют массу недостатков и не всегда дают хороший эффект.
- кальцийсодержащие препараты действуют медленно и практически не влияют на резорбционные процессы в костях. Они больше подходят для профилактики остеопороза, однако малоэффективны в его лечении;
- средства, препятствующие резорбции костной ткани, вызывают массу побочных эффектов. Во время их приема человек не замечает улучшения самочувствия, что приводит к нарушению режима приема препаратов. В результате многие больные попросту прекращают лечиться по рекомендованной врачом схеме;
- не существует конкретных показаний к хирургическому лечению остеопороза позвоночника. Это значит, что при выборе лечебной тактики врачи нередко руководствуются только собственным опытом и интуицией;
- нет достоверных данных об эффективности и безопасности разных операций при остеопорозе. Также не существует четких критериев выбора между вертебропластикой, кифопластикой, передней и задней стабилизацией позвоночника. Все это говорит о необходимости дальнейших исследований и совершенствования методов лечения болезни.
Остеопороз позвоночника крайне тяжело поддается лечению. Поэтому всем людям старше 50 лет следует заниматься его профилактикой. Лицам из группы риска врачи советуют регулярно посещать ортопеда и при необходимости принимать препараты кальция.
- тупые боли в пояснице, усиливающиеся при физических нагрузках;
- неприятные ощущения в спине при подъеме с постели;
- малозаметное изменение естественных изгибов позвоночника (усиление грудного кифоза и поясничного лордоза);
- повышенная ломкость ногтей, тусклость волос;
- быстрая утомляемость, ухудшение качества жизни.
При появлении одного или нескольких из перечисленных симптомов сразу же обращайтесь к врачу. Запомните: только специалист сможет отличить остеопороз от остеохондроза, радикулита, ишиаса и других заболеваний со схожей клинической картиной.
Для лечения патологии чаще всего используют ингибиторы костной резорбции вместе с препаратами кальция и витамина D3. Среди первых наиболе популярны бисфосфонаты (Актонель, Ризедронат, Алендронат), Стронция ранелат, Кальцитонин лосося. Перечисленные лекарства замедляют разрушение костной ткани, тормозя развитие остеороза. Именно они наиболее эффективны в борьбе с болезнью.

Что касается кальция, его всегда используют в комплексе с витамином Д (который необходим для его усвоения). В большинстве случаев врачи назначают больным средства, содержащие оба компонента. Нередко в ход идут препараты, в состав которых входит еще и фосфор. Естественно, комбинированные лекарства гораздо лучше восстанавливают структуру костной ткани. Судя по отзывам врачей, именно они лучше всего подходят для лечения остеопороза поясничного отдела позвоночника.
В состав препаратов могут входить разные формы кальция (карбонат, цитрат или гидроксиапатит). Они отличаются по усваиваемости и количеству побочных эффектов. При выборе кальцийсодержащего средства на это нужно обязательно обращать внимание.
Таблица 1. Сравнение разных форм кальция
85% всех кальцийсодержащих препаратов на нашем рынке представлены карбонатом кальция. Однако такие лекарства плохо усваиваются, вызывают массу побочных эффектов и даже приводят к развитию осложнений. Поэтому при покупке кальцийсодержащих лекарств следует отдавать предпочтение средствам, содержащим цитрат или гидроксиапатит.
Если у вас понижена кислотность желудочного сока, ни в коем случае не принимайте препараты на основе карбоната кальция. Они не принесут никакой пользы вашему здоровью, а только вызовут неприятные осложнения.
Лечебная гимнастика – это важная часть комплексного лечения остеопороза. Она помогает укрепить мышцы спины, улучшить микроциркуляцию и обмен веществ в паравертебральных тканях. Регулярные занятия лечебной физкультурой позволяют нормализовать метаболизм в костях позвоночника, замедляя их разрушение.
Поскольку при остеопорозе костная ткань становится очень хрупкой, заниматься нужно предельно осторожно. Очень тщательно нужно относиться и к подбору комплекса упражнений. Желательно, чтобы этим занимался ортопед или реабилитолог.
Прежде чем приступать к занятиям ЛФК, обязательно посоветуйтесь с врачом. Тот обследует вас и скажет, разрешены ли вам физические нагрузки. После этого специалист подберет вам наиболее безопасные упражнения.
Оперативное вмешательство необходимо пациентам с остеопоротическими переломами позвоночника.
Большинство врачей для борьбы с ними использует вертебропластику и транспедикулярную фиксацию. При выполнении последней хирурги нередко сталкиваются с рядом трудностей. Основная из них – выраженное снижение плотности костной ткани. Иногда медикам приходится отказываться от транспедикулярной фиксации из-за высокого риска прорезывания винтов.

Заднюю стабилизацию позвоночника выполняют при свежих оскольчатых переломах одного или двух сегментов. Операции с передним доступом делают при застарелых переломах, переломовывихах, значительном снижении высоты тел позвонков и выраженной нестабильности позвоночника. Их также выполняют в случае неэффективности транспедикулярной фиксации. При полисегментарных переломах в поздней стадии больным показано введение цемента в тела позвонков.
Выбор метода лечения гигромы коленного сустава

Гигрома или ганглий коленного сустава – это распространенное заболевание, которое вызвано скоплением вязкой жидкости в синовиальной сумке колена.
Патология может быть вызвана травмой или сильным перенапряжением в данной области сустава.
Ганглий часто поражает людей, проводящих много времени на ногах.
Помимо спортсменов, в группу риска входят курьеры, продавцы, а также представители многих иных профессий.
При возникновении гигромы появляется уплотнение шаровидной формы в области колена. Оно может быть разнообразным в диаметре, от маленького ореха, до крупного размера апельсина – это и является основным симптомом заболевания.
Несмотря на то, что образование упругое и плотное, оно может перемещаться со стороны в сторону на 1-2 см, но бывает и недвижимо.
Патология малых размеров не вызывает ярко выраженных неприятных ощущений и дискомфорта. Тянущая боль проявляется лишь при надавливании и больших нагрузках на коленный сустав. Основными симптомами появления гигромы коленного сустава у детей и взрослых являются следующие:
- образование яйцевидной формы с тыльной стороны колена или в области подколенной ямки;
- ограничение колена в подвижности;
- проявляющаяся боль по мере роста опухоли;
- при достижении гигромы больших размеров, происходит онемение в конечностях, а также ощущение покалывания и жжение.
При небольших размерах патологии, симптомы могут себя вообще не проявлять, единственным поводом обращения к врачу становится проявление опухоли.
Специалист ставит диагноз, руководствуясь результатами осмотра и жалобами пациента. Врач, обследуя больного проводит пальпацию образования, с помощью чего, он может определить форму, размер и консистенцию гигромы. По мере надобности назначаются следующие дополнительные исследования:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Пункция (анализ содержимого суставной капсулы);
- Рентген;
- УЗИ.
Диагностика необходима для исключения вероятности злокачественного образования.
Лечение гигромы коленного сустава подразделяется на консервативное и хирургическое. Методику выбираю в зависимости от размера ганглия, наличия боли, а также ограничения в суставе амплитуды движения. При кисте небольшого размера, которая не причиняет человеку неудобств, показано консервативное лечение:
- аппликации с применением грязей и парафина;
- облучение ультрафиолетом;
- электрофорез;
- массаж.
Наиболее эффективным методом лечения является пункция кисты. Содержимое полости гигромы колена удаляют при помощи иглы с последующим введением в неё средств противовоспалительного или антибактериального действия.
Ещё один старый, но не менее эффективный метод – раздавливание. Гигрому просто выдавливают путём сильного нажатия пальцев или специальным предметом, пока та не лопнет.
Когда это произойдёт, жидкость прольётся в окружающие гигрому ткани и через некоторое время рассосется и не оставит от себя и следа.
И тот и другой методы удаления проводятся под анестезией, что делает их безболезненными. После обеих процедур на область колена накладывают сдавливающую повязку с ортезом, которую оставляют на некоторое время (пока не заживёт ранка).
Если образование достигло больших размеров, быстро поддаётся росту, доставляет человеку косметический дискомфорт и ощущения боли, необходимо прибегнуть к хирургическому вмешательству. Оно может проводиться двумя способами:
- Бурсэктомия – опухоль удаляется через надрез, который делается скальпелем. Этот метод эффективен, так как позволяет избавиться от опухоли вместе с её основанием;
- Лазерное удаление – гигрому выпаривают под воздействием лазерных лучей. Метод безболезненный не оставляет послеоперационного шрама и абсолютно безопасный.
Операции проводятся под наркозом, даже несмотря на то, что лазерное выпаривание и без того безболезненно. После процедур накладывается фиксирующая повязка и ортез, которые способствуют обездвиживанию сустава и быстрому выздоровлению.
В последнее время начали практиковать метод эндоскопического иссечения. Он позволяет сократить период нетрудоспособности, а также усовершенствовать отдаленные итоги лечения.
Лечение гигромы коленного сустава все чаще производится народными средствами. Иногда это заканчивается успехом, а иногда, к сожалению нет. Все зависит от степени болезни, здоровья пациента и от используемого самого народного рецепта, так как кому-то могут помочь травяные ванны, а для кого-то они абсолютно бездейственны.
Самыми эффективными являются такие:
- Заварить труху из сена и парить в этом больное место, а можно делать и примочки, но первый вариант эффективнее. После процедуры кожу смазать вазелином;
- Размять свежую траву горькой полыни, и приложить к на ночь к больному месту;
- Хорошо делать из 70% спирта компрессы, которые сверху укутывают тёплой тканью;
- Выпивать каждый день по стакану капустного сока;
- Сделать из алоэ мёда и ржаной муки лепешку, после чего закрепить её к поражённой области на колене.
Профилактические меры направлены на недопущение причинных факторов, способствующих возникновению ганглия в коленном суставе, и заключаются они в следующем:
- не допускать травм колена;
- не переусердствовать во время занятий спортом;
- равномерно распределять нагрузку на обе ноги;
- вовремя лечить заболевания суставов.
При получении различного рода травм в области колена, необходимо обращаться за специализированной помощью без промедления. Своевременная терапия, позволит избежать развития ганглия в дальнейшем.
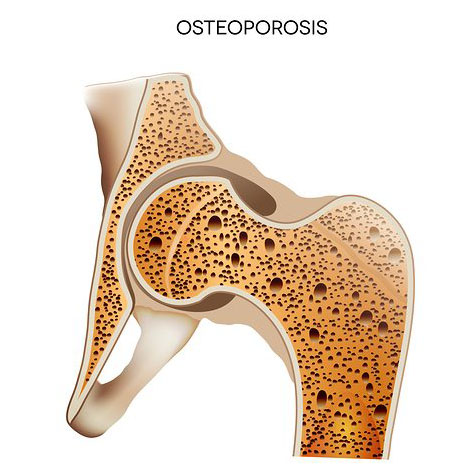
Причинами остеопороза являются как внутренние, так и внешние факторы, воздействующие на организм. Заболеть им может каждый, однако существуют люди, которые в наибольшей степени подвержены возникновению данного недуга.
К группе риска можно отнести:
- подростков с 12 лет в период интенсивного роста;
- беременных и кормящих женщин;
- женщин в период менопаузы и постменопаузы;
- женщин, перенесших операцию по удалению яичников;
- людей, которые получают недостаточное количество кальция с пищей;
- лиц, длительное время находящихся без движения (при получении травм, переломов, после ортопедических операций);
- мужчин и женщин старше 70 лет;
- мужчин и женщин, страдающих хроническими заболеваниями: ревматическими (ревматоидный артрит, системная красная волчанка, болезнь Бехтерева), эндокринными (гипертиреоз, синдром Иценко — Кушинга, гиперпаратиреоз, сахарный диабет), болезнями печени, желудочно-кишечного тракта (синдром нарушенного всасывания), почек (хроническая почечная недостаточность);
- лиц со сниженным иммунитетом;
- людей, которые находятся в состоянии длительного стресса;
- пациентов с заболеваниями нервной системы.
Остеопороз характеризуется низкой минеральной плотностью костей, снижением качества костной ткани, нарушением работы мышц, повышенным риском падений и переломов. Чаще всего возникают переломы шейки бедра, костей запястья, а также позвонков.
По данным Всемирной организации здравоохранения, остеопороз входит в число десяти самых серьезных заболеваний пожилых людей. Согласно результатам эпидемиологических исследований, от него страдает около 75 миллионов человек в США, странах Европы и в Японии. Это каждая третья женщина в период постменопаузы и почти половина всех мужчин в возрасте 65 лет и старше.
Однако следует принять во внимание, что усвоение кальция в организме невозможно без участия витамина D. Человеческий организм способен сам продуцировать выработку этого витамина под действием солнечного света, однако в наших широтах количества солнечных дней недостаточно для достижения того уровня инсоляции, когда витамин D вырабатывается в достаточном количестве без дополнительной поддержки. Вот почему женщинам группы риска показана умеренная искусственная инсоляция, а также настоятельно рекомендован прием поливитаминных препаратов, обеспечивающих необходимый баланс кальция и витамина D. Однако в больших дозах витамин D токсичен и может нанести организму определенный вред, поэтому прием фармацевтических препаратов следует осуществлять под контролем врача.
Корректировка рациона является важным фактором сохранения здоровья костей, но наряду с ней профилактика остеопороза подразумевает и разумные физические нагрузки. В ходе длительных исследований ученые установили, что женщины, регулярно занимавшиеся определенными видами спорта, даже в постменопаузе сохраняли высокую плотность костной ткани. Приоритетными видами физической нагрузки в этом смысле являются теннис, легкий бег, ходьба и иные аэробные нагрузки, не связанные с риском получения травм. Залогом успешной профилактики остеопороза является регулярность физических нагрузок – комплексы упражнений должны выполняться не реже трех-пяти раз в неделю.
Помимо указанных мер возможна и медикаментозная профилактика остеопороза, однако назначение эстрогенозаместительной терапии является прерогативой врача гениколога-эндокринолога, и самолечение может нанести непоправимый вред здоровью.
Есть несколько причин компрессионных переломов. Если позвонок слишком слаб, чтобы удержать нормальные осевые нагрузки, то может потребоваться незначительное давление для того что бы его разрушить. Большинство здоровых костей может выдержать давление, а позвоночный столб в состоянии поглотить удар. Однако при резких значительных нагрузках один или несколько позвонков может сломаться.
Одной из частых причин компрессионных переломов позвоночника является остеопороз. Это системное заболевание приводит к потере массы костной ткани, ослабляя кость, делая ее не способной нести нормальные нагрузки. В конечном счете, перелом может случиться при обычном наклоне кпереди. Остеопороз - самая частая причина компрессионного перелома. 40% всех женщин к 80 годам имели хотя бы один компрессионный перелом позвоночника. Остеопорозный компрессионный перелом вызывает снижение роста и образование остроконечного кифоза (горба), особенно у пожилых людей.
Лечение остеопороза является очень трудной задачей, и рассчитывать на быстрый положительный результат от приема даже самых дорогих и рекламируемых препаратов не стоит. При огромном разнообразии способов лечения в каждом конкретном случае оно должно проводиться врачом, занимающимся этой проблемой. Однако в любом случае оно будет состоять из комплекса мероприятий - рационального образа жизни (регулярных прогулок, физических упражнений, диеты) и медикаментозного лечения.
В первую очередь вам необходимо определиться, с каким специалистом вы будете иметь дело, поскольку корректировка приема медикаментов должна проводиться в течение нескольких лет. Возможно, этим специалистом будет гинеколог-эндокринолог или эндокринолог.
Но прежде чем начинать лечиться, вам понадобится оценить состояние вашей костной системы. С этой целью применяется денситометрия. Для массового обследования населения наиболее доступны ультразвуковые денситометры. Однако более точны рентгеновские денситометры. Эти исследования необходимо делать женщинам в менопаузе 1 раз в год, а результаты исследования и дальнейшие действия по профилактике и лечению остеопороза согласовывать с гинекологом-эндокринологом или эндокринологом.
Методика чрезкожной вертебропластики, первоначально предложенная для лечения агрессивных гемангиом позвонков Deramond с соавторами в 1984 году, в настоящее время является минимально инвазивным способом хирургического лечения первичных и метастатических поражений при угрозе патологического перелома. Кроме того, данный метод широко используется при остеопорозе и связанными с ним компрессионными переломами позвонков. Последние являются причиной выраженного болевого синдрома и приводят к неподвижности.
Процедура чрезкожной вертебропластики заключается во введении в тело позвонка металлической иглы, через которую под флюороскопическим и компьютерно-томографическим контролем вводится смесь состоящая из костного цемента на основе ПММА, антибиотика и контрастирующего материала. Введение иглы в тело позвонка производится транспедикулярно при патологии грудного и поясничного уровня. При поражениях шейного уровня применяется передний боковой доступ.
Читайте также:


