Инфекции hbv и hpv
Онкогенные вирусы представляют собой группу неродственных вирусов (табл. 22.1), способных вызывать персистирующую инфекцию в клетках организма человека, приводящую к их трансформации (иммортализации). Трансформированные клетки приобретают новые свойства — высокую скорость размножения, способность к бесконтрольному неограниченному делению, утрачивают чувствительность к сигналам, ингибирующим размножение, включая контактное ингибирование. Происходит изменение их морфологии и метаболизма. Появление трансформиро-
 |
| 22.1. Онкогенные вирусы и вирус иммунодефицита человека |
| СЕМЕЙСТВО Herpesviridae ПОДСЕМЕЙСТВО Gammaherpesvirinae РОД Lymphocryptovirus вирус Эпштейна—Барр (EBV) |
| РОД Rhadinovirus герпесвирус человека 8-го типа Саркома Капоши (HHV-S) СЕМЕЙСТВО Hepadnaviridae вирус гепатита В (HBV) СЕМЕЙСТВО Retroviridae РОД Deltaretrovirus Т-лимфотропные вирусы человека типов 1, 2, 5 (HTLV-1, HTLV-2, HTLV-5) |
| ванных клеток в организме может в конечном итоге привести к возникновению злокачественного новообразования. Папилломавирусы человека (HPV) — просто устроенные ДНК-содержащие вирусы с изометрическим типом симметрии капсида. К настоящему моменту известно более 70 типов HPV, которые дифференцируют на основании первичной последовательности ДНК. HPV поражают эпителиоциты кожи и сли- |
Таблица (ВИЧ)
HPV-16, HPV-18 и др.
вирусы иммунодефицита человека (ВИЧ) 1-го, 2-го типа (HIV-l, HIV-2)
Доброкачественные папилломы различных локализаций, опухоли кожи и слизистых оболочек верхних дыхательных путей, гениталий (рак шейки матки)
Поражения почек (см. также главу 21)
Мультифокальная прогрессирующая лейкоэнцефалопатия (см. также главу 19)
Т-клеточные лейкозы/лимфо-мы, эндемическая лимфома Беркитта, карцинома носоглотки
Острый Т-клеточный лимфо-цитарный лейкоз/лимфома, тропический спастический паралич (см. также главу 19)
ВИЧ-инфекция/Синдром приобретенного иммунодефицита (ВИЧ/СПИД)
зистых оболочек, преимущественно респираторного и гени-тального Тракта. ЯРКявляются возбудителями доброкачественных разрастаний — папиллом (бородавок) ладоней и ступней (чаще HPV типов 1, 2, 3, 4), ротовой полости и гортани (чаще HPV6 и 11-го типов), наружных половых органов — condyloma acuminatum (HPV 6, 11, 42—44-го типов). С ЯРК-инфекцией также связывают развитие ряда злокачественных новообразований: шюскоклеточного рака кожи, кератокарциномы, мела-номы — в клетках этих опухолей в некоторых случаях удается обнаружить HPV типов 37, 38, 41 и 48, интраэпителиальные неоплазии генитального тракта (шейки матки, вульвы, полового члена) ассоциированы преимущественно с ЯРКтипов 6, 11, 16 и 18. Наиболее высоко онкогенными являются HPVтипов 16 и 18. Эти вирусы в 90—100 % случаев обнаруживаются в опухолевых клетках при карциноме шейки матки и выявляются при раке прямой кишки и карциноме носоглотки и гортани.
Полиомавирусы вызывают опухоли у лабораторных животных. У человека представители этого рода — вирусы ВК (BKV) и JC (JCV) — вызывают пожизненную бессимптомную латентную персистирующую инфекцию. Заболевания развиваются только на фоне иммунодефицита. BKV является возбудителем геморрагического цистита (см. главу 21). JCV вызывает развитие медленной инфекции — мультифокальной лейкоэнцефало-патии (см. главу 19).
Вирус Эпштейна—Барр является возбудителем инфекционного мононуклеоза (см. главу 21) и вызывает пожизненную бессимптомную латентную инфекцию, персистируя в незрелых В-лимфоцитах. Латентная инфекция сопровождается трансформацией В-лимфоцитов. При недостаточном защитном клеточном иммунитете бесконтрольная пролиферация трансформированных В-лимфоцитов может привести к развитию злокачественной опухоли — лимфомы. Специальная лабораторная диагностика не проводится.
Герпесвирус человека 8-го типа (ЯЯК-8) вызывает пожизненную бессимптомную латентную инфекцию. С его реактивацией на фоне иммунодефицита (СПИД, возраст старше 60 лет) связывают развитие сосудистой опухоли — ангиосар-комы Капоши. Специальная лабораторная диагностика не проводится.
Вирус гепатита В является возбудителем вирусного гепатита В (см. главу 20). В случае хронической активной формы заболевания через 10—35 лет может развиться первичный рак печени. Более чем в 80 % случаев в опухолевых клетках обнаруживают дефектные провирусы. Специальная лабораторная диагностика не проводится.
Среди онкогенных ретровирусов связь с опухолями человека установлена только для Т-лимфотропного вируса человека 1-го типа — HTLV-1. Вирус вызывает пожизненную бессимптомную

латентную инфекцию, персистируя в Т-лимфоцитах; хелперах (CD4 + ). Заболевания — острый Т-клеточный лимфо;цитарный лейкоз/лимфома или тропический спастический йаралич — развивается менее чем в 5 % случаев и имеет длительный инкубационный период.
Вирусы иммунодефицита человека 1-го и 2-го типа (ВИЧ-1 и ВИЧ-2) являются возбудителями медленной инфекции с длительным инкубационным (латентным) периодом от 3 до 10 лет и более. Первичная инфекция может протекать бессимптомно или с неспецифическими гриппоподобными проявлениями. После длительного латентного периода у ВИЧ-инфицированных лиц развивается синдром приобретенного иммунодефицита (СПИД), который характеризуется снижением содержания в крови CD4 + Т-лимфоцитов (менее 500/мм 3 ) и разнообразными клиническими проявлениями, включая СПИД-ассоциированные оппортунистические инфекции и опухоли. Для предотвращения распространения и своевременного начала лечения первостепенное значение имеет ранняя диагностика ВИЧ-инфекции. В общей стратегии лабораторного обследования с целью выявления ВИЧ/СПИД существуют следующие направления: обследование больных с клинической картиной СПИД или СПИД-ассоциированных заболеваний (оппортунистических инфекций и опухолей); обследование здоровых лиц, контактировавших с больными (половые контакты, мать—ребенок и др.); обследование беременных, рожениц и лиц при плановой госпитализации; анонимное обследование всех желающих. Строго обязательным является обследование доноров крови, спермы, костного мозга и других с целью выявления потенциальных источников инфекции и предотвращения ят-рогенного заражения.
Тема 22.1. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ИНФЕКЦИЙ, ВЫЗВАННЫХ ОНКОГЕННЫМИ ВИРУСАМИ ЧЕЛОВЕКА И ВИРУСАМИ ИММУНОДЕФИЦИТА ЧЕЛОВЕКА
1. Биологические свойства онкогенных вирусов. Вирусные и клеточные онкогены и антионкогены. Роль онкогенных вирусов в патогенезе злокачественных новообразований человека.
2. Биологические свойства ВИЧ. Экология ВИЧ и эпидемиология ВИЧ-инфекции, группы риска. Патогенез, диагностика, принципы профилактики и лечения ВИЧ/СПИД. СПИД-ассоциированные оппортунистические инфекции.
1. Ознакомиться с бланками направлений на исследование в вирусологическую лабораторию.
2. Указать материал для диагностики ВИЧ-инфекции.
3. Ознакомиться с тест-системами для серодиагностики ВИЧ-инфекции.
4. Оценить результаты серодиагностики ВИЧ-инфекции методом ИФА и наметить план дальнейшего обследования.
• Микробиологическая диагностика инфекций, вызванных
HPV
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: мазок-соскоб или биоптат из пораженного участка кожи или слизистой оболочки.
Цитологический метод — обнаружение измененных клеток с признаками ЦПД (коилоциты).
Вирусоскопический метод — обнаружение зрелых вирусных частиц в зараженных клетках. Этот метод позволяет обнаружить вирусы только в случае их репродукции. В опухолевых клетках присутствуют дефектные вирусы, не способные к репродукции.
Вирусологический метод — не применяют в связи со сложностью культивирования вируса.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические методы. Иммунохимические исследования. Обнаружение вирусных антигенов в зараженных клетках методом ИФ.
Молекулярно-биологические исследования. Обнаружение вирусных ДНК в зараженных клетках — метод ДНК-зондов (ДНК-гибридизация in situ), ПЦР. Эти методы позволяют диагностировать латентную инфекцию и присутствие дефектных вирусов.
Серодиагностика. С целью диагностики ЯРК-инфекции выявляют антитела к белкам капсида и вирусным онкогенам.
• Микробиологическая диагностика инфекций, вызванных BKV
и JCV (см. главу 21 и главу 19 соответственно)
• Диагностика инфекций, вызванных HTLV
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: кровь.
Серодиагностика — обнаружение антител к вирусным белкам — применяют для выявления вирусоносительства и лабораторной диагностики тропического спастического паралича (см. также главу 19).
 |
 |
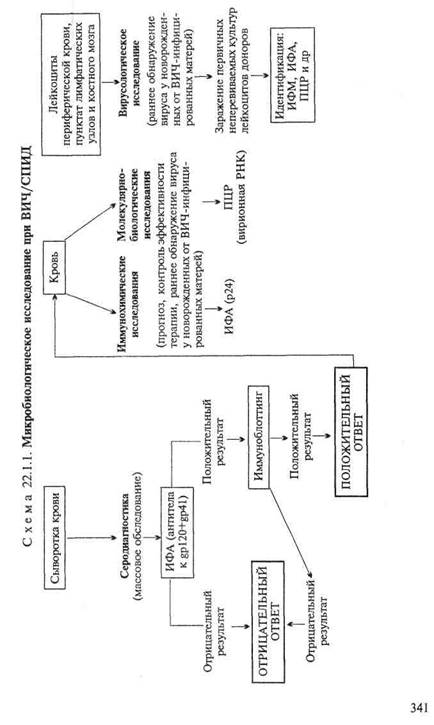 |
• Микробиологическая диагностика ВИЧ-инфекции
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: кровь, лейкрциты периферической крови, пунктат лимфатических узлов и костного мозга. Вирус также может быть обнаружен в отделяемом слизистых оболочек генитального тракта, сперме, слюне, слезной жидкости, грудном молоке, спинномозговой жидкости, в трупном материале.
Вирусологический метод(схема 22.1.1). Выделение вируса из крови и лейкоцитов в связи со сложностью культивирования в клинической практике используется редко. Основным показанием к применению является раннее обнаружение вируса у новорожденных от ВИЧ-инфицированных матерей. Вирус выделяют путем совместного культивирования мононуклеарных лейкоцитов периферической крови пациента с лейкоцитами здоровых доноров в присутствии IL-2 для стимуляции роста Т-лимфоцитов. ЦПД проявляется образованием синцития и лизисом зараженных клеток. Метод позволяет выявить латентную инфекцию. О присутствии вируса судят по результатам определения специфических антигенов ВИЧ (р24, обратной транскриптазы) в культуральной среде и зараженных клетках. Культивирование ВИЧ требует соблюдения специальных условий безопасности при работе.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические методы.Иммунохимические исследования. Обнаружение вирусных антигенов (р24) в крови и лимфоцитах с помощью ИФА. Следует учитывать, что р24 в достаточном для выявления количестве присутствует в крови только при первичной инфекции и на поздних стадиях заболевания.
Молекулярно-биологические исследования. Обнаружение РНК вирусов в крови методом RT-ПЦР. Метод основан на преобразовании вирусной РНК в комплементарную ДНК (кДНК) с использованием фермента обратной транскриптазы (RT) и амплификации полученной кДНК методом ПЦР — применяется для определения уровня вирусемии. Чувствительность метода позволяет обнаруживать вирус в малых концентрациях.
Серодиагностика.Обнаружение антител к вирусным антигенам (поверхностным белкам gpl20) — методы ИФА — применяют для массового обследования. В случае положительного результата с целью верификации осуществляют поиск антител к индивидуальным вирусным белкам методом иммуноблоттин-га, непрямой ИФ и другими методами.
Метод иммуноблоттинга ("вестерн-блот") — тестирование сыворотки на наличие антител против отдельных вирусных



антигенов сердцевины и поверхностной оболочки ВИЧ.Вирусные белки с помощью электрофореза в вертикальном блоке полиакриламидного геля разделяют по молекулярной массе и переносят на нитроцеллюлозную мембрану, где антитела сыворотки реагируют с индивидуальными вирусными белками. Образующиеся иммунные комплексы выявляются авторадио-графически или с помощью ИФА.
Для косвенного подтверждения диагноза СПИД могут быть использованы методы оценки иммунного статуса: определение общего количества лимфоцитов, Т-лимфоцитов, соотношения CD4 + /CD8 + Т-лимфоцитов, количества натуральных киллеров, уровней сывороточных иммуноглобулинов. Для СПИД характерно развитие Т-клеточного дефицита: снижение количества Т-лимфоцитов, преимущественно Т-хелперов CD4 + (менее 500/мм 3 ), снижение уровня показателя CD4 + /CD8 + ниже 1,0; уменьшение количества натуральных киллеров; умеренная поликлональная гипергаммаглобулинемия с увеличением содержания IgG.
• Диагностические, профилактические и лечебные препараты
Тест-системыдля диагностики ВИЧ/СПИД методом ПЦР.
Тест-системыдля серодиагностики ВИЧ/СПИД методом ИФА.
Тест-системыдля диагностики папилломавирусной инфекции методом ПЦР.
Ингибиторы обратной транскриптазы:азидотимидин (AZT), ди-дезоксиинозин (DDI), дидезоксицитидин (DDC), невирапин и др.
Ингибиторы протеазы:саквинавир, ритонавир, индинавир, нелфинавир и др.
Препараты для иммунотерапии:интерферон человеческий лейкоцитарный; интерферон рекомбинантный.
| Глава 23 |
Не нашли то, что искали? Воспользуйтесь поиском:
Все женщины мечтают выглядеть привлекательно. Но иногда кожа способна несколько огорчать представительниц прекрасного пола. Особенно неприятно, когда на ней появляются бородавки или малоэстетичные папилломы. Конечно, такой дефект барышни чаще всего воспринимают исключительно как внешний. А ведь эти образования вызывает неприятная, а иногда и опасная, HPV-инфекция у женщин. Что это такое? Как инфекция проникает в организм? Какими методами с ней бороться? Давайте разбираться.

HPV-инфекция у женщин – что это?
HPV на латыни обозначает название семейства вирусов: Human Papillomavirus. Сокращенная аббревиатура часто используется в медицине. Например, ее можно встретить в анализах.
Итак, если обнаружена HPV-инфекция у женщин, что это за патология? В переводе с латыни, это вирус папилломы человека (ВПЧ). Это большое семейство микроорганизмов. ВПЧ объединяет более 70 разновидностей вирусов. Они способны становиться источниками развития в организме различных заболеваний. Некоторые вирусы ВПЧ приводят к возникновению заболеваний кожи. Иные – провоцируют появление остроконечных кондилом. Сегодня медиками полностью установлена связь между наличием в организме женщины определенных видов ВПЧ и онкологией.
Данная инфекция достаточно опасна для организма. Она отличается слабовыраженной симптоматикой и при этом обладает внушительным инкубационным периодом. Поэтому ВПЧ может длительное время находиться в организме, ничем себя не выдавая. Особенно если речь идет о женщинах. Микрофлора влагалища – это благоприятная среда для вируса.
Основными особенностями HPV являются:
- латентность проявлений;
- долгий инкубационный период (иногда затягивающийся на несколько лет);
- слабовыраженная клиническая симптоматика;
- способность быстрой трансформации из папилломы в дисплазию.
Поскольку бородавки, кондиломы могут длительный период не доставлять женщине дискомфорта, патология на протяжении нескольких лет способна оставаться незамеченной. Но вы должны понимать, если выявлена HPV-инфекция у женщин, что это такое. Ведь в некоторых случаях, если своевременно не начато лечение ВПЧ, в организме развивается рак.
Согласно статистическим данным, около 70 % жителей земли инфицированы тем или иным видом ВПЧ.
Пути передачи
Существует всего 2 метода заражения ВПЧ:
- половой (наиболее распространенный);
- бытовой.
Инфекция HPV у женщин может быть спровоцирована следующими причинами:
- Половой контакт с инфицируемой особой. И даже презерватив не всегда становится достаточным средством защиты. Во время оральных ласк высок риск заражения ВПЧ.
- Процедуры в косметологическом салоне. К сожалению, на втором месте стоит именно этот путь заражения вирусом. Инфицирование происходит через недостаточно обеззараженный инструментарий. Чаще всего ВПЧ проникает в организм после процедуры перманентного макияжа либо эпиляции участка бикини. Чтобы защитить себя от риска инфекции, можно попросить продезинфицировать инструменты при вас либо требовать использования исключительно одноразовых предметов.
- Несоблюдение личной гигиены. Если средства для индивидуального туалета используются другими членами семьи, то высок риск заражения. Каждый человек должен обладать своими вещами личной гигиены. Это касается всех предметов: мочалки, полотенца, пемзы, пинцета, маникюрных ножничек.
Основные причины
Таким образом, инфекция HPV у женщин чаще всего проникает именно половым путем. Однако нельзя исключать риск заражения через дружеские поцелуи, рукопожатия и даже бытовые предметы. Через небольшие повреждения кожи либо слизистой возбудитель легко проникает в организм.
А выявить на ранних сроках патологию практически невозможно. Ведь вирус может длительное время быть в наличии, но в скрытой форме. В некоторых случаях инкубационный период достигает даже до трех месяцев.
Существует несколько факторов, на фоне которых чаще всего развивается HPV-инфекция у женщин. Причины инфицирования медики приводят следующие:
- частая смена сексуальных партнеров;
- постоянный стресс;
- курение;
- авитаминоз, значительное снижение иммунитета;
- алкоголизм;
- раннее начало половой регулярной жизни;
- нарушенное протекание обменных процессов;
- болезни ЖКТ (гастрит);
- гинекологические недуги (уреаплазмоз, молочница, эрозия шейки матки, гонорея, трихомоноз, хламидиоз);
- частое посещение мест, с высоким риском заражения (бани, сауны, бассейны);
- изменения в гормональном фоне в результате употребления противозачаточных препаратов.
Типы вируса
В семейство ВПЧ входит множество разновидностей вирусов. Именно от вида микроорганизма зависит, как будет проявляться HPV-инфекция у женщин.
Типы вируса классифицируют следующим образом:
- ВПЧ, лежащие в основе появления бородавок. Типы от 1-го до 4-го приводят к образованию подошвенных бородавок. Они напоминают мозоль. Благодаря 3, 10, 28 и 49-му типу появляются плоские бородавки. А к возникновению обыкновенных образований приводит 27-й тип.
- ВПЧ, затрагивающие дыхательные пути, половые органы. В поражении данных органов виновны 6, 11, 13, 16, 18, 31, 33, 35-й типы.
- ВПЧ, которые провоцируют предраковое состояние. Это типы, обладающие высоким онкогенным риском. К данной категории относят 30, 39, 40, 42, 43, 55, 57, 61, 62, 64, 67, 69, 70-й.
Проявления вируса
Конечно, определить тип можно только при помощи лабораторных методов исследования. Но при этом даже по внешнему виду можно заподозрить, что имеет место HPV-инфекция у женщин. Фото, приведенное в статье, показывает, с какими внешними проявлениями может столкнуться инфицированная особа.
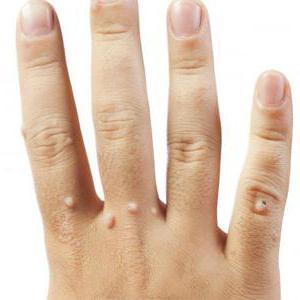
Итак, папилломавирусная инфекция может проявляться следующим образом:
Характерная симптоматика
Какими признаками может сигнализировать о себе HPV-инфекция у женщин?
Симптомы, на которые обязательно следует обратить внимание:
- появление зуда, неприятного жжения в районе половых органов;
- наличие постоянных выделений (белых, желто-зеленых, сукровичных);
- небольшое увеличение лимфоузлов;
- множественные образования (папилломы, бородавки) на разных участках тела.
При наличии даже нескольких симптомов обязательно обратитесь к гинекологу для обследования.

К чему приводит вирус?
Данная инфекция крайне опасна теми последствиями, которые она способна спровоцировать без адекватного лечения.
В некоторых случаях могут развиться следующие осложнения:
- рак головы;
- гиперплазия слизистой ротовой полости;
- рак шеи;
- папилломатоз дыхательных путей;
- онкология лёгких.
Если речь идет о половых органах, то вирус способен привести к развитию:
- онкологии шейки матки;
- дисплазии;
- раку ануса;
- онкологии влагалища или наружных органов.
Диагностика заболевания
Теперь рассмотрим, как определяется HPV-инфекция у женщин.
Диагностика подразумевает комплексный подход и включает такие мероприятия:
- Осмотр у гинеколога. Женщины должны регулярно посещать врача. Даже обычный осмотр способен помочь выявить ВПЧ.
- Кольпоскопия. Такое исследование проводится при помощи специального микроскопа. Кольпоскоп во много раз увеличивает женские органы. Это позволяет отлично рассмотреть кондиломы. Применение дополнительных веществ помогает констатировать ВПЧ.
- Цитологический мазок. Соскоб позволяет детально изучить ткани под микроскопом. Исследование дает возможность определить начальные стадии рака. Обязательно назначается данное обследование при дисплазии. Оно называется тестом Папаниколау.
- Биопсия. Маленький фрагмент ткани матки изучается под большим увеличением. Проведение биопсии категорически противопоказано беременным.
- Гистологическое исследование. Позволяет изучить строение клеток и расположение слоев. Образец ткани изначально проходит специальную подготовку и только затем тщательно анализируется.
- ПЦР. Анализ дает представление о типе вируса и позволяет определить его онкогенность.
Методы лечения
Единой программы для лечения ВПЧ не существует. Для каждого конкретного случая подбирается своя терапия. При этом даже комплексное лечение не способно полностью избавить пациента от данного недуга.
Терапия остроконечных кондилом
Основной способ борьбы – механическое удаление. Какие же методы наиболее эффективны, если диагностируется HPV-инфекция у женщин? Описание процедуры, приведенное к каждому способу, позволит понять суть данного вмешательства.
Итак, для терапии остроконечных кондилом предпринимаются:
- Лазеротерапия. Дефекты удаляют под местной анестезией. Процедура производится лазером.
- Криодеструкция. Неприятные дефекты удаляются при помощи жидкого азота. Процедура совершенно безболезненна и не оставляет после себя рубцов.
- Электрокоагуляция. Терапия производится при помощи электрического тока. Метод достаточно болезненный.
- Радиоволновая коагуляция. Процедура обладает отличным лечебным результатом, проводится под местным обезболиванием. Кондиломы удаляют при помощи радиоволнового ножа.
- Хирургическое удаление. Крайне редкий метод лечения. Используется только при озлокачествлении тканей.
Противовирусная терапия папилломавирусной инфекции
Специального лечения не разработано. Поэтому пациенту назначают противовирусные средства, стимулирующие иммунитет:
Однако ни один из перечисленных выше препаратов не способен полностью излечить от инфекции.
Профилактика папилломавирусной инфекции
Эта тема сегодня крайне актуальна. Не забывайте, что к раку шейки матки может привести именно HPV-инфекция у женщин.
Методы профилактики включают:
- неспецифические способы;
- специфические.
В первом случае речь идет о половом воспитании подрастающего поколения. Очень важно объяснить, как защитить организм и какими способами передается HPV-инфекция у женщин.
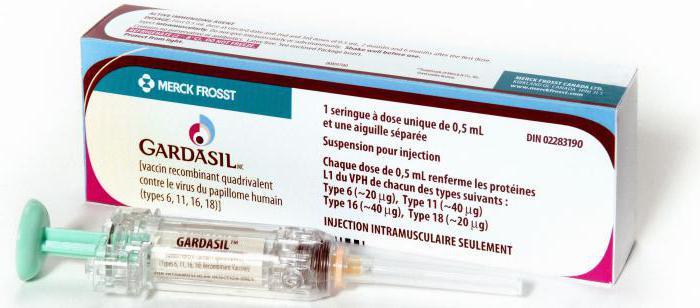
Профилактика специфическая – это вакцинирование, направленное на защиту от самых онкогенных типов вируса. Сформированный после прививки стойкий иммунитет позволяет защитить женщину от рака. Подобная вакцинация рекомендована девушкам до начала половой жизни.
Самими эффективными и признанными во всем мире вакцинами против ВПЧ являются:
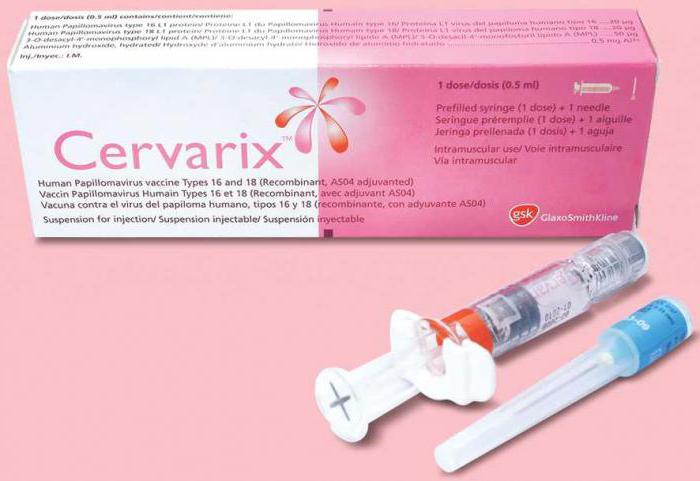
Данные прививки делают и в том случае, если женщина уже ведет половую жизнь. Однако перед вакцинацией ей необходимо пройти назначенное доктором обследование для исключения вероятности наличия в организме ВПЧ.
Главная > Консультации > Детский врач > Существуют ли инфекции, способные спровоцировать рак? Онкогенные инфекции
В настоящее время доказано, что от 15 до 20% новообразований человека имеют вирусное происхождение.
Вирусами называют мельчайшие организмы, большую часть из которых нереально разглядеть, даже используя обыкновенный микроскоп. Они состоят из небольшого количества ДНК и РНК генов, которые находятся в белковой капсуле. Эти вирусы проникают в живые клетки, где впоследствии начинают размножаться. Бывают также вирусы вызывающие рак, которые могут помещать свою ДНК в клетки, в скором времени спровоцировав появление онкологических заболеваний. Характерной чертой онкогенных вирусов является то, что они могут стимулировать клетки размножаться с необычно высокой скоростью, что может привести к повреждению генетического материала в этих клетках. Дополнительные факторы, такие как курение или воздействие определенных канцерогенов, могут вызывать окончательное превращение нормальных клеток в раковые. Эти воздействия (дополнительные факторы), наряду с индивидуальными генетическими особенностями каждого человека, могут объяснить, почему у некоторых людей с онкогенными инфекциями развивается рак, а у других нет.
К онковирусам относятся инфекции, которые провоцируют появление раковых заболеваний, а также вирусы, которые способствуют развитию воспалительных процессов, носящих хронический характер.
По заключению экспертов Международного Агентства по Изучению Рака (МАИР) прямым канцерогенным действием на человека обладают следующие вирусы:
- вирусы гепатита В и С, вызывающие рак печени;
- определенные типы папилломавирусов человека, являющиеся причинным агентом рака шейки матки, некоторых опухолей ано-генитальной области и других локализаций;
- вирус Эпштейна-Барр, принимающий участие в возникновении целого ряда злокачественных новообразований;
- герпесвирус человека 8-го типа, играющий важную роль в возникновении саркомы Капоши, первичной выпотной лимфомы, болезни Кастлемана и некоторых других патологических состояний;
- вирус Т-клеточного лейкоза человека, являющийся этиологическим агентом Т-клеточного лейкоза взрослых, перHIVной выпотной лимфомы (Primary Effusion Lymphoma, PEL), а также тропического спастического парапареза (TSP) и ряда других неонкологических заболеваний;
- вирус иммунодефицита человека (ВИЧ), не обладающий трансформирующими генами, но создающего необходимые условия (иммунодефицит) для возникновения рака.
Все они включены в санитарные правила и нуждаются в кратких комментариях.
В настоящее время существует глобальная эпидемия вируса гепатита В (HBV): на планете инфицировано этим вирусом более 350 млн. человек. Каждый год от инфекции HВV умирает 2 млн. человек, из них более 300 тыс. от рака печени. Вирусом гепатита С в мире инфицировано более 170 млн. человек, и их число ежегодно увеличивается на 3–4 млн. По данным экспертов, вирус гепатита С ежегодно становится причиной смерти 250–350 тыс. человек от цирроза, печеночной недостаточности и гепатоцеллюлярной карциномы. Из общего числа случаев рака печени (гепатокарцином) более половины связано с инфицированием HBV, четверть — с инфицированием HCV и 22% случаев — с другими причинами.
Инфицированность населения HBV колеблется от низкой, не превышающей 2% в США и странах Западной Европы, до высокой в странах Африки и Юго-Восточной Азии, приближающейся к 10%. Россия по уровню инфицированности населения HBV занимает промежуточное положение. В окружающих Россию странах (Средняя Азия, Закавказье, Молдавия) инфицированность населения по данным ВОЗ достигает 8%.
Пути заражения вирусом гепатита В (HBV): перинатальный (от матери к плоду), парентеральный (главным образом с кровью или другими биологическим жидкостями больного человека, попадающими непосредственно в кровь инфицируемого, особенно при употреблении инъекционных наркотиков) и половым путем. Заразиться можно в местах, где собираются лица, употребляющие инъекционные наркотики, в салонах пирсинга и татуажа, парикмахерских (маникюр, педикюр — при совместном пользовании общими бритвами и маникюрными принадлежностями). Половой контакт с партнером носителем инфекции в 30% случаев заканчивается инфицированием партнера. Велика вероятность заразиться вирусом, если человек имеет много половых партнеров. У инфицированной HBV матери может родиться инфицированный ребенок. Заражение происходит при родах или нарушении целостности плаценты в ходе беременности. Вирус гепатита B обнаруживается в слюне, слезах, моче и кале инфицированных лиц. Риск заражения, хотя и незначительный, существует при попадании их на поврежденную кожу и слизистые оболочки другого человека. С пищей, при разговоре, т. е. контактно-бытовым путем гепатит В не передается.
Пути заражения вируса гепатита С (HCV): в основном такие же как при HBV. Половой путь передачи гепатита С мало актуален (не более 3–5%), однако значение его возрастает при наличии большого количества партнеров, случайных связей. От инфицированной матери плоду вирус гепатита С передается редко, не более, чем в 5% случаев и только в процессе родов при прохождении родовых путей. Не отмечена передача вируса с молоком матери и контактно-бытовым путем.
Профилактика. Исходя из вирусной природы указанных заболеваний, вакцинация является наиболее эффективным способом предотвращения распространения инфекции, возникновения острого и хронического гепатита, а, следовательно, и рака печени. В 1980 г. приготовлена вакцина против вируса гепатита В. Согласно рекомендациям, принятым в 1999 г. в США и практикуемым в России, вакцина рекомендована для лиц от 0 до 19 лет. В настоящее время во многих странах мира, включая Россию, введена обязательная вакцинация против гепатита В (HBV) среди новорожденных, детей раннего возраста, подростков и лиц из групп риска. С целью профилактики распространения HBV и рака печени проводится тестирование всех беременных и доноров крови на поверхностный антиген вируса (HbsAg) и антитела к нему (HBs).
Вирусы папилломы человека (HPV) принадлежат к группе Papillomavirus и являются вирусами, которые поражают клетки эпителия эктодермального происхождения (кожа, слизистые половых органов, ротовой полости).
В настоящее время известно более 100 типов HPV, которые могут вызывать бородавки на различных частях тела, но лишь немногие из них связывают с различными злокачественными новообразованиями. Некоторые штаммы вируса папилломы распространяются половым путем и вызывают остроконечные бородавки. Передаваемые половым путем вирусы папилломы связаны с развитием рака шейки матки, полового члена и анального прохода (последние встречаются не так часто). К группе высокого онкогенного риска относят наиболее распространенные в Европе и в России 16-й и 18-й типы вируса (HPV 16 и HPV 18), а также менее распространенные 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы, ответственные, соответственно, за возникновение 65–75% и 18–20% случаев рака шейки матки (РШМ). Раннее обнаружение и лечение может уменьшить риск рака шейки матки, поэтому врачи советуют женщинам с выявленными вирусами папиломы периодически проводить тест мазок Папаниколау. Вирус папилломы человека является довольно распространенными венерическим заболеваниям с несколькими миллионами новых случаев инфицирования, диагностируемых каждый год.
Пути заражения. Передача инфекции осуществляется половым путем, возможны перинатальный (от матери к плоду) и оральный пути заражения. Большинство лиц обоего пола инфицируется вирусом в первые годы половой жизни. В последние 20–30 лет уровень инфицированности существенно возрос. У 90% женщин HPV инфекция протекает без явных клинических проявлений и вирус исчезает самостоятельно через год после инфицирования под влиянием иммунной системы организма. В трети случаев вирусную ДНК можно выявить более чем через год и в 10% — более чем через два года. Инфекция данным вирусом очень распространена среди здоровых женщин. К 50-летнему возрасту ею переболевает 8 женщин из 10.
Факторами риска для развития рака шейки матки служат раннее начало половой жизни, частая смена партнеров, сопутствующие урогенитальные инфекции (например, хламидийная или герпетическая), снижение клеточного иммунитета, гормональные воздействия (аборт, беременность, прием гормональных контрацептивов и др.), курение, неправильное питание (дефицит фолиевой кислоты), а также индивидуальные генетические особенности.
Вирус Эпштейн-Барра широко известен как вирус, который вызывает инфекционный мононуклеоз. Вирусом Эпштейн-Барра инфицировано практически всё население планеты. В развивающихся странах почти у каждого ребенка к пятилетнему возрасту выявляются антитела к этому вирусу. В развитых странах инфицированность несколько меньше: в США антитела выявляются у 50% выпускников средних школ, к сорока годам антитела к этому вирусу появляются у 90% населения. 15–25% взрослых являются выделителями вируса.
Данный вирус передается через контакт с жидкостью полости рта и носа инфицированного человека. Дети редко имеют выраженные симптомы вируса Эпштейн-Барра, но даже если они есть, симптомы, как правило, являются такими же, как при широко распространенных вирусных инфекциях. Вирус Эпштейн-Барра после заражения остается в организме, главным образом в лимфоцитах, всю остальную части жизни человека. Он находится в состоянии покоя в течение большей части времени, иногда проявляя себя, но не причиняя никакого реального вреда. При ослаблении организма и снижении защитных сил иммунной системы — вирус может активироваться и вызывать более агрессивные воздействия. Вирус Эпштейн-Барра ассоциируется, в первую очередь с развитием лимфобластомы, болезни Ходжкина, лимфомы носоглотки и лимфомы Беркитта, редкой формой рака, возникающего в лимфатических узлах. Кроме лимфобластомы, следует назвать такие вызываемые вирусом доброкачественные и злокачественные новообразования, как волосатоклеточная лейкоплакия полости рта, рак носоглотки и др., возникающие на фоне иммунодефицита организма различного происхождения.
Пути заражения. Основной путь передачи вируса — воздушно-капельный, но наиболее часто передача вируса происходит при непосредственных контактах слизистой рта (поцелуях). Заражение возможно и через содержащие вирус пищевые продукты, а также бытовым путём через руки и предметы обихода, при переливании крови и других парентеральных вмешательствах. Зафиксирован также половой путь передачи.
Ко-факторы. Поскольку у большинства лиц, инфицированных EBV, какой-либо патологии не возникает, то для ее появления, включая злокачественные новообразования, очевидно, необходимо воздействие на организм дополнительных факторов. Среди известных следует назвать паразитарные инфекции типа малярии; массивную инфекцию EBV в. раннем детском возрасте; ослабление иммунной системы; хроническое недоедание, а также использование в пищу продуктов, обладающих коканцерогенным действием; влияние любых факторов, вызывающих хромосомные мутации. Таким образом, можно сделать вывод, что инфицирование EBV является важным, но недостаточным условием для возникновения ассоциированных с ним онкологических заболеваний, чтобы возникла опухоль, необходимо действие ряда дополнительных факторов.
Открытый в 1994 г. герпесвирус саркомы Капоши в семействе герпесвирусов обозначен под номером 8 (HHV-8). В настоящее время считается доказанной его этиологическая роль в возникновении довольно редко встречающихся заболеваний, а именно саркомы Капоши (СК), выпотной В-клеточной лимфомы полостей тела (PEL) и болезни Кастлемана.
Распространенность HHV-8. Инфицированность населения HHV-8 в различных географических регионах существенно отличается и варьирует от долей процента в США и большинстве стран Западной Европы до 8–10% в странах Средиземноморья (Греция, Италия). Самый высокий процент серопозитивных лиц обнаружен в странах Восточной, Центральной и Западной Африки — странах, эндемичных для СК, где уровень инфицированности населения этим вирусом достигал 50–70%. В России уровень инфицированности HHV-8 среди доноров крови находится в пределах 4%.
Пути заражения. Основной путь передачи HHV-8 — половой, но также со слюной (при поцелуе), и с кровью (редко).
Профилактика. Учитывая половой путь передачи вируса основной профилактической мерой является практика безопасного секса, лечение хронического уропростатита у больных с выявленным HHV-8 в эякуляте и/или секрете предстательной железы, применение противовирусных препаратов в группах риска (больные, нуждающиеся в трансплантации органов и ВИЧ-инфицированные).
Профилактическая анти-вирусная (противоопухолевая) вакцина не создана, над ее изготовлением ведется работа.
Вирус Т-клеточного лейкоза человека (HTLV-1) — это онкогенный ретровирус, являющийся этиологическим фактором Т-клеточного лейкоза/лимфомы взрослых, протекающей чрезвычайно агрессивно со средней продолжительностью жизни около 6 месяцев, и нейро-дегенеративного заболевания под названием HTLV-1-ассоциированная миелопатия или тропического спастического парапареза. В регионах с высокой инфицированностью данным вирусом диагностируются также ассоциированные с вирусом увеиты, артриты, базедова болезнь, инсулинзависимый диабет, синдром Цезаря и др.
Распространенность. Спорадические случаи HTLV-1 инфекции встречаются во многих странах мира, включая Россию. Эндемичными же для этой инфекции являются некоторые регионы Японии, Южной Америки, Африки и часть стран Карибского бассейна.
Пути заражения. Существуют 3 основных пути передачи инфекции от инфицированных лиц: а) с молоком матери; б) при половом контакте главным образом через сперму; и в) с переливаемой кровью при гемотрансфузиях.
Ко-факторы. У большинства лиц, инфицированных HTLV-1, какой-либо патологии не возникает. После заражения вирусом ATL регистрируют не более чем у 1–5% вирусоносителей даже в эндемических для этого заболевания регионах и после длительного латентного периода, длящегося порой десятилетиями. Факторами, способствующими развитию ATL, являются паразитарные инфекции типа эписторхоза, использование иммунодепрессантов любого происхождения, ВИЧ-инфекция и др.
Профилактика. Для профилактики инфекции рекомендованы: отмена кормления грудным молоком младенцев инфицированными матерями; предохраняемый секс и контроль на присутствие HTLV-1 донорской крови не только в регионах с высоким уровнем распространения HTLV-1 среди населения, но и в других, т. к. переливание инфицированной вирусом крови, может способствовать его распространению и появлению заболеваний, связанных с HTLV-1 там, где они сейчас отсутствуют.
Этот вирус был открыт в 1983 г. и его ассоциация с синдромом приобретенного иммунодефицита (СПИД) доказана в 1984 г. Как уже упоминалось ранее, ВИЧ не обладает трансформирующим геном (онкогеном). Инфицированные им клетки (главным образом СD4+ Т-клетки и макрофаги) не подвергаются усиленной пролиферации (делению), а разрушаются, вызывая у инфицированного лица нарастающую степень иммунодефицита, и создавая тем самым условия, необходимые для возникновения опухоли. Доказано, что у больных СПИД`ом примерно 50% новообразований ассоциировано с Эпштейн-Барр вирусом или герпес вирусом саркомы Капоши (HHV-8). Чаще всего у таких больных диагностируют саркому Капоши либо одну из разновидностей не-ходжкинских лимфом. Характеристика этих новообразований, механизмы канцерогенеза, а также методы профилактики и лечения даны в предыдущих разделах, их можно найти также в многочисленных отечественных и зарубежных публикациях.
Несмотря на различную организацию онкогенных вирусов человека, неодинаковый спектр их клеток-мишеней, они обладают рядом общих биологических свойств, а именно:
- вирусы лишь инициируют патологический процесс, усиливая пролиферацию (разрастание ткани организма путём размножения клеток делением) и генетическую нестабильность инфицированных ими клеток;
- у инфицированных онкогенными вирусами лиц возникновение опухоли, как правило, событие нечастое: один случай новообразования возникает среди сотен, иногда тысяч инфицированных;
- продолжительность латентного периода от инфицирования до возникновения опухоли составляет иногда десятилетия;
- у большинства инфицированных лиц возникновение опухоли не является обязательным, но они могут составить группу риска, с более высокой возможностью ее возникновения;
- для злокачественной трансформации инфицированных клеток в организме человека необходимы дополнительные факторы и условия, приводящие к возникновению опухоли.
Профилактика активации вирусов и развития рака
- отказ от курения;
- коррекция питания и образа жизни;
- сокращение воздействия канцерогенных веществ;
- повышение защитной функции организма;
- определение и терапия заболеваний, находящихся в предраковой стадии;
- наблюдение групп высокого риска появления онкологий;
- диагностика рака на ранних стадиях.
Можно ли заразиться раком от больного человека, либо от носителя вируса?
То, что окружающие в безопасности рядом с онкобольными людьми, уже неоднократно доказано и подтверждено проведенными опытами. В 19 веке французским хирургом был выделен экстракт рака молочной железы. Затем он ввел его себе, и еще нескольким людям, участвовавшим в опыте добровольно, этот экстракт под кожу. В месте, куда была проведена инъекция, начались острые воспалительные процессы, которые прошли спустя несколько дней. Опыт в скором времени был проведен еще раз и результаты оказались те же.
Современные ученые также проводили исследования, которые подтвердили, что заразиться раком от другого человека невозможно. Медицинские работники провели анализ 350 тысяч процедур переливания крови, проводимые в течение 35 лет. У трех процентов доноров был обнаружен рак, однако ни один из людей, которым переливали кровь онкобольных, не был заражен.
Еще один важный вывод после проведенных медицинских исследований — генетика на появление раковых образований влияет гораздо больше, чем вирусы и другие факторы. Это значит, что попавший в организм онковирус имеет в развитии рака практически нулевую значимость, тогда как сбой в генетическом коде — ключевую.
Выводы
Вирусы, вызывающие рак — очень опасны для жизни и здоровья человека. Их профилактика и своевременная диагностика поможет максимально снизить риск появления серьезных последствий. При появлении каких-либо признаков вирусной инфекции необходимо срочно обратиться к компетентному специалисту и сдать анализы, которые помогут их выявить и вовремя принять необходимые меры.
Читайте также:


