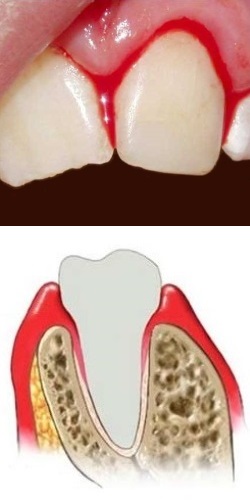
Инфекционное заболевание кровоточат десна
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Введение
Причины кровоточивости десен
Все причины кровоточивости десен делятся на 2 большие группы:
I. Заболевания и травмы десен и слизистой оболочки полости рта.
II. Заболевания общего характера.
К I группе относятся:
- гингивит (воспаление десен);
- пародонтит (воспаление тканей вокруг зуба);
- стоматит (воспаление слизистой оболочки языка и всей ротовой полости с образованием язвочек);
- травмы десен (механические – случайные царапины, повреждение жесткой зубной щеткой и др., или термические – ожоги горячей пищей).
Кровоточивость десен, вызванная этими причинами, обычно сопровождается:
- их покраснением и отечностью;
- болезненностью при дотрагивании до десны и при приеме пищи;
- появлением налета возле корней зубов;
- усиленным слюноотделением (при стоматите).
II группа причин включает следующие заболевания и состояния:
- беременность (в этом случае кровоточивость связана с гормональными перестройками организма);
- дефицит витамина С (часто наблюдается у курильщиков; мелкие сосуды при этом становятся ломкими и хрупкими);
- несбалансированное питание;
- период полового созревания (в это время также происходит перестройка гормонального фона);
- алкоголизм;
- лейкозы ("рак крови", "белокровие". При лейкозах кровоточивость десен сопровождается носовыми кровотечениями, повышенной утомляемостью, бледностью кожи);
- гемофилия (наследственное заболевание, при котором нарушается свертывание крови);
- сахарный диабет;
- прием некоторых лекарств (препараты против эпилепсии, стенокардии, гипертонии и др.);
- вирусные заболевания (герпес, цитомегалия, вирус папилломы человека и др.);
- грибковые заболевания (кандидоз, или молочница, полости рта);
- дерматологические заболевания с локализацией в ротовой полости (пузырчатка, красная волчанка, плоский лишай и др.);
- аллергия на материал зубных протезов или пломб.
Таким образом, если кровоточивость десен сопровождается общей слабостью, повышением температуры, частыми носовыми кровотечениями, беспричинным возникновением "синяков" на теле, обильными и длительными менструальными кровотечениями - необходимо обратиться к врачу для тщательного обследования и выявления основного заболевания.
Кровоточивость десен при беременности

В период беременности, в связи с гормональной перестройкой организма, у женщин довольно часто развивается воспаление десен – гингивит беременных . Воспаленные десны начинают "кровить". В большинстве случаев это заболевание проходит само собой, или после нескольких дней полоскания ротовой полости отварами трав или антисептическими растворами.
Но иногда, при отсутствии лечения, заболевание прогрессирует, и может перейти в хроническую форму. Поэтому гингивит беременных нужно лечить, и чем раньше начато лечение - тем лучше.
Лечение гингивита беременных проводится обычными методами (см. ниже).
Для профилактики развития гингивита беременная женщина должна соблюдать гигиену полости рта: после каждого приема пищи тщательно чистить зубы, а затем дополнительно удалять остатки пищи зубной нитью. Для чистки зубов можно применять зубные пасты с противовоспалительными свойствами ("Пародонтакс", например).
Кровоточивость десен у детей
У детей наиболее частой причиной кровоточивости десен является гингивит. Симптомы этого заболевания таковы:
1. Десны ребенка становятся отечными, покрасневшими, болезненными.
2. Они кровоточат при надкусывании твердой пищи и при чистке зубов.
3. У основания зубов в большом количестве скапливается зубной налет.
До осмотра врача, чтобы облегчить состояние ребенка, можно несколько раз в день смазывать воспаленные десны медом или противовоспалительными гелями (Холисал, Метрогил Дента и др.). Если ребенок умеет самостоятельно полоскать рот, нужно делать полоскания слабозаваренным черным чаем, отваром ромашки или календулы, раствором питьевой соды (на стакан воды – сода на кончике ножа).
Питание ребенка в это время должно быть щадящим: только теплая (не холодная и не горячая) пища, жидкие и полужидкие блюда; твердые продукты питания и сладости необходимо исключить.
Но все эти меры являются лишь временной помощью. Малыша должен осмотреть стоматолог, который назначит лекарства и процедуры для лечения заболевания.
Лечение кровоточивости десен
Что делать при кровоточивости десен? Обратиться к врачу.
Прежде, чем начинать лечение кровоточащих десен, врач должен провести обследование и установить диагноз основного заболевания. Если причина кровоточивости не связана с заболеваниями десен и полости рта, лечение проводит терапевт или гематолог.
Лечением болезней десен и полости рта занимается стоматолог. Поскольку самой частой причиной кровоточивости десен является все-таки гингивит, лечение этого заболевания и будет рассмотрено подробно.

К народным методам лечения кровоточивости десен относятся, прежде всего, полоскания полости рта отварами и водными настоями трав:
- кровохлебка;
- ромашка;
- шалфей;
- осока песчаная;
- водяной перец;
- лапчатка прямостоячая;
- арника горная;
- дербенник иволистный;
- гравилат городской;
- герань кроваво-красная и др.
Можно делать аппликации: прикладывать к деснам ватные тампоны, смоченные отварами или настоями этих же трав. Тампоны можно держать на больном месте 15-20 минут. Также народная медицина предлагает аппликации тампонов, смоченных 3% раствором перекиси водорода.
Помогает при кровоточивости десен и корневище аира. Его нарезают небольшими кусочками и жуют 3 раза в день. Аир обладает сильным противовоспалительным действием.
Еще одно народное средство – полоскание рта подсолнечным маслом. Одну столовую ложку масла нужно взять в рот и полоскать 15 минут. После этого масло ни в коем случае не глотать, его нужно выплюнуть, а зубы почистить зубной щеткой с мягкой щетиной.
Для восполнения дефицита витаминов при кровоточивости десен применяются такие народные средства, как питье рассола квашеной капусты и свежего морковного сока. Саму квашеную капусту рекомендуется тщательно разжевывать, а затем выплюнуть.
Зубная паста индейцев - еще один народный рецепт при кровоточивости и других заболеваниях десен. Морскую соль нужно измельчить в порошок в кофемолке. Так же поступить с высушенными банановыми шкурками. Смешать три столовых ложки измельченной соли с двумя чайными ложками бананового порошка. Тонкой струйкой добавлять оливковое масло, постоянно размешивая, пока не получится смесь консистенции сметаны.
Полученную смесь нужно утром и вечером втирать чисто вымытым пальцем в больные десны. Выделяющуюся при этом слюну подержать во рту минут 10. После этого сплюнуть, но рот не ополаскивать ничем.
Для лечения заболеваний десен, сопровождающихся кровоточивостью, применяются и лекарственные препараты в виде таблеток. Например, при лечении гингивита назначаются антибиотики и иммуномодуляторы в таблетках.
Укрепить стенки кровеносных сосудов и уменьшить кровоточивость десен помогут таблетки Аскорутина.
При выраженных болевых ощущениях в воспаленных деснах назначаются обезболивающие препараты в таблетках.
Необходимы при кровоточивости десен и витамины – чаще всего врач назначает таблетированные поливитаминные комплексы.
Профилактика кровоточивости десен
Чтобы предотвратить развитие кровоточивости десен, нужно постоянно ухаживать за полостью рта, т.е. регулярно и правильно чистить зубы. Эта процедура должна повторяться каждый раз после приема пищи, а не только утром и вечером.
Чистить зубы нужно достаточно долго (не менее пяти минут), делая движения щеткой не вправо-влево, а вверх-вниз, чтобы удалить частицы пищи из промежутков между зубами. Еще лучше, чем зубная щетка, с этой задачей справляется зубная нить. В заключении рот следует прополоскать чистой водой или отваром ромашки.
Если после еды у вас нет возможности почистить зубы (на работе и т.д.), нужно хотя бы прополоскать рот водой.
Свербига восточная в лечении и профилактике кровоточивости дёсен -
видео
Беспокоясь о внешней красоте зубов, нередко мы упускаем из зоны внимания подчас невидимую глазу, а оттого очень опасную проблему — болезни десен. Между тем в числе прочих заболеваний полости рта они составляют серьезную конкуренцию кариесу. Как утверждает статистика, именно слабые и больные десны в половине случаев становятся причиной потери зубов. Это проблема, о которой нельзя забывать. Рассмотрим, какие патологии десен наиболее распространены, как с ними бороться и какие симптомы относятся к числу тревожных.
Какие болезни десен бывают
В зависимости от места локализации воспалительного процесса, болезни десен у детей и взрослых объединяют в три группы. Внутри каждой существуют отдельные разновидности:
- Пародонтоз. По статистике из 100 случаев всех болезней десен на долю пародонтоза приходится 8. Пациенты, а иногда и некоторые стоматологи путают его с пародонтитом. Однако здесь речь идет не о воспалении, хотя оба заболевания поражают одну и ту же опорную часть зуба. При пародонтозе нарушается кровоснабжение тканей. Возникает их дистрофия, оголяются шейки зубов, увеличиваются щели. Одна десна постепенно возвышается над другой. При этом она не краснеет, не опухает, не кровоточит, а просто медленно разрушается. Пародонтоз редко остается локальным — обычно он затрагивает обе челюсти сразу. Побороть заболевание непросто. Речь идет уже не о местном лечении, а о комплексной терапии.
Причина болезни десен в подавляющем большинстве случаев кроется в неправильном уходе и халатном отношении к здоровью. Зубы чистят нерегулярно, не тщательно или средствами, которые не обеспечивают необходимую защиту слизистой оболочки. Микроорганизмы, которые живут в полости рта, с удовольствием поглощают остатки пищи на деснах и зубах. Благодаря их активной деятельности, мягкий налет на зубах постепенно превращается в желто-коричневый камень. Десны становятся слабыми и воспаленными, развивается гингивит. Гормональные изменения в организме этому процессу только благоприятствуют, поэтому у подростков, беременных женщин и людей с эндокринными проблемами болезнь встречается чаще. Гингивит может появиться и вследствие повреждений от неровных пломб, неправильно установленных протезов, от ударов, ожогов и т. д.
Если разрушительное влияние бактерий не остановить, воспалительный процесс начнет распространяться и на другие области пародонта. Так появляется пародонтит — следствие не вылеченного вовремя гингивита. Ему в большей степени подвержены люди с неправильным прикусом, который мешает естественному очищению зубов. На здоровье десен сказывается и общее состояние организма. Десны и слизистая оболочка рта остро реагируют на дефицит витаминов D, C, A, E, Р, К, всей группы B.
Пародонтоз, как уже было сказано, с воспалительным процессом не связан и развивается при плохом кровоснабжении и недостаточном питании десен, в том числе при сахарном диабете, проблемах ЖКТ, болезнях сердца и сосудов — это дегенеративно-дистрофическое заболевание десен. Как утверждают стоматологи, проблема пародонтоза может иметь наследственный характер.
Помимо специфических заболеваний десен, на их состоянии нередко сказываются болезни зубов и полости рта. На деснах могут появляться свищи — пустоты в тканях, иногда сквозные — что является следствием периодонтита или плохо вылеченного кариеса. Поврежденная область краснеет и отекает. В списке болезней полости рта, которые касаются и десен также, — стоматит — проблема каждого третьего жителя планеты. Бактерии, вирусы и общее падение иммунитета могут стать причиной покраснений, гнойников и язв на деснах. Вообще, десны — это особая область, которая крайне чувствительна к тому, что происходит в организме в целом. Часто случается так, что при излечении от основного заболевания они приходят в норму самостоятельно.
В случае, когда хронический пародонтит вступает в острую стадию, у больного ухудшается общее состояние: повышается температура, возникает пульсирующая боль, десны вздуваются, краснеют, выделяется гной.
Диагностика и лечение заболеваний зубов, десен и полости рта — исключительная прерогатива стоматолога. Домашние настои и отвары из трав эффективны лишь на раннем этапе или в качестве профилактического средства. В остальных случаях самолечение редко бывает успешным, особенно если регресс тканей виден невооруженным глазом. Врач принимает решение, как лечить болезни десен, ориентируясь на причину и стадию болезни. Спектр средств и методов широк: от профессиональной чистки и лекарственной терапии до хирургического вмешательства.
Следить за состоянием зубов и десен должен не только тот, кто уже перенес общение с хирургом. Гораздо важнее — предвидеть ситуацию. Тем более что профилактика заболеваний крайне проста. Истины, которым учат в школе, не теряют актуальности и во взрослом возрасте. Необходимо:
- Правильно чистить зубы, использовать щетку нужной жесткости, подходящую пасту и зубную нить. Подобрать их поможет любой стоматолог.
- Сбалансированно питаться, не злоупотреблять мучной, сладкой, острой пищей, не есть чересчур горячие или холодные блюда, увеличить количество сырых овощей и фруктов.
- Отказаться от курения. В процессе курения сосуды в слизистой ротовой полости сужаются, ухудшается кровоснабжение, что становится первой причиной пародонтоза.
- Использовать ополаскиватели и стоматологические гели. Это тормозит размножение бактерий, особенно в тех участках, куда трудно проникнуть зубной щетке.
- Регулярно посещать стоматолога.
По данным ВОЗ, к 65-ти годам у каждого третьего жителя планеты уже отсутствуют естественные зубы. В подавляющем большинстве случаев это — результат собственной халатности. Зачастую к врачу обращаются уже на этапе необратимых изменений, когда произошла атрофия, оголились корни зубов или появились гнойные выделения. Восстановить разрушенную ткань невозможно. В силах медицины — лишь не допустить ухудшения здоровья, при том, что на ранних стадиях болезни десен полностью излечимы.
Важность правильного выбора стоматологической клиники трудно переоценить, ведь второго шанса на исправление ошибок не представится. Безусловно, отзывы и рекомендации друзей и родственников играют свою роль. Но все же существуют объективные критерии, которым должна отвечать современная и профессиональная клиника:
- Высокий уровень подготовки персонала, наличие лицензий. Профессия стоматолога стремительно развивается. Для того чтобы быть в курсе новейших методик и технологий, врачу необходимо регулярно проходить обучение. В факте повышения квалификации несложно убедиться, попросив предоставить сертификаты.
- Техническая оснащенность. Болезни десен имеют разные симптомы и требуют специфического лечения. Для того чтобы верно поставить диагноз и решить проблему, врач должен обладать современным диагностическим и лечебным оборудованием.
- Наличие врачей разных специализаций: терапевты, хирурги, ортодонты, пародонтологи. Едва ли пациенту будет удобно проходить осмотр в одной клинике, а после постановки диагноза разыскивать нужного специалиста в другой.
- Готовность оказать экстренную медицинскую помощь. Этот критерий особенно важен для пациентов со сложными диагнозами, когда консультация врача может потребоваться немедленно. Все большую популярность набирают горячие линии, когда получить консультацию можно не выходя из дома.

Учитывая, что заболевания десен встречаются в той или иной степени тяжести у 2-х из 3-х людей, это серьезный повод не только к размышлению, но и к действию. Самостоятельно распознать проблему бывает невозможно по двум причинам: во-первых, заболевание протекает бессимптомно, пока не перейдет в острую фазу; во-вторых, многие заболевания имеют однотипные признаки, которые могут ввести в заблуждение обывателя. Поэтому единственно правильное решение — запись на осмотр к пародонтологу, тем более что некоторые клиники и кабинеты предлагают прийти на первичный прием бесплатно.
Инфекционные заболевания десен – одна из основных причин, по которой человек может лишиться совершенно здоровых зубов. С этой проблемой сталкиваются до 80% людей, а тяжелые формы заболеваний, которые приводят к потере зуба, обнаруживают у 20% граждан (возрастная категория 35-44). Как же сберечь зубы и что делать, если у вас обнаружилась инфекция? Давайте разбираться.
Причины появления инфекции
- заражение, когда возбудитель попадает непосредственно на слизистую. Этот фактор особенно опасен на фоне ослабленного иммунитета, гиповитаминоза;
- слишком уязвимая слизистая. Это может возникать по разным причинам, от ношения брекетов и неправильно подобранного протеза, до ожога горячей пищей;
- аллергия;
- неправильное питание – недостаточность потребления с пищей калия, кальция, других минералов, витаминов, особенно группы B. Отсутствие в рационе сырой пищи.
- наследственная предрасположенность к данным заболеваниям;
- заболевания эндокринного характера, сахарный диабет.
Дополнительными факторами может являться курение, частое употребление алкоголя. Кроме этого есть отдельные категории граждан, что находятся в зоне риска:
- женщины в период беременности, менструального цикла, менопаузы и часто принимающие таблетированные контрацептивы;
- детки-сладкоежки и подростки в период активного полового созревания;
- люди, на зубах которых много коронок, пломб, скобы.
Часты случаи, когда болезнь десен провоцируют лекарственные средства, что снижают слюноотделение (их назначают, к примеру, при эпилепсии), ведь слюна – главный защитник десен.
Давайте подробней остановимся на самых распространенных заболеваниях десен.

Гингивит
Это заболевание вызывает воспалительные процессы в краевых частях десен (тех, что примыкают непосредственно к зубу) и в межзубных сосочках. Воспаление носит поверхностей характер, оно затрагивает только слизистую.
Основные симптомы, относящиеся ко всем формам данного заболевания, это – покраснение десен, отекшая слизистая, десна кровоточит. Выделяют три основные формы заболевания и соответствующие им симптомы:
- Катаральный (самая частая форма) – неприятные ощущения и запах, потеря вкуса, зуд, во время гигиенических процедур и приема пищи десна кровоточит, ротовая жидкость розового цвета. При острой форме – появление болевых ощущений при воздействии механических раздражителей.
- Гипертрофический – ткани десны атрофируются, уменьшаются в объеме, болевые ощущение при попадании на зуб горячей или холодной пищи.
- Гингивит Плаута-Винсета (язвенно-некротический) одна из самых тяжелых форм заболевания. Характеризуется ярко-красным цветом десен, они становятся блестящими и гладкими, на слизистой образуются язвочки, дёсна болезненные, может подниматься температура до 39 °C, лимфатические узлы увеличены.
Данное заболевание чаще всего диагностируется у пациентов в возрасте до 30 лет, детей и подростков. Также ему подвержены женщины в период менопаузы и беременности. Болезнь диагностируется визуально и с помощью осмотра с инструментами. Дополнительных процедур не требуется.
Чтобы выявить причину возникновения гингивита проводится подробный опрос пациента пародонтологом.
Лечение заболевания нужно начинать с посещения стоматолога. Проводится оно в несколько этапов:
- Удаление зубных отложений. Проводится ультразвуковая чистка, зуб полируется специальной щеткой и пастой, десны обрабатываются гелем – весь комплекс процедур занимает около часа, повторный осмотр через 10 дней.
- Терапевтическое лечение, противовоспалительное. Применяют антибиотики местного воздействия, иммуномодуляторы, противовоспалительные препараты. При инфекционно-воспалительных процессах врач назначает антибактериальное или антигрибковое средство.
- В домашних условиях пациент проводит антисептическое полоскание 3 раза в день, накладывает лечебный гель и применяет пасту, рекомендованную при воспалительных процессах десен.
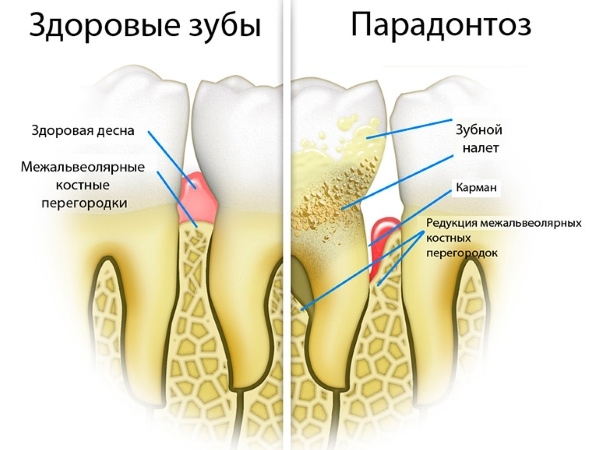
Пародонтоз
Заболевание, которое может привести к потере зуба. Имеет длительных характер течения, в начале развития болезни очень сложно его диагностировать. Проявляется болезнь атрофией зубных ячеек, что приводит к уменьшению высоты перегородок между зубами.
В начальной стадии зубы имеет отличную фиксацию, зубных отложений мало. Первыми проявлениями заболевания являются неприятные ощущения в области десен, зуд, ткани зуба чувствительны к температурным перепадам. Основная симптоматика следующая:
- десна с признаками воспаления, бледного цвета;
- зуб выглядит удлиненным, за счет ретракции десны;
- десна не кровоточит (может появляться выделение кровы на втором-третьем этапе);
- может появляться эрозия эмали, зуб стирается;
Современные методы диагностики позволяют определять данное заболевания на ранних стадиях, что позволяет быстрее устранить очаг воспаления и провести комплексное лечение.
- клиническая: внешний и инструментальный осмотр;
- рентгенографический: позволяет увидеть изменения, происшедшие в костных тканях, убыль межзубных перегородок и пр.;
- лабораторная: берутся анализы мочи и крови, которые показывают степень и тяжесть заболевания по уровню в крови лимонной кислоты, а в моче оксипролина.
Несмотря на последние достижения стоматологии, лечить пародонтоз достаточно трудно. Прежде всего следует заметить, что эффективным является только комплексное лечение. Оно включает следующие мероприятия:
- назначается прием витаминов (группы С и В), гормональных средств, противовоспалительных препаратов;
- врач проводит санацию ротовой полости: удаление корней, неподлежащих лечению зубов, лечение кариеса, удаление зубных отложений;
- физиотерапия: сеансы электрофореза, КУФ, обработка ультразвуком.
Когда эти средства не приводят к должному результату, проводится хирургическое, ортопедическое вмешательство.
Десквамативный гингивит
Это заболевание диагностируется у взрослых людей. Различают три стадии заболевания. Для них характерны следующие симптомы:
- Легкая (I стадия) проходит безболезненно, кровоточивость не наблюдается, поэтому люди не часто обращаются к врачу. Характерными признаками болезни является появления на деснах пятен, довольно ярко выраженных, слизистая слегка отечная.
- Средняя (II стадия) проявляется появлением болевых ощущений, жжения. Десна становятся блестящими из-за отечности, при массаже эпителий отслаивается.
- Тяжелая форма (III стадия) – возникает боль в области пятен, пузыри и язвы на деснах, пищу принимать сложно, нарушается сон, появляется раздражительность.
Пациентов ставят на диспансерный учет, так как болезнь имеет цикличный характер, к тому же болезнь может переходить в достаточно серьезные заболевания, как пемфигоид, плоский лишай (красный) и т.д.
Для опытного стоматолога диагностировать десквамативный гингивит не составляет труда, так как клиническая картина достаточно ясная. Большая сложность состоит в выявлении причины возникновения заболевания. Для этого делают следующее:
- оценивается общее состояния здоровья пациента, путем опроса;
- врач обязательно выяснит, осуществлялся ли прием больным лекарственных препаратов и каких, ведь это одна из причин возникновения воспаления;
- осуществляется визуальный осмотр;
- при необходимости, назначается консультация у дерматолога;
- иногда необходимо провести лабораторные исследования: гистология биоптата десны, мазок и посев на выявления туберкулезной или грибковой инфекции.
Проводят лечение общее и местное. Местное заключается в следующем:
- назначают полоскания раствором перекиси водорода с водой (1:3) – 2 раза в день;
- 1 раз в день полость полощут раствором хлоргексидина биглюконата (0,06%);
- устраняют микротравмы, меняют протезы (некачественные), проводят коррекцию пломб.
Для общего оздоровления организма, назначают противовоспалительные средства, иммуностимулирующий препарат (к примеру, Имудон), средства для нормализации состояния сосудистых стенок (аскорбиновая или никотиновая кислота, рутин).
Перикоронарит
Заболевание связано с зубом мудрости. Воспаление обуславливается наличием зубного камня на месте, где прорезается зуб, или возникает из-за повреждения десны и костных тканей соседних зубов, если крайний зуб прорезается тяжело и давит на зубы.
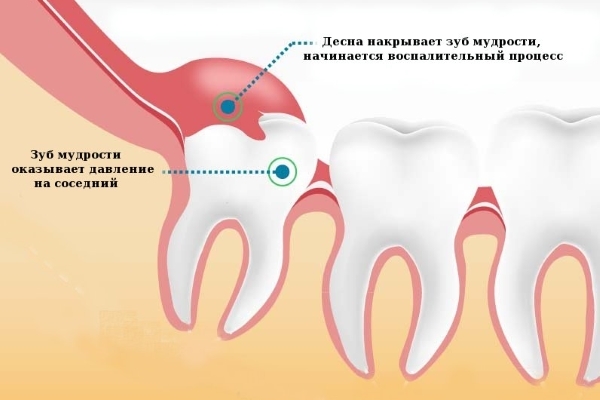
Главным проявлением болезни является боль в области прорезающегося зуба. Кроме этого, часты следующие симптомы:
- затруднено глотание и жевание пищи;
- боль может возникать в области уха, доходить до височной части;
- повреждение десны соседнего зуба, его разрушение;
- возможно повышение температуры в области воспаления, иногда может повышаться температура тела;
- неприятный запах изо рта.
При отсутствии лечения может образоваться поднадкостничный абсцесс, постоянное гноетечение, флегмон и остеомиелит.
Диагностируется перикоронарит стоматологом, после следующих диагностических процедур:
- опрос больного;
- осмотр визуальный и инструментальный;
- рентгенологическое обследование (для определения направления роста зуба).
Лечение назначается индивидуально, исходя из общего состояния пациента и течения заболевания. Так в случае, если имеется сильная отечность, применяют тригемино симпатическую блокаду. При болезни без осложнений:
- карман (под капюшоном) промывают раствором фурацилина (слабым);
- туда же вводят йодоформный тампон;
- полость рта полощут сульфаниламидными препаратами;
- необходимо пить 3 раза в день кальций хлорид 10% (по 15 кап.) и обезболивающие препараты;
Если вышеперечисленное лечение не дает видимых результатов, показано хирургическое вмешательство.
Периодонтит
Когда инфекция проникает через отверстие, что находится на вершине корня, к оболочке зуба, возникает периодонтит. Еще одной частой причиной этого заболевания является кариес.
Главным признаком периодонтита является локализированная пульсирующая боль, которая постепенно нарастает. При этом становится затруднительно принимать пищу, может подниматься температура. Кроме этого наблюдаются следующие симптомы:
- губа и щека припухшие;
- отечность десны, иногда зуб может шататься;
- увеличение лимфоузлов (подчелюстных);
- хроническая форма заболевания протекает вяло, имеет плохо выраженную клиническую картину.
При этом заболевании наиболее точную картину дает рентгеновский снимок. При лечении детей применяют метод панорамной рентгенографии.
Лечением хронической и острой формы заболевания должен заниматься высококвалифицированный специалист. Первым делом врач обеспечивает отток гноя и очищает корень от воспаленной пульпы. Место воспаление обрабатывается и на неделю устанавливается временная пломба. После повторного рентгена, если воспаление спало, устанавливают пломбу постоянную. Если зуб спасти не удается, чаще всего это происходит, когда слишком узкий канал не позволяет произвести медицинские манипуляции, его придется удалить.
Стоматит
Это заболевание поражает слизистую ротовой полости. Считается, что таким образом иммунная система человека реагирует на неопознанные молекулы. Язвочки образуются по всей ротовой полости.
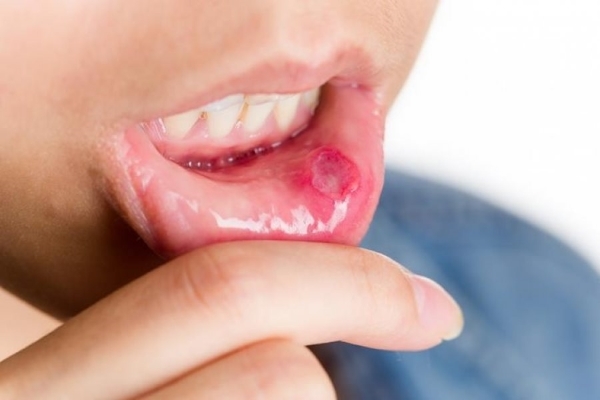
Если на начальном периоде заболевания во рту на слизистой появляются только покраснения и легкая припухлость, то дальше болезнь выражается в появлении полноценных язв. В зависимости от возбудителя, стоматит может быть бактериальным, вирусным, грибковым, лучевым и химическим. Симптомы следующие:
- неглубокие язвы с ровными краями и красным ореолом вокруг, довольно болезненные;
- повышенное слюноотделение;
- при острой форме возможно повышение температуры;
- лимфоузлы увеличены;
- чаще всего язвы появляются на внутренней стороне губ и щек, на нёбе, языке, под языком.
Диагностика заключается только в визуальном осмотре, тестов для диагностирования стоматита на данное время не существует.
Для скорейшего избавления пациента от боли и дискомфорта, применяют комплексное лечение. Оно включает применение следующих средств:
- обезболивающие препараты: Анестезин, Лидокаин, Лидохлор и др.;
- антисептики и противовоспалительные: Холисал, Камистад, Стоматидин, Актовегин;
- противовирусные назначают в зависимости от причины возникновения заболевания. Применяют противогрибковые (гель Миконазол, Микозон, Нистатиновая мазь), противовирусные (к примеру, Ацикловир) и антигистаминные препараты (Фенистил, Цетрин и пр.);
- заживляющие средства, к примеру, заживляющую стоматологическую пасту Солкосерил.
Лечение должен назначать только врач, самолечение запрещено.
Профилактика инфекций
Инфекции десен не только неприятные, часто болезненные заболевания, но и опасные своими осложнениями. Чтобы избежать этого, следует соблюдать всего лишь три основных правила:
Читайте также:


