Инфекционные болезни шувалова дифтерия

Дифтерия - это острое инфекционное заболевание, опасное для жизни. Наиболее восприимчивы к нему дети в возрасте 3–7 лет, в последние годы увеличилась заболеваемость подростков и взрослых.
Дифтерия – это острое инфекционное заболевание, опасное для жизни. Оно протекает в виде острого воспаления верхних дыхательных путей, преимущественно глотки (примерно 90% случаев), носа, кожи в местах ее повреждения, глаз или половых органов.
Основную угрозу, однако, представляет не воспаление, а отравление токсином, который вырабатывает бактерия – возбудитель заболевания, при этом преимущественно поражаются сердечно-сосудистая и нервная системы.
Возбудитель дифтерии и пути заражения
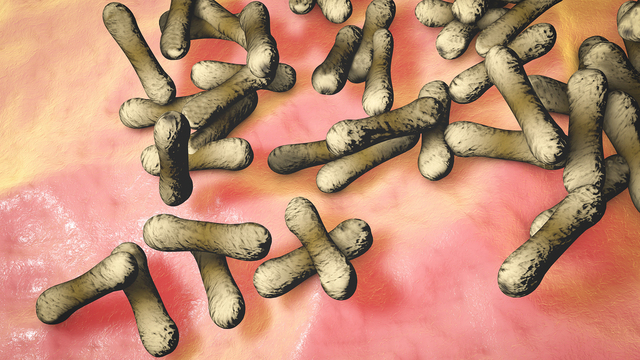
Возбудителем дифтерии являются Corynebacterium diphteriae – грамположительные бактерии в виде палочек с характерными колбовидными утолщениями на концах, которые в мазках располагаются попарно, под углом в виде римской цифры V по отношению друг к другу. Дифтерийные палочки в процессе жизнедеятельности выделяют дифтерийный токсин, фермент нейраминидазу и другие биохимически активные соединения.
Синтез дифтерийного токсина микробными клетками контролируется специальным геном tox. Бактерии могут терять его в процессе жизнедеятельности, утрачивая вместе с ним и свою способность вырабатывать токсин (токсигенность). И, наоборот, изначально нетоксигенные штаммы могут приобретать патогенные свойства, к счастью, это случается крайне редко.
Заболевание передается воздушно-капельным путем от больных дифтерией или от здоровых носителей инфекции, значительно реже – через предметы обихода.
Группа риска
Наиболее восприимчивы к заражению дифтерией дети в возрасте 3–7 лет, но в последние годы увеличилась заболеваемость подростков и взрослых.
Источником инфекции являются больные люди или здоровые носители токсигенных бактерий. Наиболее заразны страдающие дифтерией зева, носа и гортани, так как они активно выделяют возбудителей заболевания с выдыхаемым воздухом. Больные дифтерией глаз, кожи могут распространять инфекцию контактным путем (руки, предметы быта). Здоровые носители бактерий гораздо менее заразны, но отсутствие у них каких-либо внешних признаков их состояния не позволяет контролировать распространение ими инфекции, ведь выявить их можно только случайно в ходе массовых диспансерных обследований. В результате большинство случаев заражения дифтерией обусловлено контактом со здоровыми носителями дифтерийной палочки.
Инкубационный период (время от момента заражения до появления первых признаков заболевания) составляет 2–10 дней.
Дифтерийный токсин
Токсин, вырабатываемый дифтерийной палочкой, состоит из нескольких компонентов. Один из них – фермент гиалуронидаза разрушает гиалуроновую кислоту капилляров и увеличивает их проницаемость, что приводит к выходу из сосудов и пропитыванию окружающих тканей плазмой крови с отложением белка фибриногена. Второй компонент – некротоксин разрушает клетки эпителия с выделением из них фермента тромбокиназы. Тромбокиназа способствует превращению фибриногена в фибрин и образованию на поверхности тканей фибринной пленки. При действии дифтерийного токсина на небные миндалины, которые покрыты несколькими слоями эпителиальных клеток, формируется фибиринная пленка, проникающая вглубь эпителия миндалин и плотно спаянная с ним.
Третий (основной) компонент – собственно токсин способен блокировать процессы клеточного дыхания и синтеза белковых молекул. Наиболее чувствительными к его действию являются капилляры, клетки миокарда и нервные клетки. В результате развивается дистрофия миокарда и инфекционно-токсический миокардит, повреждение капилляров приводит к инфекционно-токсическому шоку, повреждение шванновских клеток (вспомогательные клетки нервной ткани) приводит к демиелинизации нервных волокон (разрушение электроизолирующего слоя миелина с нарушением проведения нервных импульсов по нервным волокнам). Кроме того, дифтерийный токсин вызывает общую интоксикацию организма.
Симптомы и течение
Дифтерия зева обычно начинается с небольшого повышения температуры, незначительной болезненности при глотании, покраснения и отечности миндалин, формированию на них специфического пленчатого налета, увеличения передних верхних шейных лимфатических узлов. Цвет пленок – обычно белый в первые 2–3 дня заболевания, но потом приобретает серый или желтовато-серый цвет. Примерно через неделю заболевание, или заканчивается выздоровлением (легкая форма, как правило, у привитых от дифтерии), или переходит в более тяжелую токсическую форму, обусловленную системным действием дифтерийного токсина.
Токсическая форма дифтерии всегда протекает очень тяжело. Она характеризуется очень высокой температурой тела (39,5-41,0°С), сильными головными болями, сонливостью, апатией. Кожа становится бледной, во рту отмечается сухость, у детей возможна многократная рвота и боль в животе. Отек миндалин становится резко выраженным, может приводить к полному закрытию входа в глотку, распространяется на мягкое и твердое небо, часто также на носоглотку, дыхание затрудняется, голос часто становится гнусавым. Налет распространяется на все ткани ротоглотки. Классическим признаком токсической формы дифтерии зева является отек подкожной клетчатки в области шеи, а иногда и грудной клетки, в результате чего кожа приобретает студнеобразную консистенцию. Передние верхние шейные лимфатические узлы значительно увеличены и болезненны.
Дифтерия носа протекает на фоне нормальной или слегка повышенной температуры тела, интоксикация отсутствует. Из носовых ходов видно серозно-гнойное или кровянисто-гнойное отделяемое. На крыльях носа, щеках, лбу и подбородке появляются участки мокнутия, а затем сухие корочки. Внутри носа видны пленчатые налеты. Патологический процесс может также поражать придаточные пазухи носа. При токсической форме наблюдается отек подкожной клетчатки щек и шеи.
Дифтерия глаза протекает как банальный конъюнктивит и характеризуется умеренной гиперемией и отеком конъюнктивы века, небольшим количеством серозно-гнойного отделяемого из конъюнктивального мешка (катаральная форма). Пленчатая форма проявляется выраженным отеком век, наличием на их конъюнктиве трудно снимаемых пленок серовато-белого цвета. Токсическая форма также сопровождается отеком клетчатки вокруг глазницы.
Дифтерия кожи приводитк длительному не заживлению любых повреждений кожи, гиперемии, на коже присутствует грязно-серый налет, отмечается плотная инфильтрация окружающей кожи.
Диагностика
Диагностику дифтерии проводят на основании данных осмотра больного и результатов анализов. При осмотре за диагноз дифтерия говорят следующие признаки: наличие характерных пленок, а также затруднение дыхания и свистящий шум на вдохе, не характерные для ангины, лающий кашель. Диагноз дифтерии по характерным клиническим признакам при заболевании, протекающем в легкой форме, поставить сложнее.
Общий анализ крови – признаки острого воспалительного процесса.
Исследования мазка под микроскопом (бактериоскопия) – выявление имеющих характерный вид бактерий Corynebacterium diphteriae.
Бактериологическое исследование – посев биологического материала на специальную питательную среду и культивирование колоний микроорганизмов.
Определение уровня (титра) антитоксических антител (высокий титр – 0,05 МЕ/мл и выше позволяет исключить дифтерию).
Серологическое исследование – определение специфических антител в сыворотке крови с помощью методов РПГА, ИФА и др.
Дифтерию зева нужно дифференцировать от острого тонзиллита (фолликулярная и лакунарная формы), ангины Симановского-Венсана (грибковое поражение), сифилитической ангины, ложнопленочной ангины при инфекционном мононуклеозе, паратонзиллярным абсцессом, эпидемическим паротитом, лейкозом. У детей необходимо отвести диагноз ложного крупа.
Лечение
Всех заболевших дифтерией, вне зависимости от тяжести состояния, необходимо госпитализировать в инфекционную больницу.
Лечение состоит в следующем:
Диета – витаминизированная, калорийная, прошедшая тщательную кулинарную обработку еда.
Этиотропная терапия (то есть направленная на устранение причины заболевания) – введение противодифтерийной сыворотки (ПДС), доза и количество раз введения зависят от тяжести и формы заболевания. При легкой форме ПДС вводится однократно внутримышечно в дозе 20–40 тыс. МЕ, при среднетяжелой форме – 50–80 тыс. МЕ однократно или, при необходимости, повторно в той же дозе через 24 часа. При лечении тяжелой формы заболевания суммарная доза увеличивается до 90–120 тыс. МЕ или даже до 150 тыс. МЕ (инфекционно-токсический шок, ДВС-синдром). При этом 2/3 дозы вводится сразу, и в течение первых суток госпитализации должно быть введено 3/4 суммарной дозы.
Антибиотики: при легких формах – эритромицин, рифампицин внутрь, при среднетяжелых и тяжелых формах – инъекционное введение пенициллинов или цефалоспоринов. Продолжительность курса – 10–14 дней. Антибиотики не влияют на дифтерийный токсин, но уменьшают количество бактерий, его вырабатывающих.
Местное лечение – полоскания и орошения дезинфицирующими растворами.
Дезинтоксикационная терапия – глюкозо-солевыми растворами с учетом суточной потребности в жидкости и ее потерь (среднетяжелая и тяжелая форма).
Глюкокортикостероиды – при среднетяжелой и тяжелой формах.
Лечение бактерионосителей проводят антибиотиками: тетрациклины (дети старше 9 лет), эритромицин, цефалоспорины на фоне общеукрепляющей терапии и устранения хронических очагов инфекции.
Осложнения
Среди наиболее серьезных осложненийдифтерии на сердечно-сосудистую систему можно выделить миокардиты, нарушения сердечного ритма.
Неврологические осложнения дифтерии обусловлены поражением различных черепных и периферических нервов и проявляются параличом аккомодации, косоглазием, парезами конечностей, а в более тяжелых случаях параличом дыхательных мышц и мышц диафрагмы.
Вторичными осложнениями дифтерии являются такие тяжелые патологические состояния как острые нарушения мозгового кровообращения (тромбозы, эмболия), метаболическая энцефалопатия, отек головного мозга, токсические поражения почек, дифтерийный гепатит, а также инфекционно-токсический шок и ДВС-синдром (синдром дессиминированного внутрисосудистого свертывания – тяжелое нарушение системы свертывания крови). Токсическая форма дифтерии может приводить к острой почечной, сердечно-сосудистой, дыхательной или полиорганнной недостаточности.
Неспецифическими осложнениями дифтерии являются паратонзиллярный абсцесс, отит, пневмония.
Вакцинация
Вакцинация от дифтерии проводится анатоксином, то есть инактивированным токсином. В ответ на его введение в организме образуются антитела не к Corynebacterium diphteriae, а к дифтерийному токсину.
Согласно российскому прививочному календарю, вакцинация детей в возрасте до года проводится в 3, 4–5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 7 лет, третья – в 14. Взрослые должны ревакцинироваться от столбняка и дифтерии каждые 10 лет.
АРВТ – антиретровирусная терапия
БВО – быстрый вирусологический ответ
ВААРТ – высокоактивная антиретровирусная терапия
ВГВ – вирусный гепатит В
ВГС – вирусный гепатит С
ВЗВ – варицелла-зостер вирус
ВИЧ – вирус иммунодефицита человека
ВИЭФ – встречный иммуноэлектрофорез
ВОЗ – Всемирная организация здравоохранения
ВПГ (HSV) – вирус простого герпеса
ВЭБ (EBV) – вирус Эпштейна – Барр
ГЛПС – геморрагическая лихорадка с почечным синдромом
ГЦК – гепатоцеллюлярная карцинома
ДВС – диссеминированное внутрисосудистое свертывание
ДНК – дезоксирибонуклеиновая кислота
ЖКТ – желудочно-кишечный тракт
ИВЛ – искусственная вентиляция легких
ИПППП – инфекции, передающиеся преимущественно половым путем
ИТШ – инфекционно-токсический шок
ИФА – иммуноферментный анализ
МЕ – международные единицы
МКБ-10 – Международная классификация болезней 10-го пересмотра
ОВГ – острый вирусный гепатит
ОКИ – острые кишечные инфекции
ООН – Организация Объединенных Наций
ОРВИ – острые респираторные вирусные инфекции
ОТ-ПЦР – ПЦР с обратной транскрипцией (RT-PCR)
ОЦК – объем циркулирующей крови
ПКПЭ – прогрессирующий краснушный панэнцефалит
ПРОИН – протеиноподобная инфекционная частица
ПСПЭ – подострый склерозирующий панэнцефалит
ПТИ – пищевая токсикоинфекция
ПЦР – полимеразная цепная реакция
РАЛ – реакция агглютинации латекса
РИА – радиоиммунный анализ
РИФ – реакция иммунофлюоресценции
РНГА – реакция непрямой гемагглютинации
РНК – рибонуклеиновая кислота
РПГА – реакция пассивной гемагглютинации
РС-вирус – респираторно-синцитиальный вирус
СВО – стойкий вирусологический ответ
СМФ – система мононуклеарных фагоцитов
СОЭ – скорость оседания эритроцитов
СПИД – синдром приобретенного иммунодефицита
ТОРС – тяжелый острый респираторный синдром
ФНО – фактор некроза опухоли
ХВГ – хронический вирусный гепатит
ХГ – хронический гепатит
ХГВ – хронический гепатит В
ХГС – хронический гепатит С
ЦМВ (CMV) – цитомегаловирус
ЦНС – центральная нервная система
ЦП – цирроз печени
ЭИКП – энтероинвазивные кишечные палочки
ЭПКП – энтеропатогенные кишечные палочки
ЭТКП – энтеротоксигенные кишечные палочки
Anti-HBcor – антитела к cor-антигену вируса гепатита В
Anti-HBs – антитела к поверхностному антигену
Anti-HCV – антитела к вирусу гепатита С
Anti-NS – антитела к неструктурным протеинам
CD – дифференцировочный антиген на мембране иммунокомпетентных клеток
CDC – центр контроля заболеваний (Атланта, США)
DNA HBV – ДНК вируса гепатита В
H1N1 – вирус свиного гриппа
HBsAg – поверхностный антиген вируса гепатита В
HBV – вирус гепатита В
HCV – вирус гепатита С
HHV – вирусы человека группы Herpesviridae
МАС – Mycobacterium avium complex
MERS-СоV – Middle East Respiratory Syndrome (средневосточный респираторный синдром коронавирус)
pH – величина, характеризующая концентрацию ионов водорода, равна отрицательному десятичному логарифму концентрации ионов водорода
SARS – Severe acute respiratory syndrome (тяжелый острый респираторный синдром)
Знание некоторых принципов легко возмещает незнание некоторых фактов.
К сожалению, ведущего автора учебника уже нет среди нас (академик РАМН, профессор Е. П. Шувалова скончалась в 2003 г.). Тем не менее, поскольку общая структура учебника аналогична последнему изданному при ее жизни варианту (2001 г.), мы сочли необходимым оставить Е. П. Шувалову в качестве первого автора в знак уважения к учителю и признания ее заслуг в подготовке данного учебника, первое издание которого вышло в 1976 г.

Рис. 1.Кристоф Вильгельм Гуфеланд
Некогда опустошительные инфекции сегодня не столь драматичны, как, к примеру, в Средние века в мире или во время Гражданской войны в России, когда на долю инфекционных болезней приходилось 70 % всей смертности и в основном люди умирали от острых инфекций. В наши дни более чем на 90 % сокращена заболеваемость столбняком, корью, коклюшем, дифтерией и полиомиелитом. Усилиями системы здравоохранения достигнуты впечатляющие результаты: число смертных случаев от кори во всем мире уменьшилось с 2,5 млн в 1983 г. до 1,1 млн в 1992 г., от полиомиелита за тот же период – с 360 до 140 тыс. случаев.
Тем не менее инфекционные болезни остаются по сей день одной из ведущих проблем медицины, в значительной степени определяя здоровье людей, продолжительность жизни и причины смерти.
Инфекции занимают второе-третье место среди прочих болезней населения планеты. Человечеству удалось научиться управлять многими старыми эпидемиями, но на смену им пришли новые. В развивающихся жарких странах, например, от широко распространенных инфекционных болезней органов дыхания, кишечника, вызванных вирусами и бактериями, ежегодно погибает более 10 млн людей. Большинство смертных случаев наблюдается среди детей.
В новое тысячелетие мир вступил в условиях продолжающейся пандемии ВИЧ-инфекции, повсеместного роста заболеваемости туберкулезом, малярией и болезней, передающихся половым путем. Но ведущей проблемой по-прежнему остаются острые респираторные вирусные инфекции (табл. 1), на долю которых приходится около 90 % всех острых инфекционных больных.
Инфекционная заболеваемость населения России (на 100 000 населения)

Примечание: ОКИ – острые кишечные инфекции, ХВГ – хронический вирусный гепатит.
Второе место занимают острые кишечные инфекции, которые переносят ежегодно более 1 (из 7) млрд человек, вирусные гепатиты В и С. По оценкам, в мире ежегодно происходит 1,4 млн случаев заболевания гепатитом А, от гепатитов B и C погибает около 1,5 млн человек.
В новом столетии человечество планеты столкнулось с появлением двух необычных вирусов: инфекции птичьего гриппа А (H7N9) и нового коронавируса, названного средневосточный респираторный синдром коронавирус (MERS-CoV). Обращает на себя внимание необычная ситуация планетарного уровня – появление этих двух неродственных вирусов, обладающих высокой патогенностью. Оба вируса обладают высочайшим потенциалом к эволюции и распространению. Первые лабораторно подтвержденные случаи зафиксированы весной 2012 г., среди заболевших большинство (79 %) – мужчины в возрасте 24 – 94 лет (в среднем 56), половина больных умерла. В клинике, обусловленной и вирусом гриппа H7N9, и MERS-CoV, превалирует симптоматика респираторной инфекции от средней тяжести до тяжелой пневмонии. У иммуносупрессированных пациентов доминирует атипичная симптоматика.
При заболевании MERS-СoV часто возникает ситуация, когда больному надо спасать жизнь. При этом отсутствуют разработанные принципы терапии больных, нет одобренной вирус-специфической терапии. Мировая медицинская общественность оказалась неподготовлена в достаточной мере к возникшей ситуации. Как отметила на ежегодном собрании ВОЗ в Женеве глава ВОЗ доктор Маргарет Чан (Margaret Chan), медики планеты еще мало знают о MERS-СoV, а сам он прогрессивно приобретает значимость. Ученые не знают, в какой точке земного шара находится природный резервуар вируса. Не знают, как именно происходит заражение им людей. Пока нет ответов на эти вопросы, медицина не предложит ничего для профилактики заболевания. Поэтому ООН считает MERS-CoV угрозой всему человеческому роду.
Среди десяти заболеваний, являющихся основными причинами смерти, семь имеют инфекционную природу. Каждый второй больной, обращающийся к врачу, – это инфекционный больной, а среди пациентов участкового педиатра 70 % – дети, страдающие болезнями инфекционной природы. По данным ВОЗ, около 33 % людей умирает от инфекционных болезней. На долю инфекционных и паразитарных болезней в развивающихся странах приходится 43 % из общего числа вновь заболевших.
Согласно данным В. П. Сергиева (2007), в структуре причин заболеваемости, смертности и инвалидизации населения планеты важная роль принадлежит гельминтозам и протозоозам (табл. 2).
Число больных, умерших и инвалидов в мире ежегодно (Сергиев В. П., 2007)

В России около 1 млн жителей страдает ВИЧ-инфекцией, 5 млн человек больны хроническим гепатитом B и около 3 млн – хроническим гепатитом C. На лиц возрастной группы 18 – 39 лет, страдающих хроническими гепатитами В и С, приходится до 85 % от общего числа больных. В 2010 г. впервые зарегистрировано 76 тыс. больных хроническими вирусными гепатитами, столько же в 2011 г. При этом, по оценкам, соотношение зарегистрированных форм к скрытым составляет при гепатите В 1: 2,2 и при гепатите С – 1: 5,0.
Инфекционные болезни – заболевания, вызываемые болезнетворными микроорганизмами (и инфекционными белками – прионами), которые передаются от зараженного человека или животного (птиц, насекомых) здоровому. У каждой инфекционной болезни есть свой возбудитель. Раздел клинической медицины, изучающий инфекционные болезни, включает этиологию, механизмы развития, клинику, методы распознавания, лечения и прогноза, а также их профилактики.
Все инфекционные болезни имеют возбудителя, но не все заболевания, в развитии которых участвуют микроорганизмы, являются, строго говоря, инфекционными. Так, в развитии острого холецистита, панкреатита, аппендицита и многих других заболеваний играют свою роль и микроорганизмы. Больные с такой патологией не являются источником болезни для других людей (от ср. – век. лат. infectio – заражение), т. е. отсутствует контагиозность. Подобные болезни не являются инфекционными.
Развиваются инфекционные болезни при наличии трех компонентов:
– источника возбудителей инфекции (зараженный человек или животное);
– факторов, обеспечивающих передачу возбудителей от зараженного организма здоровому;
– восприимчивых к инфекции людей.
При этом инфекционная болезнь чаще развивается через часы или дни от момента инфицирования человека, но может развиться и спустя месяцы или даже годы. Последнее характерно для медленных инфекций.
Инфекционный процесс имеет фазовое течение, выделяют 3 его стадии:
– взаимодействие микроорганизма с эпителием;
– преодоление гуморальных и клеточных факторов защиты организма;
Формы взаимодействия инфекционного агента с организмом человека могут быть различными и зависят от условий инфицирования, биологических свойств возбудителя и особенностей макроорганизма (восприимчивость, степень неспецифической и специфической защиты). Описано несколько форм указанного взаимодействия, не все из них изучены в достаточной мере, относительно некоторых в литературе еще не сформировалось окончательного мнения.
Возможны три вида сосуществования микро– и макроорганизмов:
– симбиоз – сосуществование микроба и макроорганизма в интересах каждого (например, кишечная палочка в кишечнике человека);
– комменсализм – (от франц. сommensal – сотрапезник), при котором микроб и макроорганизм не оказывают взаимного влияния друг на друга;
– паразитизм – жизнь микроба за счет макроорганизма, что сопровождается развитием инфекционной болезни.
Об относительной специфичности инфекционных болезней свидетельствует и тот факт, что весьма сходные инфекционные заболевания могут вызвать разные возбудители (сепсис) и, напротив, один возбудитель (стрептококк) может вызывать разные болезни (скарлатина, рожа, ангина).
К инфекционным болезням традиционно относят также заболевания, вызываемые не живым возбудителем, а продуктами его жизнедеятельности, накопленными вне макроорганизма (например, в пищевых продуктах). При этом инфекционный процесс, как правило, не развивается, а наблюдается лишь интоксикация. В то же время наличие этиологического агента, формирование иммунитета (антитоксического) и возможность развития инфекционного процесса позволяют относить эти заболевания к инфекционным (например, ботулизм).
Многие факторы влияют на течение и исход инфекционного заболевания. Например, госпитально-ассоциированные инфекционные болезни отличаются от приобретенных вне больницы. Поэтому различают инфекционные болезни:
– обусловленные внутрибольничной инфекцией;
– приобретенные в быту.
В зависимости от вида возбудителей, вызывающих болезни, выделяют бактериозы (их вызывают бактерии, например, брюшной тиф), отравления бактериальными токсинами (ботулизм), вирусные болезни (грипп, вирусный гепатит), риккетсиозы (сыпной тиф), микоплазмозы (урогенитальный микоплазмоз), хламидиозы (трахома, орнитоз), протозойные болезни (малярия, токсоплазмоз), микозы (грибковые заболевания) и гельминтозы.
Возбудители инфекционных болезней в большинстве случаев – микроорганизмы. В 1822 г. Роберт Кох впервые сформулировал знаменитые постулаты доказательства связи микроорганизма и болезни:
– микроорганизм обнаруживается в каждом отдельном случае конкретной болезни при соответствующих патологических изменениях и клинической картине;
– микроорганизм не выявляется при других болезнях;
– при введении здоровому человеку или животному микроорганизма, выделенного от больного и полученного в чистой культуре, развивается типичная картина болезни.
Таксономически возбудителей инфекционных болезней делят на царства вирусов, прокариот и эукариот (табл. 3).
В зависимости от того, где обитает и размножается возбудитель, различают:
– облигатные внутриклеточные микроорганизмы;
– факультативные внутриклеточные микроорганизмы;
Классификация возбудителей и название групп болезней человека

К облигатным патогенам относятся прионы, вирусы, риккетсии и хламидии. Они требуют для роста и размножения продукты метаболического аппарата клеток хозяина, инфицируют, как правило, паренхиматозные клетки. Размножаясь внутриклеточно, вирусы, риккетсии и хламидии вызывают: некроз, дистрофические изменения клеток, формирование внутриклеточных включений, формирование гигантских клеток.
К внеклеточным патогенам относят бактерии, грибы, за исключением одноклеточных паразитов. Внеклеточные организмы могут расти и размножаться на искусственных питательных средах. Внеклеточные организмы ведут к повреждению клеток несколькими путями: ферментативное повреждение, развитие локального васкулита, продукция дистанционно действующих эндо– и экзотоксинов.
Большинство патогенных микроорганизмов составляют виды, приспособившиеся в процессе эволюции к паразитизму в условиях организма хозяина и вызывающие различные заболевания. Переход от свободного жизнеобитания к паразитизму сопровождается частичной потерей метаболической активности, хотя большинство патогенных бактерий не утратили способности синтезировать необходимые питательные вещества из неживых субстратов и, следовательно, могут расти на питательных средах, что положено в основу большинства методик микробиологической диагностики. Как крайнюю степень следует рассматривать облигатный внутриклеточный паразитизм, например у хламидий, риккетсий и вирусов, лишенных способности к росту вне клеток организма-хозяина.
Согласно современным представлениям, эволюция идет через мутации, опосредованные вирусами. На клеточном уровне все живые организмы – мутанты и другими быть не могут, поскольку и эволюционный прогресс это не что иное, как процесс изменения генетической структуры популяций в сторону увеличения разнообразия форм и их лучшего приспособления к условиям окружающей среды.
Отмечая космическую миссию вирусов – важность их в эволюции, в том числе и человека, надо помнить, что в повседневной жизни вместе с позитивным эффектом вирусы несут потенциальную опасность. Достаточно сказать о вирусах гепатита В и С, клещевого энцефалита, геморрагических лихорадок, ВИЧ в настоящем, натуральной оспы в прошлом. Сегодня вирусные инфекции – это одна из многочисленных групп инфекционных болезней, разнообразных по клиническому течению и морфологии. Вирусы обладают высокой контагиозностью и способны вызвать эпидемии и пандемии. Тенденции современной инфекционной патологии – снижение удельного веса бактериальных инфекций и рост вирусных.
Продолжаем наш рассказ об одной из самых знаковых болезней в истории человечества - дифтерии, погубившей множество людей - в том числе и сестру последней русской императрицы (о ней самой мы тоже писали тут и тут). В первой части истории мы рассказали о том, как обстояло дело с дифтерией в добактериальную эпоху. Теперь же расскажем, как человечество боролось с этим страшным недугом, кому болезнь принесла Нобелевскую премию, а кому не повезло.

Corynebacterium diphtheriae
Вообще, раз уж мы начали говорить о медицинской литературе (см. первую часть), надо сказать, в 1870-1890-е годы дифтерия была звездой медицины. По данным Index Medicus, в 1892 году один процент (!) всей медицинской литературы мира был посвящен дифтерии. Ровно в сто раз больше, чем в 1982 году.
Часто пишут, что первый ход в длинной и запутанной партии человечества против дифтерии сделал немецкий бактериолог Фридрих Лёффлер, первооткрыватель возбудителя сапа. В 1884 году он сумел открыть бактерии, вызывающие дифтерию — палочки Corynebacterium diphtheriae. На самом деле, это не так, и не зря другое название бактерии – бацилла Клебса-Лёффлера. Еще за год до своего соотечественника в дифтеритных пленках бактерию обнаружил другой выдающийся немец, Эдвин Клебс (в настоящей микробиологической номенклатуре он оставил свое имя роду бактерий клебсиелл, названных в его честь и вызывающих разные болезни – от пневмонии до цистита).

Эдвин Клебс
Этот человек вообще умудрялся делать многое до того, как это повторят другие ученые и станут известными благодаря повторению. Так, Клебс описал в 1884 году акромегалию за два года до Пьера Мари, за четверть века до экспериментов Ильи Мечникова и Эмиля Ру показал в опытах по инокуляции шимпанзе заразность сифилиса, за девять лет до Коха научился культивировать бактерии… Так и тут. Тогда, правда, открытую бациллу называли иначе: в текстах конца XIX века можно встретить Microsporon diphtheriticum, Bacillus diphtheriae, и Mycobacterium diphtheria.

Фридрих Лёффлер
Хотя не нужно думать, что Лёффлер здесь совсем ни при чем. Это тоже был выдающийся человек, сделавший очень много для изучения микробов, борьбы с ними и использованию их на благо человека. Кроме того, что Фридрих Лёффлер открыл возбудителя сапа, он открыт возбудителя чумы свиней и бациллу рожистого воспаления, в 1897 году он вместе с Паулем Фрошем открыл возбудителя ящура – первый вирус животных. А в 1891 году он открыл вирус тифа мышей и использовал его как бактериологическое оружие против набегов грызунов.
Так вот, именно Лёффлер первым выделил бактерию дифтерии в чистом виде и смог культивировать ее для дальнейших исследований: ведь в пленках с гортани больных было полно и других бактерий, обитающих в норме на слизистой горла. И именно Лёффлер именно на бацилле дифтерии и морской свинке показал правоту так называемых четырех постулатов Коха:
· Микроорганизм постоянно встречается в организме больных людей (или животных) и отсутствует у здоровых;
· Микроорганизм должен быть изолирован от больного человека (или животного) и его штамм должен быть выращен в чистой культуре;
· При заражении чистой культурой микроорганизма здоровый человек (или животное) заболевает;
· Микроорганизм должен быть повторно изолирован от экспериментально заражённого человека (или животного).
Если эти четыре постулата верны, можно считать доказанным, что именно этот микроорганизм и вызывает болезнь. Сейчас эти постулаты, доложенные Кохом на международном конгрессе в Берлине в 1890 году, носят название постулатов Коха-Генле, поскольку они базировались на идеях полувековой давности, обнародованных еще в 1840 году учителем Коха, патологом Якобом Генле, которому тогда был всего 31 год. Добавим, что первоначально Кох говорил о трех первых постулатах, о которых говорят как о триаде Коха.

Якоб Генле
Впрочем, следующий шаг в победе над заболеванием был сделан в стороне от микробиологии. И история его начинается еще в 1858 году, в Париже. Как мы помним, чаще всего дети при дифтерии умирают, потому что задыхаются. Воспаление дыхательных путей, стеноз гортани, одним словом – круп. Да, уже тогда была трахеотомия, но мало кто мог ее сделать вовремя. Как справиться с этим без трахеотомии, задумался парижский педиатр Эжен Бушут, который потом прославится изобретением офтальмоскопии.

Эжен Бушут
18 сентября 1858 года он представил Академии наук свой доклад с результатами применения расширителя сжавшейся гортани небольшой трубкой. Так в мир вошло интубирование (см. доктора Хауса). Однако Академия отказала в поддержке, коллеги, как водится, травили и критиковали врача – и он махнул рукой на интубацию и переключился на другие темы, благо в медицине их было всегда много. Дети продолжали гибнуть, взрослые тоже, и ждать пришлось еще 27 лет.

Инициативу перехватил американец, посвятивший всю свою жизнь педиатрии и хирургии, Джозеф О`Двайер, который представил метод интубации 2 июня 1885 года. По счастью, в Нью-Йорке не было чванливых французских академиков и метод победоносно зашагал по миру. Кстати, чуть позже методику интубации (с подробным расположением врача и маленького пациента на коленях у медсестры) распишет Антуан Марфан, про синдром имени которого вы можете прочитать в нашем блоге.

А вот теперь настало время ученика Пастера Эмиля Ру. Именно он сумел доказать, что, во-первых, дифтерийная палочка действительно вызывает болезнь, но все смертельные последствия дифтерии вызваны не самой бактерией, а вырабатываемым ею токсином. Во-вторых, Ру показал, что для того, чтобы выделить достаточное количество токсина, бактерии требуется время (именно поэтому все первые опыты в попытках выделить токсин из зараженных дифтерией морских свинок были неудачны). И именно Ру сумел выделить этот токсин и впрыскиванием его морской свинке получить тот же эффект, что и от дифтерийной палочки. Три статьи с одинаковым названием Contributions à l'étude de la diphtheria, опубликованные в 1888−1890 годах в Annales de l’Institut Pasteur, стали этапными в медицине. Нужно сказать, что вместе с Ру это продемонстрировал еще один врач, которого до сих пор добрым словом вспоминают во… Вьетнаме, потому что именно Александр Йерсен провел последние 40 лет своей жизни во Вьетнаме, сделал много и для организации здравоохранения, и для Ханойского университета. А еще он был первооткрывателем Yersinia pestis - возбудителя чумы, кто не помнит.

Александр Йерсен

Адольф Эмиль фон Беринг

Вместе с японским коллегой Сибасабуро Китасато (он не стал нобелевским лауреатом, но стал первооткрывателем возбудителя чумы – также читайте соответствующую главу), с которым он работал в Институте гигиены Роберта Коха, Беринг выяснил, что если сыворотку крови перенесших дифтерию и выздоровевших морских свинок ввести заболевшим животным, те выздоравливают. Значит, в крови переболевших появляется какой-то антитоксин, который нейтрализует токсин дифтеритной палочки. Это случилось в 1890 году.
Кстати, любопытный факт. Сейчас, благодаря вакцине АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина), на слуху сочетание двух заболеваний – дифтерии и столбняка. Но мало кто знает, что и в борьбу со столбняком Беринг внес свой вклад. В университете Марбурга Беринг работал в одном здании с Хансом Хорстом Мейером (соавтором теории Мейера — Овертона, по которой рассчитывается развитие наркоза, и замечательным фармакологом), и именно Беринг привлек Мейера к изучению действия токсина столбняка, что в итоге привело и к созданию антистолбнячной сыворотки.
Рождественской ночью 1890/91 года безнадежно больные дети получили первую сыворотку. Многие были спасены, успех был оглушительным, вслед за Берингом Ру вместе с Огюстом Шаллу начал эксперименты по сывороточной терапии на 300 больных детях в Некеровской детской больнице…

Огюст Шаллу

Уильям Холлок Парк
Постнобелевский период: вакцина

Клеменс Пирке
Однако способа вакцинировать дифтерию пока что не находилось. И здесь настала пора поставить последнюю важную точку в борьбе с болезнью. Это сделал француз Гастон Рамон, кстати, по забавному стечению обстоятельств – муж внучатой племянницы Эмиля Ру, Марты Момон. Кстати, ко дню свадьбы – в 1917 году, знаменитый дедушка был еще вполне активным ученым.

В 1923 году Рамон сделал замечательное открытие: оказалось, что если обработать дифтерийный токсин формальдегидом, он теряет большую часть токсических свойств и его можно без опаски вводить человеку. Болезнь не наступает, а антитела к дифтерийному токсину появляются. То же самое, как показал Рамон, верно и для столбняка. Принципы получения дифтерийного и столбнячного анатоксинов используются и поныне, почти сто лет спустя. Удивительно, но почему-то открытию Рамона уделяют гораздо меньше места, чем работам Беринга. Хотя еще неизвестно, какое из открытий спасло больше жизней.
Вакцина постепенно улучшалась, сыворотка для терапии тоже. Тем не менее, заболевание дифтерией все еще оставалось опасным: в межвоенные десятилетия в среднем в США, например, в год заболевало от ста до двухсот тысяч человек, а погибало 13-15 тысяч. То есть около 10 процентов.
К счастью, именно во Вторую мировую войну началось массовое производство антибиотиков, которые стали эффективным способом лечения дифтерии (правда, сейчас против этой болезни назначают не пенициллин, а его разновидность, бензилпенициллин и эритромицин).
И вот, в 1949 году медициной всего мира была принята на вооружение знаменитая АКДС: адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Взвесь убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов (анатоксином называют препарат из бактериального токсина, который сам по себе не имеет явных токсических свойств, но дает возможность крови выработать антитела).
С 1974 года Всемирной организацией здравоохранения она включена в расширенную программу иммунизации для развитых стран. Болеть дифтерией стали гораздо, гораздо меньше. Однако…
Хорошо известно, что непривитые дети в странах, где вакцинация поставлена на хороший уровень, не болеют потому, что существует коллективный иммунитет. Однако стоит набраться критической массе… Так случилось с дифтерией после распада СССР. Контроль за прививками ослаб, чувство свободы создавало ощущение, что законы эпидемиологии уже не действуют, и страны бывшего СССР в 1994 году захлестнула новая эпидемия дифтерии. Началось все на излете перестройки – даже в России заболеваемость увеличилась с 0.4 случаев на 100 000 человек в 1989 году (839 заболевших) до 26,6 в 1994 году. В тот год в стране заболело почти 40 тысяч человек, а всего в бывшем СССР – почти 50 тысяч, из которых умерло 1746 человек. При этом если в России умирало 2,8% заболевших, то, например, в Литве и Таджикистане – 23 процента. Врачи просто забыли, как лечить дифтерию!
К счастью, сейчас в нашей стране вроде бы удалось взять под контроль эту болезнь, однако антипрививочники вносят весомый вклад в разрушение иммунитета. Поэтому прежде чем отказаться от вакцинации своего ребенка, подумайте о цифрах, которые мы привели абзацем выше.
Читайте также:


