Инфекционные и венерические заболевания и роды
Венерические болезни у беременных
Pregnancy and STD
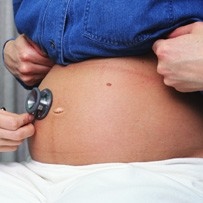
Какие особенности течения половых инфекций у беременных
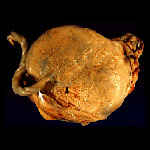
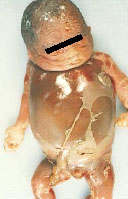
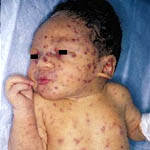
В целом инфицирование и течение половых инфекций у беременных происходит также как и у неберменных женщин.Также ничем не отличаются проявления ЗППП у беременных и не беременных женщин.Заболевания,передаваемые половым путем довольно часто встречаются среди беременных женщин.Национальный центр по предупреждению заболеваний приводит такие цифры: предположительно ежегодно в США встречаются у беременных до 800 000 случаев бактериального вагиноза,800 000 аногенитального герпеса,до 200 000 урогенитального хламидиоза,80 000 урогенитального трихомониаза,40 000 гонококковой инфекции,до 40 000 гепатита В,8000 ВИЧ инфекции и до 8000 случаев сифилиса.
 |
 |