Инфекционные заболевания в пмр
Пузырно-мочеточниковый рефлюкс (ПМР) – процесс патологического заброса мочи из мочевого пузыря обратно по мочеточникам в лоханки и чашечки почек. Вызван недостаточностью клапанного механизма мочевых путей. Приводит к учащению воспалительных процессов, повышению почечного давления, нарушению структуры почечной ткани, гибели нефронов с последующим нефросклерозом и высоким риском почечной недостаточности.
Общие сведения
ПМР можно встретить примерно у каждого сотого урологического пациента. Согласно статистике, заболевание чаще проявляется в детском возрасте:
- 60% – дети 0–12 месяцев;
- 25% – 1–3 лет;
- 10-15% – 4–12 лет.
Для более старшего возраста (в том числе для взрослых) показатель составляет не более 4-5 %. В 35-60% случаев ПМР является сопутствующим заболеванием при острых и хронических инфекциях мочевых путей.
Патогенез
В норме анатомия пузырно-мочеточникового соединения исключает возможность обратного тока мочи. Острый угол впадения мочеточников и наличие гладких циркуляторных мышц, выполняющих роль сфинктера, создают надежную антирефлюксную защиту. При нарушении структуры или снижении функциональности гладкомышечного аппарата защита падает, и внутрипузырное давление легко преодолевает барьер уретро-везикулярного соустья, выбрасывая мочу в верхние мочевые пути.
Причины
Основные причины аномальной уродинамики:
Справка! Формирование мышечной ткани мочевыводящих путей происходит в период с 15 по 20 неделю внутриутробного развития. Если в этот процесс вмешиваются неблагоприятные факторы в виде генетических программ, внешних или внутренних физико-химических факторов, уже на 21—24 неделе у плода могут проявиться различные аномалии. Все они выявляются в первые годы после рождения ребенка. У взрослых людей ПМР встречается крайне редко и является следствием травм, хронических воспалений и неблагоприятных условий жизни
Классификация
По механизму действия ПМР может быть:
- пассивным – заброс мочи происходит при наполнении мочевого пузыря;
- активным – наблюдается при мочеиспускании;
- смешанным, или пассивно-активным.
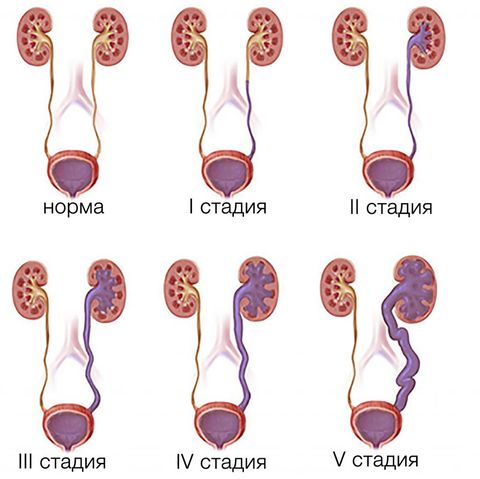
Вне зависимости от причины развития патологии, у ПМР выделяют 5 стадий заболевания:
- 1 стадия: рефлюкс мочи не далее мочеточников, деформация структур не наблюдается;
- 2 стадия: рефлюкс доходит до почек, деформация структур не наблюдается;
- 3 стадия: ПМР с признаками расширения лоханок и чашечек;
- 4 стадия: наличие умеренных признаков расширения в структуре мочеточников, лоханок и чашечек;
- 5 стадия: выраженное расширение всех структур с деформацией канала мочеточника и признаками дисфункции нефронов.
Симптомы ПМР
ПМР лишен характерной клинической картины. Особенно сложно диагностировать заболевание на ранних стадиях, когда симптомы полностью отсутствуют. Основные признаки формируются на 3-й стадии болезни и во многом схожи с симптомами воспалительных патологий. У маленьких детей проявляется по типу пиелонефрита. У детей старшего возраста и взрослых общий симптомокомплекс выглядит следующим образом:
- дискомфорт и боль в области почек при мочеиспускании;
- постоянное ощущение расширения в мочевом пузыре;
- проблемы с мочеиспусканием – частые позывы, прерывистая струя, застой мочи;
- отеки тканей;
- повышенное артериальное давление;
- головная боль, общее ухудшение самочувствия.
Методы диагностики
Основной метод диагностики ПМР – микционная цистография. Она подтверждает факт деформации коллекторной системы почек и мочеточников, определяет форму рефлюкса и степень развития патологии. Дополнительные методы:
- экскреторная урография – определяет тонус верхних мочевых путей;
- УЗИ – выявляет наличие склеротических изменений в тканях;
- цистоскопия – проводится при дифференциальной диагностике для исключения цистита;
- урофлоуметрия и цистометрия – необходима для исследования уродинамики в нижних мочевых путях;
- радиоизотопное обследование – для оценки функциональной активности почек.
Дополнительно врач назначает ряд лабораторных тестов для выявления причины заболевания: общий и биохимический анализ мочи, общий анализ крови, бакпосев, тест на ферменты, иммунограмму и др.
Как проходит лечение
В зависимости от причины и стадии заболевания, задействуют консервативные или хирургические методы. Безоперационное воздействие медикаментами и физиотерапией успешно восстанавливает уродинамику в 60—70% случаев ПМР на 1–3 стадии заболевания. К хирургии в обязательном порядке прибегают при лечении 4–5 стадии патологии, при врожденных аномалиях мочевыводящих путей, а также при отсутствии положительной динамики от консервативной терапии.
Длительность медикаментозно-физиотерапевтического лечения составляет в среднем 6–12 месяцев. Для профилактики рецидивов назначаются курсы фитотерапии. Медикаментозная терапия:
- антибиотики (с учетом чувствительности возбудителя);
- уросептики (нитрофураны, хинолоны, сульфаниламиды), в том числе для внутрипузырных инсталляций;
- противовоспалительные средства, в том числе мембраностабилизирующие препараты;
- иммуностимуляторы;
- витамины и минеральные комплексы;
- средства для профилактики рубцевания почечной ткани.
Наибольшую сложность представляет лечение функциональных расстройств нейрогенной природы. В этом случае большое внимание уделяют методам физиотерапии. Среди них:
- электрофорез;
- ультразвуковое воздействие на область мочевого пузыря;
- электростимуляция;
- рефлексотерапия.
Главный смысл любых антирефлюксных операций заключается в удлинении внутрипузырного участка мочеточника путем создания искусственного подслизистого тоннеля или смещении положения их отверстий. Хирургическое устранение причин ПМР проводят двумя путями:
- Метод эндоскопии актуален на ранних стадиях ПМР (1–3) при условии сохранения тонуса и сократительной функции сфинктеров мочеточников. В таком случае подслизистую имплантацию гелями выполняют трансуретрально – с помощью цистоскопа. Операция неэффективна при патологическом положении устьев мочеточников за пределами треугольника Льето, при выраженном их расширении. При наличии острого воспалительного процесса операцию не проводят.
- Традиционная пересадка мочеточника методом открытой хирургии или лапароскопии актуальна при диагностировании 4–5 стадии заболевания, а также при рецидивах ПМР после проведения эндоскопии. Во время операции делают резекцию поврежденного отдела мочеточника с последующей имплантацией в новом месте и наращиванием антирефлюксной защиты.
Прогноз и профилактика
Прогноз на будущее зависит от стадии заболевания и степени повреждения почечной паренхимы. По данным статистики хирургическое лечение успешно устраняет ПМР в 85—98% случаев, после чего со временем восстанавливается работы почек (30% случаев) и отмечается общая стабилизация состояния (60% случаев). У маленьких детей эти показатели еще выше.
Во избежание рецидива, следует придерживаться правил профилактики, которые сводятся к своевременной диагностике и лечению инфекционных заболеваний, а также выполнению обязательно бытовых правил здоровья и гигиены:
- не ходить с переполненным мочевым пузырем – терпеть до последнего вредно для его гладкой мускулатуры;
- избегать переохлаждения тазовых органов;
- тщательно соблюдать правила интимной гигиены.
При положительном исходе лечения пациенту показана регулярная диспансеризация в течение 5 лет: первые 2 года – 2 раза в год, затем – 1 раз в год. Дополнительно пациент самостоятельно сдает анализ мочи на стерильность: первое время – ежемесячно, затем – каждые 3 месяца. По истечении срока, при отсутствии обострений пациента снимают с диспансерного учета.
Пузырно-мочеточниковый рефлюкс — это патология, характеризующаяся обратным током урины из мочевого пузыря в мочеточник. Возникает при аномалиях выделительной системы, высоком давлении внутри пузыря или на фоне воспалительных процессов. Рефлюкс может стать причиной пиелонефрита, гидронефроза, почечной недостаточности. Основные симптомы — болевые ощущения в поясничной области после мочеиспускания, помутнение мочи, отеки, лихорадка. Методы диагностики: общие анализы мочи, крови, УЗИ почек, экскреторная урография, микционная цистография. Лечение сводится к терапии воспалительного заболевания или хирургическому устранению аномалий мочевыделительной системы.
МКБ-10
Общие сведения
Пузырно-мочеточниковый, или везикоуретеральный, рефлюкс — одно из самых распространенных урологических заболеваний, особенно среди детей. Обнаруживается у 1% пациентов урологического профиля, доля двустороннего процесса составляет 50,9%. Регургитация мочи выявляется у 40% больных с инфекционными заболеваниями мочевых путей.
Распространенность патологии, высокий риск осложнений (почечная недостаточность, вторичная артериальная гипертензия, гнойные заболевания почек) обусловливают большой процент инвалидизации пациентов. Врожденный рефлюкс наблюдается у 1 ребенка из 100, при этом соотношение детей женского и мужского пола на первом году жизни составляет 5:1. По мере взросления частота встречаемости патологии у мальчиков растет с изменением ситуации на противоположную.

Причины
Этиологическими факторами нефизиологического движения мочи являются процессы, ведущие к недостаточности сфинктера области мочеточникового соустья. Сфинктер — физиологический барьер, разделяющий мочеточники и мочевой пузырь, препятствующий обратному току урины. Дополнительные предпосылки для регургитации создает высокое давление жидкости в мочевом пузыре. Основные группы факторов, ведущие к развитию рефлюкса, включают:
- Аномалии развития выделительной системы. Снижение замыкательной функции сфинктера развивается вследствие неправильного формирования этого сегмента выделительной системы на этапе внутриутробного развития. Аномальное строение может проявляться в виде постоянно открытого устья мочеточника, отсутствия или уменьшения мышечного слоя констриктора, его дисплазии, тканевой дегенерации.
- Высокое внутрипузырное давление мочи. Повреждение головного, спинного мозга, тазовых нервов приводит к нарушению регуляции тонуса мышц мочевого пузыря. Мышечная стенка находится в постоянном напряжении, что создает повышенное гидростатическое давление. Это приводит к неспособности здорового сфинктера сдерживать мочу. Причинными факторами такого состояния являются врожденные (детский церебральный паралич, агенезия крестца) и приобретенные (опухоли мозга, инсульт, болезнь Паркинсона, сахарный диабет) патологии.
- Воспалительный процесс. Уменьшение барьерной функции пузырно-мочеточникового соустья возможно при воспалении мочевых путей. Рефлюкс обычно является следствием запущенных острых и хронических форм цистита или восходящего уретрита. Инфекция чаще вызывается условно-патогенными микроорганизмами, особенно кишечной палочкой, на фоне снижения местного или общего иммунитета.
- Ятрогенные причины. Формирование ретроградного заброса урины через пузырно-мочеточниковое соустье возможно после перенесенного оперативного вмешательства в области дистальных отделов выделительного аппарата. Наиболее частыми операциями, приводящими к рефлюксу, являются простатэктомия, рассечение уретероцеле, резекция шейки мочевого пузыря. При любой из них существует вероятность нарушения нормальной анатомической структуры мочевого пузыря и пузырно-мочеточникового сегмента.
К факторам, увеличивающим риск развития рефлюкса, относят его наличие в семейном анамнезе, особенно у ближайших родственников (родителей, братьев, сестер). Также повышают вероятность нарушений регуляции тонуса мочевого пузыря или сфинктера соустья опухоли спинного мозга, врожденные аномалии позвоночника, например, его расщепление.
Патогенез
Область соединения мочеточников с полостью мочевого пузыря анатомически представляет собой сфинктерный антирефлюксный аппарат, который обеспечивает ток урины только в нисходящем направлении. Это достигается благодаря определенному углу, под которым мочеточник впадает в мочевой пузырь, и внутристеночным гладким циркулярным мышцам. Главное патологическое звено формирования рефлюкса — снижение эффективности работы сфинктера в результате дисплазии мышечных волокон, их воспалительного повреждения, нарушения нервной регуляции. Морфофункциональные изменения приводят к срыву антирефлюксного механизма и нефизиологическому ретроградному движению мочи.
Высокое гидростатическое давление обуславливает деформацию и дилатацию мочеточника и почечных лоханок. Создаются условия для переноса бактерий из нижних сегментов выделительной системы в верхние, что приводит к развитию острой или хронической рецидивирующей инфекции в паренхиме почек с замещением ренальной ткани на нефункциональную соединительную. Нефросклероз является причиной дисфункции почечного фильтра и развития жизнеугрожающих состояний.
Классификация
Современная клиническая урология стремится к выработке единой общепризнанной классификации, поскольку именно от степени пузырно-мочеточникового рефлюкса (ПМР) во многом зависит выбор дальнейшей терапевтической тактики. На сегодняшний день наиболее широкое распространение получила систематизация процесса в зависимости от уровня обратного заброса мочи:
- Iстепень. Вследствие недостаточности сфинктера рефлюкс небольшого количества мочи ограничивается дистальным тазовым отделом мочеточника. Расширения мочеточника не происходит. Риск осложнений инфекционного и неинфекционного характера минимален, симптоматика отсутствует. Обнаружение ПМР обычно происходит при обследовании по поводу других заболеваний выделительной системы.
- IIстепень. Заброс урины отмечается на всем протяжении мочеточника, но без его дилатации. При этом моча не достигает почек, чашечно-лоханочной системы. Данной степени свойственно отсутствие ярко выраженных симптомов, небольшой риск инфекционных осложнений, но высокая скорость прогрессирования рефлюкса, быстрый переход на следующие уровни развития. Обнаруживается случайно при плановом профилактическом обследовании или диагностике иных патологий.
- IIIстепень. Моча достигает почек, но расширения лоханок не наблюдается. Возможно снижение почечной функции на 20%, обнаруживаемое при биохимических анализах. Мочеточник расширен, есть признаки дегенеративного трофического перерождения тканей. Риск присоединения инфекции повышается вследствие застоя мочи в выделительной системе, что часто является поводом для обращения к специалисту. Симптомы имеют среднюю степень выраженности.
- IVстепень. Регистрируется существенное расширение, деформация чашечно-лоханочной области и мочеточников. Функция почек снижается значительно (до 50%) с уменьшением продукции мочи, особенно на фоне инфекционных осложнений. Симптоматика выраженная, с фебрильной температурой, генерализованными отеками. При двустороннем процессе возможно развитие угрожающих жизни состояний, что требует скорейшего обращения к специалистам.
- Vстепень. Диагностируется тяжелая степень поражения почек с истончением их паренхимы наряду со всеми признаками, характерными для предыдущих степеней. Мочеточник вследствие чрезмерного расширения имеет коленообразные изгибы. Нарастающие симптомы почечной недостаточности (снижение диуреза, тошнота, рвота, кожный зуд) требуют немедленного обращения за квалифицированной помощью.
Существуют классификации пузырно-мочеточникового рефлюкса, основанные на других признаках, например, на этиологическом факторе (врожденный, приобретенный), характере процесса (одно-, двусторонний), клиническом течении (интермиттирующий, постоянный). Но ключевым показателем является расширение структур мочевыводящих путей. Даже незначительная дилатация мочеточника или лоханок почек может значительно ухудшить их функцию.
Симптомы ПМР
Специфических проявлений пузырно-мочеточниковый рефлюкс не имеет, на ранних стадиях может протекать бессимптомно. Появление признаков ПМР чаще всего служит результатом длительного отсутствия лечения или присоединившихся инфекционных осложнений. Симптомы периода обострения схожи с проявлениями воспалительных патологий почек и зависят от возраста пациента.
Для детей с врожденным или приобретенным в раннем возрасте рефлюксом характерны бледность кожных покровов, болезненный вид, сниженная масса тела, рост и развитие, не соответствующие возрасту, беспокойное поведение, боли в области живота, поясницы. Обратиться к нефрологу родителей часто вынуждает утяжеление состояния ребенка (высокая температура, задержка мочи), что свидетельствует о присоединении инфекции.
У взрослых не описано специфических признаков рефлюкса. В большинстве случаев они наслаиваются на проявления других болезней мочевыделительной системы. К общим симптомам относят генерализованные отеки, повышенную жажду, увеличенный диурез (при условии нормальной или незначительно сниженной функции почек), ощущение распирания и боли ноющего характера в пояснице, внизу живота.
При остром пиелонефрите возможно помутнение урины из-за гноя, появление кровянистых выделений, повышение температуры до 39-40°С. Могут наблюдаться несвойственные для инфекции мочевыводящих путей признаки: диарея, отсутствие аппетита, энурез, повышенная нервная возбудимость, тахикардия.
Осложнения
Возникновение рефлюкса, независимо от его этиологических факторов, — возможная причина развития дополнительных патологий, ухудшающих функцию почек и, следовательно, состояние пациента. К наиболее часто встречающимся в практике осложнениям относят пиелонефрит, гидронефроз, почечную гипертензию, хроническую почечную недостаточность. Эти состояния, несмотря на разную природу, обусловлены единым патогенетическим звеном — нарушением нормального тока мочи.
Застойные явления в мочевыделительной системе повышают риск развития инфекционных осложнений, которые приводят к уменьшению притока к почкам насыщенной кислородом артериальной крови. Гипоксия стимулирует выброс ренальными клетками биологически активных веществ, сужающих сосуды и вызывающих артериальную гипертензию.
Диагностика
Устранение рефлюкса и его последствий начинается с полноценной диагностики, установления причины и степени патологии. Первая и вторая степени регургитации обнаруживаются урологами случайно при профилактическом осмотре или во время обследования по поводу другого заболевания мочевыделительной системы со схожими симптомами. Диагностика включает в себя:
Дифференциальная диагностика рефлюкса проводится со стенозом устья мочеточника, дающим схожую клиническую картину. Также исключается мочекаменная болезнь, рак матки и простаты, туберкулез выделительной системы.
Лечение ПМР
Выбор терапевтической тактики зависит от ряда факторов: причины заболевания, пола, возраста, степени тяжести, длительности проводимой консервативной терапии. Если рефлюкс вызван воспалительными процессами нижних отделов мочевыделительной системы, то чаще всего изменения соответствуют I-II степени, не затрагивают почки и дают возможность ограничиться консервативной терапией. При своевременном обращении за помощью и отсутствии органических причин этот вид лечения позволяет устранить ПМР в 60-70% случаев. Консервативная терапия рефлюкса включает следующие компоненты:
- Диета. Специальное питание повышает выведение продуктов обмена и оказывает противовоспалительное воздействие. Больному рекомендуется ограничить прием соли до 3 грамм в сутки, существенно или полностью исключить жирные блюда, но увеличить количество овощей, фруктов, зерновых. Запрещается употребление алкоголя, газированных напитков, крепкого кофе.
- Медикаментозные средства. При наличии воспалительных или инфекционных очагов показан прием соответствующих лекарств — антибиотиков, противовоспалительных, спазмолитических средств. Высокие цифры артериального давления требуют применения антигипертензивных препаратов. В целях профилактики застойных явлений в органах выделительной системы больному рекомендуется каждые 2 часа опорожнять мочевой пузырь, для чего возможно применение диуретиков средней силы действия.
- Физиотерапия. Дополнительно возможно использование физиопроцедур: электрофореза, магнитотерапии, лечебных ванн. Воздействие физических факторов способствует устранению воспалительного процесса, спазма гладких мышц мочевыводящих путей, восстанавливает физиологический ток мочи. Лицам с развившейся вследствие пиелонефрита хронической почечной недостаточностью показано санаторно-курортное лечение.
Отсутствие в течение полугода существенных изменений состояния или возможное его ухудшение (рецидивирующий пиелонефрит, снижение функциональности почек на 30% и более, высокая степень тяжести патологии), требует планового хирургического вмешательства в условиях урологического стационара. К базовым вариантам оперативного лечения рефлюкса относят:
- Эндоскопическая коррекция. При начальных (I-II) стадиях процесса возможно эндоскопическое инъекционное введение в область устья мочеточника объемообразующих имплантатов, укрепляющих эти структуры. Основой могут выступать коллаген, силикон, тефлон, обладающие низким риском развития аллергических реакций, прочностью, биосовместимостью.
- Лапароскопическая уретероцистонеостомия. Проводится при III-V степени ПМР. Тяжелые изменения стенки мочеточника, органическая патология сфинктера требуют создания нового искусственного соединения мочеточника с мочевым пузырем (уретероцистоанастомоз) и удаления патологически измененных тканей. Возможно сочетание операции с резекцией дистальной части мочеточника или пересадкой почки.
Прогноз и профилактика
Своевременная диагностика рефлюкса, назначение комплексного лечения дает положительный исход терапевтических мероприятий. Присоединение осложнений, сопровождающихся необратимым повреждением почек с их недостаточной функцией, значительно ухудшает прогноз. Специфической профилактики данной патологии не разработано. Общими мероприятиями являются своевременное обращение к врачам с любыми заболеваниями выделительной системы, уменьшение потребления соли, предупреждение травм спины, малого таза, потребление достаточного количества жидкости, периодические профилактические обследования.
Диагностика. Диагноз ПМР ставится с помощью МЦУГ с контрастным веществом или с изотопом. Большую осторожность следует соблюдать, чтобы избежать возникновения или усиления рефлюкса в связи с техническими особенностями проведения обследования. Контрастное вещество с температурой тела ребенка, не слишком концентрированное, вводят в мочевой пузырь через тонкий катетер под умеренным давлением, без анестезии.
Обследование верхних отделов мочевой системы (почки, мочеточники) имеет чрезвычайно важное значение и проводится с помощью ультрасонографии, внутривенной урографии (ВнВУ) и изотопной ренографии. Каждый из этих методов позволяет выявить рубцовые изменения в почках, но особенно информативной мы считаем изотопную ренографию.
При ультрасонографии и ВнВУ можно получить более ценные данные относительно увеличения размеров или атрофии почек, изотопная ренография в этом плане менее достоверна. Из косвенных признаков о наличии ПМР говорят изгибы и борозды лоханки или мочеточника на ВнВУ, так же как и гидроуретер на ультрасонографии, уменьшающийся при опорожнении мочевого пузыря.
Некоторым пациентам целесообразно сделать цистоскопию. Состояние устьев мочеточников, длина туннеля, трабекулярность или признаки воспаления могут в какой-то степени определять лечение.
Трабекулярность подтверждает наличие НВД или ОВОП, которые требуют лечения до реимплантации, так же как и острое воспаление уротелия. Пациенты с учащенным мочеиспусканием, императивными позывами, недержанием мочи и симптомом приседания должны быть обязательно подвергнуты уродинамическому обследованию. НСД и детрузорно-сфинктерная диссинергия также должны быть по возможности устранены с помощью консервативной терапии до принятия решения об антирефлюксной операции.
Течение ПМР. Естественное течение ПМР может быть чрезвычайно разнообразным: от спонтанного исчезновения до формирования клинически не проявляющихся рубцовых изменений в почке, портальной гипертензии и конечной стадии почечной недостаточности. Различные факторы определяют возможность исчезновения рефлюкса. К ним относятся возраст больного, степень рефлюкса, тип устья мочеточника, протяженность подслизистого туннеля и внутрипузырные изменения.
В среднем скорость исчезновения ПМР оценивается следующими показателями — от 20 до 30% мочеточников за каждый 2-летний период.69 Однако у неоперированных больных этот процесс происходит быстрее — 30—35% за год. То, что от типа устья мочеточника (рис. 52-9) зависят потенциальные возможности исчезновения рефлюкса, несомненно подтверждается существенно различающейся частотой ПМР при разных вариантах конфигурации устьев (табл. 52-8).
Выявлена также четкая связь между наличием рефлюкса и протяженностью интравезикального отдела мочеточника, установленной эндоскопически путем интубации мочеточника калиброванным уретеральным катетером (рис. 52-10).
Спонтанное исчезновение ПМР отмечается в 80% случаев при рефлюксе I и II степени, но только в 41% — при рефлюксе III, IV и V степени (рис. 52-11).
Дети младшего возраста имеют более благоприятный прогноз в плане возможности исчезновения рефлюкса, что может быть связано с укреплением мочепузырного треугольника в процессе роста, а также с ослаблением НСД. В отличие от первичного пузырно-мочеточникового рефлюкса, исчезновение рефлюкса при наличии НВД не имеет столь четкой зависимости от степени рефлюкса.
Поражение почки в результате рефлюкса может возникать в виде локальных рубцовых изменений, генерализованного рубцевания с атрофией почки или в виде задержки ее роста. В связи с этим, необходимо очень тщательно наблюдать в динамике за почкой, дренируемой рефлюксирующим мочеточником, обращая внимание не только на рубцевание, но и на рост почки, который оценивается в сравнении с показателями стандартных кривых, представленных на рисунке 52-12.
Поражение почки при рефлюксе обычно возникает при сочетании ПМР с ИМТ и преимущественно у детей в возрасте до 2 лет. Однако в настоящее время нет сомнений в том, что риск поражения почки при рефлюксе сохраняется и в значительно более позднем возрасте. Рефлюкс способен вызывать поражение почки в отсутствие ИМТ за счет воздействия давления, обусловленного НВД и ОВОП. Возможность поражения почки при высоком внутрипузырном давлении, сочетающемся с ПМР, подтверждена экспериментально.
Однако известны случаи тяжелого поражения почек и при отсутствии ОВОП, НВД и ИМТ. Согласно теории уретеральных зачатков, ПМР, связанный со смещением устьев мочеточников, сочетается с аномалиями дифференциации почек. Такой мочеточник отходит, по-видимому, не из соответствующего сегмента вольфова протока, а поэтому и с нефрогенным тяжем соединяется аномально, что и приводит к аномалиям развития почки.
Хотя данный механизм и отмечается в некоторых случаях, однако остается неясным, каким образом врожденное поражение почки, связанное с ПМР, при отсутствии ОВОП, НВД и ИМТ, возникает при нормально расположенных устьях мочеточников. Подобные наблюдения позволяют предполагать, что к нарушению развития почек может приводить воздействие давления при наличии внутриутробного ПМР.
При длительном наблюдении и обследовании 923 детей установлено, что главными факторами, обусловливающими образование новых рубцов в почках и усугубляющими старые рубцы, являются: высокое динамическое давление в мочевом пузыре, тяжесть рефлюкса и частота ИМТ. Дети с низкой степенью ПМР менее склонны к развитию прогрессирующего поражения почек в сравнении с больными, имеющими рефлюкс IV и V степени (рис. 52-13).
Подобная же зависимость отмечается и у детей со вторичным рефлюксом (рис. 52-14). При обследовании таких пациентов с целью выявления поражения почек как показателя успешности консервативной терапии, следует иметь в виду тот факт, что возникающие в почках изменения рентгенологически проявляются лишь через 8 месяцев.
После формирования, порой скрыто протекающего, рубцов в почках возникают разнообразные клинические проявления нефропатии, наиболее яркими из них являются ренальная паренхиматозная гипертензия и конечная стадия поражения почки (КСПП). Исследования значения рефлюксогенной нефропатии (РН) как причины ренальной паренхиматозной гипертензии позволили установить, что от 30 до 60% случаев гипертензии в детском возрасте связаны с РН, которая является также одной из основных причин конечной стадии почечной недостаточности.
У многих пациентов диагноз КСПП не был поставлен до первого эпизода инфекции мочевого тракта, либо инфекция распознавалась непосредственно перед или одновременно с установлением диагноза КСПП. Выявление гистологичести очевидной картины пиелонефрита говорит о том, что скорее всего этим изменениям предшествовала инфекция, и подчеркивает скрытый бессимптомный характер РН, а соответственно — необходимость тщательного длительного наблюдения за детьми с ПМР.
Читайте также:


