Инфекционный генез сахарного диабета

В последние десятилетия распространенность сахарного диабета приобрела характер пандемии, которая охватила практически все государства. Россия, в этом плане, не исключение и на протяжении нескольких лет занимает пятое место по численности больных сахарным диабетом.
Официально в России зарегистрировано около 3,7 миллионов больных сахарным диабетом, однако истинное число пациентов в 3-4 раза больше. Дело в том, что сахарный диабет может длительное время никак себя не проявлять или умело маскироваться под другие заболевания, в связи с чем, люди не подозревают о наличии у себя данного недуга.
Так что же такое сахарный диабет? Сахарный диабет- это хроническое заболевание, при котором поджелудочная железа вырабатывает недостаточное количество инсулина, либо инсулин производится, но не может эффективно использоваться организмом.
Инсулин- гормон поджелудочной железы, необходимый для регуляции уровня сахара в крови. Общим результатом неконтролируемого диабета является повышение уровня содержания сахара в крови (гипергликемия), в дальнейшем это приводит к нарушению работы многих систем организма.
Наиболее часто мы имеем дело с двумя типами сахарного диабета. При диабете 1-го типа отсутствуют или повреждаются ß-клетки поджелудочной железы, вырабатывающие инсулин, такие пациенты нуждаются в регулярных инъекциях гормонов. Основной причиной, возникновения сахарного диабета 1 типа, является аутоиммунный процесс, происходящий из-за сбоя в иммунной системе. При этом в организме больного вырабатываются антитела, разрушающие клетки поджелудочной железы. Спровоцировать сахарный диабет 1-го типа на фоне наследственной предрасположенности могут вирусные инфекции – гепатит,эпидемический паротит, ветряная оспа, краснуха и т.д. Характерно возникновение таких симптомов, как учащенное мочеиспускание, сильная жажда, сухость во рту, повышенная утомляемость, потеря веса, недержание мочи (у детей и подростков). В большинстве случаев сахарный диабет 1-го типа возникает у молодых людей (до 35 лет), но бывают случаи заболевания и в более позднем возрасте.
Диабет 2-го типа встречается у 90% пациентов, страдающих этим заболеванием. В их организме производится недостаточное количество инсулина, либо клетки не реагируют на гормон так, как это необходимо. Проявляет себя множеством симптомов, но наиболее распространенными из них являются: чувство усталости, жажды и сухость во рту, сухость кожи, зуд, частое мочеиспускание, затуманенное зрение, зуд в области гениталий. Чаще всего он развивается после 40 лет, хотя количество молодых людей с сахарным диабетом непрерывно возрастает. В группу риска при заболевании сахарным диабетом 2-го типа, как правило, входят: лица старше 40 лет (при достижении этого возраста медики настоятельно советуют обследоваться не реже 1 раза в 3 года); лица с лишним весом; близкие родственники людей, заболевших сахарным диабетом (дети, родители, братья и сестры); женщины, у которых когда-либо были выкидыши, мертворождение, преждевременные роды, рождались дети с избыточным весом (больше 4,5 кг) или с пороками развития; женщины, у которых был диабет беременных (гестационный); люди, которые родились с весом больше 4,5 кг; с повышенным артериальным давлением; лица, которые длительно принимают лекарства, способные вызвать диабет (глюкокортикостероиды, противозачаточные средства, тиазидные мочегонные).
К сожалению, сахарный диабет характеризует себя ранней инвалидностью и высокой летальностью. В структуре смертности населения занимает место, непосредственно, после сердечно- сосудистых и онкологических заболеваний.
Несмотря на то, что лекарство от диабета пока не найдено, его можно контролировать, поддерживая уровень глюкозы крови близко к показателям нормы. Достижение их возможно при соблюдении всех рекомендаций Вашего лечащего врача!
Поэтому очень важно уделять внимание профилактике сахарного диабета, в том числе, здоровому питанию, регулярной физической активности, отказу от вредных привычек (курение, употребление алкоголя и др.).
Умеренная физическая активность помогает Вам снизить уровень глюкозы крови, улучшает кровообращение и полезна для сердца и сосудов. Самое простое физическое упражнение- это пешая прогулка или подъем по лестнице вместо лифта.
При курении риск заболевания сахарным диабетом 2-го типа в 2 раза выше, особенно у женщин, повышается риск развития сосудистых осложнений. Т. к. никотин влияет на уровень глюкозы крови за счет сокращения сосудов, это приводит к замедлению всасывания инсулина из мест инъекции у людей, находящихся на инсулинотерапии, повышению инсулинорезистентности (т.е. пониженной чувствительности тканей к инсулину).
При употреблении алкоголя происходит влияние на уровень глюкозы крови и может привести к гипогликемии (т. е. уровень глюкозы падает ниже 3,9 ммоль/л).
в г. Ростове-на-Дону
Диабет – один из самых распространённых диагнозов современности. Он поражает людей всех национальностей, возрастов и сословий. Казалось бы, от него невозможно уберечься или застраховаться. Это невидимый недуг, который может подкрасться неожиданно и внезапно. Однако это не всегда так.
Данная статья посвящена этиологии, патогенезу, клинике сахарного диабета (СД). Также мы коротко коснёмся вопроса его диагностирования и лечения. Вы увидите, что у данного заболевания есть конкретные провокаторы и причины, учитывая которые, можно выработать профилактические меры по его предупреждению. Также вы узнаете основные симптомы болезни, что поможет вам вовремя определить её появление и обратиться за своевременной квалифицированной помощью.
Итак – сахарный диабет (этиология, клиника, лечение рассмотрены ниже).
Кратко о недуге
СД – это хроническое заболевание эндокринной системы, связанное с производством инсулина, проявляющееся в избыточном содержании глюкозы в крови. Данная болезнь может провоцировать нарушение обмена веществ и являться причиной других серьёзных недугов со стороны сердца, почек, сосудов и так далее.
Классификация
Прежде чем изучить основные обстоятельства заболевания сахарного диабета (клиника, лечение, профилактика представлены в данном материале), следует ознакомиться с его общепризнанной классификацией.
Согласно медицинской систематизации, данное заболевание подразделяется на:
- Сахарный диабет первого типа, который обуславливается абсолютной нехваткой инсулина из-за того, что эндокринные органы не могут произвести его в нужной мере. Другое название СД 1-го типа – инсулинозависимый, так как его единственным способом лечения является регулярное пожизненное введение инсулина.
- Сахарный диабет второго типа является следствием неправильного взаимодействия инсулина и клеток тканей. Данный недуг считается инсулиннезависимым, так как он не предполагает употребление этого препарата в целях лечения.
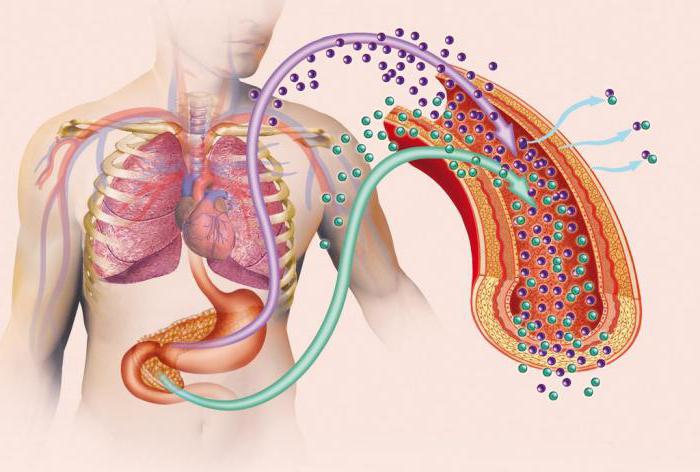
Как видим, причины возникновения данных заболеваний разительно отличаются друг от друга. Поэтому клиники сахарного диабета типа 1 и типа 2 также будут различны. Однако об этом мы поговорим чуть позже.
Что же происходит в организме во время заболевания?
Патогенез болезни
Механизм зарождения и развития СД обусловлен двумя основными направлениями:
- Недостаточная производительность инсулина поджелудочной железой. Это может происходить из-за массового разрушения эндокринных клеток данного органа вследствие панкреатита, вирусных инфекций, стрессовых ситуаций, онкологических и аутоиммунных недугов.
- Несогласованность общих процессов между клетками тканей и инсулином. Данное состояние может наступить в результате патологических изменений в структуре инсулина или же нарушения клеточных рецепторов.
Этиология болезни
Прежде чем ознакомиться с диагностикой, клиникой, лечением сахарного диабета, следует узнать о причинах его возникновения.
Принято считать, что СД является наследственным заболеванием, осложнённым другими провоцирующими факторами.
Если говорить о сахарном диабете первого типа, то причиной заболевания могут являться вирусные инфекции, поражающие клетки поджелудочной железы (краснуха, паротит, ветрянка).
В случае с СД 2-го типа провокатором заболевания может быть ожирение.
Немаловажным фактором проявления клиники сахарного диабета следует считать и стрессовые ситуации, способные оказать негативное влияние на работу эндокринной системы и выработку инсулина, а также вредные привычки и малоподвижный образ жизни.

Итак, мы разобрались в этиологии сахарного диабета. Клиника данного заболевания будет подана ниже.
Общие симптомы
Очень важно узнать основные проявления СД, чтобы вовремя заметить их, обратиться к специалисту и приступить к индивидуальной терапии. Клиника сахарного диабета (диагностику, лечение, профилактические меры разберем подробно) очень взаимосвязана с симптоматическими показателями.
К основным клиническим признакам заболевания следует отнести:
- Обильное мочеиспускание, особенно в ночное время. Это обусловлено избыточным присутствием глюкозы в моче.
- Непрерывное ощущение жажды, провоцируемое большими потерями жидкости, а также повышением кровяного давления.
- Неутолимое чувство голода, которое возникает в результате нарушения обмена веществ.
Данные симптомы, появляющиеся быстро и одновременно, являются характерными показателями клиники сахарного диабета 1 типа. Хотя они, как правило, считаются общими признаками для СД всех типов. Если говорить об инсулинозависимом недуге, то тут следует упомянуть и сильное похудение, вызванное повышенным метаболическим распадом жиров и белков.
Увеличение веса присуще клинике сахарного диабета 2 типа.

К второстепенным симптомам СД всех видов следует отнести:
- ощущение жжения кожных и слизистых покровов;
- слабость в мышцах;
- расстройство зрения;
- плохая заживляемость ран.
Как видим, клинические проявления сахарного диабета ярко выражены и требуют незамедлительного обращения к специалисту.
Осложнения болезни
Очень важно начать своевременное лечение. Потому что для сахарного диабета характерно провоцирование таких серьёзных заболеваний, как атеросклероз, депрессия, ишемия, судороги, поражение почек, язвенные нарывы, потеря зрения.
Более того, если не лечить данный недуг или пренебрегать назначениями врача, то возможны такие нежелательные последствия, как кома и летальный исход.
Как же осуществляется диагностика сахарного диабета? Клиника заболевания должна насторожить лечащего врача и побудить его назначить скрупулёзное обследование. Что оно будет в себя включать?
Диагностирование болезни
Прежде всего, пациенту будет предложено сдать анализ крови на концентрацию глюкозы. Это необходимо сделать натощак, после десятичасового голодания. На какие показатели в обследовании стоит обратить внимание?

Для сахарного диабета характерно большое повышение нормативов (обычно, показатели при заболевании будут превышать 6 ммоль/л).
Также специалист может посчитать нужным провести глюкозотолерантный тест, перед которым пациенту необходимо будет выпить специальный раствор глюкозы. Затем в течение двух часов будут проведены лабораторные исследования, определяющие толерантность организма к глюкозе. Если показатели будут превышать 11,0 ммоль/л, то стоит говорить о диагностировании сахарного диабета. Клиника заболевания станет ярким доказательством этого, так как позднее, возможно, будет рекомендовано проверить степень гликозилированного гемоглобина (нормальным показателем которого считается уровень ниже 6,5%).
Также лечащий врач может предписать сдать на анализ мочу, чтобы определить в биоматериале наличие сахара и ацетона.
Итак, мы определились с диагностикой сахарного диабета. Клиника и лечение данного заболевания будут описываться чуть ниже.
Лечение болезни первого типа
Прежде чем узнать, как лечить СД, следует выяснить конкретный диагноз, то есть определить тип заболевания и его стадию. Как видим, общая клиника сахарного диабета очень важна при назначении лечения.
Если речь идёт о СД 1-го типа, то специалист назначит индивидуальную инсулинотерапию, где просчитает необходимую суточную и разовую дозу препарата. Этот метод может применяться и при инсулинозависимом диабете второго типа.
Препарат инсулина – это гормон, извлечённый из экстракта поджелудочной железы различных животных или человека. Различают моновидные и комбинированные инсулины, короткого действия и пролонгированного действия, традиционные, монопиковые и монокомпонентные. Существуют также аналоги человеческого инсулина.
Препарат вводится в жировую складку, подкожно, с помощью короткого шприца или специального приспособления в виде ручки с небольшой иглой.
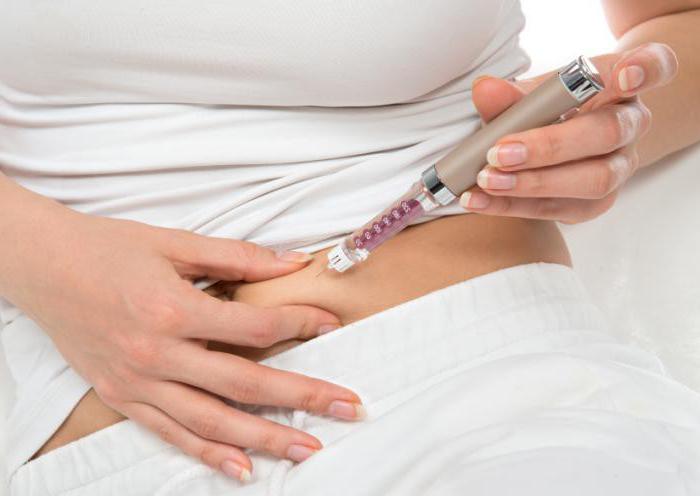
Данные манипуляции помогут возместить перебои, вызванные нарушением углеводного обмена веществ. Иногда пациенту устанавливают инсулиновую помпу.
Лекарственное средство инъекцинируется несколько раз в день, в зависимости от приёмов пищи и врачебного назначения.
Другими принципами лечения сахарного диабета первого типа является медикаментозное устранение клинических симптомов, профилактика осложнений заболевания, а также улучшение функционирования поджелудочной железы (для этого могут использоваться такие препараты, как “Актовегин”, “Фестал”, “Цитохром”).
Для достижения максимального эффекта фармакологического лечения больному будет рекомендована диета и умеренные физические нагрузки.
Лечение болезни второго типа
Лечение инсулиннезависимого сахарного диабета 2-го типа обычно начинают с диетотерапии и умеренных гимнастических упражнений. Они помогут снизить вес и сбалансировать обмен веществ.

Если же заболевание диагностировано на поздних стадиях, то лечащий врач назначит медикаментозные препараты такого спектра действия:
- Снижение количества глюкозы в кишечнике и печени, а также улучшение чувствительности тканей к выработанному инсулину (на основе метформина: “Форметин”, “Метфогама”, “Диаформин”, “Глиформин”; на основе росиглитазона: “Авандия”, пиоглитазона: “Актос”). В народе данную терапию называют сахаропонижающей.
- Усиление секреции инсулина. Это могут быть фармакологические средства, производные сульфанилмочевины второго поколения (“Манинил”, “Диабетон”, “Глимепирид”, “Диамерид”, “Глимакс”, “Глюненорм”), а также меглитиниды (“Диаглинид”, “Старликс”).
- Угнетение кишечных ферментов с целью понижения всасываемости глюкозы в ЖКТ (препараты на основе акарбозы).
- Снижение уровня холестерина, стимулирование рецепторов в клетках сосудов, улучшение липидного обмена (препараты, действующим веществом которых является фенофибрат – международное непатентованное наименование активного компонента, рекомендованного ВОЗ).
Общие рекомендации
Как видим, немаловажными факторами лечения сахарного диабета любого типа являются строгая диета и отрегулированные физические нагрузки.
Более того, в процессе диабетической терапии следует учитывать то, что заболевание является хроническим и неизлечимым. Поэтому все медикаментозные средства необходимо будет принимать пожизненно и пунктуально.
Немаловажную роль в лечении СД играет и самоконтроль – чем серьёзнее и ответственнее пациент относится к своему самочувствию, тем легче и безболезненнее проходит клиническое течение болезни.
И напоследок
Да, сахарный диабет – это неприятное и сложное заболевание, способное спровоцировать много тяжёлых болезней и недугов. Клиническая картина СД имеет ярко выраженные симптомы и признаки.
Своевременная медицинская помощь играет важную роль в лечении недуга и устранении болезненных проявлений. Если пациент строго придерживается назначений врача, соблюдает диету, ведёт активный образ жизни и сохраняет положительный настрой, то клинические показатели диабета будут сведены к минимуму, и больной сможет в полной мере чувствовать себя здоровым и полноценным человеком.
Сахарный диабет (diabetes mellītus, СД) — хроническое метаболическое заболевание, проявляющееся в виде абсолютной или относительной недостаточности белкового гормона поджелудочной железы в крови именуемого инсулином, и характеризующееся нарушением обмена декстрозы в организме — стойкой гипергликемией, что впоследствии приводит к расстройствам метаболизма жиров, белков, минеральных солей и воды.
Далее вы узнаете: что такое сахарный диабет, его основные типы, симптомы и методы лечения.
Типы сахарного диабета (классификация)
Классификация сахарного диабета по причине возникновения:
- Сахарный диабет 1 типа — характеризуется абсолютным дефицитом инсулина в крови
- Аутоиммунный — антитела атакуют β – клетки поджелудочной железы и полностью уничтожают их;
- Идиопатический (без выясненной причины);
- Сахарный диабет 2 типа — относительная недостаточность инсулина в крови. Это значит, что количественный показатель уровня инсулина остается в пределах нормы, но снижается количество рецепторов к гормону на мембранах клеток – мишеней (головной мозг, печень, жировая ткань, мышцы).
- Гестационный диабет — острое или хроническое состояние, проявляющееся в виде гипергликемии во время вынашивания женщиной плода.
- Другие (ситуационные) причины сахарного диабета — нарушение толерантности к глюкозе, вызванное не связанными с патологией поджелудочной железы причинами. Могут быть временными и постоянными.
Типы диабета:
- лекарственный;
- инфекционный;
- генетические дефекты молекулы инсулина или его рецепторов;
- связанный с другими эндокринными патологиями:
- болезнь Иценко – Кушинга;
- аденома надпочечника;
- болезнь Грейвс.
Классификация сахарного диабета по степени тяжести:
- Легкая форма — характеризуется гипергликемией не более 8 ммоль/л, незначительными суточными колебаниями уровня сахара, отсутствием глюкозурии (сахара в моче). Не требует фармакологической коррекции инсулином.
Довольно часто на этой стадии клинические проявления болезни могут отсутствовать, однако во время инструментальной диагностики уже обнаруживаются начальные формы типичных осложнений с поражением периферических нервов, микро – сосудов сетчатки, почек, сердца.
- Средней степени тяжести —уровень глюкозы в периферической крови достигает 14 ммоль/л, появляется глюкозурия (до 40г/л), развивается приходящий кетоацидоз — резкое повышение кетоновых тел (метаболитов расщепления жиров).
Кетоновые тела образуются из – за энергетического голодания клеток. Почти вся глюкоза циркулирует в крови и не проникает в клетку, и та начинает использовать запасы жиров для выработки АТФ. На этой стадии уровень глюкозы контролируется с помощью диетотерапии, использования пероральных сахароснижающих препаратов (метформин, акарбоза и др.).
Клинически проявляются нарушением работы почек, сердечно – сосудистой системы, зрения, неврологические симптомы.
- Тяжёлое течение — сахар крови превышает 14 ммоль/л, с колебаниями до 20 – 30 ммоль, глюкозурия свыше 50 ммоль/л. Полная зависимость от инсулинотерапии, серьезные дисфункции сосудов, нервов, систем органов.
Классификация по уровню компенсации гипергликемии:
Компенсация — это условно – нормальное состояние организма, при наличии хронического неизлечимого заболевания. У заболевания существуют 3 фазы:
Причины возникновения сахарного диабета

Сахарный диабет (сокращенно СД) — полиэтиологическое заболевание.
Не существует единого фактора, который вызывал бы сахарный диабет у всех людей с этой патологией.
Наиболее значимые для развития болезни причины:
Сахарный диабет I типа:
- Генетические причины сахарного диабета:
- врожденная недостаточность β – клеток поджелудочной железы;
- наследственные мутации в генах, отвечающих за синтез инсулина;
- генетическая предрасположенность к аутоагресси иммунитета на β – клетки (ближайшие родственники больны диабетом);
- Инфекционные причины сахарного диабета:
- панкреатотропные (поражающие поджелудочную железу) вирусы: краснуха, герпес 4 типа, паротит, гепатит A, B, С. Иммунитет человека начинает уничтожать клетки поджелудочной железы вместе с данными вирусами, от чего сахарный диабет и возникает.
У диабет II типа следующие причины возникновения:
- наследственность (наличие заболевания диабетом у ближайших родственников);
- висцеральное ожирение;
- Возраст (обычно старше 50 – 60 лет);
- низкое потребление клетчатки и высокое потребление рафинированных жиров и простых углеводов;
- гипертоническая болезнь;
- атеросклероз.
Данная группа факторов сама по себе не вызывает заболевание, но значительно повышает шансы его развития, в случае наличия генетической предрасположенности.
- гиподинамия (пассивный образ жизни);
- ожирение;
- курение;
- чрезмерное употребление алкоголя;
- употребление веществ, поражающих поджелудочную железу (пример – наркотики);
- избыток жиров и простых углеводов в питании.
Симптомы сахарного диабета
Сахарный диабет — хроническое заболевание, поэтому симптоматика никогда не возникает внезапно. Симптомы у женщин и симптомы у мужчин практически одинаковы. При заболевании в разной степени возможны проявления следующих клинических признаков.
- Постоянная слабость, снижение работоспособности — развивается вследствие хронического энергетического голодания клеток мозга и скелетных мышц;
- Сухость и зуд кожи — по причине постоянной потери жидкости с мочой;
- Головокружение, головные боли — признаки заболевания СД — из – за недостатка глюкозы в циркулирующей крови мозговых сосудов;
- Учащенное мочеиспускание — возникает из – за повреждения капилляров клубочков нефронов почек;
- Снижение иммунитета (частые ОРВИ, длительное незаживление ран на коже) — активность Т – клеточного иммунитета нарушена, кожные покровы хуже выполняют барьерную функцию;
- Полифагия – постоянное ощущение голода — такое состояние развивается из – за быстрой потери глюкозы с мочой и недостаточным её транспортом в клетки;
- Снижение зрения — причина — повреждение микроскопических сосудов сетчатки;
- Полидипсия – постоянная жажда, возникающая из – за учащенного мочеиспускания;
- Онемение конечностей — длительная гипергликемия приводит к специфической полинейропатии – повреждению чувствительных нервов во всем теле;
- Боли в области сердца — сужение коронарных сосудов из за атеросклероза приводит к снижению кровоснабжения миокарда и спастическим болям;
- Снижение половой функции — напрямую связана с ухудшенным кровообращением в органах, вырабатывающих половые гормоны.
Диагностика диабета
Диагностика диабета чаще всего не вызывает затруднений у квалифицированного специалиста. Заподозрить заболевание врач может исходя из следующих факторов:
- Больной диабетом жалуется на полиурию (увеличение количества суточной мочи), полифагию (постоянный голод), слабость, головную боль и другие клинические симптомы.
- Во время профилактического анализа крови на уровень глюкозы показатель был выше 6.1 ммоль/л натощак, или 11.1 ммоль/л через 2 часа после приёма пищи.
В случае выявления данной симптоматики, проводится ряд тестов для подтверждения/опровержения диагноза и для выяснения причин возникновения.

Пероральный глюкозотолерантный тест (ПГТТ)
Стандартный тест для определения функциональной способности инсулина связывать глюкозу и поддерживать её нормальные показатели в крови.
Суть метода: утром на фоне 8 часового голодания забирают кровь для оценки уровня глюкозы натощак. Через 5 минут врач дает больному выпить 75 г глюкозы, растворенной в 250 мл воды. Через 2 часа ведется повторный забор крови и снова определяют уровень сахара.
В этот же период обычно проявляются начальные симптомы диабета.
Аннотация научной статьи по клинической медицине, автор научной работы — Харлашина Елена Александровна, Шаповальянц Ольга Сергеевна, Пекарева Елена Владимировна, Никонова Татьяна Васильевна
Сахарный диабет (СД) является полигенным, мультифакторным заболеванием, одним из этиологических агентов развития которого может явиться вирусная инфекция . В этом случае существуют, по крайней мере, два пути гибели -клеток вирус-опосредованный аутоиммунитет и прямое повреждающее действие на -клетки. Представляем случай развития СД 1 типа (СД1) после перенесенного инфекционного мононуклеоза . На данном клиническом примере подчеркивается необходимость комплексного подхода при проведении обследования и назначении лечения пациентов
Похожие темы научных работ по клинической медицине , автор научной работы — Харлашина Елена Александровна, Шаповальянц Ольга Сергеевна, Пекарева Елена Владимировна, Никонова Татьяна Васильевна
Diabetes mellitus (DM) is a polygenous multifactor disease that may be triggered by a viral infection that causes death of B-cells by at least two mechanisms, virus-mediated autoimmunity and direct cell injury. A case of DM1 following infectious mononucleosis is described to illustrate the necessity of a combined approach to the examination of patients and prescription of treatment.
Дебют сахарного диабета 1 типа на фоне инфекционного мононуклеоза
Харлашина Е.А., Шаповальянц О.С., Пекарева Е.В., Никонова Т.В.
ФГУЭндокринологический научный центр, Москва (директор — академик РАН и РАМН И.И. Дедов) |
Сахарный диабет (СД) является полигенным, мультифакторным заболеванием, одним из этиологических агентов развития которого может явиться вирусная инфекция. В этом случае существуют, по крайней мере, два пути гибели /-клеток — вирус-опосредованный аутоиммунитет и прямое повреждающее действие на /-клетки. Представляем случай развития СД 1 типа (СД1) после перенесенного инфекционного мононуклеоза. На данном клиническом примере подчеркивается необходимость комплексного подхода при проведении обследования и назначении лечения пациентов.
Ключевые слова: сахарный диабет 1 типа, патогенез, вирусные инфекции, инфекционный мононуклеоз
Onset of type 1 diabetes mellitus in a patient with infectious mononucleosis
Kharlashina E.A., Shapoval'yants O.S., Pekareva E.V., Nikonova T.V Endocrinological Research C entre, Moscow
Diabetes mellitus (DM) is a polygenous multifactor disease that may be triggered by a viral infection that causes death ofB-cells by at least two mechanisms, virus-mediated autoimmunity and direct cell injury. A case of DM1 following infectious mononucleosis is described to illustrate the necessity of a combined approach to the examination ofpatients and prescription of treatment.
Key words: type 1 diabetes mellitus, pathogenesis, viral infections, infectious mononucleosis
Сахарный диабет 1 типа (СД1) — полиэтиологическое заболевание, характеризующееся прогрессирующей деструкцией /-клеток поджелудочной железы (ПЖЖ), что приводит к хронической гипергликемии. Больные СД1 составляют гетерогенную группу. Гетерогенность проявляется не только особенностями клинического течения заболевания, но и разнообразием этиологических факторов, участвующих в сложных механизмах развития заболевания. До сих пор точно не установлено, что именно запускает каскад аутоиммунных реакций, приводящих к развитию СД1.
На сегодняшний день одним из основных этиологических факторов является генетическая предрасположенность, доказана ассоциация между наличием специфических аллелей HLA II класса и развитием СД1 [1, 2]. Однако конкордантность заболевания среди монозиготных близнецов составляет менее 50% [3, 4], что предполагает участие факторов окружающей среды в патогенезе заболевания, таких как вирусы, токсины, пищевые привычки, стрессы.
Вирусы рассматриваются в качестве одного из этиологических факторов, участвующих в патогенезе СД1. Эпидемиологические исследования показали, что у больных с впервые выявленным СД1 определяются титры антител к вирус-специ— фичному IgM, что говорит в пользу возможной роли вируса в качестве триггера заболевания [5, 6]. С развитием СД1 могут быть ассоциированы различные вирусы: вирус Коксаки В, краснухи, эпидемического паротита, цитомегаловирус, Эпштейна-Барра, ветряной оспы и др. [7, 8]. Патогенетическая роль вирусной инфекции в развитии СД1 находит подтверждение в экспериментальных исследованиях. Elshebani A. и соавт. обнаружили, что штаммы энтеровируса, полученные от больных с впервые выявленным СД1, могут внедряться в островковые клетки человека и индуцировать их деструкцию in vitro [9]. На животных моделях показано, что развитие диабета у мышей опосредовано вирусом энцефаломиокардита М (ЭМК-М). При иммунофлюоресцентном исследовании ПЖЖ выявили наличие вирусов в островках. Однако, как показали дальнейшие исследования, важным условием для реализации триггерного действия вируса оказалось наличие в генотипе предрасполагающих аллелей [10]. У определенных линий животных, генети-
чески предрасположенных к диабету, инокуляция вируса ЭМК-М приводила к гипергликемии уже в острой фазе заболевания, тогда как у другой линии экспериментальных животных нарушения углеводного обмена под влиянием вирусной инфекции развивались значительно реже.
Инокуляция вируса Коксаки В4 вызывает у мышей инсулит, на фоне которого в течение первых 5 дней отмечается снижение уровня глюкозы в крови вследствие высвобождения инсулина из поврежденных /-клеток. В последующие 2 недели содержание глюкозы в крови достигает уровня, наблюдаемого у животных с экспериментальным диабетом. В островках Лангерганса при этом определяется лимфоидная инфильтрация [11]. Более того, при определении антител к вирусу Коксаки В4 в сыворотке крови больных СД1 в 87% случаев выявляются высокие титры [12].
Инокуляция мышам культуры вируса Коксаки В4, выделенной от ребенка, умершего через неделю после госпитализации по поводу диабетического кетоацидоза, вызывала гипергликемию, развитие инсулита и некроз /-клеток. При проведении исследования с флюоресцеин-маркированным антивирусным антителом на /-клетках были обнаружены вирусные антигены. В данном примере и клиническая картина, и исследования на животных моделях свидетельствуют в пользу вирус-индуциро-ванной теории развития СД [13].
Отмечено, что через 1-2 года после перенесенного эпидемического паротита увеличивается число случаев выявления СД1, а у некоторых детей уже на фоне эпидемического паротита могут быть диагностированы различные нарушения углеводного обмена вплоть до диабета с развитием кетоацидоза [12, 14].
Доказательством вирусной этиологии СД1 являются данные, полученные британскими учеными. Richardson S.J. и соавт. изучали аутопсийные образцы ПЖЖ 72 пациентов с недавно выявленным СД1 и 161 контроля [15]. Авторы обнаружили белок оболочки энтеровируса в островках ПЖЖ у 61 % пациентов с СД1. При этом в контрольных образцах указанный белок практически не встречался.
При вирусной инфекции наблюдается инсулит (лимфоидная инфильтрация островков ПЖЖ) с последующей деструкцией /-клеток. Предполагается, что вирус оказывает
повреждающее действие на мембрану /-клеток, приводя к их деструкции или изменяя антигенные свойства мембраны, что запускает аутоиммунные реакции в панкреатических островках [16].
Вирусы могут быть вовлечены в патогенез СД1, по крайней мере, двумя различными путями: индуцируя аутоиммунитет против /-клеток или оказывая прямое повреждающее действие на /-клетки [17, 18]. Что касается вирус-опосредован— ного аутоиммунитета, то обсуждается участие ретровирусов, реовирусов, вируса эпидемического паротита, краснухи, ци-томегаловируса и Эпштейна-Барра. Относительно прямого действия на /-клетки обсуждаются такие инфекционные агенты, как вирусы энцефаломиокардита, Коксаки В [19].
В литературе описаны случаи дебюта СД после предше— ствующей вирусной инфекции. В частности, яркий дебют СД1 наблюдался после перенесенной вирусной инфекции (вирус Эпштейна-Барра). Этот случай ассоциировался с положительными антителами к островковым клеткам, париетальным клеткам же— лудка и тиреоглобулину. Начало диабета характеризовалось вы— сокими цифрами гликемии и кетоацидозом [20].
При поступлении пациент предъявлял жалобы на жажду, сухость во рту, учащенное мочеиспускание, потерю массы тела около 12 кг (за 3-4 недели), общую слабость, тошноту.
При поступлении: рост — 180 см, масса тела — 72 кг, ИМТ — 22,2 кг/м . Общее состояние: средней тяжести. Кожные по— кровы и видимые слизистые — бледные, чистые. Температура тела — 36,4 С. Подкожная жировая клетчатка развита уме— ренно, распределена равномерно. Отеков нет. Костно-суставная система без патологий. Периферические лимфоузлы не увеличены. Щитовидная железа при пальпации — мягкоэластичной консистенции, подвижная при глотании, безболез— ненная, не увеличена. В легких дыхание жесткое, хрипов нет. ЧДД — 16 ударов в мин. Тоны сердца приглушены, ритм пра— вильный, шумы не аускультируются. АД — 120/80 мм рт.ст., пульс — 90 ударов в минуту. Язык суховат, умеренно обложен белым налетом. Живот при пальпации мягкий, безболезнен— ный. Симптомы раздражения брюшины отрицательные. Пе— чень не выступает из-под края реберной дуги. Стул оформленный, регулярный. Симптом поколачивания по по— ясничной области отрицательный с обеих сторон. Мочеиспус — кание свободное, безболезненное, учащенное.
Анамнез жизни: вредные привычки — курение. Перенесенные заболевания: в детстве — ветряная оспа, корь, краснуха, эпидемический паротит, ОРВИ. Сопутствующие заболевания — хронический бронхит. Язвенная болезнь 12-перстной кишки, вне обострения. Аллергологический анамнез не отягощен. Наследственность по СД не отягощена, у матери — ревматоидный артрит.
Данные лабораторных методов исследования. Гликирован-ный гемоглобин HbA1c — 13%. При поступлении в клиническом анализе крови обращали на себя внимание: лейкоцитоз^ — 10,6х10 /л (3,6-10,0х10 ), абсолютный моноцитоз — 1,1х10 /л (0,1 -0,6х10 ), относительная лимфопения — 14,4% (20-51), снижение уровня эритроцитов до 3,6х10 /л (4,0-5,1х10 ), гемоглобина — до 111 г/л (130-160), гематокрита — до 30,3% (40-48), тромбоциты — 266х109/л (180-320), ускорение СОЭ — до 61 мм/ч (2-30). В биохимическом анализе крови: снижение уровня калия — до 2,7 ммоль/л (3,6-5,3), С-пептида — до 0,9 нг/мл (1,1-4,4). В общем анализе мочи — гликозурия, ке-тонурия. При иммунологическом исследовании крови выявлены положительные титры аутоантител — GADA 1,6 Ед/мл, ICA 20 Ед/мл; IAA отриц.
В отделении ФГУ ЭНЦ начата дезинтоксикационная терапия — парентеральное введение физиологического раствора, препаратов калия; инсулинотерапия по интенсивной схеме; продолжена антибактериальная терапия. При контроле в клиническом анализе крови: лейкоциты — 8,6х10 /л, абсолютный моноцитоз — 0,9х10 /л, эритроциты — 3,0х10 /л, гемоглобин — 86 г/л, тромбоциты — 418х10 /л, СОЭ — 67 мм/ч. В биохимическом анализе крови: калий — 3,4 ммоль/л, трансферрин — 1,2 г/л (2,0-3,6), железо сывороточное — 5,8 мкмоль/л (10,6-28,3), фер-ритин — 553,3 нг/мл (30-250). Учитывая наличие железодефицитной анемии у пациента, к терапии был добавлен ФеррумЛек внутримышечно.
Проведено генетическое исследование (HLA-типирование) DRB1 04, 13; DQA1 0301, 0102; DQB1 0304, 0602-8. Генов высокого риска развития СД1 не обнаружено.
Пациент консультирован инфекционистом, заключение: больной перенес инфекционный мононуклеоз, на момент консультации имеет место период реконвалесценции. Рекомендовано проведение гастроскопии, колоноскопии, повторное определение антител к вирусу Эпштейна-Барра (IgG + IgM), ПЦР.
На фоне проводимой инсулинотерапии (Новорапид, Леве-мир) и дезинтоксикационной терапии купировано состояние кетоза, показатели гликемии в течение дня стабилизированы в пределах 3,8-9,0 ммоль/л, отмечена прибавка массы тела на 56 кг. На фоне проведенного лечения (внутривенных инфузий физиологического раствора, витаминотерапии — В1, В6, С, приема препаратов калия, антибактериальной терапии, внутримышечных инъекций ФеррумЛека) на момент выписки нормализовался уровень калия (4,4 ммоль/л), лейкоцитарная форму.ла; сохранялись признаки анемии: эритроциты —
3,9х10 /л, гемоглобин — 115 г/л, гематокрит — 38,2%, трансферрин — 2,1 г/л, железо сывороточное — 6,7 мкмоль/л, ферри-тин — 212 нг/мл; тромбоциты — 571х10 /л. Отмечена
нормализация базального уровня С-пептида (1,5 нг/мл). Уровень HbAlc снизился до 11,3%. Серологическое исследование: anti-EBV IgG-EBNA — 484 Ед/мл (менее 5), anti-EBV IgM-VCA — 23 Ед/мл (менее 20), anti-EBV IgG-VCA — 96,6 Ед/мл (менее 20). По данным эзофагогастродуоденоскопии: эрозивный бульбит. Рубцовая деформация луковицы 12-перстной кишки. Эрозивный антрум-гастрит, стадия эпителизации. Признаки дискине-зии желчевыводящих путей. При ультразвуковом исследовании органов брюшной полости и забрюшинного пространства: эхографические признаки гепатомегалии, деформации желчного пузыря, диффузных изменений ПЖЖ, спленомегалии (умеренной), кист синуса левой почки.
По данным заключений других специалистов (кардиолог, офтальмолог), патологии не выявлено.
Таким образом, был сформулирован следующий клинический диагноз.
нуха, эпидемический паротит), что повышает риск развития СД1 [23].
Выявленная гипокалиемия объясняется декомпенсацией СД и развившимся кетоацидозом.
Данные биохимического анализа крови (снижение уровней сывороточного железа и трансферрина, повышение уровня ферритина) свидетельствуют о развившейся железодефицитной анемии, имеющей место в данном примере. Причиной могли послужить: эрозивный бульбит, разрушения красных кровяных телец антителами после перенесенного инфекционного мононуклеоза. Вирус может оказывать влияние на количество форменных элементов крови. Поэтому при инфекционном мононуклеозе необходим периодический контроль клинического анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
Тромбоцитоз в описанном случае можно расценить как реактивный, развившийся на фоне воспалительного процесса — секретирующиеся провоспалительные цитокины стимулируют полиплоидизацию мегакариоцитов и образование тромбоцитов. Реактивный тромбоцитоз рассматривают как доброкачественное нарушение, не требующее лечения.
Таким образом, в некоторых случаях возможна вирусная этиология СД1, что подтверждает приведенный клинический пример. Не случайно отмечается сезонность заболевания.
В заключение хочется еще раз отметить, что после перенесенных вирусных инфекций необходимо проведение контрольного определения титра антител не только к вирусам, но и аутоантител к антигенам /-клетки и инсулину, а также исследование показателей углеводного обмена.
1. Todd J.A., Bain S.C. A practical approach to identification of susceptibility genes for IDDM // Diabetes. - 1992. - Vol. 41. - P. 1029-1034.
2. She J.X. Susceptibility to type 1 diabetes: HLA-DQ and DR revisited // Immu nologyToday. - 1996. - Vol. 17. - P. 323-329.
3. Barnett A.H., Eff C., Leslie R.D., Pyke D.A. Diabetes in identical twins. A study
of 2 00 pairs // Diabetologia. - 1981. - Vol. 20. - P. 87-93.
4. Renondo M.J., Rewers M., Yu L. et al. Genetic determination of islet cell autoimmunity in monozygotic twin, dizygotic twin and non-twin siblings of pa-
tients with type 1 diabetes: prospective twin study //BMJ. - 1992. - Vol. 318. - P 698-702.
5. Szopa T.M., Titchener P.A., Portwood N.D., Taylor K.W. Diabetes mellitus due to viruses - some recent developments // Diabetologia. - 19 93. - Vol .36. -
6. Roivainen M., Knip M., Hyoty H. et al. Several different enterovirus serotypes can be associated with prediabetic autoimmune episodes and onset of overt IDDM. Childhood Diabetes in Finland (DiMe) Study Group // J. Med.
Virol. - 1998. - Vol. 54. - P. 74-78.
7. Hyoty H., Taylor K.W. The role of viruses in human diabetes // Diabetologia. - 2 002. - Vol. 45. - P. 1 353 - 1 361 .
8. Filippi C.M., von Herrath M.G. Viral trigger for type 1 diabetes // Diabetes. - 2 008. - Vol. 57. - P. 2863-2871.
9. Elshebani A., Olsson A., Westman J. et al. Effects on isolated human pancreatic islet cells after infection with strains of enterovirus isolated at clinical presentation of type 1 diabetes // Virus Res. - 2007. - Vol. 124. - P. 193-203.
1 0. Hermitte L., Vialettes B., Naquet P. et al. Paradoxical lessening of autoimmune processes in non-obese diabetic mice after infection with the diabetogenic variant of encephalomyocarditis virus // Eur. J. Immunol. - 1990. - Vol. 20. -P. 1 297-1 303.
1 1 . Serreze D.V., Ottendorfer E.W., Ellis T.M. et al. Acceleration of type 1 diabetes by a Coxsackievirus infection requires a preexisting critical mass of autoreactive T-cells in pancreatic islets // Diabetes. - 2 000. - Vol. 49. -P. 708 -7 1 1 .
1 3. Yoon J.W., Austin M., Onodera T., Notkins A.L. Isolation of a virus from the pancreas of a child with diabetic ketoacidosis // N. Engl. J. Med. - 1 979. - Vol. 2 1. - P. 1 1 73- 1 1 79.
14. Ratzmann K.P., Strese J., Witt S. et al. Mumps infection and IDDM// Diabetes Care. - 1 9 84. - Vol. 7. - P. 1 70-1 73.
1 5. Richardson S.J., Willcox A., Bone A.J. et al. The prevalence of ente-roviral capsid protein vp 1 immunostaining in pancreatic islets in human type 1 diabetes // Diabetologia. - 2 0 0 9. - Vol.51. -P. 1143-1151.
1 6 . Kukreja A., Maclaren N.K. Autoimmunity and diabetes // J. Clin. Endocrinol. Metab. - 1999. - Vol. 84. - P. 437 1 - 4378.
17. Jun H.S., Yoon J.W. A new look at viruses in type 1 diabetes // Diabetes Metab. Res. Rev. - 2003.- Vol. 19. - P. 8-31.
1 8 . Oikarinen M., Tauriainen S., Honkanen T. et al. Detection of enteroviruses in intenstine of type 1 diabetic patients // Clin. Exp.
Immunol. - 2008. - Vol. 151. - P. 71-75.
1 9. Один В.И. Аутоиммунный сахарный диабет / Под ред. А.А. Но-
20. Nonaka K., Toyoshima H., Namba M., Tarui S. Various phenotypes of diabetes mellitus at ultimate outcome of acutely developed diabetic state induced by viral infection // Endocrinol. Jpn. - 1 982. -Vol. 29. - P. 87-94.
2 1 . Tauriainen S., Salminen K., HyAty H. Can enteroviruses cause type 1
diabetes? // Ann. N. Y. Acad. Sci. - 2003. - Vol. 1 005. -P. 13-22.
2 2 . Gillespie K.M. Type 1 diabetes: pathogenesis and
prevention // CMAJ. - 2006. - Vol. 175. - P. 165-170.
23. Altobelli E., Petrocelli R., Verrotti A., Valenti M. Infections and risk of type 1 diabetes in childhood: a population-based case-control
study// Eur. J. Epid. - 2003. - Vol. 18. - P. 425-430.
Харлашина Елена Александровна клинический ординатор, ФГУ Эндокринологический научный центр, Москва
Шаповальянц Ольга Сергеевна Пекарева Елена Владимировна
Никонова Татьяна Васильевна
клинический ординатор, ФГУ Эндокринологический научный центр, Москва аспирант Института диабета, ФГУ Эндокринологический научный центр, Москва E-mail:pekarevaev@mail.ru
к.м.н., доцент, ведущий научный сотрудник отделения обучения и психосоциальной реабилитации больных сахарным диабетом, ФГУ Эндокринологический научный центр, Москва________
Читайте также:


