Инфекционный мононуклеоз боли в суставах
Обзор
Инфекционный мононуклеоз — вирусное заболевание, чаще всего поражающее детей и подростков. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр.
Более редкими синонимами инфекционного мононуклеоза являются: болезнь Филатова, железистая лихорадка, моноцитарная ангина.
Инфекционный мононуклеоз может поразить человека в любом возрасте, но в большинстве случаев им болеют дети, подростки и молодые люди. У маленьких детей болезнь протекает бессимптомно или с легким недомоганием. У взрослых мононуклеоз вызывает более тяжелые симптомы.
Основными признаками инфекционного мононуклеоза могут быть температура до 38-40°С, боль в горле, увеличение лимфатических узлов на голове и шее, слабость, а также увеличение печени и селезенки. Иногда болезнь протекает с сыпью и желтухой. После себя болезнь оставляет стойкий пожизненный иммунитет.
Инфекционный мононуклеоз не всегда легко отличить от других инфекций по внешним признакам, поэтому для диагностики обязательно берут анализ крови. В большинстве случаев этого оказывается достаточным, чтобы подтвердить диагноз. Реже требуются дополнительные исследования.
В большинстве случаев, с инфекционным мононуклеозом удаётся справиться в течение нескольких недель дома, соблюдая лечебный режим и принимая симптоматические средства. При развитии осложнений возможна госпитализация в инфекционную больницу.
Симптомы инфекционного мононуклеоза
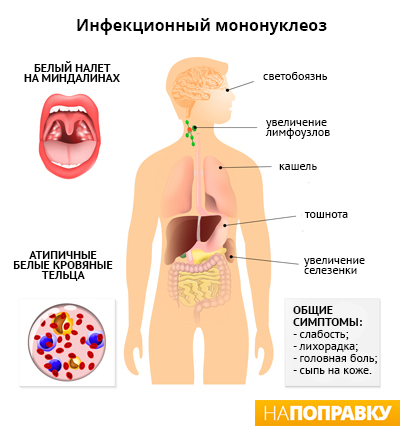
Первые симптомы мононуклеоза проявляются примерно через 1-2 месяца после заражения вирусом Эпштейна — Барр. Основные из них:
- высокая температура (жар);
- боль в горле — как правило, гораздо сильнее, чем при простуде или гриппе;
- увеличение лимфоузлов в шее и, возможно, в других местах, например, под мышками;
- быстрая утомляемость, слабость.
Инфекционный мононуклеоз также может вызывать следующие симптомы:
- общее недомогание;
- мышечная боль;
- повышенное потоотделение;
- отсутствие аппетита;
- боль в области глаз;
- опухание небных миндалин (гланд) и аденоидов (небольших узелков в глубине носа), что может затруднять дыхание;
- покраснение горла;
- небольшие красно-пурпурные пятнышки на небе;
- сыпь на коже;
- припухлость под глазами;
- болезненность или вздутие живота;
- пожелтение кожи и белков глаз (желтуха).
Большинство симптомов мононуклеоза проходят в течение 2-3 недель. Боль в горле обычно беспокоит на протяжении 3-5 дней, а затем постепенно стихает. Температура чаще держится около 2 недель. Усталость — самый стойкий симптом, зачастую она не проходит несколько недель, а некоторые люди испытывают постоянную усталость в течение нескольких месяцев после того, как остальные признаки болезни пройдут.
Причины инфекционного мононуклеоза
Возбудителем инфекционного мононуклеоза является вирус Эпштейна — Барр. В большинстве случаев вирус Эпштейна — Барр передается через слюну зараженного человека. Например, заражение может произойти следующим образом:
Источником инфекции может быть больной человек или носитель вируса, у которого нет симптомов болезни, но в слюне содержатся вирусные частицы. Попав в организм, вирус начинает размножаться в ротоглотке, проникает в лимфоциты — белые кровяные тельца и распространяется по всему телу.
Заражение вирусом обычно происходит в детстве. Если это случается до 3 лет, то инфекция протекает скрыто, иногда под видом ОРЗ. У 45% заразившихся старше 3 лет развиваются симптомы мононуклеоза. К 35 годам человек обычно уже инфицирован вирусом Эпштейна-Барр. Поэтому крайне редко заболевание разворачивается у людей старше 40 лет
После выздоровления иммунитет к вирусу вырабатывается на всю жизнь, и человек никогда больше не заболеет инфекционным мононуклеозом. Однако вирус остается в организме в дремлющем состоянии. Поэтому каждый инфицированный человек может в определенные моменты жизни становиться источником заражения окружающих.
Лечение инфекционного мононуклеоза
Специфического лечения инфекционного мононуклеоза не существует. Признаки инфекции обычно стихают в течение нескольких дней. С помощью лечебного режима и симптоматических средств можно облегчить течение мононуклеоза и ускорить выздоровление.
Для предотвращения обезвоживания старайтесь пить больше жидкости (лучше воду или фруктовые соки без сахара). Не употребляйте алкоголь, так как это может навредить печени, которая и так ослаблена болезнью.
Чтобы снять боль, общую ломоту и сбить температуру можно воспользоваться нестероидными противовоспалительными средствами, которые продаются без рецепта, например, ибупрофен, парацетамол и др. Детям до 16 лет не следует давать аспирин, так как есть риск развития у них редкого, но тяжелого заболевания под названием синдром Рейе. Регулярно полощите рот теплой подсоленной водой, это поможет облегчить боль в горле.
При мононуклеозе необходимо больше отдыхать, однако строгий постельный режим не рекомендуется. Длительное малоподвижное пребывание в кровати может усугубить и продлить слабость и чувство утомления. Постепенно увеличивайте уровень активности по мере возвращения сил, но не делайте ничего, что дается вам с трудом.
В течение месяца с начала заболевания воздерживайтесь от контактных видов спорта и любых занятий, во время которых вы можете упасть, так как мононуклеоз нередко сопровождается увеличением селезенки и резкий удар или падение могут спровоцировать ее разрыв.
Карантинных мер при мононуклеозе не принимают, так как большинство людей имеют иммунитет к вирусу Эпштейна — Барр. Поэтому вы можете вернуться на работу, в институт или школу, как только будете себя достаточно хорошо чувствовать. Риск распространения инфекции невелик, если во время болезни вы будете следовать простым правилам предосторожности, например, никого не целовать и не пользоваться общими столовыми приборами. Кроме того, необходимо тщательно мыть посуду и другие личные принадлежности, которые могут содержать частички слюны.
Антибиотики не помогают при мононуклеозе, так как они не лечат инфекционные заболевания, вызванные вирусами. Однако врач может назначить антибиотик в случае, если заметит признаки бактериальных осложнений, например, гнойной ангины или пневмонии (воспаления легких).
При тяжелом течении инфекционного мононуклеоза в лечении используются короткие курсы кортикостероидов. Например, если:
- очень сильно увеличились небные миндалины, что мешает дыханию;
- развилась тяжелая анемия (нехватка красных кровяных телец, переносящих кислород);
- появились признаки перикардита — воспаления сердечной сумки;
- наблюдаются нарушения работы головного мозга или нервов, например, энцефалит.
В тяжелых случаях мононуклеоза рекомендуется стационарное лечение, то есть госпитализация в больницу. Показаниями к госпитализации может быть:
- свистящее дыхание (стридор) или трудности при дыхании;
- нарушение проглатывания жидкостей;
- сильная боль в животе.
В больнице проводят лечение, в зависимости от тяжести состояния и выраженности симптомов. Это может быть введение лекарственных растворов, антибиотиков, кортикостероидов внутривенно или внутримышечно. В редких случаях требуется операция по удалению селезенки (спленэктомия), если произойдет ее разрыв.
Осложнения инфекционного мононуклеоза
Большинство людей с инфекционным мононуклеозом выздоравливают в течение 2-3 недель и не испытывают каких-либо дальнейших проблем со здоровьем. Тем не менее, в некоторых случаях могут развиться осложнения. Некоторые из основных осложнений при мононуклеозе описаны ниже.
Продолжительная усталость наблюдается более чем в 10% случаев мононуклеоза. Упадок сил может длиться более 6 месяцев после заражения. Некоторые специалисты считают, что это может быть формой синдрома хронической усталости. Это плохо изученное заболевание, вызывающее постоянную усталость и ряд других симптомов, таких как головная боль и боль в суставах.
Сокращение количества клеток крови. В редких случаях мононуклеоз может привести изменениям в крови, а именно к сокращению количества:
- эритроцитов — красных кровяных телец (анемия) — может вызвать усталость и одышку;
- нейтрофилов — белых кровяных телец (нейтропения) — может повысить риск вторичного заражения;
- тромбоцитов — из-за этого легче появляются синяки и дольше не останавливается кровотечение.
В большинстве случаев нарушения формулы крови носят временный характер и проходит в течение нескольких месяцев, не вызывая серьезных симптомов.
Разрыв селезенки — редкое и опасное осложнение мононуклеоза. Риск разрыва селезенки очень мал, это случается лишь в 1 случае мононуклеоза из 500–1000, но разрыв селезенки может приводить к смерти в результате сильного внутреннего кровотечения. Основной симптом разрыва селезенки — острая боль в животе слева. В этом случае нужно вызвать скорую помощь, позвонив со стационарного телефона по номеру 03, с мобильного 911 или 112. В некоторых случаях может потребоваться экстренная операция по удалению увеличенной или разорванной селезенки (спленэктомия).
Разрыв селезенки, как правило, происходит при повреждении, вызванном интенсивной физической активностью, например, занятиями контактными видами спорта. Поэтому необходимо воздерживаться от такой активности не менее месяца после проявления симптомов инфекционного мононуклеоза. Будьте особенно осторожны в течение второй и третьей недели болезни, так как в этот период селезенка наиболее уязвима.
Примерно у половины людей с мононуклеозом увеличивается селезенка. Само по себе это не представляет угрозы здоровью.
Неврологические осложнения. Менее чем в 1% случаев вирус Эпштейна — Барр может поразить нервную систему и спровоцировать развитие ряда неврологических заболеваний:
- Синдром Гийена-Барре — повреждение периферических нервов, что вызывает онемение и слабость в конечностях, вялый паралич.
- Паралич лицевого нерва (паралич Белла) — временный паралич одной половины лица.
- Вирусный менингит — инфекционное заболевание, поражающее защитную оболочку головного и спинного мозга. Вирусный менингит обычно протекает легче, чем бактериальный менингит, который может привести к смерти.
- Энцефалит — инфекционное заболевание головного мозга.
Эти осложнения зачастую требуют специального лечения, но более чем в 80% случаев люди полностью выздоравливают.
Вторичная инфекция. Вторичное бактериальное заражение обычно возникает у людей со слабым иммунитетом, например, у больных СПИДом или людей, проходящих химиотерапию. У них мононуклеоз настолько ослабляет организм, что он становится уязвим для бактерий. При инфекционном мононуклеозе могут возникнуть такие тяжелые вторичные инфекционные заболевания как пневмония (инфекционное заболевание легких) и перикардит (инфекционное заболевание сердечной сумки).
Если у вас ослабленный иммунитет и вы заразились мононуклеозом, в качестве меры предосторожности вас могут положить в больницу, чтобы вы проходили лечение под наблюдением специалистов. Таким образом, врачи смогут тщательно следить за состоянием вашего здоровья и лечить вторичные инфекционные заболевания, если они появятся.
Когда обращаться к врачу при инфекционном мононуклеозе
Если вы думаете, что у вас или вашего ребенка мононуклеоз, обратитесь к врачу широкого профиля: терапевту или педиатру. С помощью сервиса НаПоправку вы также можете найти хорошего инфекциониста — узкого специалиста, который тоже занимается диагностикой и лечением мононуклеоза.
Если вам предложат госпитализацию, вы можете выбрать надежную инфекционную больницу для полноценного лечения мононуклеоза.
Здравствуйте.
Вопрос о дочке - 5 лет, 19 кг, 115 см. Гиперактивный ребенок.
В октябре 2011 года переболела мононуклоезом. Диагноз был поставлен на основании клинической картины в первую очередь - увеличена печень, селезенка, насморк с сильным отеком, гнойная ангина, увеличены лимфоузлы. В течение болезни в анализе крови несколько раз были обнаружены широкоплазменные лимфоциты (5, потом одиночные), мононуклеары "не поймали", анлиз крови из вены на ВЭБ - сомнительный. Лечение противовирусными и симптоматическими средствами, т.е. по сути как при ОРВИ. После этого с высокой температурой (38,5) болели 1 раз. Переодически сдаем кровь, посещаем гематолога и инфекциониста.
Последнее манту - +5мм по сравнеyb. с предыдущим за полтора года.
Сейчас ребенок лежит в больнице с диагнозом реактивный артрит коленного сустава. Сначала болел один коленный сустав. Пропили нурофен. Через день все прошло. А еще через день начал сильно болеть сустав коленный на другой ноге. Другие суставы не беспокоят. Перед этим был насморк. Сдали биохимию - по словам врачей, есть интоксикация печени. Ревмапробы отрицательные. УЗИ сердца, сустовов норма, кардиограмма норма. УЗИ брюшной полости - гепатосленомегалия (печень - 98*28 мм, селезенка - 90*29 мм). Косультация инфекциониста - в течение года после перенесенного заболевания происходят переодические обострения ВЭБ, особенно на фоне ОРВИ, ничего страшного. Живот не болезненный. ЛУ в брюшной полости не увеличены. Увеличены до 0,5 см шеные и паховые.
Боли в суставе ушли на сегодняшний день. Лечение - диклофенак, компрессы, магнит. Температуры на уровне 37,0. Ребенок себя чувствуте хорошо. Но пока нагружать колено (ходить) не разрешают.
ОАК 23.06 _ первый день боли в правом суставе
гемоглобин - 125
лейкоциты - 6,5
эритроциты - 4,2
цв. показатель -0,9
палочки - 1
моноциты - 1
лимфоциты - 44
сегменты - 52
эозинофилы - 2
СОЭ - 5
ОАК 27.06 после нурофена (уже боль в левом суставе, правый норма)
гемоглобин - 114
лейкоциты - 4
эритроциты - 4
цв.пок. - 0,9
лимфоциты - 52
сегменты - 39
палочки - 5
моноциты - 2
эозинофилы - 2
СОЭ - 12
У меня такие вопросы?
1. Действительно ли гепатосплеменгалия, увеличение лимфоузлов и субферлитет может быть объяснен носительством ВЭБ?
2. Причиной реактивного артрита на сег. день предпологают растяжение связок с последующим их переохлаждением + физические перегрузки. Такой вывод сделали из предоставленной мной информации, что накануне болей ребенок очень много плавал, лазил по гимнастическим снарядам .
Возможно ли это?
Извините, что не привела данные биохими. Нет на руках анализа. Писала по памяти.
Мононуклеоз может вызываться не только вирусом Эпштейна-Барр.
Лимфоузлы передне-шейные и паховые по 0,5 см - совершенно нормальные, а не увеличенные. Если увеличение печени обнаружено исключительно по УЗИ, это тоже сложно назвать гепатомегалией. Температура не выше 37 - норма.
Единственная проблема на сегодня - боли в суставах. Снимок/УЗИ делались?
Да, делали узи суставов.
В первый период (боль над правым коленом), когда врачи пришли к выводу, что проблема в тазобедренном, в колено идет иррадиация, делали тазобедренный - без патологий. Потом делали оба коленных сустава - без патологий.
По поводу печени: переодически посещаем инфекциониста, на протяжении последних полугода, все было ок на основании пальпации доктором. В этот раз врач заметил увеличение на 2 см. Стул у ребенка нормальный, на живот не жалуется. На УЗИ пошли по направлению кардио-ревматолога (лежим сейчас в отделении), т.к. по биохимии есть сдвиги.
Еще врач склоняется к выводу, что боли в коленках спровоцированы вирусом (насморк был небольшой) + потянула связки + переохладилась.
Развожу панику, т.к. изначально доктор, к кот. попали на скорой, выдвинул предположения, что это может быть туберкулез или ревматоидный артрит. Теперь вот места себе не нахожу.
Инфекционный мононуклеоз, болезнь Филатова, моноцитарная ангина, железистая лихорадка, лимфобластоз доброкачественный – все это названия одного и того же заболевания, причина которого – вирус Эпштейна-Барр. Это острое вирусное заболевание с поражением ротоглотки, лимфатических узлов, печени, селезенки. Также для него характерно специфическое изменение состава крови.
На разных этапах заболевания симптомы его различны. Инкубационный период болезни может продолжаться от 5 до 45 дней. Потом – продромальный период. В это время характерны субфебрильная температура, слабость, быстрая утомляемость, заложенность носа, увеличение миндалин, отек слизистой носоглотки.
Но болезнь может начаться и остро. Тогда у пациента внезапно повышается температура, начинаются озноб, головная боль, боль в горле при глотании, потоотделение и ломота во всем теле.
Разгар болезни наступает на 6-7 день. В это время человек страдает от головной боли, ломоты во всем теле, увеличения лимфоузлов (в основном, затылочных, подчелюстных и заднешейных). Также для этой стадии характерны острый тонзиллит, заложенность носа, гнусавый голос, у некоторых появляется сыпь. В этот период у большинства страдающих мононуклеозом увеличивается печень и селезенка, иногда развивается желтушный синдром – снижается аппетит, появляется тошнота, моча темнеет, в крови определяется повышенное содержание билирубина.
Через две-три недели страдающий мононуклеозом начинает чувствовать себя лучше. Это фаза реконвалесценции (выздоровления). Лихорадка стихает, лимфоузлы, печень и селезенка возвращаются в свои нормальные размеры.
Болезнь может продолжаться до полутора лет, в течение которых острые периоды будут сменяться ремиссией.
Инфекционный мононуклеоз – болезнь довольно распространенная. Однако часто она протекает в легкой форме, с которой не всегда обращаются к врачу, и которая трудна для диагностики. Поэтому статистика заболеваемости не отражает истинной картины.
Вирус Эпштейна-Барр – ДНК-вирус из семейства герпесвирусов. Малоустойчив во внешней среде. Быстро погибает при нагревании, высыхании, под действием дезинфекционных растворов. Распространен он повсеместно, заражение чаще всего происходит в детстве или юношестве, поэтому около 50 % выпускников школ и 90 % 40-летних взрослых уже перенесли эту инфекцию и имеют к вирусу антитела. Заражение происходит через слюну при поцелуях (наиболее частый путь заражения), при переливании крови, при половых контактах. Некоторые врачи считают, что вирус может передаваться и воздушно-капельным путем.
Этот вирус – причина не только инфекционного мононуклеоза. Он вызывает лимфому Беркитта, а также связан с назофарингеальной карциномой, саркомой Капоши, болезнью Ходжкина. Есть мнение, что вирус Эпштейна-Барр также может причиной рассеянного склероза и синдрома хронической усталости.
Проявления вируса Эпштейна-Барр в организме зависят от состояния иммунитета, наличия стрессов, каких-либо заболеваний. Человек с хорошим иммунитетом может даже не узнать, что у него болезнь Филатова, ну, насморк, горло болит, подумает, что это наверняка банальная простуда.
Итак, вирус попал в организм. Он внедряется в слизистую носоглотки, это приводит к поражению лимфоидной ткани рото- и носоглотки. Появляется отек слизистой, увеличиваются миндалины и лимфатические узлы. Затем, попадая в кровь, вирус внедряется в В-лимфоциты. В них он и размножается, причем, в отличие от других герпесвирусов, зараженные клетки не погибают, а продолжают жизнедеятельность, и даже активно делятся. Вирусные частицы – вирионы – включают специфический капсидный антиген.
У людей с нормальным иммунитетом организм справляется с вирусом сам – инфицированные В-лимфоциты уничтожаются Т-киллерами (лимфоцитами, уничтожающими поврежденные клетки собственного организма). В результате наступает клиническое выздоровление, хотя сам вирус остается в организме на всю жизнь. А у тех, у кого иммунитет ослаблен, болезнь необходимо лечить.
Возможны осложнения инфекционного мононуклеоза. В первую очередь это присоединение бактериальной инфекции, чаще всего вызванной золотистым стафилококком. Возможен и менингоэнцефалит, и гепатит (у детей), и тромбоцитопения, и разрыв селезенки.
Диагноз ставит инфекционист на основании клинической картины и результатов общего и биохимического анализов крови (определяют лейкоцитоз, лимфоцитоз, атипичные мононуклеары и повышенную скорость оседания эритроцитов), иммуноферментного анализа (этим методом определяют в сыворотке крови антитела к капсидному антигену) и ПЦР-диагностики (определяют ДНК вируса в крови, слюне, слезе и других биологических материалах). Также исследуют кал на яйца гельминтов и делают общий анализ мочи.
Если болезнь протекает в легкой или средней тяжести форме, пациента не госпитализируют. Но постельный режим обязателен. Лечение симптоматическое. При температуре выше 39° назначают препараты для ее снижения. Для устранения интоксикации организма рекомендуется обильное питье. Чтобы избавиться от боли в горле, нужно полоскать горло антисептическими растворами. Если на фоне мононуклеоза развилось инфекционное заболевание, назначают антибиотики.
Специфической профилактики при инфекционном мононуклеозе не разработано. В основном она заключается в закаливании и повышении устойчивости организма.
Инфекционный мононуклеоз, вызываемый вирусом из семейства герпесвирусов, чуть больше половины людей переносят в детстве и юношестве. Статистика утверждает: у девяти из десяти взрослых в крови определяется ДНК вируса Эпштейна-Барр, по-видимому, многие люди болеют инфекционным мононуклеозом в скрытой форме.
Почему инфекционный мононуклеоз раньше называли болезнью Филатова?
Инфекционный мононуклеоз у взрослых
Переданный больным человеком или здоровым вирусоносителем, вирус Эпштейна-Барр поражает иммунные клетки – В-лимфоциты и лимфоидные органы: миндалины, лимфатические узлы, селезенку и печень. На поверхности их клеток есть специальные рецепторы, которые нужны вирусу для внедрения.
Заболевание сопровождается симптомами интоксикации, и в большинстве случаев завершается через месяц-два полным выздоровлением, которое, однако, удается почувствовать нескоро, так как длительное время продолжает беспокоить слабость и недомогание.
Если инфекционным мононуклеозом заражается взрослый, то заболевание протекает тяжелее, чем в детском возрасте, либо легче и даже практически без клинических проявлений. Часто возникают атипичные формы, особенно при возрастном снижении иммунитета, например, это характерно для ВИЧ-инфицированных.
Иммунные нарушения в результате инфекции могут накладываться на возрастное снижение защитных сил, что проявляется длительной лихорадкой и интоксикацией при отсутствии характерных симптомов.
В центре "Медицина 24/7" к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Вирус повреждает лимфоциты, которые находятся в лимфатических узлах, миндалинах, селезенке и печени, поэтому все симптомы инфекционного мононуклеоза развиваются в этих органах, а температура отражает выраженность воспаления.
Заболевание с клиническими проявлениями не более 3 месяцев обозначают как острую инфекцию, если болезнь тянется до полугода – затяжной инфекционный мононуклеоз, более полугода - хронический. Если после ухода всех проявлений, практически при выздоровлении через месяц вновь возникают клинические признаки болезни, то это уже рецидив и заболевание, скорее всего, примет хроническое течение.
С каких симптомов начинается инфекционный мононуклеоз?
Инкубационный период от внедрения вируса Эпштейна-Барра до развития болезни составляет месяц-полтора, во время него никаких проявлений инфекции нет.
Инкубация завершается с началом продромального периода, когда пациент ощущает проявления вирусной интоксикации: слабость и быструю утомляемость, боли в мышцах. На этом этапе нет характерных признаков, все проявления присущи любой вирусной инфекции. Так продолжается одну-две недели.
Первые признаки инфекционного мононуклеоза возникают остро с повышением температуры, боли в горле и увеличения лимфатических узлов. Все проявления появляются постепенно в течение недели, удерживаются в общей сложности от двух недель до месяца и регрессируют. Недомогание после ухода всех проявлений инфекции может сохраняться несколько месяцев.
При возникновении заболевания необходимо сразу обратиться к доктору-инфекционисту, который ведёт приём без выходных и праздников в клинике "Медицина 24/7". Раннее начало терапии позволит избежать непоправимых последствий.
Какие симптомы появляются на первой неделе?
Воспаление миндалин развивается в первые дни и держится две недели, может быть разной выраженности - от катаральной до язвенно-некротической ангины. Характерный симптом – значительное увеличение миндалин, ярко-красная слизистая мягкого неба с язычком, на задней стенке глотки видны просовидные увеличенные фолликулы.
Второй характерный симптом - симметрично увеличиваются лимфоузлы на шее и затылке, но у ослабленных взрослых при инфекционном мононуклеозе могут увеличиться все периферические, при тяжелом течении – и внутренние лимфоузлы. Они плотные и болезненны при ощупывании.
У каждого десятого в конце первой недели возникает сыпь, признак этот не имеет каких-то особых отличий, высыпания могут держаться около недели, отцвести и отшелушиться. В половине случаев прослеживается связь возникновения кожных симптомов при инфекционном мононуклеозе с лечением некоторыми антибиотиками.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в диагностическом медицинском центре "Медицина 24/7".
Клиническая картина на второй-третьей неделе инфекционного мононуклеоза
У половины пациентов увеличивается селезенка, как правило, со второй недели инфекции, и держится до конца заболевания. Одновременно увеличивается печень и страдают её функции. В биохимическом анализе в несколько раз повышаются печеночные ферменты. Нарушение обмена билирубина проявляется желтухой и зудом кожи, но это редкий и быстро проходящий симптом. Главным образом беспокоит слабость и нарушение пищеварения, с отсутствием аппетита. Увеличение селезенки и печени называется гепатоспленомегалией.
У ослабленных хроническими заболеваниями и пожилых пациентов возможно развитие висцеральной формы, когда вирус поражает внутренние органы, в том числе сердце и почки, а также нервную систему. При самом плохом варианте развивается полиорганная недостаточность.
Но всё-таки чаще возможна стертая форма, когда инфекционный мононуклеоз протекает под маской легкой вирусной респираторной инфекции или вообще при полном отсутствии проявлений – бессимптомный вариант, когда о заболевании говорят только анализы, а человек не имеет никаких клинических проявлений.
При инфекционных заболеваниях в клинике Медицина 24/7 используются самые эффективные отечественные и зарубежные методики терапии, что позволяет существенно улучшить качество жизни наших пациентов, сохранить их активность и предотвратить переход процесса в хроническую форму. Обратитесь за помощью к инфекционисту, позвоните по телефону: +7 (495) 230-00-01
Причиной заболевания инфекционным мононуклеозом является вирус из немногочисленной, но зловредной группы герпесвирусов. Его номер 4 из восьми типов и имя собственное - вирус Эпштейна-Барра.
Во время размножения на своей поверхности вирусный агент умудряется синтезировать более 70 разных белков. В разные периоды жизни продуцируются разные белковые компоненты, сегодня по ним даже научились определять период жизни болезнетворного агента, а с ним и стадию заболевания. Все эти продукты синтезируются не просто так, а для облегчения внедрения, улучшения выживаемости и размножаемости, и конечно, для защиты от самого хозяина-носителя.
Инфекционный мононуклеоз – это острое респираторное вирусное заболевание, которое вызывается вирусом Эпштейна-Барр (ВЭБ, вирус герпеса 4 типа). Назвали этот вирус в честь вирусолога из Англии профессора Майкла Энтони Эпштейна и его ученицы Ивонны Барр, которые выделили и описали его в 1964 году.
Однако на инфекционное происхождение мононуклеоза указал ещё в 1887 году русский врач, основатель русской педиатрической школы Нил Фёдорович Филатов. Он первым обратил внимание на лихорадочное состояние с сопутствующим увеличением всех лимфатических узлов организма больного человека.
В 1889 году немецкий учёный Эмиль Пфайффер описал аналогичную клиническую картину мононуклеоза и определил его как железистую лихорадку с поражением зева и лимфатической системы. На основании появившихся в практике гематологических исследований были изучены характерные изменения состава крови при этом заболевании. В крови появились особые (атипичные) клетки, которые были названы мононуклеарами (monos – один, nucleus – ядро). В связи с этим, другие учёные, уже из Америки, назвали его инфекционным мононуклеозом. А вот уже в 1964-ом М. А. Эпштейн и И. Барр получили герпесоподобный вирус, названный в их честь вирусом Эпштейна-Барр, который позднее с высокой частотой обнаруживали при этом заболевании.
Мононуклеары – это одноядерные клетки крови, к которым относятся также лимфоциты и моноциты, выполняющие, как и остальные разновидности лейкоцитов (эозинофилы, базофилы, нейтрофилы), защитную функцию организма.
Как можно заболеть инфекционным мононуклеозом?
Заражение инфекционным мононуклеозом происходит, как правило, при тесном контакте, поэтому жить больным и здоровым людям совместно, мягко говоря, нежелательно. Из-за этого часто происходят вспышки заболевания в общежитиях, интернатах, лагерях, детских садах и даже внутри семей (кто-то из родителей может заразить ребенка и, наоборот, ребенок может быть источником инфекции). Заразиться мононуклеозом также можно в скученных местах (общественный транспорт, крупные торговые центры и т.д.). Важно отметить, что ВЭБ не живет в организмах животных, поэтому и передать вирус, вызывающий инфекционный мононуклеоз, они не способны.
Как проявляется инфекционный мононуклеоз?
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка. Все эти лимфоидные органы поражаются при мононуклеозе. Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами. В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ. Хотя, если увеличение значительное, его также можно определить путем пальпации.
Результаты анализов при инфекционном мононуклеозе
По результатам общего анализа крови при инфекционном мононуклеозе можно наблюдать умеренный лейкоцитоз, иногда лейкопению, появление атипичных мононуклеаров, увеличение количества лимфоцитов, моноцитов и умеренно ускоренную СОЭ. Атипичные мононуклеары обычно появляются в первые дни болезни, особенно в разгар клинической симптоматики, но у некоторых больных это происходит позднее, только через 1 – 2 недели. Контроль крови проводится также через 7 – 10 дней после выздоровления.
Результат общего анализа крови девочки (возраст 1 год 8 месяцев) на начальной стадии болезни (31.07.2014г.)
Раньше считалось, что перенеся инфекционный мононуклеоз, ни в коем случае нельзя находиться на солнце, т.к. это увеличивает риск болезней крови (например, лейкоза). Ученые утверждали, что под воздействием ультрафиолетовых лучей ВЭБ приобретает онкогенную активность. Однако исследования последних лет полностью это опровергли. В любом случае, давно известно, что не рекомендуется загорать в период с 12:00 до 16:00.
Летальные исходы могут быть вызваны только разрывом селезенки, энцефалитом или асфиксией. К счастью, эти осложнения инфекционного мононуклеоза встречаются менее чем в 1 % случаев.
Лечение инфекционного мононуклеоза
Специфической терапии инфекционного мононуклеоза в настоящее время не разработано. Основными целями лечения являются облегчение симптомов заболевания и профилактика бактериальных осложнений. Лечение инфекционного мононуклеоза симптоматическое, поддерживающее, и, в первую очередь, подразумевает постельный режим, проветренное и увлажненное помещение, употребление большого количества жидкости (простой или подкисленной воды), питание небольшими порциями легкой, желательно протертой пищи, исключение переохлаждения. Кроме того, из-за риска разрыва селезенки, рекомендовано ограничение физической нагрузки во время болезни и после выздоровления в течение 2-х месяцев. В случае разрыва селезенки, с высокой вероятностью, потребуется оперативное вмешательство.
Перечень лекарственных препаратов для комплексного лечения инфекционного мононуклеоза
- Ацикловир и валацикловир в качестве противовирусных (антигерпетических) средств.
- Виферон, анаферон, генферон, циклоферон, арбидол, иммуноглобулин изопринозин как иммуностимулирующие и противовирусные препараты.
- Нурофен в качестве жаропонижающего, обезболивающего, противовоспалительного средства. Препараты, содержащие парацетамол, а также аспирин, не рекомендованы, т.к. прием аспирина может спровоцировать Синдром Рея (быстро развивающиеся отёк головного мозга и накопление жира в клетках печени), a применение парацетамола перегружает печень. Жаропонижающие, назначаются, как правило, при температуре тела выше 38,5 о С, хотя необходимо смотреть на состояние больного (бывает, что больной, неважно, взрослый это или ребенок, чувствует себя нормально при температуре выше этого значения, тогда лучше дать организму возможность побороться с инфекцией как можно дольше, отслеживая при этом температуру более тщательно).
- Антигриппин как общеукрепляющее средство.
- Супрастин, зодак в качестве средств, имеющих противоаллергическое и противовоспалительное действие.
- Аква марис, аквалор для промывания и увлажнения слизистой носа.
- Ксилен, галазолин (сосудосуживающие капли в нос).
- Протаргол (противовоспалительные капли в нос), альбуцид как противомикробное средство в виде капель для глаз (применяется при конъюнктивите бактериальной природы). Может также применяться для закапывания в нос. При конъюнктивите вирусного происхождения используют глазные капли офтальмоферон, обладающие противовирусной активностью. Оба вида конъюнктивита могут развиться на фоне мононуклеоза.
- Фурацилин, питьевая сода, ромашка, шалфей для полоскания горла.
- Мирамистин как универсальное антисептическое средство в виде спрея, тантум верде как противовоспалительный препарат (может пригодиться в качестве спрея для больного горла, а также для обработки полости рта при стоматите).
- Алтей, амбробене как отхаркивающие средства при кашле.
- Преднизолон, дексаметазон в качестве гормональных средств (применяют, например, при отеке миндалин).
- Азитромицин, эритромицин, цефтриаксон как антибактериальная терапия при осложнениях (например, при фарингите). Ампициллин и амоксициллин противопоказаны при мононуклеозе, т.к. именно при нем вызывают кожную сыпь, которая может длиться до нескольких недель. Как правило, из носа и зева заранее берется посев на флору для определения чувствительности к антибиотикам.
- ЛИВ-52, эссенциале форте для защиты печени.
- Нормобакт, флорин форте при нарушении кишечной флоры.
- Компливит, мульти-табс (витаминотерапия).
Следует отметить, что список препаратов общий. Врач может назначить лекарство, не указанное в этом перечне и подбирает лечение индивидуально. Препарат из группы противовирусных, например, берется какой-то один. Хотя не исключены переходы от одних лекарств к другим, как правило, в зависимости от их эффективности. Кроме этого, все формы выпуска препаратов, их дозировки, курс лечения, разумеется, определяет врач.
Также за помощью в борьбе с мононуклеозом можно обратиться к народной медицине (клюква, зеленый чай), лекарственным травам (эхинацея, шиповник), биологически активным добавкам к пище (омега-3, пшеничные отруби), а также гомеопатическим средствам для повышения и укрепления иммунитета. Перед применением тех или иных продуктов, БАД и лекарственных средств необходимо обязательно проконсультироваться с лечащим врачом.
После проведенного курса лечения инфекционного мононуклеоза прогноз благоприятный. Полное излечение может происходить уже через 2-4 недели. Однако в отдельных случаях изменение состава крови может наблюдаться еще на протяжении 6 месяцев (самое главное, чтобы в нем отсутствовали атипичные мононуклеары). Возможно уменьшение иммунных клеток крови – лейкоцитов. Детям можно идти в детский сад и спокойно общаться с другими детьми только после того, как число лейкоцитов нормализуется. Также могут сохраняться изменения печени и/или селезенки, поэтому после УЗИ, которое проводится, как правило, во время болезни, через те же полгода, повторяется. Достаточно долгое время могут оставаться увеличенными лимфоузлы. В течение одного года после перенесенного заболевания необходимо находиться на диспансерном учете у врача-инфекциониста.
Диета после инфекционного мононуклеоза
Во время болезни ВЭБ с кровью попадает в печень. От такой атаки полностью восстановиться орган может только через 6 месяцев. В связи с этим, важнейшим условием восстановления является соблюдение диеты во время болезни и на стадии выздоровления. Пища должна быть полноценной, разнообразной и богатой всеми необходимыми для человека витаминами, макро- и микроэлементами. Рекомендуется также дробный режим питания (до 4-6 раз в день).
Ограничивается употребление сливочного масла, жиры вводятся в виде растительных масел, преимущественно оливкового, сметана используется в основном для заправки блюд. Разрешены в небольшом количестве неострые сорта сыра, яичный желток 1-2 раза в неделю (белок можно есть чаще), любая диетическая колбаса, говяжьи сосиски.
После перенесенного инфекционного мононуклеоза запрещена вся жареная, копченая пища, маринованные продукты, соленья, консервы, острые приправы (хрен, перец, горчица, уксус), редис, редька, лук, грибы, чеснок, щавель, а также фасоль, горох, бобы. Запрещены мясные продукты – свинина, баранина, гуси, утки, куриные и мясные бульоны, кондитерские изделия – пирожные, торты, шоколад, мороженое, а также напитки – натуральный кофе и какао.
Конечно, некоторые отклонения от диеты возможны. Главное, не злоупотреблять запрещенными продуктами и иметь чувство меры.
Небезопасно также курение и употребление алкоголя.
Читайте также:






