Инфекция костей пальцев ног
Такая болезнь, как артрит пальцев ступни является ревматоидным. Этот воспалительный процесс может привести к полному поражению большого пальца ноги. Если запустить данную болезнь, то это приведет к поражению всех близлежайших пальцев стопы. Эта патология является следствием следующих системных болезней: псориаза, ревматизма, нарушения обмена веществ в организме, красной волчанки.
В этой статье мы говорим о том, что преет собой заболевание артрит пальцев ног. Тут мы разберем симптомы, покажем фото и расскажем, что будет представлять из себя лечение. Как правило, заболевание артрит поражает один сустав, или же сразу нескольких, тем самым, локализуя все оставшиеся пальцы на ступне. На ранней стадии данная болезнь лечиться успешно. В том случае, если данное заболевание не лечить, то она начнет очень быстро развиваться и прогрессировать, нарушая при этом подвижность суставов, стопы деформируются . В результате чего это приведет к инвалидности.
Так по какой же причине начинает развиваться артрит пальцев ног? Артрит – это не самостоятельная болезнь. В основном, она является следствием других имеющихся у человека заболеваний. Артрит может развиваться:
- Если ранее человек перенес ОРВИ или грипп;
- В результате осевших и оставшихся в полостях суставов микроорганизмов,
- Иммунная система человека начинает реагировать на чужеродное тело, приводя, таким образом, к воспалению сустава.
- В случае, если у заболевшего имеется такая болезнь, как гонорея, сифилис, или туберкулез;
- Если у человека при наличии подагры произошло нарушение обмена веществ, то в суставах накапливались кристаллы мочевой кислоты. В данном случае произошло воспаление соединительной ткани, а на большом пальце ноги стал развиваться артрит;
- При травмах, ушибах, которые были перенесены ранее.
Данное взаимодействие неизбежно влечет за собой воспаление разрушение ткани.

Как можно выяснить, что у вас есть артрит большого пальца? Обнаружить такую болезнь, как артрит на ногах и выставить промежуточный диагноз лечащий врач может при первичном визуальном осмотре пациента.
Сперва в суставах начинает появляться боль, она усиливается к наступлению вечера перед сном, в случае расслабления суставов, или в пребывании их в спокойном состоянии. Уже с наступлением следующего дня большой палей и сустав становиться отечными, покрасневшими и припухлыми. У человека начинает повышаться температура на пораженной части тела.
Артрит, который был вызван подагрой, как правило, локализует полностью большой палец ноги. Кристаллы молочной кислоты, которые были накоплены в суставе, могут привести к сильной боли, которая будет усиливаться в период ходьбы, или напряжения пальца.
Артрит, который был вызван остеомиелитом, либо разрушением хрящей в суставе, вызывает у человека острую боль во время ходьбы, отечность ноги, либо большого пальца, приводя, таким образом, к сильной скованности движений, как правило, после длительного отдыха.
Артрит, вызванный ревматизмом, может привести к поражению всех суставов. При постоянном воспалении, со временем суставы начинают деформироваться, и возникает в них боль даже в состоянии полного покоя. На большом пальце ноги у человека может появиться нарост в виде шишек, или выросшей косточки, либо даже может измениться ось сустава. Это говорит о запущенной болезни и разрушении сустава у основания пальца, накоплении в суставах солей мочевой кислоты.
Важно сообщить то, что артрит большого пальца ноги имеет определенные симптомы, с которыми вы должны познакомиться. Они были описаны выше. Теперь стоит поговорить о лечении данного недуга. Варианты и способы лечения артрита, как правило, назначат человеку его лечащий врач. В данном случае необходимо обязательно выявить главные причины развития этого заболевания и направить лечение на полное их устранение.

Медикаментозное лечение.
В случае возникновения артрита, необходимо сперва снять воспаление, и болезненность самого сустава. По этой причине, лечение этого заболевания должно начинаться с назначения медицинских препаратов. Независимо от вида артрита на любой стадии его развития для того, чтобы снять воспаления и боли человеку назначаются нестероидные противовоспалительные средства в качестве различных мазей, внутрисуставных инъекций и таблеток. При возникновении у человека артрита, который был вызван инфекцией, врач назначает антибиотики в качестве инъекций, таблеток. Но вот все медицинские препараты должны подбираться строго индивидуально, в зависимости от пола и возраста пациента.
Хондропротекторы будут назначены лечащим врачом в случае перехода заболевания в острую фазу, после полного снятия основного воспаления. Прием медикаментов направлен на восстановление и регенерацию хрящевой ткани, и снижению способности к дальнейшему разрушению волокон ткани.
Цитостатики — являются имунносупроссивными препаратами , могут быть назначены лишь при активном течении болезни. Их применяют в крайних случаях при борьбе с воспалительным процессом , как правило, при ревматоидном артрите.
Физиопроцедуры. Данный препарат назначается в случае продолжения лечения, но только после полного снятия воспаления и болей. Лечение основывается на прогревании, массаже пораженного болезнью сустава, в применении ванн, грязей, ЛФК, специальной гимнастики.

Диета.
Диета при артрите большого пальца стопы играет главную роль, так как необходимо снизить до минимальных показателей кислотность в организме человека. А это означает, что следует полностью исключить те продукты питания, которые могут привести к повышению кислотности: конфеты, картофель, сладости, соленые и острые продукты, алкоголь. Все это усиливает отечность и воспаление.
На заметку! Ревматоидный артрит может неизбежно привести в остеопорозу. По этой причине, в диету следует включить продукты питания, которые богаты кальцием.
В случае дегенеративного артрита, необходимо укреплять хрящевую ткань. А это значит, нужно есть холодец, отварные связки и хрящи. Кроме этого полезным будет кушать овощи в тушеном и свежем виде, фрукты, отварные салаты на водяной бане, также спаржевую фасоль, яблоки, щавель, сливы, черную смородину, рябину, облепиху. В случае тяжелого течения болезни Данная диета будет обязательной. Она состоит из приема сырых овощей трижды в день в течение семи дней. Можно употреблять в пищу рис, замачивая его в одном стакане воды на ночь, после чего- варить его до готовности, и , промыв от слизи , разделить на четыре порции. Рис должен приниматься в пищу четыре раза в день. Перед употреблением, необходимо выпить один стакан воды. Кроме этого, будет полезным питье шиповника, заваренного кипятком. На третий день данной диеты помимо риса очень полезно принять в пищу яблоки, или отварную свеклу.
Ортезы при лечении артрита.
Если у вас случился артрит большого пальца ноги, то вам стоит знать его симптомы для того, чтобы было назначено правильное лечение. В этой части статьи мы говорим о правильном лечении. К примеру, ортезы могут существенного облегчить нагрузку на воспаленные суставы. К каждому пальцу стопы необходимо подобрать фиксаторы, вкладыши, или стельки для обуви. Благодаря ортезам искривления на пальцах стопы постепенно начинают устраняться, нагрузка веса на нижнюю часть стопы начинает распределяться более равномерно. На первоначальном этапе болезни данную коррекцию можно проводись при помощи ношения ортопедической обуви.

Лечение ГКС.
Препараты оказывают на больные суставы мощное противовоспалительное действие. Но также могут проявиться и побочные эффекты. Используются лишь при тяжелом течении болезни. В случае прогрессирования артрита, врач может назначать внутрисуставные инъекции. Оперативное вмешательство будет назначено врачом, в случае, если устранение очага воспаления невозможно медицинскими препаратами. Производится пресечение сухожилий и устраняется искривление большого пальца. В том случае, если стопа деформирована, то можно применить остеотомию, артродез. И в том, и в другом случае, операция в существенной мере может решить проблему запущенного заболевания. А при правильной терапии большинство больных людей начинают обретать былое качество.
В основном, заболевание поражает полностью большой палец стопы. По этой причине, необходимо обязательно предотвратить развитее болезни и распространения ее на близлежащие участки.
Противовоспалительные средства вы можете приготовить самостоятельно у себя дома . для этого необходимо взять четыре, пять головок чеснока и залить их водкой (0,54л). Затем следует настоять данный раствор в темном месте (десять суток). После того как данное средств будет готово, его необходимо принимать два, три раза в день по одной части чайной ложки до приема пищи. Следует каждый день принимать данный лекарство , и хранить его в холодильнике.
Очищенный чеснок (пять головок) необходимо измельчить на мясорубке, и добавить в получившуюся смесь измельченный корень хрена ( 4-5 ст.лож) и сок лимона (10 шт.). далее следует тщательно перемешать данную массу и убрать ее в теплое место на один месяц. После того, как лекарство будет готово, его следует принимать по 1-2 ч.л. два , три раза в день. В том случае, если получившийся у вас состав очень крепкий, то вы может развести его кипяченой водой. Отлично снимает воспаление и полевой хвощ. Для этого нужно залить кипятком ( один стакан) траву (50 граммов), и дать раствору настояться в течение получаса. Принимать получившееся лекарство необходимо по 0,5 стакана четыре раза в день в течение одного месяца.

Компрессы.
Лечение болезни будет гораздо эффективнее, если прием вышеописанных настоев вы совместите с компрессами. Для этого следует взять следующую траву: тимьян ползучий, череду, полынь горькую, зверобой продырявленный и болотный багульник. Три столовые ложки данного травяного сбора необходимо заварить кипятком (один стакан), и поставить его на огонь, довести до кипения.
Затем следует остудить и процедить. После этого, нужно завернуть полученную массу в марлю, и прикладывать ее к больному месту, зафиксировав компресс при помощи повязки. Нужно время от времени смачивать повязку в растворе, прикладывать до трех раз в сутки. – Скипидар (100гр), водку(100гр), масло подсолнечное нерафинированное ( четыре ст.ложки) необходимо смешать и наносить на салфетку ровным слоем. Затем приложить к большому месту.
Следует обвязать участок шерстяной тканью и оставить ее на всю ночь. Необходимо повторять данную процедуру ежедневно в течение семи дней.
Необходимо стереть мел в обычный порошок и смешать его с кефиром. Данным составом следует делать компрессы на ночь. Это отличный и быстрый способ восстановления хрящевой ткани суставов. Кроме этого вам может помочь свиная или говяжья желчь. Ее необходимо прикладывать к воспаленному месту в течение трех, четырех дней.
Голубую глину, слегка разведенную теплой водой необходимо завернуть в ткань и прикладывать пораженное место, выдерживая до трех часов. Выполнять эту процедуру следует один раз в день до тех пор, пока не улучшиться самочувствие. Но следует каждый раз менять глину на новую.
Необходимо в равных частях смешать мед, растительное масло и горчичный порошок. Далее следует довести полученную смесь до кипения, и выложить ее на плотную ткань. Затем прикладывать к пораженному участку на два, три часа. Далее следует снять компресс и протереть сухой тряпкой.
Скипидар ( 100гр), водку (100гр) и нерафинированное масло ( 3-4 ст.ложки) необходимо смешать и сделать компресс . Затем нанести компресс на пораженное место. Также будет полезным растирать пораженное место соком картофеля, яблочным уксусом, алоэ, соком сельдерея, багульника.

Мази для пальцев при артрите.
Для того, чтобы приготовить мазь применятся травы. Для этого следует взять донник, зверобой, шишки хмеля (по 2 ст. ложкам каждого). Затем нужно тщательно измельчить и смешать с сливочным маслом (50гр). получившийся сосав нужно выложить на ткань и приложить к больному месту. Сверху следует накрыть массу полиэтиленом и утеплить теплой шерстяной тканью. Оставить повязку ночь. Следует смешать водку( 100гр) с соком редьки ( 150 гр.) и добавить натуральный пчелиный мед ( 150 гр.) и поваренную соль ( 15гр).
Следует тщательно перемешать все ингредиенты, и нанести на больное место до тог момента, пока ваше самочувствие не улучшиться. Лечение таково заболевания как артрит, является очень длительным. По этой причине, будет разумным заготовить мази впрок. Необходимо взять домашнее сливочное масло (800гр), свежие березовые почки(200гр), сухой порошок камфары ( одну щепотку). Затем необходимо смешать березовые почки с маслом и поставить на стуки в теплое место. Затем нужно перекурить смесь в мясорубке и добавить камфару. Применять получившуюся мазь следует при необходимости, а хранить в холодильнике.

В заключение
Такая болезнь как артрит поражает пальцы ног в основном при ношении тесной и неудобной обуви, несоблюдении личной гигиены, ударении большого пальца или травмировании. Все описанные причины можно устранить, и не допустить, таким образом, развития воспалительного процесса.
Важным является: чаще использовать расслабляющие противовоспалительные ванночки для ног с добавлением трав, к примеру, зверобоя, ромашки и череды.
Регулярно делать массаж стопы . Стараться не носить очень узкую обувь, имеющую зауженные носы. Также следует избегать повреждения большого пальца и его травмирования. Чаще следует мыть ноги, и содержать их в чистоте.
В профилактических целях советуем вам носить обувь , имеющая супинатор, вовремя лечить любые возникшие инфекционные процессы в организме человека. О здоровье своих ног следует заботиться ежедневно, развитие и возникновение воспаления суставов и пальцев ног может вполне избежать. Следует также знать и стараться соблюдать простейшие меры профилактики. но если же болезнь уже поразила большой палей на стопе, следует незамедлительно обратиться к лечащему врачу. А способ лечения вам подберут правильно и эффективно. А что касается самолечения, то оно может только навредить и усугубить ваше заболевание.
Воспаление сустава большого пальца является не отдельным заболеванием, а всего лишь сопутствующим симптомом патологических процессов, затрагивающих связочный и сухожильный аппарат сустава, его сумку, хрящи и костные образования. Стоит различать следующие заболевания суставов, сопровождающиеся воспалительным процессом:
- артрит — представленное заболевание способно затрагивать все соединительнотканные части сустава, способствует разрастанию остеофитов (костных шипов);
- артроз — возникает из-за деструкции суставного хряща, который выполняет функцию амортизатора. При его отсутствии соприкасающиеся кости быстро разрушаются, что приводит к появлению выраженных болей и деформации сустава;
- бурсит — затрагивает суставную сумку, провоцируя синтез суставной жидкости. При затяжном течении воспалительный процесс может переходить на другие части сустава, возможно присоединение бактериальной инфекции.
Характерной симптоматикой данного процесса являются:
- боль — может быть резкой или пульсирующей, возникать и усиливаться при нагрузках. При выраженном болевом синдроме больные часто не могут нормально ходить, наблюдается изменение походки;
- покраснение в области большого пальца и его сустава — выраженная гиперемия является характерным признаком прогрессирующего воспаления косточки на ноге;
- отечность — появляется из-за усиленного притока лимфы и крови к месту поражения, данный эффект необходим для ограничения и уничтожения воспалительных факторов;
- температура — при воспалительных процессах в области большого пальца можно ощутить повышение температуры кожных покровов, а больные могут отмечать чувство жара;
- ограничение движений — с прогрессированием заболевания амплитуда движений в суставе большого пальца уменьшается, что в конечном итоге может привести к сращению костей.
Причины воспаления
Причин развития воспаления сустава большого пальца ноги, помимо чистой патологии, существует еще несколько:
- наследственная предрасположенность;
- нарушение обмена веществ;
- инфекционные заболевания;
- травматические повреждения;
- ношение узкой или неудобной обуви;
- переохлаждение.
Однако чаще всего воспаление косточек на больших пальцах ног возникает при игнорировании дегенеративных процессов в самих суставах. Такие изменения могут протекать длительно с незначительной симптоматикой, и только когда палец ноги начинает причинять нешуточную боль, пациент обращается к врачу.
Диагностика
Перед началом лечения, необходимо узнать причину возникновения самого заболевания.

Первым этапом диагностики воспаления сустава большого пальца на ноге является определение основных патогномоничных симптомов. Для разного рода воспалительных процессов характерна своеобразная симптоматика.
При артритах и артрозах может наблюдаться утренняя скованность движений, которая постепенно проходит. Пульсирующая боль в покое характерна для бурсита, в то время при артрозе и артрите во время отдыха боль проходит. Если нога опухла в области сочленения большого пальца и плюсневой кости — это может свидетельствовать о бурсите. Если воспалилась косточка на большом пальце значит имеет место деформация плюснефалангового сустава.
Следующим этапом диагностики является исследование состояния крови, пунктата пораженного сустава, мочи. В крови можно обнаружить следующие признаки воспаления:
- повышение количества лейкоцитов — свидетельствующие о бактериальной природе воспаления;
- увеличение СОЭ;
- появление С-реактивного белка — является главным признаком воспалительного процесса;
- определение антител к микроорганизмам — некоторые инфекционные агенты, после перенесенного заболевания, оставляют свои антигены в организме человека. Эти белки способны прикрепляться к иммунным клеткам организма и провоцировать их на разрушение собственных хрящей, связок и сухожилий, что приводит к развитию артрита;
- определение уратов крови — необходимо для исключения подагры;
- повышение количества лимфоцитов — может говорить о вирусной инфекции.
Исследуя пунктат воспаленного сустава обращают внимание на наличие бактериальных агентов и антител. Определение концентрации солей необходимо для исключения диагноза подагры.

В большинстве случаев определение лабораторных показателей является неэффективным. Они могут говорить только о наличии или отсутствии воспалительного процесса.
Для большей информативности можно использовать рентгенологическое исследование. Если воспалился сустав на большом пальце ноги при выполнении исследований, следует обратить внимание на:
- состояние мягких тканей — их увеличение может говорить о подагрической природе воспалительного процесса;
- кости — оценивают их целостность и структуру;
- связочный аппарат;
- суставную сумку — обратить внимание на ее размеры, возможные выпуклости, интенсивность на самом снимке.
Выполняя рентгенологическое исследование при воспалении на большом пальце ноги, следует обратить внимание на расположения костных структур и наличие остеофитов в области сустава.
Лечение
Терапия воспалительных процессов заключается в применении местных и системных противовоспалительных препаратов. В случае присоединения бактериальной инфекции проводят определение чувствительности к антибиотикам, затем назначают нужные лекарства.

| Наименоваие | Лекарственная форма | О препарате | Как принимать |
|---|---|---|---|
| Аэртал | таблетки | из группы НПВС, активное вещество ацеклофенак | 1 таб. дважды в сутки |
| Нурофен | таблетки | действующее вещество ибупрофен (НПВС) | принимают 1 таб. 3-4 р. в день |
| Вольтарен | таблетки | активный компонент диклофенак (противовоспалительное и анальгезирующее действие) | суточная доза – по 1 таб. 2-3 р. |
| Кетонал | таблетки | активное вещество кетопрофен (НПВС, анальгетик) | доза – 1 таб. дважды в сутки |
| Терафлекс | капсулы | стимулирует регенерацию хрящей | 1 капсула трижды в сутки |
| Артра | таблетки | устраняет боль и воспаление | принимают по 1 таб. 2 раза в день |
| Хондролон | уколы | стимулятор регенерации хрящей в форме уколов | 1 ампула в/м через день |
| Эльбона | уколы | оказывает репаративное действие (восстановление метаболизма и регенерация) | 3 мл раствора в/м через день |
| Структум | капсулы | стимуляция регенерации, устранение симптомов | принимают дважды в день по 1 капсуле. |
В число наиболее эффективных препаратов для местного применения при воспалении косточки на большом пальце ноги входят:
- Диклак гель (активный компонент — диклофенак);
- Гэвкамен (камфара, эвкалиптовое и мятное масла, левоментол);
- Випросал в (мед. яд гадюки, камфара, скипидар, салициловая кислота);
- Кетонал гель (содержит кетопрофен — нестероидное противовоспалительное средство);
- Найз гель (с нимесулидом из группы НПВС).
Местное лечение для косточки на ноге будет успешным при использовании его в комплексе мероприятий и только на ранних стадиях. Если большой палец даже после регулярного применения мази остается болезненным и воспаленным, требуются более радикальные меры.
Если лечение большого пальца ноги препаратами местного назначения не приносит видимых результатов, переходят на прием системных лекарств:
- НПВС: Аспирин, Нимесулид, Мелоксикам, Диклофенак, Ибупрофен.
- Стероиды: Гидрокортизон, Дипроспан. Назначаются при неэффективности НПВС.
- Хондропротекторы: на натуральной основе, с коллагеном, хондроитина сульфатом или глюкозамином, комбинированные средства.
- Сосудорасширяющие: Пентоксифиллин, Аминофиллин.
- Миорелаксанты: Тизанидин, Толперизон. Используются кратковременно для снятия скованности сустава и сдавливания нервных волокон большого пальца ноги.
При различных видах воспаления косточки лечение проводится лекарствами из разных групп — и только по назначению врача.
Воспаление косточки на суставе пальца народная медицина предлагает лечить не только местным воздействием, но и приемом средств внутрь:
- Куриный хрящ. 1 ч. л. высушенного и смолотого в порошок хряща смешивают с апельсиновым соком и принимают ежедневно в течение 3 месяцев.
- Яблочный уксус (5%). Разводят 8 ч. л. уксуса в стакане воды и принимают 3 раза в день перед едой. Курс — 4 недели. При повышенной кислотности не используют.
- Малиновый чай. В качестве напитка пьют чай из веточек малины с листьями и ягодами.
Лечение воспаления на косточке такими средствами — длительный процесс, а курсы могут повторяться и чередоваться.
Осложнения
Если не предпринимать необходимых лечебных мер, то воспаление постепенно будет прогрессировать. Будут разрушаться хрящевые структуры, что приведет к невыносимой боли, при которых больные вынуждены ограничивать себя в движении. А поражение костей приведет к снижению амплитуды движений или полному их отсутствию.
Присоединение бактериальной инфекции спровоцирует остеомиелит и значительные разрушения стопы.
Если не лечить большой палец на ноге от воспаления, обострение уже имеющихся заболеваний (артрит, бурсит, халюс вальгус) неизбежны. Помимо дегенеративных изменений в хрящах, будет страдать весь опорно-двигательный аппарат вплоть до позвоночника. При самом негативном развитии сценария болезни воспаленный палец ноги может стать причиной патологий не только суставов стопы, но и коленного и тазобедренного суставов. А в далекой перспективе вызвать остеохондроз, радикулит, искривление позвоночника.
К какому врачу обратиться
Для проведения качественной диагностики, а затем и эффективного лечения необходимо обращаться за помощью при появлении первых симптомов заболевания. В данном случае могут помочь:
- хирурги — с уклоном на лечение суставов;
- артрологи — врачи, занимающиеся лечением суставов;
- ревматологи — помогут провести диагностику и консервативное лечение воспаленных суставов.
- травматологи — при наличии деформации могут оказать помощь.
Не нужно затягивать с лечением воспаления сустава, такое патологическое состояние может привести к нежелательным последствиям, значительно ухудшающие качество жизни.
Профилактика
Не только лечение может устранить болезненные проявления – гораздо эффективнее не допускать развития воспаления профилактическими мерами:
- носить удобную обувь;
- совмещать двигательную активность с отдыхом;
- делать гимнастику для стоп;
- правильно питаться и следить за весом;
- проходить профилактические осмотры.
Если выполнять хотя бы некоторые из этих пунктов, даже уже имеющееся заболевание не получит шансов на развитие, а симптомы станут менее выраженными.
Выпускник Дальневосточного медицинского государственного университета. Ортопед-травматолог хирургического отделения в частной клинике Хабаровска. Отдает предпочтение оперативным методам лечения косточки на ноге.
Если у вас остались вопросы, вы можете найти ответ в специальном разделе, либо задать свой вопрос нашим экспертам.
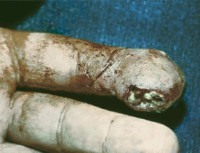
Костный панариций – это гнойное воспаление костных структур пальца. Может быть первичным (реже) или вторичным. Первичная патология проявляется интенсивной дергающей болью и значительной гипертермией в сочетании с гиперемией, отеком и ограничением движений, возникающими через несколько дней после травмы пальца или на фоне отдаленного гнойного процесса. Вторичный костный панариций развивается вследствие распространения инфекции при других формах заболевания, сопровождается субфебрилитетом и продолжающимся гноетечением. Диагностируется на основании данных осмотра, рентгенографии, лабораторных исследований. Лечение оперативное – вскрытие, кюретаж, костная резекция. При значительном разрушении кости показана ампутация.
МКБ-10
Общие сведения
Костный панариций – разновидность гнойного воспаления тканей пальца с поражением кости (остеомиелитом). Является достаточно часто встречающейся патологией, по различным данным, составляет от 37 до 60% в общей структуре гнойно-воспалительных процессов в области пальцев кисти. Первичный остеомиелит фаланги выявляется всего у 5-10% больных, у остальных пациентов наблюдается вторичное воспаление кости. В подавляющем большинстве случаев (около 80%) страдает ногтевая фаланга. Заболевание чаще обнаруживается у работников производств с повышенной вероятностью травмирования и интенсивного загрязнения рук раздражающими веществами – у трактористов, слесарей, грузчиков, разнорабочих и пр. Патология может диагностироваться во всех возрастных группах, отмечается преобладание больных среднего возраста.

Причины
Непосредственной причиной костного панариция являются пиогенные бактерии, обычно – стафилококки, реже их ассоциации с другими микроорганизмами, синегнойная палочка, кишечная палочка и кокковая флора (энтерококки, стрептококки). Первичная форма развивается при гематогенном заносе инфекции из отдаленных гнойных очагов и при параоссальных гематомах. Причинами вторичного гнойного процесса становятся:
- Подкожный панариций. Встречается в преобладающем количестве случаев, что связано с выраженной локальной интоксикацией, тяжелыми нарушениями местного кровообращения, возникающими при воспалении прилегающей к кости клетчатке пальца. Чаще поражает дистальную фалангу.
- Сухожильный и суставной панариций. Выявляется в анамнезе реже подкожного панариция. Обычно предшествует гнойному расплавлению костей основной и средней фаланг.
- Другие формы панариция. В отдельных случаях остеомиелит дистальной фаланги обнаруживается при паронихии, подногтевом или околоногтевом панариции, однако такие случаи составляют незначительную долю в структуре заболеваемости.
Из-за высокой вероятности развития костного панариция при подкожной форме болезни в специальной литературе встречаются указания на то, что при нагноении клетчатки, сохраняющемся в течение двух и более недель, остеомиелит следует рассматривать как закономерный итог воспаления мягких тканей. Предрасполагающими факторами к гнойному поражению кости при любой этиологии процесса считаются эндокринные заболевания, истощение, снижение иммунитета различного генеза (при некоторых заболеваниях, химических зависимостях, приеме гормональных средств), обменные расстройства, трофические и микроциркуляторные нарушения, являющиеся результатом продолжительного воздействия холода, вибрации, влаги или раздражающих веществ на кожу кистей рук.
Патогенез
При гематогенном распространении инфекции гноеродные микробы проникают в костное вещество через питающие сосуды. Надкостница и мозговое вещество воспаляются, в костной ткани формируются секвестры. При вторичной патологии воспаление из мягких тканей распространяется на надкостницу. Развитию гнойного процесса способствуют патолого-физиологические условия, особенно выраженные при воспалении мягкотканных структур в зоне дистальных фаланг, в частности – незначительный объем тканей, обуславливающий формирование мощного очага локальной инфекции, и тяжелые нарушения местного кровообращения в области надкостницы.
Классификация
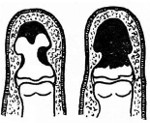
С учетом этиологии различают первичный (возникший на фоне травмы или гематогенный) и вторичный (контактный при других типах заболевания) костный панариций. Поскольку остеомиелит поражает преимущественно дистальные фаланги, разработана классификация, позволяющая обоснованно определять тактику лечения при данной разновидности патологии. Выделяют три вида поражения костных структур:
- Краевой или продольный секвестр. Разрушение кости имеет локальный характер, надкостница расплавлена незначительно, возможно полное восстановление кости. При наличии краевого секвестра подвижность пальца после выздоровления сохраняется. При продольной секвестрации в процесс вовлекается дистальный сустав пальца, исходом становится анкилоз.
- Секвестр с сохранением основания фаланги. Гнойный процесс локализуется выше основания кости, эпифиз не изменен. Независимое кровоснабжение эпифизарной и диафизарной зон кости обеспечивает благоприятные условия для ее восстановления при достаточном сохранении надкостницы. Решение о сохранении или ампутации пальца принимается индивидуально с учетом размера секвестра и продолжительности заболевания.
- Полная секвестрация фаланги. Измененная кость со всех сторон окружена полостью, заполненной гноем. Нагноение распространяется на сустав и сухожильное влагалище. Надкостница разрушена полностью либо сохраняются ее небольшие участки, неспособные к полноценной регенерации. Требуется ампутация.
Симптомы костного панариция
При вторичном поражении обычно страдают дистальные фаланги I, II и III пальцев. Вначале наблюдается характерная клиническая картина подкожного панариция, сопровождающаяся локальным отеком, гиперемией, пульсирующей болью по ладонной поверхности пальца, слабостью, разбитостью, повышением температуры. Затем в пораженной области образуется очаг нагноения, который самостоятельно вскрывается на кожу или дренируется гнойным хирургом, местные и общие признаки воспаления уменьшаются. Распространение гноя на костные структуры проявляется повторным усилением симптоматики, которая на начальных стадиях остеомиелита, однако, не достигает степени выраженности, характерной для подкожного панариция.
При первичном поражении панариций развивается остро. Фаланга отекает, кожа краснеет, а затем становится багрово-синюшной, возникают интенсивные дергающие боли. Палец находится в положении вынужденного сгибания, активные и пассивные движения вызывают усиление болевого синдрома. Отмечается значительная общая гипертермия, температура тела иногда достигает 40˚C, возможны ознобы. При прогрессировании первичного и вторичного процесса выявляется колбообразное расширение пальца. Кожа на пораженной фаланге напряженная, гладкая, блестящая. Фаланга болезненна на всем протяжении. Образуются участки некроза. Формируются свищи, обычно расположенные в подногтевой зоне. Могут возникать деформации, связанные с разрушением мягкотканных и костных структур.
Осложнения
При нарушениях иммунитета, неправильном или несвоевременном лечении костный панариций может переходить в пандактилит – воспаление всех тканей пальца, включая суставы и сухожилия. В некоторых случаях гнойный процесс распространяется в проксимальном направлении. Возможны флегмона кисти, глубокая флегмона предплечья, гнойный артрит лучезапястного сустава. В тяжелых случаях развивается сепсис, представляющий угрозу для жизни пациента. В исходе нередко наблюдаются контрактуры, тугоподвижность или анкилозы, вызванные грубым рубцеванием, поражением близлежащих сухожилий и суставов, продолжительной иммобилизацией.
Диагностика
Диагноз выставляется специалистами в области гнойной хирургии при обращении пациента в поликлинику, реже – при экстренной госпитализации в связи с выраженными явлениями гнойного процесса. В процессе диагностики учитывается характерный анамнез, типичная клиническая картина заболевания и данные дополнительных исследований. План обследования включает в себя следующие мероприятия:
- Опрос, осмотр. При первичном процессе в анамнезе выявляется травма пальца либо наличие отдаленного гнойного очага. При вторичном варианте устанавливается, что больной в течение предыдущих двух или более недель страдал от другой формы панариция. При осмотре обнаруживается отек, покраснение и свищ с гнойным отделяемым. При аккуратном введении зонда определяется изъеденная поверхность кости.
- Рентгенография. Рентгенологическим признаком заболевания является неравномерное просветление фаланги, обусловленное реактивным остеопорозом, в сочетании со стертостью контуров, позже – изъеденностью контуров и очагом деструкции. Иногда при прогрессировании воспаления кость на рентгенограмме пальца почти не просматривается, что может быть ошибочно расценено, как некроз. При некрозе тень кости сохраняется, на ее фоне просматривается секвестр, который может смещаться с течением времени. При вовлечении сустава суставная щель сужается, сочленяющиеся поверхности костей становятся неровными.
- Лабораторные анализы. Гнойное воспаление сопровождается характерными лабораторными изменениями: повышением СОЭ, лейкоцитозом со сдвигом влево, наличием в крови ревматоидного фактора, С-реактивного белка и антистрептолизина-О. Посев раневого отделяемого свидетельствует о наличии гноеродной микрофлоры, позволяет определить ее чувствительность к антибиотикам.
Лечение костного панариция
Лечение только хирургическое. Место разреза выбирают с учетом расположения свища и данных рентгенограммы, основываясь на принципах максимального сохранения функций и рабочей поверхности пальца. Обычно вскрытие панариция осуществляют путем расширения свищевого хода. Иссечению подлежат как костные секвестры, так и пораженная окружающая клетчатка. Удаление нежизнеспособных участков имеет свои особенности, связанные с незначительным объемом тканей в данной зоне. При иссечении клетчатки не используют скальпель или обычные ножницы, измененные дольки захватывают москитом, подтягивают на себя и участок за участком аккуратно отрезают остроконечными ножницами.
Затем приступают к удалению пораженной кости, которое также должно быть предельно экономным. Свободно лежащие костные секвестры иссекают. Отдельно расположенные здоровые участки, сохранившие контакт с периостом, оставляют даже при неопределенном прогнозе их восстановления. Рану промывают тугой струей гипертонического раствора из шприца. В последующем осуществляют перевязки, общую антибиотикотерапию дополняют введением антибиотиков в очаг воспаления.
При отсутствии перспектив восстановления фаланги, угрозе дальнейшего распространения инфекции производят ампутацию или экзартикуляцию пальца кисти. При принятии решения об ампутации I пальца учитывают его функциональное значение, по возможности пытаются сохранить каждый миллиметр длины даже при угрозе деформации и анкилоза, поскольку деформированный или неподвижный палец зачастую более функционален, чем его культя. При значительном поражении остальных пальцев уровень ампутации выбирают так, чтобы создать функциональную культю со свободной от рубцов рабочей поверхностью.
Прогноз и профилактика
Прогноз костного панариция определяется распространенностью остеомиелитического процесса, сохранностью надкостницы и степенью вовлеченности ок ружающих структур. При своевременном лечении краевых секвестров исход обычно благоприятный. В остальных случаях в отдаленном периоде возможно укорочение и/или нарушение подвижности пальца, рубцовые деформации. Профилактика заключается в предупреждении производственных и бытовых травм, использовании защитных средств (перчаток) при работе с раздражающими веществами, своевременном обращении к врачу-хирургу при воспалении и травмах пальцев, адекватном вскрытии и дренировании других форм панариция.
Читайте также:


