Инфекция суставов и костей названия
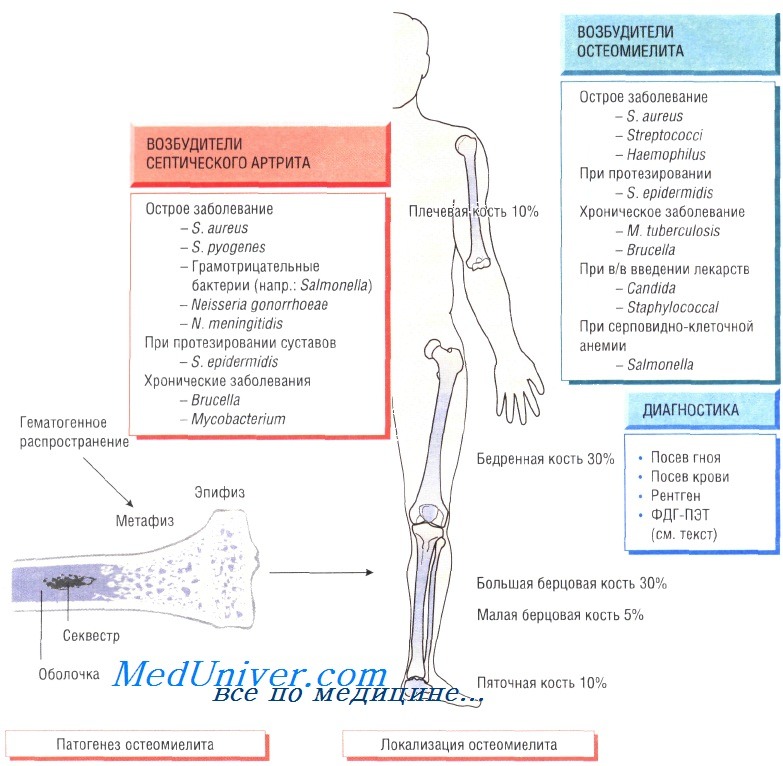
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
Здоровые суставы — это роскошь, значение которой трудно оценить тому, кто никогда не испытывал боли при ходьбе и не ощущал затруднения при попытке поднять руку или ногу, развернуться или присесть. Между тем миллионы людей по всему свету ежегодно обращаются за помощью к врачам-ортопедам с подобными жалобами.
Эпидемиология заболеваний суставов
Болезни суставов классифицируются по характеру патологического процесса.
Воспалительные и инфекционные болезни суставов
В данном случае причиной недуга служит воспалительная реакция в ответ на инфекционный, аутоиммунный или аллергический процесс. Болезнь дает о себе знать болью и припухлостью в суставе. Симптомы за несколько часов способны достичь максимальной выраженности и в дальнейшем отступить на неопределенный срок. Но за периодом мнимого благополучия скрывается скрытое развитие патологического процесса.
Некоторые артриты проявляются в первую очередь не болью, а утренней скованностью, лихорадкой, сыпью на коже над суставом или проявлениями первичного заболевания, осложненного поражением опорно-двигательного аппарата (например, расстройствами мочеполовой системы — при болезни Рейтера и гонорейном артрите).
Этапы воспалительной патологии сустава можно разграничить благодаря рентгенологическому обследованию. Так, в начале болезни значимых отклонений на снимках не обнаруживается, при второй степени артрита появляются признаки разрушения костной и хрящевой ткани. При третьей степени врач увидит деформацию сустава — к этому моменту больной ощущает выраженные ограничения подвижности. Наконец, четвертая степень артрита сопровождается тотальными изменениями в суставе: помочь больному смогут только хирурги.
К этой группе патологий, наряду с ревматоидным артритом (при котором иммунная система организма разрушает суставы), относится инфекционно-аллергический артрит, болезнь Бехтерева, болезнь Гоффа, подагра, псориатический артрит и т. д.
Обратите внимание
Основная профилактика артритов — предотвращение инфекций путем вакцинации и других мер защиты от болезней, способных осложниться бактериальным заражением сустава (гонореи, скарлатины, ангины и т.д.)
Дегенеративные поражения
Эти болезни, как правило, проявляются у пожилых людей: они связаны с изнашиванием сустава, что приводит к разрушению хрящей, отвечающих за амортизацию при работе. Еще один фактор развития дегенеративных заболеваний — остеопороз, при котором снижается плотность костной ткани.
Дегенеративные заболевания проявляются постепенно: первым признаком будет непродолжительная боль после утомительного дня, проведенного на ногах. С течением времени болезненность в суставе перестанет стихать после отдыха, а движения в суставе станут ограниченными. Иногда в пораженной области возникает отек, а сустав ноет при смене погоды и по ночам.
Тяжесть артрозов определяется при осмотре и рентгенографии. В начале процесса на снимках заметно лишь небольшое сокращение высоты щели между костями вследствие истончения хрящевой ткани. При второй степени врач зафиксирует уменьшение полости сустава на треть от нормы и появление костных выростов или участков отмершего хряща. Наконец, 3 стадия артроза характеризуется глубокими, необратимыми деформациями сочленения, вплоть до анкилоза — сращения костей.
Самым частой причиной инвалидности среди всех болезней суставов является деформирующий остеоартроз, затрагивающий преимущественно тазобедренный и коленный суставы. Также источником проблемы может оказаться межпозвоночный остеохондроз — типичное заболевание офисных работников.
Обратите внимание
Эксперты отмечают, что отличной профилактикой возрастных изменений суставов может стать йога — комплекс упражнений, укрепляющих связки и мышцы посредством статических нагрузок. Недавно ученые выяснили, что ежедневные 12-минутные занятия йогой на протяжении 10-ти лет способствуют увеличению плотности костей бедра и позвоночника, что исключает остеопороз и артроз, предотвращая переломы в пожилом возрасте.
Врожденные патологии суставов
Врожденные болезни суставов обращают на себя внимание с самых первых дней жизни малыша: от лечебных мер зависят возможные последствия порока развития для здоровья ребенка. Так, у младенцев нередко выявляется врожденный вывих бедра, который часто сочетается с дисплазией тазобедренного сустава. Будучи оставленным без внимания, этот недуг приведет к проблемам с походкой и формированием осанки. Однако своевременное вмешательство ортопеда позволит скорректировать врожденный вывих бедра консервативно, без операции.
Еще одна часто встречающаяся врожденная патология суставов — синдром Марфана, включающий в себя комплекс нарушения развития внутренних органов. Пациенты с синдромом Марфана имеют крайне подвижные суставы, нарушение осанки и килевидную грудную клетку. Это — высокие, худые, болезненные люди, которые, как правило, попадают в травмпункты с вывихами и переломами. При соблюдении рекомендаций врача они могут жить долго, не испытывая тяжелых проблем со здоровьем.
Болезни околосуставных тканей
Лечение заболеваний суставов в китайской медицине направлено на рассеивание ветра, холода, жары, а также преобразование сырости и восстановление течения Ци и крови. В этом помогает иглоукалывание, моксотерапия (прогревание полынными сигарами) и точечный массаж.
Не забывайте, что важно с вниманием относиться к любым симптомам — боли, скованности, отеку, появлению сыпи или хрусту, слышимому при движениях. Подавляющее число заболеваний суставов успешно поддается излечению на начальных стадиях, однако в запущенном состоянии болезни способны нарушать жизненные и профессиональные планы, требуя дорогостоящего оперативного вмешательства и сложных реабилитационных мероприятий.
Лицензия на осуществление медицинской деятельности от 30 декабря 2008 года № ЛО-77-01-000911 выдана Департаментом здравоохранения города Москвы.

Кость – это твердое образование в человеческом теле, которое является составной частью скелета. Болезни костей могут появляться как у взрослых, так и у детей. Кости нуждаются в постоянной подпитке витаминами и минералами. При нарушении этого процесса возможно развитие заболеваний костных структур или полное их разрушение.
Причины болезней костей
Кости выполняют важную роль в организме. Они защищают внутренние органы и мягкие ткани от повреждений, являются составляющей частью опорно-двигательного аппарата. Это самые крепкие структурные элементы скелета, выдерживают вес всего тела, но даже они подвергаются болезням.
Причины:
- врожденные пороки опорно-двигательного аппарата;
- возрастные дегенеративные изменения;
- лишний вес;
- травмы;
- чрезмерные перегрузки;
- эндокринные нарушения;
- несбалансированное питание, дефицит витаминов и микроэлементов, в частности, кальция и фосфора;
- инфекционные заболевания;
- воспалительные болезни суставов или мышечно-связочного аппарата;
- малоподвижный образ жизни, в результате чего нарушается питание и кровообращение, атрофируются мышцы;
- частые переохлаждения;
- наследственная предрасположенность;
- злокачественная или доброкачественная опухоль.
Частой причиной болезней костей человека становятся инфекционные сердечные заболевания, например, эндокардит.
Заболевания костей часто сопровождаются поражением суставов. В большинстве случаев болезни вызваны травмами.
Симптомы
Признаки зависят от вида заболевания. Воспалительно-инфекционные болезни сопровождаются выраженными местными и общими симптомами. Может повышаться температура тела, появляться озноб, лихорадка, головная боль, тошнота, возникать боль в пораженном участке, припухлость, отечность.
Также костные болезни проявляются скованностью и ограниченностью подвижности. Кости деформируются, может меняться осанка и походка, появляется хромота.
Болевые ощущения на начальной стадии носят умеренный характер, усиливаются после физических нагрузок. По мере развития патологии боль не покидает пациента даже в состоянии покоя.
При дегенеративно-деструктивных поражениях, например, в результате остеопороза появляются такие симптомы – уменьшение роста, разная длина конечностей, самопроизвольные переломы.
Основные заболевания
Все костные болезни можно сгруппировать в такие группы:
- воспалительно-инфекционного характера;
- посттравматические;
- врожденные;
- метаболические.
Наиболее распространены первые две группы.
Воспалительно-инфекционные заболевания вызваны инфекцией. Она может попасть в костную структуру через кровь или непосредственно во время травмы. Наиболее тяжелым заболеванием из этой группы является остеомиелит.
Посттравматические болезни чаще возникают вследствие трещин и переломов костей. Вероятность повреждения костной структуры возрастает при недостатке питательных веществ, в результате чего она истончается и становится менее прочной.
Открытые травмы могут стать вратами для проникновения инфекций, а закрытые приводят к нарушению обменных процессов и воспалению.
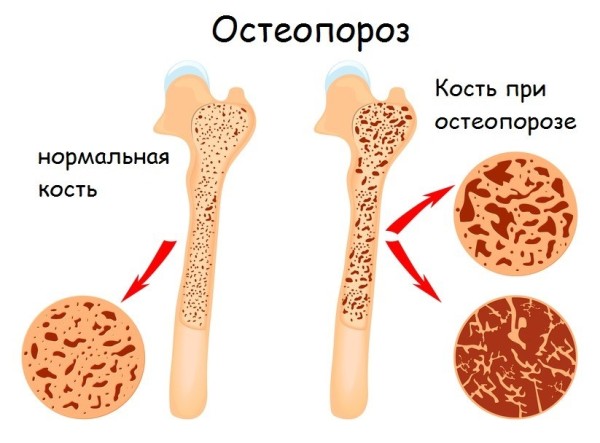
Метаболические болезни вызваны дефицитом витамина D и кальция. Распространенными является остеопороз и остеомаляция. Из-за неполноценного питания костной ткани и нарушения микроциркуляции возникает некроз костной ткани.
Встречаются такие костные болезни:
- Остеохондроз – дистрофия костных и хрящевых тканей.
- Кифоз, сколиоз или лордоз — искривление позвоночного столба.
- Артрит – воспаление суставов, которое приводит к разрушению костной ткани.
- Артроз – разрушение суставных сочленений и костей.
- Остеоартроз – дегенеративно-дистрофические изменения, которые чаще затрагивают бедренную, тазобедренную кость, голени.
- Ревматоидный артрит – ревматическое поражение.
- Болезнь Педжета (остреодистрофия) – Данное заболевание развивается при нарушении восстановления костных тканей, в результате чего деформируются мелкие и крупные кости. Другое название — деформирующий остеит.
- Туберкулез костей – воспалительно-дистрофический процесс после перенесенного туберкулеза легких.
- Остеомиелит – это гнойно-некротическое заболевание. Оно является наиболее опасным, сопровождается большим количеством осложнений, приводит к инвалидности и даже смерти пациента. Остеомиелит вызван инфекцией, которая проникает в костные структуры из отдаленных инфицированных очагов через кровь, в результате травмы или оперативного вмешательства.
- Остеопороз – снижение плотности и повышение ломкости кости. Это хроническое обменное заболевание, возникающее на фоне других патологических процессов.
- Синостоз – это сращение нескольких костей друг с другом. Он бывает физиологическим и патологическим.
Наибольшую опасность несет миеломная болезнь. Раковые клетки проникают в костные структуры с током крови. Чаще болезнь встречается у людей в возрасте после 40 лет.
Любое заболевание костей может спровоцировать осложнения. Например, остеохондроз без лечения приводит к радикулиту, миозиту, сколиозу и спондилезу.
Какой врач лечит болезни костей?
Лечением костных болезней может заниматься травматолог, ортопед, ревматолог, вертебролог и хирург. Выбор специалиста зависит от специфики заболевания.
Общие принципы лечения
Любое заболевание костной структуры может привести к достаточно тяжелым последствиям. От своевременной диагностики и качественного лечения зависит то, не утратит ли пациент трудоспособность или способность самостоятельно передвигаться.
Лечение зависит от этиологии происхождения болезни и степени ее тяжести. В большинстве случаев терапия проходит в стационаре. Пораженной части тела нужен полный покой, важно полностью разгрузить больную кость. Для этого используются специальные ортопедические приспособления.

Лечение комплексное, применяются такие консервативные методики:
- Медикаментозное лечение:
- антибактериальные средства (если воспалительный процесс вызван инфекцией);
- анальгетики для уменьшения болевого синдрома;
- нестероидные противовоспалительные средства и гормональные препараты (при тяжелом течении);
- антиагреганты и антикоагулянты для нормализации кровообращения;
- хондпротекторы для восстановления хрящевой ткани;
- витаминотерапия (прием препаратов, содержащих кальций и витамин D).
- Физиотерапевтические процедуры. Грязелечение, лазеротерапия, магнитотерапия, аппликации парафина и другие.
- Массаж и мануальная терапия.Особенно эффективно иглоукалывание.
- ЛФК.Помогает нормализовать кровообращение, укрепить мышцы и уменьшить болевой синдром.
- Соблюдение диеты. Важно подобрать сбалансированный рацион. Полезно употреблять продукты с высоким содержанием желатина и кальция. Потребление соли и сахара нужно ограничить.
Оперативное лечение применяется при разрушении кости. Наиболее распространенным видом оперативного вмешательства является эндопротезирование.
Медикаментозное лечение направлено только на устранение симптомов и торможение дальнейшего разрушения, но терапия будет не эффективна, если не устранить причину патологии. На период терапии важно придерживаться профилактических мер. Не поднимать более 5 кг и не переутомляться физически.
Важную роль в лечении костных болезней играет возраст пациента. Чем старше человек, тем медленнее процесс восстановления.
Человек, как вид, достиг эволюционного успеха благодаря совершенствованию не только высшей нервной деятельности. Без хорошей подвижности, даже самый умный организм не смог бы выстоять в борьбе за выживание. Поэтому заболевания костей и суставов очень сильно сказываются на качестве жизни больного человека.
Анатомо-физиологические изменения при патологии
Человек способен к двигательной активности благодаря подвижным соединениям между костями скелета – суставам. Именно они позволяют ходить, бегать, прыгать, разговаривать, поднимать ложку и жевать. Кроме мимических, любые движения возможны только благодаря им.
В норме все части сустава (покрытая гиалиновым хрящом поверхность кости, связки и внутрисуставные элементы), слаженно участвуют в акте движения.
При заболевании, патологические изменения могут развиваться в любой структуре, однако, почти всегда приходится иметь дело с одновременным поражением нескольких элементов.
Преобладающий механизм патологии – воспалительная реакция с характерными для неё симптомами:
- боль;
- покраснение кожи над очагом воспаления (гиперемия);
- отёк;
- местное, ограниченное повышение температуры в зоне воспаления.
Суммируясь, эти проявления приводят к пятому признаку классической воспалительной реакции – нарушению функции.
Разнообразие диагнозов

Основные категории, выделенные среди всех болезней опорно-двигательной системы, рассмотрим подробнее.
К этой группе относятся заболевания, в силу тех или иных причин, приводящие к нарушению двигательной функции сустава. Название в некоторой мере отражает сущность происходящих изменений:
- деструкции компонентов сустава, связанные с инфекционным агентом (как напрямую, так и опосредованно);
- снижение функциональности из-за воспалительных изменений (здесь – ревматические болезни, кристаллические артропатии и т. д.);
- артрозы (подкатегории поделены по локализации поражения – колено, локоть, тазобедренный сустав);
- сюда также отнесли разрушения суставных структур, не описанные в предыдущих рубриках.
Отдельно от этой категории следует рассматривать вторичные артропатии суставов, которые сопутствуют онкологическим и эндокринным болезням.
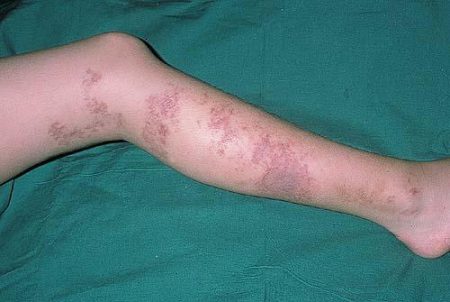
Иногда встречается название – диффузные болезни мягких тканей. Речь ведётся об аутоиммунных ревматических болезнях, похожих по синдромальным проявлениям, имеющих сходный механизм развития и общие подходы к лечению.
Названия этих болезней:
- системная красная волчанка;
- системная склеродермия;
- дерматополимиозит;
- болезнь Шегрена;
- васкулиты.
Нередко сопровождаются патологией со стороны связок, синовиальной капсулы, сухожилий.
Эта категория отражает болезни позвоночника. Сюда внесены: остеохондроз, спондилёз, нарушения осанки и разнообразная патология межпозвоночных дисков.
В причинах лидируют воспалительные процессы. В других случаях, нарушения происходят на фоне механических факторов. Так, в последнее время отмечается тенденция к росту числа врождённых аномалий позвоночника.
Включает заболевания, при которых патологическим изменениям подвергаются прилежащие к суставу мышцы, синовиальная оболочка и сухожилия.
К болезням мышц отнесены миозиты, отложения солей кальция в ткани, и некоторые другие состояния (инфаркт, разрыв, паралич и т. д.).
Заболевания синовиальной оболочки и сухожилий подразумевают воспалительные процессы, кальцификацию. Щёлкающий палец вынесен в отдельную подкатегорию.
По названию, можно догадаться, что сюда внесены поражения кости и хрящевой ткани. Это остеопороз, остеомиелиты (снижение плотности и размягчение кости, соответственно), болезнь Педжета, остеохондрозы суставов (плеча, кисти и т. д.), случаи асептического некроза, остеолиза (полного рассасывания кости).
Дифференциальная диагностика
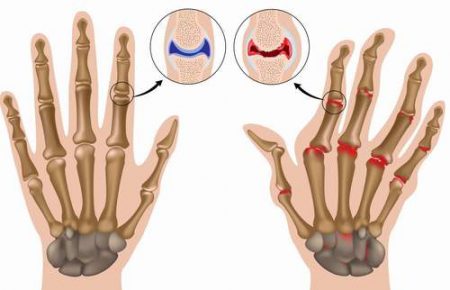
Симптомы и внешние проявления многих суставных болезней во многом сходны (воспалительная реакция, помните?). Но различия всё-таки есть. И если их знать, то можно не пропустить заболевание, чреватое серьёзными последствиями для суставов и костей.
В таблице рассмотрим ведущие признаки самых распространённых заболеваний опорно-двигательного аппарата.
Механизм поражения и причины развития
Ведущие симптомы и прогноз
Чрезмерная нагрузка, срыв компенсаторных механизмов. Нельзя рассматривать, как изолированное поражение суставного хряща – это заболевание всего сустава.
Чаще всего страдают крупные опорные суставы (коленный, тазобедренный).
Чаще всего болеют пожилые люди.
Боль при ходьбе или после неё, похрустывание при движениях, ограничение подвижности и деформация за счёт разрушения костных структур.
Своевременное и полноценное лечение помогают долго сохранять физиологический объём движений.
Болезни подвержены люди среднего возраста
Отёк, скованность, боль не связаны с нагрузкой. Более часто обнаруживается скопление жидкости, вовлечение в процесс суставной капсулы и связок. Деформация развивается медленнее, обусловлена поражением мягкотканных структур и хряща.
Прогноз в ряде случаев серьёзный.
Объединяет целую группу заболеваний. Причина и пусковой фактор не изучены, однако, в развитии доказана роль наследственности.
Чаще болеют дети и подростки.
Боль, припухлость в очаге поражения. В большинстве своём, течение благоприятное.
Системные поражения соединительной ткани
Развиваются по аутоиммунному механизму. Начинается выработка антител к тканям собственного организма. Пусковой фактор не выявлен. Суставная патология часто служит первым проявлением.
Ведущие симптомы – артралгия и скованность, боли в мышцах. Значительно повреждаются сухожилия (уплотняются, укорачиваются).
Сопровождаются специфическими изменениями в показателях крови. Прогноз серьёзный.
Означают дегенеративные проблемы с суставами позвоночника. Причины разные. Чаще всего – остеохондроз. Но встречаются и вторичные, вследствие других заболеваний. Отдельно стоят инфекционные и онкологические дорсопатии.
Воспалительные – чаще начинаются в возрасте до 40 лет.
По МКБ Х не включены в эту категорию болезни позвоночника (артриты и спондилиты), сопровождающие некоторые воспалительные болезни желудочно-кишечного тракта:
- при болезни Крона;
- бактериальных инфекциях ЖКТ;
- гельминтозах;
- глютенчувствительная энтеропатия и др.
Естественно, что боль в костях и суставах при таких болезнях возникает, как проявление основного заболевания, источник которого несколько отстоит от опорного аппарата.
Клиническая значимость

Представленная информация, призвана показать, что совершенно различные по причине и лечению болезни, сходны в своих проявлениях. Костно-суставной аппарат даёт почти одинаковые симптомы, которые могут отличаться лишь по степени выраженности, хронологии появления.
Разница – в нюансах: в отдельных случаях патлогии сильнее боль, больше отёк, болеть начинает только после нагрузки и т. п. Даже эффективность назначенного лечения может стать диагностическим критерием.
Болезни суставов и костей, должен лечить не только врач-ортопед или травматолог. Разнообразие механизмов развития и патологических процессов, делает патологию мультидисциплинарной. Среди названий медицинских профессий, занимающихся лечением таких больных, встречаются и ревматологи, и терапевты, и физиотерапевты и мануальщики.
Cамостоятельная диагностика, не говоря уж о самолечении, может быть опасна.

Заболевания суставов и костей, позвоночника и пародонта являются звеньями единой патогенетической цепи, имя которой – нарушение минерального обмена. Без коррекции метаболизма кальция добиться стойкой ремиссии при лечении этих и других костно-суставных патологий невозможно.
Зри в корень – ищи общую причину родственных заболеваний!
Болезнью современной медицины является отсутствие комплексного подхода. Специалисты лечат исключительно заболевания своей сферы. С пародонтитом пациент идёт к стоматологу, с болями в позвоночнике – к неврологу, с артритом – к ревматологу, с переломами – к травматологу. И каждый врач назначает узконаправленную терапию, призванную облегчить болезненные симптомы. Но, увы, глубинная причина нарушений здоровья костно-суставной системы зачастую остаётся за бортом внимания практикующих медиков.
А заболевания суставов и костей, позвоночника и пародонта – плоды одного древа, созревающие обычно синхронно. И сезон их созревания печально известен как приближение биологической старости. Границы анатомо-физиологического старения подвижны, и многие болезни сегодня значительно помолодели. Например, заболевания суставов и костей, позвоночника и пародонта перестали быть редкостью у 30-летних, так что считать эти недуги уделом только пожилых людей неправильно.
Почему прекрасный пол всё-таки является слабым?
Женщины вступают в полосу повышенного риска развития артритов и артрозов, пародонтита, остеохондроза и остеопороза с началом менопаузы. С уменьшением выработки половых гормонов будто бы лопается тот волшебный защитный купол, который охранял кости, суставы , зубы, а также красоту волос и зубов женщины.
Гормоны, или Кто правит бал на внутренней сцене?
Не только синхронность возникновения и развития костно-суставных заболеваний указывает на их общую причину, но и прямая связь с гормональным статусом. Гормоны – главные действующие лица на внутренней сцене человеческого организма, они и определяют час икс, когда наши кости, суставы, зубы дадут слабину. В чём это выразится? В первую очередь, в одряхлении всех видов соединительной ткани , к которой как раз и относятся кость, хрящ, пародонт. Тут и не медлят явиться незваные гости – заболевания суставов и костей, позвоночника и пародонта.
Дело в том, что мужской тестостерон и женские эстрогены отвечают не только за репродуктивные функции – без них невозможно обновление тканей, рождение клеток. Главным анаболическим гормоном является всё-таки тестостерон, которым не богат женский организм, отчего скелет женщин изначально более хрупок. При климаксе до критических уровней падают не только эстрогены, но и тестостерон, что и ведёт к резкой потере костной массы – остеопорозу.
Рассмотрим примерную схему развития остеопороза. Гормональный дефицит снижает образование костных клеток остеоцитов, участвующих в минерализации кости, поэтому кальций из крови не поступает в костную ткань. В кости образуются поры и пустоты, так как процесс костной резорбции (разрушения) при недостатке половых гормонов наоборот усиливается, остатки минерального матрикса (в котором преобладает кальций) поступают в кровь. Кровь в принципе способна содержать крайне малое количество кальция (в норме 99 % этого минерала должно быть сконцентрировано в скелете). Но поскольку костная ткань его не принимает, как раньше, начинается минеральный дисбаланс – нарушение кальциево-фосфорного обмена.
Заболевания суставов и костей, позвоночника и пародонта как следствия нарушения минерального обмена
Нарушение минерального обмена лежит в основе болезней тканей пародонта. При пародонтозе в челюстных тканях начинаются дегенеративно-дистрофические процессы, в связи с чем зазоры между зубами становятся всё больше. При пародонтите (который встречается у 90 % людей) разрушение структуры челюстной кости сопровождается воспалением тканей пародонта, нагноением зубодесневых карманов. Исследования свидетельствуют о прямой зависимости тяжести пародонтита от степени утраты минеральной плотности костями.
На связь артроза и артрита с костной системой указывают их альтернативные названия – остеоартроз и остеоартрит. В обоих случаях имеют место дегенеративно-дистрофические изменения в суставах, разрушение хряща, однако при остеоартрите они происходят на фоне воспаления. Термин остеохондроз также объединяет два древнегреческих корня (кость + хрящ), указывающих на связь заболевания с тканями как кости, так и хряща.
Хотя заболевания суставов и костей, позвоночника и пародонта протекают обычно параллельно, разрушение костной ткани распознать на начальном и срединном этапах проблематично. Но на подспудно идущую деминерализацию и резорбцию костей указывают проявления деструктивных процессов:
- в пародонте (налёт, зубной камень, кровоточивость дёсен, подвижность зубов, нагноение в зубо-десневых карманах);
- в суставах (боль, скованность, появление краевых разрастаний кости – остеофитов, хруст при нагрузке, воспаление при артрите).
Это позволяет называть пародонтоз и пародонтит, артроз и артрит, а также остеохондроз заболеваниями-маркерами, спутниками остеопороза.
Кальций, знай своё место!
Кальций очень важен не только для костей, зубов, волос, ногтей, но и для суставов, так как входит в состав хряща и связок. Однако, вопреки громким обещаниям рекламодателей – крупных фармкомпаний, лечить заболевания суставов и костей, позвоночника и пародонта обычными кальцийсодержащими препаратами бесперспективно. Ведь при нарушении кальциевого обмена задача состоит не просто в том, чтобы ввести в организм как можно больше кальция – это как раз опасно в связи с риском развития гиперкальциемии и кальцификации сосудов, органов и мягких тканей!
При коррекции минерального обмена необходима целенаправленная доставка кальция в его основное депо – кость, для чего необходимо восстановить костеобразование, т.е рождение новых остеоцитов! А это возможно лишь путём воздействия на эндокринную систему, через увеличение уровня тестостерона.
Собственно, медицина давно пришла к такому решению, пытаясь лечить костно-суставные патологии введением дополнительных гормонов. Однако гормонозамещение, давая быстрый лечебный эффект, оказывает массу разрушительных побочных действий, а также окончательно подавляет естественное производство гормонов организмом.
Безопасный, согласующийся с физиологией человека способ направить кальций по пути истинному был найден российскими учёными, открывшими уникальные свойства апипродукта гомогената трутнево-расплодного. Содержащиеся в нём энтомологические гормоны оказались для человека предшественниками гормонов, которые стимулируют синтез собственного тестостерона, а тот в свою очередь – остеосинтез и минерализацию кости.
Индивидуализированный подход к профилактике и терапии костно-суставных заболеваний
На основе гомогената трутнево-расплодного как ключевого анаболического компонента были созданы не имеющие аналогов остеопротекторы:
- Остеомедвключает в состав, кроме гомогената, 200 мг цитрата кальция – наиболее безопасной, эффективной, легкоусвояемой соли Са. В пересчёте на элементарный макроэлемент это всего 40 мг Са, однако с учётом обеспечения его точного попадания в цель (кости), большего и не надо во избежание гиперкальциемии и кальцификации. Остеомед отлично подойдёт как средство профилактики остеопороза и сопутствующих заболеваний, а так же для укрепления зубов, волос, ногтей.
- Остеомед Форте содержит, кроме гомогената, 250 мг цитата кальция, полезные для костно-суставной системы витамины Д3 и В6 (в трутневом гомогенате они также содержатся в естественном виде). Увеличение количества Са и витаминов Д3 и В6 делает этот препарат эффективным при тяжёлых переломах , сильной деминерализации костей и гипокальциемии (подтверждённых денситометрией и анализами).
- Остео-Вит с трутневым гомогенатом обогащён витаминами Д3 и В6, но не содержит кальция. Это средство поможет наладить минеральный обмен тем, у кого выявлены гиперкальциемия и кальцификация (например, камни в почках или обызвествление сосудов). Остео-Витспособствует правильному перераспределению уже имеющегося в организме кальция, укреплению и восстановлению костной ткани, а также стимулирует иммунитет, препятствует развитию воспалительных процессов.
В зависимости от специфики протекания костно-суставных патологий, от концентрации Са в организме следует отдать предпочтение одному из названных препаратов. Заболевания суставов и костей, позвоночника и пародонта требуют индивидуализированного подхода к своей профилактике и терапии, что и учли разработчики данной серии остеопротекторов.
- Одуванчик П — хондропротектор (защитник хрящевой ткани), стимулирующий образование новых хондроцитов – клеток хряща;
- Апитонус П, улучшающий кровообращение и питание околосуставных тканей и костей;
- Дигидрокверцетин Плюс, нормализующий состояние сосудов, кровоток и питание соединительных тканей.
Лечение остеопороза, артрита, пародонтита, пародонтоза, остеохондроза и других костно-суставных патологий натуральными, безопасными и одновременно эффективными средствами возможно. Это лучшая альтернатива высокодозированным препаратам кальция, химиопрепаратам и гормонозамещению, побочные эффекты которых бьют по жизненно важным органам и системам и в конечном итоге только ухудшают положение вещей.
Читайте также:


