Инфекция зуба и хронический гайморит
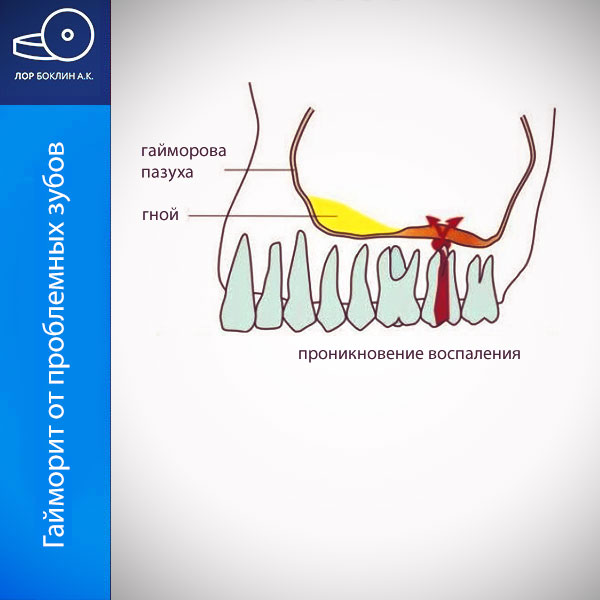
– тяжёлый воспалительный процесс в области корня зуба (верхнего 4-, 5- или 6-го), приводящий к разрушению кости между гайморовой пазухой и лункой зуба и распространению инфекции с очага воспаления в верхнечелюстную пазуху;
– врождённое увеличение объёма гайморовой пазухи, при котором корни верхних зубов вплотную прилегают к ней или даже выходят внутрь её полости;
– небрежное, неквалифицированное и неоправданно травматичное удаление зуба верхней челюсти.
И всё же самой распространённой причиной заболевания становятся не работа врачей или другие факторы, а плохой уход за полостью рта и несвоевременное обращение к стоматологу. Особенно высок риск развития одонтогенного гайморита при запущенном кариесе, когда хронический пульпит (воспаление) внутренних тканей зуба: сосудов, зубного нерва – переходит в некроз (омертвление). В этом случае воспаляются околокорневые ткани, происходит их нагноение и гнойный процесс быстро проникает в гайморову пазуху.
Стадии одонтогенного гайморита
Гайморовы пазухи – это своеобразные пещерки, образующие околоносовые полости, которые соединяются с полостями носа выводными отверстиями, называемыми соустьями. Особенность гайморовых пазух в том, что при достаточно большом собственном объёме они имеют очень узкие соустья.
Вся внутренняя часть гайморовой полости выстлана слоем слизистыхклеток. Основным назначением слизиявляется уничтожение микробов и удаление твёрдых частиц. Благодаря специальному механизму содержимое гайморовой пазухи непрерывно выводится в нос через соустье. Однако в случае отёка, который неизменно появляется при гайморите, отверстие сильно сужается, и прохождение слизи становится невозможным.
Эти изменения ограничивают поступление кислорода в верхнечелюстные пазухи, в результате чего слизистая оболочка перестает нормально функционировать. Отёк увеличивается, появляются боли, в пазухе начинается размножение болезнетворных микроорганизмов. Если болезнь не лечить, воспалительный процесс стремительно развивается.
Серозная стадиясопровождается отёком слизистой оболочки гайморовой пазухи, расширением её кровеносных сосудов, быстрым наполнением её жидкостью. В результате обширного набухания слизистой оболочки закрывается соустье, и отток накапливающейся жидкости прекращается.
Признаки одонтогенного гайморита на серозной стадии таковы: общая слабость, снижение обоняния, заложенность носа, головная боль, несильные боли в области лица в месте расположения гайморовых пазух, озноб, лихорадка, нарушение сна. Наиболее характерными проявлениями болезни становятся прохождение воздуха через лунку удалённого зуба, попадание жидкости изо рта в нос, боль при постукивании по зубам, корни которых располагаются в области поражённой пазухи.
Если не вылечить гайморит на серозной стадии, начинается гнойный гайморит. Эта стадия характеризуется выделением гноя из лунки удалённого зуба, если выполнялась такая операция, неприятным запахом изо рта, слабостью из-за интоксикации, быстрой утомляемостью. Носовое дыхание становится затруднённым, температура периодически повышается до небольших значений.
Диагностика одонтогенного гайморита
Выявление больного зуба и последующее исследование его состояния проводится с использованием прицельного рентгенологического снимка этого зуба, а при необходимости и панорамного снимка верхней челюсти.
Процедура проводится под местной анестезией. Через предварительно расширенное естественное отверстие между полостью носа и гайморовой пазухой врач вводит в неё миниатюрный эндоскоп, диаметр которого составляет 3-4 мм. В случаях перфоративного гайморита прибор вводится через отверстие, образовавшееся после удаления зубного корня. Благодаря широкому углу обзора и примерно 10-15-кратному увеличению изображения, специалист имеет возможность детально обследовать пазухи и соустья.
Обязательным этапом обследования становится бактериальный посев материала, полученного из гайморовой пазухи, для определения чувствительности к противомикробным препаратам. По результатам этого комплексного обследования и подбирается индивидуальная лекарственная противомикробная терапия.
Успешная борьба с этой сложной и очень коварной болезнью посильна только команде из двух врачей. Это ЛОР-врач и стоматолог-хирург или челюстно-лицевой хирург.
Обязательным этапом лечения одонтогенного гайморита становится пункция (прокол) гайморовой пазухи. Процедура выполняется с диагностической и лечебной целью с последующим введением в пазуху через дренажные трубочки лекарственных препаратов, прежде всего антибиотиков, для подавления воспалительного процесса.
Если после такого лечения избавиться от воспаления не удаётся, проводится операция гайморотомии. В ходе неё удаляются патологически изменённые участки слизистой оболочки пазухи. Регенерация этой ткани наступает через 7-10 дней.
Цель заключительного этапа хирургического лечения одонтогенного гайморита – разобщить гайморову пазуху и полость рта. Для ликвидации патологического соустья между ртом и пазухой выполняют пластику такого отверстия. После операции оно закрывается навсегда.
Что после операции?
В течение 10-14 дней после операций надо принимать сосудосуживающие, противоотечные, антибактериальные и способствующие регенерации лекарственные средства, чтобы вернуть слизистую оболочку в нормальное состояние. Часть этих препаратов назначается в таблетках, часть – в форме жидкостей и спреев для введения в полость носа.
Минимум 7-10 дней после операции нельзя есть твёрдую, слишком горячую или холодную, а также острую пищу, посещать баню, подвергаться интенсивным физическим нагрузкам.
Как предупредить болезнь?
Ведь так можно выявить на начальных этапах не только одонтогенный гайморит, но также кариес, периодонтит (воспаление окружающих зуб тканей) и другие стоматологические заболевания. Лечение, начатое на ранних стадиях, более простое, дешёвое и эффективное. Оно позволит сохранить зубы в отличном состоянии до глубокой старости.
Наиболее грозное осложнение болезни – переход воспалительного процесса на окружающие ткани и развитие в них гнойных очагов (абсцессы и флегмоны). Распространение воспаления из гайморовой пазухи в полость орбиты глаза и далее в полость черепа либо развитие остеомиелита верхней челюсти (гнойно-некротического процесса инфекционной природы, который развивается в кости, а также в тканях, её окружающих)составляет до 10-15% случаев. Причиной смерти больных становятся жизнеугрожающие нарушения мозгового кровообращения.
Пять признаков одонтогенного гайморита
▪ Наличие причинного зуба. Обычно он присутствует, но может уже быть удалён ранее.
▪ Процесс возникает только у взрослых людей, чаще у пожилых. Поскольку у детей корни зубов практически никогда не выступают в верхнечелюстную пазуху, одонтогенный гайморит у людей до 18-20 лет – исключительная редкость.
Прием ведет к.м.н. Боклин А.К.
Синуситы, связанные с простудными заболеваниями достаточно частое явление, но причиной развития гайморита могут стать и проблемы с зубами.

Синусит, связанный с простудой считается обычным явлением, но триггерами развития гайморита могут быть и больные зубы. Эта форма заболевания называется зубной или одонтогенный синусит. Возможными причинами одонтогенного гайморита может быть воспаление корня зуба, и погрешности в лечении или удалении верхних коренных зубов. В некоторой степени такая форма синусита отличается от типичного острого гайморита, поэтому лечение имеет свои особенности.
Параназальные пазухи (sinus paranasales) состоят из системы нескольких полостей в около носовом пространстве. В случае простуды, менее вентилируемые пазухи особенно подвержены развитию синусита. Верхнечелюстные пазухи (sinus maxillaris, гайморовы) относительно хорошо вентилируются. Однако дно верхнечелюстной пазухи отделяет только узкая костная пластина от коренных зубов верхней челюсти. Благодаря этой анатомии, развитие зубного (одонтогенного) синусита достаточно частое явление. Основной причиной, одонтогенного синусита может быть воспаление, которое образуется в области корней зубов, и легко распространяется на слизистую оболочку верхнечелюстной пазухи.
К числу частых возбудителей, относятся такие бактерии, как:
- Streptococcus pneumonia – стрептококк;
- Haemophilus influenza – гемофильная палочка;
- Moraxella catarrhalis – протобактерия Моракселла.
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
- Сильная пульсирующая боль;
- Отек вокруг щеки (может доходить до века);
- Покраснение носовой стенки и носовых раковин;
- Секреция из носа слизисто-гнойного характера.
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Из-за множества причин, которые могут привести к данной форме синусита – удаление зуба (экстракция), грибковая инфекция, проникновение инородного материала в просвет гайморовой пазухи – лечение отличается. Устранение причины – основная цель данной терапии. Острое воспаление достаточно хорошо лечиться антибиотиками. Однако в случае хронического процесса они теряют свою эффективность.
Акцент в данном случае ставиться на хирургическое лечение. Возможные хирургические методы варьируются от минимально инвазивных подходов (эндоскопическая хирургия) к более обширной хирургии. К последним относятся методики по Фельдману, Абелло и др.
Кроме того, возможна временная установка дренажа (открытое соединение с полостью носа), которая необходима для улучшения вентиляции пазухи.
В любом случае выбор стратегии лечения обсуждается непосредственно со специалистом, после детального обследования.
Остались вопросы, связанные с лечением одонтогенного гайморита или необходима консультация в Москве? Отвечу Вам на них в WatsApp чате, если Вы перейдете по данной ссылке.
С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
Один из видов воспалительного процесса в верхнечелюстных синусах – это одонтогенный гайморит. Заболевание способно протекать в острой либо хронической форме, проявляться в виде разных признаков, однако в любом случае патология взаимосвязана с воспалением ротовой полости.
Причины развития одонтогенного гайморита
Чаще всего одонтогенный гайморит развивается под действием следующих факторов:
- Вредоносных микроорганизмов диклокков, энтерококков, стрептококков, стафилококков – в процессе формирования пародонтоза на дальних зубах верхнечелюстного ряда кости перегородки со временем становятся тоньше. Это способствует свободной миграции патогенных бактерий между ртом и синусами.
- Устраненные моляры и премоляры – когда зуб удален, от крупного корня может остаться просторный канал, который является идеальным путем для инфицирования гайморовых пазух через полость рта.
- Аномальный рост дальних зубов (моляры, премоляры и зубы мудрости). В случае, когда появляется препятствие в виде костной структуры верхней челюсти либо десенной ткани, может воспалиться пародонт, что приводит к развитию гайморита.
- Травматизм, при котором зуб верхнечелюстного ряда проник вглубь – в результате ещё возможно нарушение перегородки между верхним рядом зубов и носовыми пазухами.
В редких ситуациях существует вероятность проникновения частичек зубной эмали или пломб в носоглотку в 
процессе лечения, а затем в гайморовы пазухи – такой посторонний предмет способен спровоцировать формирование серозного или гнойного гайморита, протекающего в одонтогенной форме.
Симптомы зубного гайморита
Локализация зубной боли на фоне гайморита зачастую отмечается на той стороне лица, под глазом либо на щеке. Кроме того, возможно формирование заложенности носовой пазухи с одной стороны, которое сопровождается отделением гнойного секрета.
Если заболевание уже перешло в хроническую стадию, симптоматика развивается не всегда, а периодами, во время обострения недуга. Риск заболевания заключен в том, что признаки воспаления синусов, спровоцированного болезнями зубов верхнечелюстного ряда, сложно различить с симптоматикой простого гайморита.
Одонтогенная форма характеризуется возникновением таких симптомов, как:
- общая вялость в организме;
- увеличенная температура тела;
- нарушение обонятельной функции;
- болевые проявления в голове и зубах;
- болезненность и отёк лица в районе носа;
- малоприятный аромат из ротовой полости;
- заложенность носа и отделение гнойного секрета;
- сильный болевой синдром при нажатии на поврежденный зуб;
- чувство дискомфорта при пережевывании пищи;
- бессонница;
- сниженный аппетит;
- озноб.
Виды зубного гайморита
Подобная форма воспаления синусов способна формироваться в нескольких видах. Согласно признакам, заболевание бывает острое либо хроническое.
При остром одонтогенном гайморите пациент предъявляет жалобы на наличие:
- болезненных ощущений в передней области черепа возле воспаленной носовой полости;
- заложенности носовых ходов и гнойного отделяемого;
- болевых проявлений при пережевывании еды;
- нарушенного восприятия ароматов;
- вялости в организме в целом.
Обычно лицо при таком заболевании не отечное, лишь в редких случаях отмечается появление незначительного отёка. При касании к припухшей области человек ощущает болезненность, а во рту воспаляется слизистая оболочка.
В процессе обследования, при проведении визуального осмотра обнаруживается отечная слизистая и гнойный воспалительный процесс. Кроме того, определяется наличие воспаления в местных лимфоузлах.

При хроническом одонтогенном гайморите пораженный зуб не проявляется постоянных признаков. Отсутствует ухудшение общего самочувствия. Такая форма патологии протекает бессимптомно. Единственное проявление в подобной ситуации – наличие гнойного секрета, вытекающего из носовых пазух.
При осмотре врач обнаруживает корочку либо полип. Как правило, хроническое заболевание развивается на фоне неэффективной терапии зубов либо острой стадии патологии.
Течение одонтогенного гайморита осуществляется по таким стадиям:
- серозной, характеризующейся образованием острого воспалительного процесса в гайморовых пазухах;
- гнойной, на фоне которой сильно отекает слизистая в ному, что приводит к затруднению оттока гнойного секрета.
Для хронической формы заболевания характерно отделение гнойного содержимого лишь из одной носовой полости либо формирование корочек в ней. К тому же во рту могут образовываться полипы либо воспаление слизистых оболочек.
Как диагностировать одонтогенный гайморит?
Лечить гайморит должен ЛОР-врач, если же причина формирования патологии кроется в проблемах с зубами, придется обратиться к помощи квалифицированного стоматолога-хирурга.
Следует заметить, что зачастую диагностика самого заболевания несложная, а определить наличие именно одонтогенной формы поможет внимательное рассмотрение анамнестических данных, хотя в некоторых случаях это возможно лишь после нескольких лет наблюдения в специалиста.

Для одонтогенной формы гайморита свойственно развитие зубной боли. Чтобы точно диагностировать заболевание, стоматолог после проведения визуального осмотра может назначить выполнение одного из перечисленных ниже исследований:
- рентгена полости рта;
- диафаноскопии (оценивается прозрачность верхнечелюстных синусов посредством внедрения в рот больного специализированного устройства);
- пункции поврежденной гайморовой пазухи;
- риноскопии;
- МРТ;
- КТ.
Как лечить одонтогенный гайморит?
Основой терапии при одонтогенном гайморите является устранение воспалительных процессов во рту путем выполнения следующих процедур:
- стоматолог устраняет пораженный зуб, либо убирает посторонний предмет, проникший в полость носа;
- выполняется санация рта;
- отоларингологом промываются гайморовы пазухи – с этой целью осуществляется пункция, в синус вводится антисептическое и антимикробное медикаментозное средство.
Подобное хирургическое вмешательство выполняют под локальным обезболиванием. При наличии серьёзного осложнения и абсцесса требуется использование общей анестезии с проведением полноценного оперативного вмешательства в условиях стационара.
После такой процедуры больному назначают лечение сосудосуживающими назальными препаратами. Если наблюдается формирование сопутствующих воспалений, прописывают антибиотики.
Если диагностирована хроническая форма одонтогенного гайморита без какого-либо осложнения, лечение проводится по такой же схеме. Однако в некоторых случаях требуется проведение операции с целью устранения опухолей, которые сформировались в полости носа и закрыли ходы.
В подобной ситуации в ротовой полости выполняется надрез, сквозь который проводится удаление опухоли. Стенку синуса пробивают с помощью бормашины, затем устраняют имеющиеся формирования. По окончании процедуры промывают пазухи.

В постоперационный период доктор прописывает больному соответствующее лекарство и план его применения. Терапия при одонтогенном гайморите всегда назначается комплексная, поскольку выписывается прием нескольких групп препаратов:
- антибиотиков;
- нестероидных противовоспалительных препаратов;
- антигистаминных средств;
- иммуномодуляторов.
Если для лечения полости рта используется санация, тогда в дальнейшем врач прописывает использование:
- этиологической терапии для устранения факторов, спровоцировавших формирование недуга;
- патогенетического лечения, чтобы замедлить процесс образования патологии;
- симптоматической терапии для облегчения симптоматики недуга.
Если гнойное инфицирование распространяется на головной мозг, требуется проведение хирургического вмешательства для устранения накопившегося слизистого экссудата.
Народные средства при лечении одонтогенного гайморита
Для лечения зубного гайморита можно воспользоваться народными средствами, хотя их немного. Причем их цель заключается в снятии симптоматики заболевания, а не избавлении от первопричины патологии.
При одонтогенной форме воспаления синусов разрешено проведение:
- ополаскивания рта с помощью травяных настоев или отваров на основе ромашки, календулы, зверобоя, липы – эти растения обладают противовоспалительным и дезинфицирующим эффектом;
- промывки проходов в носу посредством солевого раствора (1 чайная ложка соли растворяется в стакане воды) либо отваром с шалфеем, зверобоем или эвкалиптом – в подобной ситуации это наиболее эффективные средства.
При лечении одонтогенного гайморита нетрадиционные средства могут выступать лишь в роли вспомогательных методик, а основой терапии являются консервативные способы. Так получится достичь большего эффекта от лечения.
Профилактические меры
Главная причина формирования одонтогенной формы заболевания, по мнению стоматологов, это недостаточная гигиена полости рта. В целях профилактики также рекомендуется периодически (через каждые 6 месяцев) посещать стоматологическую поликлинику для проведения осмотра и своевременно приступать к лечению стоматологических патологий. Это поможет снизить к минимуму возможность развития зубного гайморита.
Заключение
Лечить одонтогенный гайморит, спровоцированный патологиями ротовой полости, следует вместе с квалифицированным стоматологом. Только после устранения первопричины развития заболевания, а именно кариеса, пародонтоза и пародонтита, получиться справиться с признаками воспаления гайморовых пазух и приступить к терапевтическим действиям по устранению воспалительного процесса в синусах.
Одонтогенный гайморит — воспаление гайморовых пазух, обусловленное инфицированием зубов верхнего ряда — моляров либо премоляров. Их корни либо примыкают вплотную, либо — в более редких случаях — выходят непосредственно в гайморовы пазухи, потому их заболевания могут являться причиной развития особого типа гайморита.

Зачастую это одностороннее воспаление, которое развивается непосредственно над пораженным зубом либо участком десны. Если данное заболевание не вылечить сразу, вскоре оно может распространиться и на вторую пазуху.
Классификация и стадии патологии
Зубной гайморит может иметь две формы:
- закрытый — прямое соединение воспаленного зуба и пазухи отсутствует, причиной такого заболевания являются нагноение кист и хронические периодонтиты;
- открытый — корни воспаленного зуба выходят в пазуху либо же формируется иной открытый канал для беспрепятственного проникновения вредоносной микрофлоры.
По изменению слизистой пазух для одонтогенного гайморита разработана следующая классификация:
- серозный (катаральный) — слизистые отекают, продуцируется бесцветный секрет;
- гнойный — слизистые пазух воспаляются, происходит обильное формирование гнойных масс;
- полипозный — на поверхности стенок появляются уплотнения, которые позже вырастают в полипы;
- гнойно-полипозный — самая тяжелая форма одонтогенного гайморита, сочетает в себе симптомы гнойного и полипозного.
Важно! При отсутствии эффективого лечения серозный гайморит стремительно переходит в гнойный.
Что касается стадий заболевания, выделяют три:
- Острая — заболевание интенсивно развивается, от его начала прошло менее 21 дня.
- Подострая — продолжительность заболевания составляет 21-42 дня.
- Хроническая — заболевание длится более 42 дней (6 недель), симптоматика менее выражена, но сохраняется, а тенденция к выздоровлению не наблюдается.
И серозный, и катаральный гайморит начинаются с острой стадии, но могут перейти в хронический. Это ослабляет иммунитет, а при присоединении новой инфекции хронический гайморит может вновь обрести острую форму.
При хроническом заболевании происходит постоянная интоксикация организма, человек быстро устает, изо рта появляется неприятный запах.
Причины появления зубного гайморита
Наиболее популярными возбудителяи одонтогенного гайморита:
- вредоносные бактерии диплококки, энтерококки, стрептококки, стафилококки — в результате прогрессирования пародонтоза дальних зубов верхней челюсти костная перегородка постепенно истончается, микроорганизмы получают возможность свободно мигрировать между ротовой полостью и гайморовыми пазухами;
- удаление моляров и премоляров — после удаления зубов от крупных корней могут остаться просторные каналы, идеальные для проникновения инфекции из ротовой полости в пазухи;
- неправильный рост задних зубов — моляров, премоляров и зубов мудрости: если им мешает верхнечелюстная кость либо десна, возможно воспаление пародонта и, как следствие, гайморит;
- травма, повлекшая вхождение зуба верхней челюсти вглубь — это также способно нарушить перегородку между верхней челюстью и пазухой.
Значительно реже, но бывает, что при лечении зубов кусочек эмали либо пломбы попадает в носоглотку, а из нее в саму гайморову пазуху — это инородное тело вполне может стать причиной возникновения одонтогенного гайморита серозной либо гнойной формы.
Симптомы одонтогенного гайморита
Первичным признаком развития данного заболевания является боль чуть выше зубов, отдающая дискомфортом в висок, лобную долю и область под глазами. Одновременно с этим либо чуть позже появляются прозрачные жидкие выделения из носовых ходов, вероятно ухудшение обоняния. Постепенно отечность слизистой, покрывающей гайморовы пазухи, увеличивается, вследствие чего затрудняется носовое дыхание, ухудшается отток слизи. Если своевременно не среагировать, из одонтогенного гайморита может развиться хронический гнойный.
При гнойном гайморите соблюдается идентичная симптоматика, но к перечисленным ранее симптомам прибавляются общая слабость, повышение температуры до 40 о С и озноб. Воспаление пазух и наполнение их более густым секретом — гноем — приводит к увеличению щек (если гайморит односторонний, увеличивается только одна щека). Прикосновение к носогубной части лица вызывает боль. Из-за осложнения дыхания появляются проблемы со сном, а также развивается боязнь света. Возможна продолжительная головная боль.
Также появляется дискомфорт (иногда — боль) при пережевывании твердой пищи, воспаляются лимфоузлы.
Если гайморит переходит в хроническую форму, на осмотре ротовой полости в верхнем ряду можно обнаружить зубы, пораженные кариесом, периодонтитом, а также воспалением десен вокруг них. Крайне редко хронический гайморит может протекать бессимптомно — только с выделением серозно-гнойного содержимого при гигиенических процедурах.
В стадии ремиссии симптоматика может быть выражена недостаточно ярко. Например, в течение дня появляются периодические дискомфортные ощущения в области гайморовых пазух. По утрам, после ночного отдыха, обильно выделяется слизь вперемешку с гноем. Возможен кашель с мокротой (серозным либо серозно-гнойным содержимым).
Диагностика
Существует несколько методов диагностики данного заболевания, и только комплексное обследование может дать точный результат.
В первую очередь это — рентген-диагностика, целью которой является выявление проблемного места в ротовой полости: производится панорамный снимок всей челюсти либо точечный снимок конкретного проблемного зуба. Также возможно назначение конусно-лучевой томограммы для исследования состояния верхней десны и верхней челюсти (наличие воспалений, кист, полипов).
Компьютерная томография позволяет исследовать состояние гайморовых пазух и определить, имеется ли в них секрет, гной либо полипы.
Эндоскопия — следующий метод, что применяется в комплексном обследовании. Медицинский прибор эндоскоп диаметром 3-4 мм вводят в предварительно расширенное соустье. Если причиной гайморита могло стать недавнее удаление зуба, вместо соустья для исследования используют корневой канал. С помощью эндоскопа удается получить снимки состояния организма изнутри, и при их увеличении можно определить точный диагноз.
При подозрении на хронический гайморит следует сдать общий анализ крови — показатели СОЭ и лейкоциты будут значительно превышать норму.
Лечение одонтогенного гайморита
Лечение данного заболевания будет эффективным только в том случае, если начать его с устранения причины инфицирования гайморовых пазух, а затем приступить к их очищению от гнойного содержимого. В случае, когда причиной заболевания является пораженный инфекцией зуб, его удаляют. Если причина кроется в состоянии тканей, их вскрывают и удаляют очаги инфицирования либо же проводят иную эффективную терапию.
Часто для срочного оттока серозной жидкости из тканей гайморовых пазух необходимо выполнить надрез десны и при помощи шприца извлечь ее. Такая мера позволяет вывести почти в полном объеме накопившуюся серозность и гной напрямую из организма, минуя носовые ходы. Но также необходимо предпринять дополнительные меры, чтобы препятствовать образованию нового гноя.
При одонтогенном гайморите рецепты народной медицины весьма ограничены. К тому же, они направлены на подавление симптомов, а не устранение основной причины заболевания. Но облегчить состояние больного народными методами все же можно.
Для лечения одонтогенного гайморита применяют:
- полоскание ротовой полости настоями либо отварами лекарственных растений (ромашка, календула, зверобой, липа) — они имеют противовоспалительное и обеззараживающее свойства;
- промывание носовых ходов солевым раствором (1 ч. л. на 1 стакан воды) либо отварами шалфея, зверобоя, эвкалипта — уменьшают отечность, улучшают дыхание.
Именно при таком заболевании как одонтогенный (зубной) гайморит рецепты народной медицины могут быть вспомогательными, но основной акцент следует делать все же на консервативное лечение — в данной ситуации оно будет более эффективным.
Также практически всегда помимо местной антибиотикотерапии назначают и общую, чтобы полностью подавить инфицирующие бактерии в организме. После выздоровления необходимо пропить курс лактобактерий для нормализации микрофлоры.
Для поднятия иммунитета врач может назначить витаминные комплексы, а для подавления болезненных ощущений — болеутоляющие препараты.
Оперативное вмешательство требуется не часто, но иногда без него выздоровления не будет. Для этого есть две причины:
- нарушение целостности перегородки — в таком случае она восстанавливается хирургическим образом, после чего заболевания ротовой полости не будут распространяться на гайморовы пазухи;
- слишком сильное поражение зубов, наличие кист либо полипов в верхней челюсти — в этом случае образование удаляется полностью и проводится терапия, направленная на скорейшее заживление.
Операцию назначают только в том случае, если без нее выздоровление невозможно.
Прогнозы и последствия
Лечение данного типа гайморита не терпит промедления, поскольку при перетекании в хроническую форму либо при дополнительном инфицировании организма возможны такие последствия как:
- воспаление глазных тканей;
- отечность лица;
- инфицирование мозговых клеток;
- заражение лимфатической жидкости;
- нарушение кровообращения в головном мозге.
Кроме того, продолжительный хронический гайморит может спровоцировать развитие в гайморовых пазухах рака слизистой.
Как видно, возможные осложнения действительно серьезные, потому при подозрении на данную форму гайморита необходимо как можно скорее пройти диагностику и подтвердить либо опровергнуть наличие заболевания.
Профилактика
Также необходимо поддерживать иммунные силы организма, особенно в период вирусных инфекционных заболеваний. После лечения следует на протяжении месяца регулярно ополаскивать носовые ходы солевым раствором в качестве профилактики, поскольку организм еще ослаблен недавно перенесенным заболеванием, потому весьма уязвим для новых инфекций.
Читайте также:


