Интактный суставной хрящ что это
Ежегодно тысячи людей получают повреждения суставного хряща колена, плеча, бедра и других суставов, и независимо от причины, эффект тот же самый: боль, мешающая или делающая невозможным ведение активного образа жизни, которым вы хотели бы наслаждаться. К сожалению, травмы слишком часто случаются у совсем молодых людей, чтобы предлагать им аллопластику (эндопротезирование). Поэтому многие люди годами живут с постоянной болью. Некоторые из них даже не помнят того времени, когда их колено не дёргало и не кололо при каждом шаге, поднимаясь по лестнице или при непродолжительном беге. К счастью, сегодня есть новые методы лечения, и многие из них появились в последние пять лет.
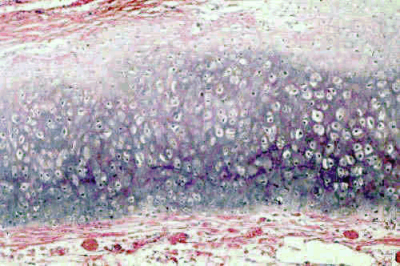
Изображение хряща под микроскопом в поперечном разрезе

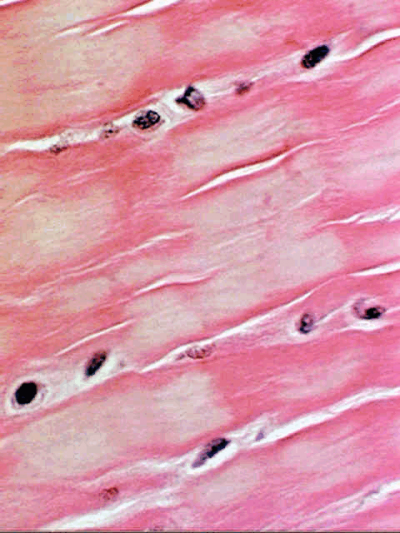
- Если повреждён суставной хрящ, это может привести к дальнейшему повреждению сустава – дегенеративному заболеванию.
- Если повреждён хрящ трахеи – это может привести к затруднению дыхания.
- Если повреждён хрящ уха или носа – это может быть косметическим дефектом.
травма – механическое повреждение (например, ушиб или вывих коленного сустава, ушиб или вывих плеча, и т.д.)
нестабильность сустава – неправильная биомеханика сустава, чрезмерное истирание поверхности хряща. Нестабильность возникает из-за дисфункции связок, например, ACL (Anterior Crucial Ligament – передней крестообразной связки) в коленном суставе
повреждение мениска или его отсутствие после резекции – в результате вывиха колена или на фоне дегенеративных изменений
неправильная ось сустава, ненормальная биомеханика сустава (например, вальгусная и варусная деформации колена)
перегрузки – чрезмерная физическая активность, особенно на протяжении многих лет, что приводит к износу хряща – в основном, у спортсменов; избыточная масса тела приводит к избыточному давлению на суставные поверхности
долгая иммобилизация сустава и недостаточная двигательная активность – хрящ, как ткань, лишённая кровеносных сосудов и нервов, питается в движении(!), на основе диффузии(!) – во время движения поглощает синовиальную жидкость как губка, чтобы через некоторое время отдать жидкость обратно, в полость сустава, подобно выжиманию губки. Синовиальная жидкость должна содержать необходимые питательные вещества.
Системные заболевания, например, ревматоидный артрит, подагра.
точные внутрисуставные инъекции (часто под ультразвуковым контролем) из препаратов гиалуроновой кислоты
современная биологическая терапия инъекциями обогащённой тромбоцитами плазмы, PRP (Platelets Rich Plasma) с высоким содержанием натуральных факторов роста, которые вызывают биологическую регенерацию тканей. Инъекции выполняются под контролем УЗИ для нужной точности, обуславливающей высокую эффективность – узнайте больше о терапии обогащённой тромбоцитами плазмой PRP (Platelets Rich Plasma) с натуральными факторами роста организма – нажмите здесь.
биологическая терапия инъекциями Ортокин с натуральным блокатором рецепторов интерлейкин-1 (Il-1), ингибирующим развитие остеоартроза. Новейшая, необычайно эффективная терапия – узнайте больше - нажмите здесь.
пероральное медикаментозное лечение
ортезы и другие ортопедические приспособления
артроскопический дебридмент – очищение, удаление нежизнеспособных и патологически измененных участков хряща, при необходимости – шлифовка хряща, позволяющая вернуть ему первозданную гладкость, улучшить скольжение и тем самым снизить нагрузку. В месте дефекта появляется рубец из соединительной ткани и неполноценная волокнистая хрящевая ткань
артроскопическая микрофрактура – просверливание в кости нескольких небольших отверстий, чтобы стимулировать приток крови и, как следствие, содержащиеся в крови факторы роста провоцируют рост неполноценой волокнистой хрящевой ткани
аутогенная костно-хрящевая трансплантация (OAT) – в место дефекта хряща пересаживаем собственный фрагмент хряща, взятый у пациента с поверхности сустава, не подвергающейся нагрузкам
реконструктивная ортопедия: современная реконструкция хряща с использованием специальных мембран, под которые впрыскивается обогащённая тромбоцитами плазма PRP (Platelets Rich Plasma)
реконструктивная ортопедия: современная трансплантация культур хондроцитов – процедура в два этапа: во время первой процедуры берём небольшое количество здорового хряща, высылаем в лабораторию, которая умножает хондроциты. Во время второй процедуры хондроциты пересаживаются с помощью соответственной подкладки в место дефекта хряща, давая возможность реконструкции ткани, максимально подобной нормальному стекловидному хрящу.
Конечный результат лечения зависит от правильной классификации пациента к определённому типу хирургического лечения, правильность самой операции, и узко направленной профессиональной реабилитации.
Выбор метода зависит от размера и локализации дефекта. Большие полости обычно лечатся аутологичной трансплантацией хондроцитов или костно-хрящевой трансплантацией аллографта, оба эти метода требуют выполнения открытых надрезов. Более мелкие дефекты в специфических местах могут быть подвергнуты лечению с помощью техник стимуляции костного мозга, аутологичными вживлениями хондроцитов и костно-хрящевой аутотрансплантации. Используются также внутрисуставные инъекции, которые мы выполняем под контролем УЗИ, содержащие факторы роста или стволовые клетки.
Заболевания костно-суставной системы
Заболевания костно-суставной системы по распространенности среди населения в возрасте старше 55 лет составляют более 70%.
Строение сустава
Сустав - это уникальный природный механизм подвижного соединения костей, в котором окончания костей сходятся в суставной сумке. Наружный слой сумки состоит из достаточно плотной фиброзной ткани - это прочная защитная капсула и связки, которые контролируют и удерживают сустав, предотвращая смещение. Внутренний слой суставной сумки состоит из синовиальной мембраны.
Синовиальная мембрана вырабатывает синовиальную жидкость - вязкоупругую смазку сустава, которой в норме у здорового человека крайне не много, но она заполняет всю полость сустава и выполняет важные функции:
1. Является природной смазкой, позволяющей суставу свободно и легко функционировать.
2. Уменьшает трение в суставе, защищая, таким образом, хрящи от стирания и износа.
3. Служит ударопоглотителем и амортизатором.
4. Выступает в качестве фильтра, обеспечивает и поддерживает питание хряща, при этом защищает его и синовиальную мембрану от факторов воспаления.
В здоровом суставе синовиальная жидкость обладает указанными свойствами благодаря гиалуроновой кислоте, которая находится как в синовиальной жидкости, так и в хрящевой ткани. Если сустав болен или воспален, то синовиальная оболочка капсулы сустава вырабатывает больше синовиальной жидкости, которая при этом содержит воспалительные биологические агенты, усиливающие боль, отек, припухлость. Воспалительные биологические агенты разрушают структуры сустава.
Суставные окончания костей покрыты упругим тонким слоем гладкого вещества - гиалиновым хрящом. Суставной хрящ не содержит нервных окончаний и кровеносных сосудов. Питание хрящ получает, как было сказано, из синовиальной жидкости и из подлежащих под ним костных структур - субхондральной кости.
Хрящ выполняет основную роль амортизатора, уменьшая давление на сочленяющиеся поверхности костей и обеспечивая плавное скольжение их друг относительно друга.
Функции хрящевой ткани
1. Снижение трения между суставными поверхностями
2. Амортизация толчков, передаваемых на кость при движении
Структура суставного хряща

2% - хондроциты
8% - коллаген II-го типа
Хрящ состоит из специальных хрящевых клеток - хондроцитов и межклеточного вещества - матрикса. Матрикс включает в себя рыхло расположенные волокна соединительной ткани - основное вещество хряща, образованное специальными соединениями гликозаминогликанами. Хондроциты вырабатывают все элементы хрящевого матрикса, прежде всего белки - коллаген II-го типа, гиалуроновую кислоту, гликозаминогликаны. Дли синтеза этих веществ хондроцитам необходимы энергия, витамины, ферменты, белковые элементы, а также составляющие гликозаминогликанов - хондроитин сульфат, глюкозамин сульфат, кератан сульфат. Именно гликозаминогликаны, соединенные белковыми связями и формирующие более крупные хрящевые структуры - протеогликаны - являются величающими амортизаторами в природе, так как после механического сдавления способны восстанавливать свою первоначальную форму.
Особое строение делает хрящ похожим на губку - в спокойном состоянии он впитывает жидкость, а при нагрузке выдавливает ее в суставную полость, обеспечивая как бы дополнительную "смазку" сустава.
При артрозе нарушается равновесие между образованием нового строительного материала для восстановления хряща и его разрушением. Хрящ из прочного, эластичного, глянцевитого, голубого превращается в сухой, желтый, тусклый, тонкий с шероховатой поверхностью. Подлежащая кость становится толще, неровнее и разрастается в стороны от хряща, что ограничивает движение и является причи-ной деформации суставов. Суставная капсула уплотняется - фиброзируется, а также воспаляется. Сустав наполняется воспалительной жидкостью, которая растягивает капсулу и связки сустава. Это создает ощущение боли и скованности. Внешне наблюдается увеличение объема сустава. Боль, а в последствие и деформация суставных поверхностей при артрозе ведeт к тугоподвижности сустава.
Хрящ.Клетки в хряще называются хондроцитами. Они синтезируют хрящ и его сохраняют. Хрящ не имеет сосудов, в него не поступает ни кислород, ни питательные вещества. Хондроциты вырабатывают ферменты, которые разрушают коллаген и протеогликаны и вместо пораженных молекул синтезируются новые.
Состав хряща. Клетки хондроциты, межклеточное вещество (хрящевой матрикс): вода (75%) и белки – коллагены и протеогликаны (ПГ). Хрящ обмывается синовиальной жидкостью – это смазка наполнена белками, глюкозой, насыщена кислородом, микроэлементами, гиалуронаном – для создания скользкой поверхности.
Коллаген – 6% массы тела – основной структурный белок в организме. Второй компонент – это протеогликаны. Они напоминают по консистенции желе. В хряще они заполняют внеклеточные пространства, не занятые коллагеном. Они впитывают воду и набухают как губка. Протеогликаны состоят из белков и сахаров.
Особые клетки в хряще (хондроциты) получают сахар из кровеносных сосудов и синтезируют специфические сахара – N –ацетилглюкозамин и глюкуроновую кислоту. Оба компонента соединяются вместе и образуют молекулу гиалуронана (гиалуронат).
Она поставляет жидкость в сустав, обеспечивая смазывающую способность. Молекула протеогликана включает длинную боковую молекулу, к которой присоединены сахара – это – гликозаминогликаны и самый важный из них – хондроитин сульфат (содержит серу).
Из него состоит хрящ. В хондоитин сульфате много серы. Благодаря сере гликозаминогликаны (ГАГ) удерживают воду, и это дает возможность быть хрящам прекрасными амортизаторами.
При недостатке протеогликанов в организме истончаются хрящевые пластинки, нарушается их целостность и кровоснабжение: остеоартроз – нарушение питания хрящевой ткани,
остеоартрит – воспаление суставов.
Процесс реконструкции происходит очень медленно, т.к. обмен в хондоцитах медленный (4 года).
Организм человека в здоровом состоянии способен сам синтезировать необходимые компоненты для обмена хрящевой ткани. Однако, вследствие метаболических нарушений, чрезмерных нагрузок на суставы, возрастных изменений организму требуется поступление извне готовых структурных элементов для построения костей, связок, суставных хрящей.
В настоящее время разработаны технологии получения низкомолекулярных фракций хондроитинсульфата (из лососевых рыб), которые полностью всасываются в желудочно-кишечном тракте, сохранив при этом свою структуру, и встраиваются в хрящевую ткань.
Назначение препаратов хондроитинсульфата в течении 1-3 месяцев сопровождается увеличением подвижности суставов, уменьшением болевых ощущений, отечности, улучшением рентгенологической картины. На рентгеновских снимках видно увеличение суставной щели, что никогда не бывает при назначении только противовоспалительной стероидной терапии.
При остеоартрозе первый удар обычно наносит травма, сопровождающаяся воспалительными реакциями вокруг сустава, нарушением кровообращения и метаболических процессов. Поэтому, при назначении лечения на первый план следует поставить противовоспалительную терапию.
ОСТЕОАРТРОЗ (ОА, Остеоартрит)
Остеоартроз (ОА) – хроническое прогрессирующее заболевание суставов, характеризующееся дегенерацией суставного хряща и структурными изменениями субхондральной пластинки. Остеоартрит выявляется достаточно часто уже в возрасте после 35 лет, чаще женщины.
ПатогенезНарушение синтетической функции хондроцитов ® разрывы коллагена ® ¯ концентрации хондроитинсульфата в хрящах и межпозвоночных дисках ® ПГ связывают меньше воды ® хрящевой матрикс становится менее упругим ® ¯ содержание хондроитинсульфата и гиалуроновой кислоты ® расщепление матрикса ® высыхание хряща ® эрозии, язвы ® остеофитоз
Факторы риска: наследственная предрасположенность, физический стресс, травма, обменные нарушения (ожирение, сахарный диабет), поражение сосудов нижней конечности (варикозная болезнь)
В группу риска входят не только пожилые люди, у которых компоненты хряща разрушаются быстрее, чем синтезируются, но и спортсмены-профессионалы (боксеры, борцы, бегуны и футболисты, танцоры, каскадеры, любители экстремальных видов спорта) и обычные граждане, работа или образ жизни которых связаны с повышенной нагрузкой на суставы.
Искривление позвоночника, смещающее центр тяжести при ходьбе, высокие каблуки у модниц, лишний вес и даже привычка сидеть нога за ногу, все это может со временем привести к проблемам с суставами. В больном суставе, прежде всего, возникают дегенеративные изменения, сопровождающиеся разрушением суставного хряща и прилегающей костной ткани. Поражаются чаще всего коленные, тазобедренные суставы, крупные суставы рук, шейного отдела позвоночника, мелких суставов кисти и др.
Причина заболевания:избыточная масса тела, тяжелый физический труд, хронические воспалительные и аутоиммунные процессы, нарушение метаболических процессов в хрящевой прокладке, в смазывающей сустав жидкости – синовиальной жидкости, нарушение процессов минерализации самой костной ткани.

Внутри коленного сустава есть хрящи. Они покрывают суставные поверхности костей: бедренной и большеберцовой. Хрящи смягчают трение. Они обеспечивают сохранность внутрисуставных структур даже на фоне интенсивных физических нагрузок. К сожалению, в силу различных заболеваний возможно истончение или механическое повреждение хрящей. В этом случае пациенту требуется лечение.

Принципы лечения
Подходы к лечению зависят от того, по какой именно причине истончился хрящ. Это может произойти в результате:
- воспалительных заболеваний;
- дегенеративных процессов;
- травм;
- проведенных хирургических операций.
Лечение может быть направлено на устранение симптомов, замедление дегенеративных процессов, купирование воспаления, усиление регенераторных способностей хрящевой ткани. Иногда требуется хирургическое вмешательство. Оно позволяет выполнить замещение дефектов хрящевой поверхности.
Консервативные методы
Если гиалиновый хрящ коленного сустава истончен, лечение начинают консервативными методами. Применяются такие способы терапевтического воздействия:
- Коррекция образа жизни.
- Физиотерапевтическое лечение и массаж.
- Лечебная физкультура.
- Медикаментозная терапия.
Коррекция образа жизни
Изначально необходимо устранить все факторы, которые могут провоцировать истончение хряща коленного сустава. Лечение начинают с того, что пациенту рекомендуют отказаться от тяжелой физической работы, спорта. Потому что при продолжающемся механическом раздражении хряща он будет повреждаться, а полноценное восстановление хрящевой ткани невозможно по причине его слабого кровоснабжения.
Пациенту необходимо:
- снижение массы тела, если ИМТ превышает 25 кг/м2;
- уменьшение нагрузки на больную ногу;
- применение ортопедических приспособлений (ортезов, стелек);
- использование трости или костылей.
Физиотерапия
Физиотерапевтическое лечение применяется с целью уменьшения отека, боли. Оно позволяет улучшить кровообращение в той зоне тела, которая находится в непосредственной близости к поврежденным коленным хрящам. В результате улучшается трофика тканей, уменьшаются явления гипоксии, ускоряются регенераторные процессы.
Применяются такие виды физиолечения:
- электрофорез;
- гальванизация;
- фонофорез;
- электростимуляция;
- магнитотерапия;
- лазеротерапия;
- вибромассаж и другие.
Физиотерапия часто сочетается с медикаментозным лечением. Местные препараты наносятся на кожу. Затем проводится электрофорез или фонофорез для их лучшего проникновения внутрь суставной полости.

Лечебная физкультура
Физические тренировки помогают укрепить мышцы, разгрузить коленный сустав. Они также способствуют восстановлению хряща за счет улучшения кровообращения. При нагрузке к мышце приливает кровь. Расширяются сосуды. Поэтому кровоснабжение суставной капсулы возрастает. Улучшается и кровенаполнение тех частей хряща, которые прилегают к капсуле.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
- применяются внутрь;
- вводятся внутримышечно или внутривенно;
- наносятся на кожу над коленным суставом;
- вводятся инъекционно внутрь сустава.
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.

НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.

Хирургические методы
При значительных дефектах суставной поверхности восстановление хрящевой ткани возможно только хирургическими методами. Для этого используется множество различных методов. Некоторые из них очень дорого стоят и доступны только за границей (Германия, Швейцария, США). Одни способы появились недавно, другие применяются уже более 50 лет.
Наибольшую эффективность хирургические методы восстановления хряща имеют при:
- рассекающем остеохондрите;
- травматическом повреждении колена;
- остеоартрозе до 2 степени.
При других заболеваниях, а также в случае выраженного гонартроза полноценно восстановить хрящевые поверхности часто не удается.
Основные хирургические методы восстановления гиалинового хряща коленного сустава:
Субхондральная туннелизация. Врач просверливает в нескольких местах хрящ и субхондральную костную ткань. Открывается кровотечение. Результатом становится образование на месте искусственно нанесенной травмы волокнистого хряща.
Микрофрактурирование. Усовершенствованная методика, которая постепенно вытесняет туннелизацию. Механизм воздействия аналогичный. Формируются множественные микропереломы субхондральной кости с сохранением её каркаса. Методика более безопасна, потому что исключаются ожоговые повреждения хрящей, неизбежные при сверлении.
Аутотрансплантация хряща. Применяется для закрытия тех дефектов суставной поверхности, которые подвергаются максимальным механическим нагрузкам. Здесь хрящи имеют наибольшую толщину. Для аутотрансплантации берутся хрящи с другого участка тела пациента и подсаживаются в коленный сустав. Недостатками метода является дополнительная травматизация донорских участков и недостаток материала при обширных хрящевых дефектах.
Имплантация аутологичных хондроцитов. Берут маленький фрагмент хряща, затем культивируют. Фактически, для пациента выращивается новый хрящ. Его закрепляют на матрице, придавая нужную форму, и имплантируют в сустав. Метод максимально эффективен у пациентов до 55 лет, при дефекте хрящевой поверхности до 10 квадратных сантиметров. Недостатки: высокая стоимость и необходимость проведения двух операций (для забора хряща, а затем для его имплантации в колено).
При появлении признаков повреждения суставных хрящей человек должен обращаться к врачу как можно быстрее. Есть немало способов восстановления суставных поверхностей колена, однако большинство из них становятся малоэффективными в запущенных клинических случаях.

Здравствуйте, друзья мои!
В этой статье мы разберём, что такое хрящ коленного сустава. Рассмотрим из чего состоят хрящи и какая у них функция. Как Вы понимаете, во всех суставах нашего организма хрящевая ткань одинаковая, и всё нижеописанное относится и к другим суставам.
Толщина хряща, покрывающего концы кости, в среднем 5-6 мм, состоит он из нескольких слоёв. Хрящ плотный и гладкий, что позволяет костям легко скользить относительно друг друга при сгибательных и разгибательных движениях. Обладая упругостью, хрящ выполняет роль амортизатора при движениях.
В здоровом суставе, в зависимости от его величины, жидкости от 0,1 до 4 мл, расстояние между хрящами (суставная щель) — от 1,5 до 8 мм, кислотно-щелочное равновесие 7,2-7,4, воды 95%, белка 3%. Состав хряща подобен сыворотке крови: лейкоцитов 200-400 в 1 мл, из них лимфоцитов 75%.
Хрящи являются одним из видов соединительной ткани нашего организма. Основное отличие хрящевой ткани от других – это отсутствие нервов и кровеносных сосудов, непосредственно питающих эту ткань. Кровеносные сосуды не выдержали бы нагрузок и постоянного давления, а наличие там нервов отдавалось бы болью при каждом нашем движении.
Хрящи предназначены для снижения трения в местах соединения костей. Покрывают обе головки кости и внутреннюю сторону надколенника (коленной чашечки). Постоянно омываемые синовиальной жидкостью, они, в идеале, снижают процессы трения в суставах до нуля.
Хрящи не имеют доступа к кровеносным сосудам и питанию соответственно, а если нет питания, то нет ни роста, ни восстановления. Но хрящ тоже состоит из живых клеток и им тоже нужно питание. Получают они питание за счёт всё той же синовиальной жидкости.
Хрящ мениска пронизан волокнами, поэтому он называется волокнистым хрящом и по структуре плотнее и твёрже гиалинового, поэтому имеет большую прочность на разрыв и может противостоять давлению.
Отличаются хрящи соотношением волокон: коллагеновых и эластиновых. Всё это придаёт хрящу ни сколько твёрдости, сколько упругости. Работая, как губка при нагрузках, хрящи и мениски сжимаются, разжимаются, сплющиваются, растягиваются, как хотите. Они постоянно вбирают в себя новую порцию жидкости и отдают старую, заставляют её постоянно циркулировать; при этом жидкость обогащается питательными веществами и снова несёт их хрящам. Про синовиальную жидкость мы поговорим позже.
Основные составляющие хряща
Суставной хрящ — это сложная по своей структуре ткань. Рассмотрим основные составляющие этой ткани. 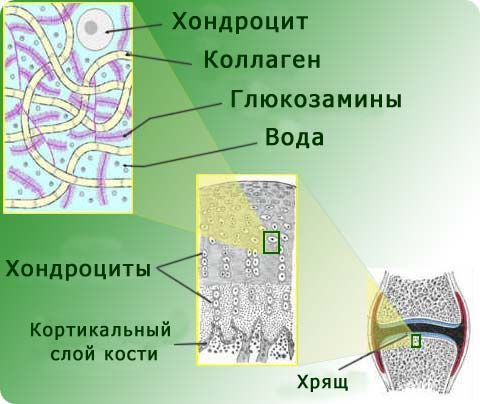
Коллагеновые волокна составляют почти половину межклеточного пространства в суставных хрящах. Коллаген по своей структуре состоит из очень крупных молекул, переплетенных в тройные спирали. Такое строение коллагеновых волокон позволяет хрящу противодействовать любым видам деформации. Коллаген придаёт ткани упругость. Эластиновые волокна придают эластичность, возможность возвращаться в первоначальное состояние.
Второй имеющий огромное значение элемент хрящей – вода, которая в большом количестве содержится в межклеточном пространстве. Вода – уникальный природный элемент, она не подвержена никаким деформациям, её нельзя ни растянуть, ни сжать. Это прибавляет хрящевой ткани жёсткости и упругости. Кроме того, чем больше воды, тем лучше и функциональнее межсуставная жидкость. Она легко распределяется и циркулирует. При недостатке воды суставная жидкость становится более вязкой, менее текучей и, понятное дело, хуже выполняет свою роль в обеспечении питания хряща. Пейте воду!

Глюкозамин является предшественником гликозаминогликанов (основной компонент суставных хрящей), поэтому считается, что его дополнительное применение извне может способствовать восстановлению хрящевой ткани.
У нас в организме глюкозамин связывает клетки и входит в состав клеточных мембран и белков, делая ткани более прочными и более устойчивыми к растяжению. Тем самым, глюкозамин поддерживает и укрепляет наши суставы и связки. При снижении количества глюкозаминов уменьшается также сопротивляемость хрящевой ткани нагрузкам, хрящ становится более чувствительным к повреждениям.

Хондроциты, по своей природе, не отличаются от других клеток в плане развития и регенерации, скорость их метаболизма достаточна велика. Но проблема в том, что этих самых хондроцитов очень мало. В суставном хряще количество хондроцитов составляет всего 2-3 % от массы хряща. Поэтому восстановление хрящевой ткани так ограничено.
Итак, питание хрящей происходит трудно, обновление хрящевой ткани тоже очень долговременный процесс, а уж восстановление и того проблематичнее. Что же делать?
Учитывая всё вышесказанное, приходим к выводу, что для того, чтобы хрящ коленного сустава восстановился, необходимо добиться высокой численности и активности клеток хондроцитов. И наша задача состоит в их обеспечении полноценным питанием, которое они могут получить только через синовиальную жидкость. Но, даже если питание будет богатейшим, оно не достигнет свой цели без движения сустава. Поэтому, больше двигаетесь – лучше идёт восстановление!
В других статьях мы, конечно, коснёмся вопросов восстановления хрящей (операционными методами и консервативными), их питанием и движением. Что я, со своей травмой хряща и пытаюсь внедрять. Расскажу и Вам.
Ну а пока мои наставления: ВОДА, ПОЛНОЦЕННОЕ РАЗНООБРАЗНОЕ ПИТАНИЕ, ДВИЖЕНИЕ.
Читайте также:


