Ишиас воспаление седалищного нужна ли операция
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.

Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Вопрос о том, как лечить ишиас, поступает очень много. Седалищный нерв является самым толстым и протяженным в человеческом организме. Он часто страдает при развитии пояснично-крестцового остеохондроза. Поэтому ишиас может возникать как в молодом возрасте (при наличии дегенеративных дистрофических изменений в межпозвоночных дисках), так и у пожилых людей.
Предлагаем узнать больше информации о том, как можно проводить эффективное лечение этого заболевания, куда лучше обращаться для получения качественной и безопасной медицинской помощи.
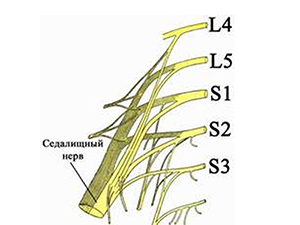
Для начала разберемся, что такое ишиас. Это воспаление седалищного нерва на любом его участке, начиная от выхода из пояснично-крестцового нервного сплетения. Но, несмотря на это, причиной поражения может стать компрессия корешковых нервов, которые его формируют. Это L4, L5, S1, S2 и S3. Эти корешковые нервы отходят от самых сложных участков пояснично-крестцового отдела позвоночго столба. Именно на эти межпозвоночные диски оказывается максимальная амортизационная нагрузка.
Корешковые нервы являются продолжением структурного вещества спинного мозга. Они проходят через фораминальные отверстия в боковых частях тел позвонков. При нормальном функционировании межпозвоночного диска они надежно защищены от компрессионного сдавливания. Если межпозвоночные диски подверглись протрузии (снижению высоту и увеличению занимаемой площади), то на корешковые нервы начинает оказываться давление. При его незначительной степени поражаются лишь отдельные ответвления, которые в крестцовом сплетении отвечают за формирование седалищного нерва. Но в большинстве клинических случаев развитие ишиаса предваряется приступом пояснично-крестцового радикулита.
Это острое воспаление сдавленных корешковых нервов. Проявляется в виде острой боли в пояснице, прострелами, скованностью движений и сильным напряжением мышечного каркаса спины в очаге травмирования. Спустя несколько дней могут появиться признаки поражения седалищного нерва.
Очень важно перед тем, как лечить ишиас седалищного нерва, устранить все возможные причины его сдавливания или воспаления. Необходим комплексный подход. Лечение должно одновременно проводиться в отношении того заболевания, которое спровоцировало ишиас, и оказывать обезболивающее, восстанавливающее воздействие на седалищный нерв.
Куда обращаться с характерными признаками этого заболевания, поговорим далее в статье. Пока же предлагаем рассмотреть наиболее вероятные причины развития ишиаса.
Причины ишиаса седалищного нерва
Перед тем, как лечить ишиас (воспаление седалищного нерва), необходимо отыскать все вероятные причины его развития. Для этого опытный врач в ходе первого осмотра собирает у пациента анамнез. В зависимости от предполагаемой причины дают индивидуальные рекомендации по её устранению.
Все потенциальные причины ишиаса можно условно подразделить на воспалительные, ишемические, метаболические, компрессионные и травматические. Воспалительные процессы могут быть асептическими или инфекционными. В первом случае огромную роль играют ревматические изменения в организме человека. Это болезнь Бехтерева, системная красная волчанка, ревматоидный спондилоартрит и т.д. пациент с аутоиммунными воспалительными процессами страдает от постепенного разрушения нервного волокна. У него возникают неврологические проявления, такие как мышечная слабость в нижней конечности на стороне поражения, парестезии, участки кожного онемения и т.д. Характерная особенность ревматических воспалительных процессов – симметричное поражение левого и правого седалищных нервов одновременно.
Инфекционные процессы могут развиваться на фоне полиомиелита, туберкулеза, сифилиса, клещевого энцефалита. Они несут за собой довольно серьезные последствия. При тотальном поражении седалищного нерва могут развиваться стойкие парезы и параличи, человек может утратить способность самостоятельно передвигаться.
Ишемические и компрессионные причины встречаются чаще всего и обычно они взаимосвязаны. К таким заболеваниям можно отнести:
- дегенеративное дистрофическое поражение хрящевых тканей фиброзного кольца, в результате чего развивается остеохондроз;
- обезвоживание пульпозного ядра межпозвоночного диска, приводящее к формированию протрузии (снижение высоты и увеличение площади диска);
- выпадение межпозвоночной грыжи;
- нестабильность положения тел позвонков с частым смещением их относительно друг друга;
- компрессия кровеносных сосудов, обеспечивающих питание спинного мозга и отходящих от него корешковых нервов;
- изменение осанки и искривление позвоночго столба;
- деформирующий остеоартроз подвздошно-крестцового сочленения костей, расположенного в месте выхода седалищного нерва из крестцового сплетения;
- синдром грушевидной мышцы.
В группу травматических факторов негативного влияния можно включить растяжение и микроскопические разрывы связочного и сухожильного волокна, обеспечивающего поддержку позвоночго столба в пояснично-крестцовом отделе. При растяжении или разрывах неизбежно формируется рубцовое волокно. Оно вызывает утолщение связок и сухожилий. Рубцовые деформации оказывают негативное влияние на седалищный нерв и ответвления, которые его формируют.
Также среди травматических причин встречаются компрессионные переломы тел позвонков (чаще у пожилых лиц с нарушением процесса усвоения кальция и фосфора), трещинами остистых отростков, образованием костных мозолей и т.д. Ушибы в области крестцового нервного сплетения могут спровоцировать образование гематомы, которая будет сдавливать седалищный нерв и вызовет развитие ишиаса.
К другим причинам можно отнести нарушение метаболизма, ухудшение процессов микроциркуляции крови и лимфатической жидкости, давление со стороны растущих рядом опухолей и т.д.
Для выявления потенциальной причины рекомендуется проводить полноценное диагностическое обследование. Используются рентгенографический снимки, Кт, МРТ, УЗДГ, УЗИ, электромиография, электронейрография и т.д. Диагностика проводится под руководством лечащего врача.
Можно ли лечить ишиас дома?
Ишиас лечить дома можно почти во всех случаях. Исключение составляют ситуации, когда необходимо экстренное хирургическое вмешательство. Например, если защемление седалищного нерва связано с выпадением межпозвоночной грыжи или грубой деформацией туннеля в толще грушевидной мышцы. Во всех остальных случаях лечение проводится в амбулаторных, т.е. домашних условиях.
Важное условие – перед тем, как лечить дома ишиас (воспаление седалищного нерва) необходимо обратиться к врачу, который разработает индивидуальный курс терапии. Без контроля со стороны доктора проводить лечение данного заболевания категорически противопоказано.
Самостоятельное лечение ведет только к значительному ухудшению состояния пациента. В ряде случаев это может стать причиной паралича нижних конечностей и инвалидности.
Где и какой врач лечит ишиас седалищного нерва
А теперь расскажем о том, где лечат ишиас успешно, а где только снимают острые симптомы и отправляют пациента дальше трудится.
Итак, первое, что делает каждый пациент, который ощущает клинические симптомы воспаления седалищного нерва, вызывает врача на дом. Действительно, в остром периоде ишиас дает настолько нестерпимую пронизывающую всю ногу боль, что двигаться самостоятельно до ближайшей поликлиники, не представляется возможным. Вызов врача на дом решает две проблемы. Первая – выдается лист временной нетрудоспособности. Второе – назначается курс инъекций нестероидных противовоспалительных препаратов, которые оказывают симптоматическое действие (купируют острый болевой синдром).
Далее грамотные пациенты начинают искать способ эффективного лечения. Читают доступную в интернете информацию и понимают, что назначенные врачом уколы им не помогут, а только снимут боль. В итоге они обращаются в клиники мануальной терапии, где им оказывается полноценная помощь по проведению восстановительной терапии.
Успешно лечить ишиас дома можно под контролем со стороны невролога, вертебролога или мануального терапевта. Именно эти доктора знают о том, как можно запустить процесс регенерации поврежденного седалищного нерва и что сделать, чтобы избавить пациента от острой боли без применения лекарственных препаратов.
Поэтому настоятельно вам рекомендуем подыскивать по месту жительства мануального терапевта, вертебролога или невролога. Если есть такая возможность, то обратитесь в клинику мануальной терапии еще на стадии нахождения на больничном листе. Это позволит вам гораздо быстрее восстановить функции нижних конечностей и вернут возможность свободно двигаться.
Какой врач лечит ишиас седалищного нерва? При отсутствии возможности обратиться к вертебрологу или неврологу в клинике мануальной терапии, запишитесь к участковому терапевту. Он даст направление к невропатологу. Именно это врач в городской поликлинике занимается лечением пациентов с поражением седалищного нерва.
Как и чем лечить ишиас в домашних условиях
Корректного ответа на вопрос о том, чем лечить болезнь ишиас, не существует. Современная медицина не располагает такими лекарственными средствами, которые позволили бы без вреда для здоровья человека провести терапию ишиаса. Назначаемые миорелаксанты и нестероидные противовоспалительные препараты оказывают больше негативного воздействия, чем положительного.
Как лечить ишиас в домашних условиях в таком случае? На помощь приходят методы мануальной терапии. Например, если компрессия выявлена на уровне выхода корешковых нервов через фораминальные отверстия тел позвонков, то поможет мануальное вытяжение позвоночника. Уже спустя 2-3 процедуры у пациента проходят все симптомы ишиаса. Но на этом курс лечения не заканчивается. Далее врач разрабатывает индивидуальную программу, которая позволит полностью восстановить межпозвоночные диски.
Аналогичным образом опытный невролог действует и при синдроме грушевидной мышцы. Сначала снимается её спазм, а затем проводится комплексное лечение, направленное на восстановление нормального тонуса.
Рекомендуем вам проводить лечение ишиаса в клиниках мануальной терапии по месту жительства. Там практикуют методы, которые позволяют полностью восстановить поврежденные ткани и избежать риска повторного развития ишиаса.
Имеются противопоказания, необходима консультация специалиста.
Содержание
Знать врага в лицо: что такое ишиас?
Позвоночник – один из критически важных элементов организма. Будучи основой всей опорно-двигательной системы, он в то же время выполняет защитную функцию: предохраняет спинной мозг и объединяет нервные окончания, ведущие ко всем органам нашего тела.
Самый крупный нерв называется седалищным. Он начинается в поясничном отделе позвоночника и проходит по обеим ногам до пальцев стоп. Таким образом, именно седалищный нерв отвечает за рефлексы и чувствительность ног, и любые его повреждения могут привести к онемениям, мышечной атрофии, болям в спине и пояснице, хромоте и даже обездвиживанию.
Ишиас – это заболевание седалищного нерва, обусловленное его раздражением, воспалением и защемлением. При этом сам ишиас отдельной болезнью не является – он возникает как ответная реакция на нарушения в работе организма, вызванные как внешними, так и внутренними факторами.
Причины: отчего возникает защемление седалищного нерва?
Наиболее распространенная причина ишиаса – повреждения и заболевания позвоночника, такие как межпозвонковая грыжа, остеохондроз, спондилолистез (смещение одного из позвонков), остеофиты (костные наросты на позвоночнике) и другие патологические процессы.
Однако защемление может быть спровоцировано и другими причинами:
- травмы, сильная и резкая нагрузка на позвоночник (особенно после длительного состояния покоя);
- новообразования и опухоли;
- инфекция и переохлаждение;
- гормональные нарушения;
- восстановление после операций, беременность.
В любом случае, не зависимо от причины болезни, ишиас сам по себе не является диагнозом – скорее, это симптом, указывающий на неполадки или перестройки в организме, к которым позвоночник оказался не готов.

Симптомы: как распознать ишиас?
Клиническая картина заболевания седалищного нерва может различаться в зависимости от причины, стадии развития и индивидуальных особенностей организма. Тем не менее есть стандартный набор симптомов, проявляющихся в той или иной степени практически у каждого, кто сталкивался с этим недугом.

Первая помощь: что делать, если приступ застал вас врасплох?
Прежде всего, обеспечьте себе покой: примите горизонтальное положение, лягте на спину на ровную жесткую поверхность, ноги согните в коленях. Любые движения сведите к минимуму. Если приступ не проходит в течение нескольких минут, а характер боли только усиливается, используйте обезболивающие и противовоспалительные средства: мази и таблетки.
Прогрессирование болезни: чем опасен ишиас?
Защемление седалищного нерва опасно, в первую очередь, возможными осложнениями со стороны разных систем организма и, прежде всего, позвоночника. Дело в том, что при поражении нерва нарушается чувствительность, которая впоследствии может привести к полной атрофии и параличу мышц.

Болезнь невралгический ишиас: диагностика
Главное при защемлении нерва – определить причину заболевания. Произвести грамотную диагностику и составить программу лечения поможет врач-невропатолог. Он сможет установить наличие воспаления, провести классификацию расстройств, зафиксировать характеристики болей.
Для идентификации природы ишиаса рекомендуется рентгенографическое обследование или томография (компьютерная либо магнитно-резонансная). Рентген позволит выявить патологии позвонков и межпозвоночных дисков, а определить причины ишиаса, скрытые в мягких тканях, поможет МРТ. Необходимый тип обследования назначает только врач – с учетом первичной диагностики и существующих противопоказаний.
Существует еще один вид обследования – электронейромиография (ЭНМГ) – стимуляция нерва электрическим импульсом для оценки общего состояния мышц и нервных окончаний. Обычно его рекомендуют при нарушениях координации и чувствительности.
Способы лечения: как бороться с ишиасом?
На начальных этапах с болезнью эффективно справляются медикаменты: обезболивающие и нестероидные противовоспалительные средства, анальгетики, которые блокируют болевые ощущения и снижают воспаление; миорелаксанты, нормализующие мышечный тонус и устраняющие спазм; хондропротекторы, призванные укрепить и восстановить хрящевую ткань.
Способы лечения ишиаса напрямую зависят от стадии заболевания и причин, его спровоцировавших.
Комплекс процедур при защемлении нервов
Для наилучшего эффекта лечения ишиаса рекомендуется комплексная терапия, которая, наряду с лекарственными препаратами, может включать растирания, массажи, мануальную и физиотерапию, а также другие методы, оказывающие общеукрепляющее действие и восстановление мышечного тонуса.

Массаж и мануальная терапия
Многие считают, что при ишиасе массаж противопоказан – и это опасение абсолютно беспочвенно! Наоборот, правильно сделанный массаж улучшает циркуляцию крови, в том числе способствует ее притоку к поврежденным нервным окончаниям, нормализует мышечный тонус, снижает воспаление, уменьшает боль и дискомфорт.
Как сделать массаж самостоятельно при помощи профессионального массажера Drevmass, смотрите здесь :
Гимнастика при ишиасе
Активность – залог здоровья и хорошего самочувствия, и заболевания седалищного нерва не должны стать ограничением для ведения активного образа жизни. Нередко при ишиасе врач рекомендует кинезиотерапию – лечение движением – определенный вид гимнастики и ЛФК, который применяется в медицинских учреждениях под контролем специалистов.
Так, некоторые виды упражнений при ишиасе вполне можно выполнять самостоятельно в домашних условиях. Но будьте осторожны: при любом усилении болезненных ощущений немедленно прекратите упражнение!
- Наклоны
Встаньте ровно, ноги на ширине плеч, руки на пояс или вдоль корпуса. Делайте поочередные наклоны в стороны, при этом старайтесь задержаться в крайнем положении на две-три секунды. Повторите по пять раз вправо и влево. - Повороты
Сядьте на стул или на пол (ноги согните в коленях, сядьте на пятки), спину выпрямите, лопатки сведите к центру. Выполняйте повороты (развороты) корпуса – по пять раз в каждую сторону. - Подъемы ног
Ложитесь на спину, руки вдоль тела. Согните в колене левую ногу и подтяните к себе, задержите на десять секунд, верните в исходное положение. Проделайте то же для правой ноги. Затем прямую левую ногу поднимите вверх (до угла 90 градусов к полу или настолько, насколько позволяет физическая подготовка). Пауза в десять секунд – смена ноги. Полный цикл упражнения повторите пять раз. - Подъемы корпуса
Ложитесь на живот, руки согните в локтях (как если бы вы собрались отжиматься). Отталкиваясь ладонями от пола, поднимите корпус вверх. Таз при этом должен остаться на полу. Зафиксируйте себя в крайнем положении на десять секунд, затем опустите обратно. Пять повторов.
Разумеется, во время обострения вам нужно минимизировать движения и обеспечить покой. Однако в период ремиссии вполне возможно продолжать полноценно жить и даже выполнять несложные физические упражнения, наполняя клетки кислородом и поддерживая мышцы в тонусе.

Физиотерапия и нетрадиционные методы
При ишиасе могут быть полезны самые разные процедуры, которые не только снимают спазм и болевые ощущения, но и оказывают общее оздоровительное воздействие. Среди наиболее часто рекомендуемых: электрофорез, лазерная, магнитная и ультравысокочастотная терапия (УВЧ), акупунктура.
Читайте также:


