Искривление костей у подростков
Аномалии развития скелета
Возможны несращение передней и задней половин тела клиновидной кости с наличием в центре турецкого седла черепноглоточного канала, различные количество и форма зубных альвеол и непарная резцовая кость, "волчья пасть" - несращение нёбных отростков верхнечелюстных костей и горизонтальных пластинок нёбных костей.
- расщепление задней дуги позвонков (spina bifida), чаще - поясничных и крестцовых, реже - I шейного;
- увеличение количества крестцовых позвонков до 6-7 за счёт поясничных (сакрализация);
- увеличение количества поясничных позвонков за счёт уменьшения количества крестцовых до 4 (люмбализация).
Их количество может увеличиваться за счёт развития добавочных (шейных или поясничных) или уменьшаться (отсутствие XII, реже XI ребра). Возможны также расщепление или срастание передних концов рёбер, наличие отверстия в грудине или её расщепление.
Наиболее часто возникает:
- врождённый вывих бедра - уплощение вертлужной впадины и скошенность её верхней стенки с гипоплазией костных ядер;
- вывиху предшествует смещение головки бедренной кости вперёд. Возможны также врождённое отсутствие конечности (амелия), патологическое развитие или отсутствие ключиц (клейдокраниальный дизостоз), сочетающееся с умеренным укорочением туловища;
- несращение локтевого отростка с телом лучевой кости или отсутствие последней;
- наличие добавочных костей запястья, предплюсны, пальцев (полидактилия).
Боли в костях и суставах, энтезопатии - заболевания костной системы у детей
Боли в костях возможны при различных заболеваниях: воспалительных (остеомиелите), опухолях, болезнях крови (лейкозе), миеломной болезни, переломах и других, однако определить их чёткую локализацию у ребёнка, особенно раннего возраста, достаточно сложно. Боли в ногах в ночное время могут возникнуть у детей с плоскостопием, гиперурикемией. "Боли роста" у детей в периоде вытяжения могут быть обусловлены гипоксией и натяжением мышц при более быстром росте костей относительно мышечно-связочного аппарата.
Артралгии возникают при многих заболеваниях, в том числе инфекционных и ревматических. Нарастающие при нагрузке и ослабевающие в покое боли в тазобедренном суставе с последующим развитием хромоты и ограничения подвижности при удовлетворительном самочувствии ребёнка характерны для асептического некроза головки бедренной кости (болезни Пертеса).
Энтезопатии (болезненность в точках прикрепления сухожилий) характерны для болезни Шлаттера, транзиторных ахиллитов у подростков, остеопороза, мигрирующих фибромиалгий и др.
Деформации костей и суставов - заболевания костной системы у детей
Деформации костей могут быть проявлением врождённых и приобретённых заболеваний различной природы.
Врождённые дисплазии скелета проявляются деформациями скелета, возникающими в процессе роста ребёнка. Так, для хондродисплазий характерны аномалии размеров и формы черепа, туловища и конечностей с локализацией патологических изменений в эпифизах, метафизах или диафизах. По патоморфологическим признакам хондродисплазий подразделяют на варианты с нормальной костнохрящевой структурой (ахондроплазия, гипохондроплазия), дефектами в хряще (ахондрогенез, хондродистрофическая карликовость и др.) дефектом в ростовой зоне (танатофорная дисплазия, метафизарная хондродисплазия). Причинами хондродисплазий могут быть дефект протеогликанов, различные аномалии коллагенов.
Рахит - нарушение минерализации растущей кости и остеоидной ткани. Клинические проявления обусловлены размягчением костей и гиперплазией остеоидной ткани и включают податливость костей, образующих края большого родничка; краниотабес, деформации костей черепа (уплощение затылка, увеличение лобных и теменных бугров), формирование на грудной клетке харрисоновой борозды и "чёток", появление в области дистальных эпифизов лучевых и малоберцовых костей "браслеток", вальгусную или варусную деформацию ног, кифоз позвоночника. Кроме того, рахит вызывает запаздывание и нарушение порядка прорезывания зубов, образование неправильного прикуса.
Рахитоподобные заболевания характеризуются такими симптомами: наличием остеомаляции с характерными костными деформациями, формирующимися у детей старше 2 лет из-за недостаточной утилизации ионов кальция из кишечника или потери ионов кальция и фосфора с мочой вследствие врождённых нарушений обмена витамина D (неспособности к образованию его активных метаболитов либо рефрактерности к ним рецепторов).
Деформации суставов возникают при многих заболеваниях, вместе с тем при некоторых из них они довольно специфичны: "сосискообразная" деформация пальцев свойственна псориатическому артриту, "веретенообразная" - ЮРА и СКВ, изменение кисти по типу "когтистой лапы" - ССД.
Гипермобильность (повышенная подвижность) суставов связана со слабостью связочного аппарата. Повышенную подвижность наблюдают при наследственных дисплазиях соединительной ткани (синдромах Элерса-Данло, Марфана и др.). Нестабильность и избыточная подвижность суставов могут быть следствием разрывов сухожилий, изменений суставной капсулы, нарушений конгруэнтности суставных поверхностей из-за разрушения хряща.
Артрит - заболевание костной системы у детей
Артрит характеризуется равномерной припухлостью мягких тканей и дефигурацией сустава, местной гиперемией и гипертермией кожи, болезненностью при пальпации области сустава, нарушением как активных, так и пассивных движений во всех возможных плоскостях.
Артриты возникают при многих инфекционных заболеваниях (бруцеллёзе, туберкулёзе, сифилисе, боррелиозе, краснухе, вирусном гепатите, ВИЧ инфекции и др.).
Для острого бактериального артрита обычно характерно поражение лишь одного сустава; заболевание проявляется резкой болью в суставе, всеми местными признаками воспаления, скоплением гнойного экссудата в полости сустава в сочетании с регионарным лимфаденитом и гектической лихорадкой.
При туберкулёзном и грибковом артритах в области поражённого сустава могут образоваться свищевые ходы с выделением крошковатых белых масс.
Реактивный артрит развивается после перенесённой инфекции бактериальной или вирусной природы, которая индуцирует иммунное воспаление.
Асимметричный олиго или пауциартрит (воспаление 2-3 или 4-5 суставов) с преимущественным поражением суставов нижних конечностей, болями в области пяток (талалгиями), а также воспалительными изменениями глаз (конъюнктивитом, увеитом) и мочеполового тракта (уретритом) характерен для болезни Райтера.
Симметричные артриты с постепенным вовлечением в процесс новых суставов, деформацией, симптомом "утренней скованности", нарушением функции и повреждением хрящевых и костных структур, развитием вывихов и подвывихов характерны для ЮРА.
Мигрирующий неэрозивный полиартрит характерен для острой ревматической лихорадки, СКВ, геморрагического васкулита, дерматомиозита и других ревматических заболеваний.
Поражение суставов в сочетании с ригидностью позвоночника характеризуют анкилозирующий спондилоартрит - болезнь Бехтерева.
Нарушение процессов оссификации у детей
Ускорение процессов оссификации наблюдают при тиреотоксикозе, преждевременном половом развитии, опухолях половых желёз, опухолях III желудочка головного мозга с вовлечением гипоталамуса, опухоли надпочечников, фиброзной остеодисплазии и других; задержку - при гипотиреозе, хронической надпочечниковой недостаточности, гипопитуитаризме, агенезии гонад и гипогонадизме, некоторых хронических соматических заболеваниях, хондродистрофии, болезни Дауна.
Несовершенный остеогенез у детей
Несовершенный остеогенез - наследственное заболевание, вызывающее уменьшение массы костей (вследствие нарушения остеогенеза) и обусловливающее их повышенную ломкость.
Симптомы заболевания костной системы: часто сопровождается голубой окраской склер, аномалиями зубов (несовершенным дентиногенезом) и прогрессирующим снижением слуха. Дети с тяжёлой формой этого заболевания рождаются мёртвыми, имеют укороченные деформированные конечности с множественными переломами, произошедшими ещё внутриутробно. Менее тяжёлая форма (замедленное несовершенное костеобразование) имеет более благоприятный прогноз.
Опухоли - заболевания костной системы у детей
У детей наиболее часто развиваются саркома Юинга, остеосаркома, остеохондрома и остеоидная остеома.
Симптомы заболевания костной системы: для остеоидной остеомы характерны интенсивные изнуряющие боли, при других опухолях костей интенсивность болевого синдрома длительное время остаётся умеренной. При обследовании детей удаётся обнаружить припухлость и отёк тканей в области поражения, болезненное образование, исходящее из кости.
Остеомиелит и периостит - заболевания костной системы у детей
Остеомиелит - острое или хроническое воспаление костного мозга, обычно распространяющееся на компактное и губчатое вещество кости и надкостницу, обусловленное бактериальной (чаще грамотрицательной) флорой.
Симптомы заболевания костной системы: характерны интенсивные боли в костях, сопровождающиеся резкой локальной болезненностью, лихорадка, интоксикация. При прорыве гноя в мягкие ткани появляются отёк и гиперемия окружающих тканей, повышение местной температуры. У детей чаще поражаются нижние конечности, в первую очередь проксимальные или дистальные концы бедренной или большеберцовой кости. Очаги остеомиелита располагаются в метафизе или эпифизе (у детей до 1 года) трубчатых костей, нередко в процесс вовлекаются суставы. Туберкулёзный остеомиелит развивается в эпифизах или метафизах длинных трубчатых костей или позвоночнике. Для туберкулёзного остеомиелита характерны меньшая выраженность болевого синдрома и признаков воспаления.
Периостит (воспаление надкостницы) - проявляется локальным утолщением, неровностью поверхности и болезненностью кости. Может возникать при туберкулёзном, сифилитическом или опухолевом поражении костей, ревматических заболеваниях.
Переломы и подвывихи костей - заболевания костной системы у детей
Переломы костей у детей наиболее часто возникают в периоды наибольшего вытяжения, при этом появляются боль, припухлость и деформация кости (при смещении отломков), крепитация и кровоизлияние в месте перелома, нарушение функций и укорочение конечности. У детей раннего возраста нередки поднадкостничные переломы и переломы по типу "зелёной ветки" с нарушением целостности кортикального вещества при сохранении целостности надкостницы.
Подвывихи часто возникают у детей в возрасте от 2 до 4 лет. При резком растяжении вытянутой руки возможны подвывихи головки лучевой или плечевой кости в связи с несовершенством строения суставов.
Укорочение нижних конечностей - заболевания костной системы у детей
Укорочение нижних конечностей возникает при врождённом укорочении бедренной или большеберцовой кости, врождённом смещении головки бедренной кости, смещении эпифиза или задержке развития эпифиза бедренной кости вследствие травмы или инфекции, полиомиелита, гемиплегии, хондродистрофии.
Состояние родничков у детей
Раннее закрытие большого родничка бывает у детей с патологически быстрыми темпами окостенения, определяющими развитие микроцефалии; позднее закрытие характерно для рахита и гидроцефалии. Усиленная пульсация и выбухание большого родничка развиваются вследствие повышенного внутричерепного давления (при гидроцефалии или менингите); западение - при потере большого количества жидкости (эксикозе).
Патология зубов у детей
Аномалии развития зубов могут проявляться сверхкомплектностью (появлением лишних зубов), врождённым отсутствием зубов, неправильным направлением роста, деформациями (например, бочкообразной деформацией с полулунной вырезкой нижнего края - зубы Хатчинсона, характерные для врождённого сифилиса).
Гипоплазия эмали - отсутствие естественного блеска, необычный цвет и наличие углублений различной величины и формы - возникают при нарушении минерального и белкового обмена в период обызвествления зубов.
Преждевременное выпадение зубов молочного прикуса может быть обусловлено гиповитаминозом С, хроническим отравлением солями или парами ртути, длительной лучевой терапией, акаталазией, гипофосфатазией, сахарным диабетом, лейкозом, гистиоцитозом, иммунодефицитными состояниями.
Кариес - деминерализация зубной эмали с формированием полостей и разрушением пульпы. Кариес часто обусловлен взаимодействием между пищевыми углеводами и бактериями слизистой оболочки (чаще всего Strepto coccus mutans). Фактор риска раннего развития кариеса у детей - бесконтрольное вскармливание сладкими смесями, частое срыгивание, наличие гастроэзофагеального рефлюкса.
Флюороз - разрушение зубов, обусловленное избытком фтора.
Периодонтит - инфекционновоспалительное поражение прилегающих к зубу связок и костей с развитием необратимой тканевой деструкции, часто вызывается Actinobacillus actinomycetemcomitans.
- Сколиоз как заболевание
- Особенности сколиоза у подростков
- Причины
- Классификация по тяжести и типу искривления
- Симптомы
- Диагностика
- Осложнения и последствия
- Лечебный процесс
- Профилактика и прогноз
- Видео по теме
Сколиоз представляет собой прогрессирующую деформацию позвоночника с последующим искривлением, изменением топографии всего его структур. По мере развития сколиоза происходит смещение центра тяжести, усиление анатомических изгибов, скручивание позвонков. Заболевание относится к распространенным патологиям в ортопедии у детей раннего возраста, однако все чаще регистрируют сколиоз у подростков. Деформация ухудшает качество жизни, приводит к тяжелому нарушению функции внутренних органов, меняет внешний облик больного.
Сколиоз как заболевание
Сколиоз - стойкая деформация позвоночного столба в сторону (если рассматривать в прямой плоскости). Изменение костной ткани происходит медленно, по мере развития в патологический процесс вовлекаются почти все позвоночные ткани, позвонки перекручиваются. Одновременно развивается деформация костей тазового дна, нарушается функция почек, печени, сердца. Диагноз устанавливают на основании данных рентген-снимка, магнитно-резонансной и компьютерной томографии.
Потенциально опасным возрастом в плане развития сколиоза считается возраст 3-6 и 10-15 лет. Именно тогда наблюдается интенсивный рост костей скелета наряду с повышенной нагрузкой на опорно-двигательный аппарат. Риск развития патологии у подростков повышается, если по данным рентгенографии ранее был диагностирован сколиоз 0-1 степени.
Особенности сколиоза у подростков
Подростковый сколиоз (иначе, адолесцентная деформация позвоночника) - стойкое искривление позвоночного столба между 11-15 годами жизни ребенка. Обычно предрасположенность к деформации зарождается сразу после рождения или в дошкольном возрасте, однако пик заболевания приходится именно на подростковый период в 14 лет. Согласно статистике почти 10-12% подростков страдают от сколиоза различной степени тяжести.

Можно выделить и возрастные особенности:
- дети в 14 лет – заболевание развивается в результате травм позвоночника, различных системных заболеваний, метаболических расстройств, а также при обменных нарушениях на фоне полового созревания;
- дети в 16 лет – сколиоз у подростков в 15 лет и старше часто становится следствием прогрессии уже имеющихся деформаций, гиподинамии;
- подростки в 19 лет и молодые люди старше 20 лет – обычно в таком возрасте сколиоз представляет собой стойкое сформированное искривление, которое сложно поддается терапии.
Чем старше ребенок, тем сложнее сколиоз поддается лечению. Это обусловлено прекращением роста и развития костной ткани.
Причины
Учитывая многообразие возможных причин развития сколиоза позвоночника, клиницисты связывают развитие патологического процесса, преимущественно, с повышением нагрузки, неправильным положением тела, перенесенными травмами любой сложности.
В группе риска подростки с осложненным клиническим анамнезом и следующими состояниями:
- аутоиммунные и системные патологии;
- нарушение роста или развития костной ткани;
- гиподинамия;
- длительно вынужденное положение тела;
- стойкие метаболические нарушения (например, при почечной недостаточности);
- травмы позвоночника (переломы, растяжения и другие).
Развитию сколиоза способствует сон на мягком матрасе, подушке, неправильное оборудование рабочего места школьника, отсутствие сбалансированного рациона.
Обычно подростковый сколиоз относится к идиопатическим, когда истинная причина патологического процесса не установлена.
Классификация по тяжести и типу искривления
Классификация сколиоза включает множество факторов, среди которых первичная локализация очага деформации, наличие осложнений, характер искривления (структурные и неструктурные), природа возникновения. Особую клиническую значимость имеет степень деформации и тип нарушения.
По тяжести деформации позвоночного столба у детей выделяют:
- 1 степень (угол меньше 10 градусов). Рентген определяет незначительную тенденцию к скручиванию позвонков. По результатам физикального осмотра наблюдается опущение головы кпереди, небольшая сутулость, асимметрия линии талии и предплечий.
- 2 степень (угол меньше 25 градусов). Кривизна позвоночного столба не исчезает даже после изменения положения тела, талия, предплечья и шейный отдел позвоночника несимметричны, в грудном отделе выявляется выпуклость, в поясничном - формировании валика из мышечных структур. По результатам рентген-исследований отмечается перекручивание позвонков.
- 3 степень (угол меньше 50 градусов). Усиливается выпирание передних реберных дуг, усиление симптомов сколиоза 2 степени, формируется выраженный позвоночный горб. Вместе с тем отмечается снижение тонуса мышц живота и брюшины, западание ребер, контрактуры мышц. На снимке отмечается резко выраженное смещение позвонков.
- 4 степень (искривление больше 45-50 градусов). Позвоночник резко деформирован, признаки усиливаются, мышцы в области деформации значительно растянуты, реберный горб отмечается даже под верхней одеждой, ребра западают в зоне вогнутости.
Начиная со 2 стадии патологического процесса, меняется походка, создаются предпосылки к функциональным нарушениям органов, систем. Важно понимать, что сколиоз не проходит самостоятельно.
Существует три основных типа сколиоза у подростков:
- С-образный - когда есть одна точка искривления;
- S-образный - искривление локализуется в двух точках;
- Z-образный - кривизна позвоночного столба развивается в трех местах.
Сколиоз, в отличие от нарушения осанки, сложнее поддается лечению, требует обязательной коррекции во избежание серьезных осложнений. На ранней стадии можно ограничиться консервативным лечением, именно поэтому важно обратить внимание на первые признаки.
Симптомы
На первой стадии развития сколиоза симптомы выражены слабо, однако уже можно отметить недомогание, частые головные боли, скованность в области спины по утрам. По мере развития патологии наблюдаются следующие признаки:
- асимметрия плеч и тела;
- опущенность головы кпереди;
- выраженная сутулость;
- повышенная утомляемость;
- снижение концентрации внимания.
Сколиоз на 2-3 степени становится причиной первых признаков органной недостаточности, нарушения функции органов малого таза, печени, почек, сердечно-сосудистой системы. Страдает желудок, нижние отделы дыхательной системы.
Диагностика
Обычно выявление подросткового сколиоза не представляет сложности, окончательный диагноз устанавливают на основании данных лабораторных и инструментальных исследований.
"Золотым стандартом" диагностики сколиоза у детей и подростков являются:
- рентген (при нарушении иннервации с контрастным веществом);
- магнитно-резонансная томография;
- компьютерная томография.
Помимо деформации позвоночника, исследования помогают определить состояние мягких тканей, позвоночных структур (истончение, очаги дисплазии или гиперплазии, кровоток и другие критерии здоровья). Сколиоз важно дифференцировать с нарушениями осанки любой природы, кифозом, лордозом, остеохондрозом.
Осложнения и последствия
Отсутствие лечения и рост скелета способствует развитию патологического процесса. Основными осложнениями позвоночной деформации являются:
- нарушение функции внутренних органов;
- образование межпозвоночных грыж;
- изменение походки, хромота;
- формирование горба.
Другим осложнением при прогрессирующем сколиозе является постоянная боль, которая сложно купируется, а от лечения наблюдается временный эффект. На 4 стадии сколиоза боль можно купировать только наркотическими анальгетиками.
Лечебный процесс
Можно ли вылечить сколиоз у подростков? Лечение сколиоза у подростков важно начинать вовремя, на ранней стадии, когда деформация несущественна. Сколиоз 1-3 степени еще можно вылечить консервативными методами, 4 стадия требует только хирургического вмешательства. Существует несколько основных методов консервативного лечения позвоночной деформации.
Основной целью медикаментозной терапии является коррекция дефицита кальция, магния, фосфора, восстановление кальциево-фосфорного обмена, купирование болевого синдрома, снижение мышечного напряжения в области искривления. При нарушении пищеварения назначаются комплексные препараты, улучшающие пищеварительный процесс, снижающие агрессивное воздействие желудочного сока. Обязательно правильное применение витаминных комплексов, витамина D3, кальция.
Медикаментозная коррекция назначается в качестве симптоматического лечения, позволяет замедлить процесс деформации, незначительно исправить искривление позвоночника у подростка, улучшить состояние больного при осложнениях.
Лечебная гимнастика и физкультура повышает мышечный тонус, позволяет улучшить подвижность позвоночника, улучшить кровообращение и лимфоток в области деформации. Упражнения при сколиозе любой тяжести рекомендуется делать под контролем специалиста во избежание осложнений. Только при хорошем освоении техники выполнения элементов можно переходить на занятия в домашних условиях.
Особую популярность для лечения и последующей профилактики подросткового сколиоза имеют различные восточные техники, например, цигун, йога.
Больным детям с искривлением позвоночного столба важно снизить нагрузку на позвоночник, стабилизировать позвонки, улучшить кровоток.
Популярными изделиями для коррекции и стабилизации позвоночника являются:
- реклинаторы ортопедические;
- корсеты (Бостонский, Брейс, Шено, Милуоки);
- корректоры грудопоясничные;
- корректоры осанки.
Ортопедические изделия в качестве монотерапии эффективны в начальных стадиях патологического процесса. Принцип воздействия заключается в оказании давления на определенные зоны спины, снижении нагрузки и патологической подвижности, фиксации оси позвоночника.
Подросткам при сколиозе рекомендуется курс тепловых обертываний и аппликаций, гидромассаж, ультразвукового воздействия, иглоукалывания или рефлексотерапии.
Физиолечение всегда дополняет комплекс консервативных мероприятий, улучшает эффективность терапии, нормализует подвижность позвоночного столба, укрепляет мышечный корсет.
Массаж и техника мануальной терапии применяется в комплексе с другими методиками, заключается в точечном воздействии на область спины, шеи, нижних конечностей. Основная цель - укрепление мышц, улучшение крово- и лимфотока, устранение области с мышечными контрактурами.
Немаловажным аспектом считается коррекция питания. Меню подростков следует сбалансировать, разнообразить. Рацион включает кисломолочные продукты, мясо и птицу, жирную морскую рыбу, зелень, натуральные морсы, компоты, отвары. Полезными для хрящевой ткани считаются холодец, желе и другие студенистые блюда.
Обязательно исключают фаст-фуд, полуфабрикаты, жареную пищу, промышленные соусы, сладкую газированную воду. Всю пищу рекомендуется готовить на пару, путем варки или тушения. Рацион обогащают клетчаткой, отварными или свежими овощами, фруктами, сезонными ягодами.
Абсолютным показанием к операции является 3-4 стадия сколиоза с предпосылками к развитию органной недостаточности, существенные уродства спины с формированием горба, сутулости, ухудшение качества жизни.
По ходу хирургического вмешательства позвоночный столб выпрямляют посредством металлических конструкций, которые не только стабилизируют позвоночные отделы, но и обеспечивают их абсолютную неподвижность. Для искусственной фиксации используют специальные стержни, пластины, винты, крючки, вкладыши. Радикальное вмешательство выполняется трансторакальной, торакофренолюмбально или дорсально, оперативный доступ определяется индивидуально.
Профилактика и прогноз
Профилактика подросткового сколиоза предполагает соблюдение следующих рекомендаций:
- организация качественного отдыха и сна на ортопедическом матрасе, подушке;
- ношение ортопедической обуви для снижения нагрузки на позвоночный столб, предупреждения плоскостопия;
- регулярные занятия спортом, повышение мышечного тонуса.
Подросткам рекомендуется заниматься плаванием, гимнастикой, спортивной ходьбой, создавать правильные условия для поднятия тяжестей и физической нагрузки. Дополнительно рекомендуется принимать курсами препараты кальция, магния, фосфора, поливитаминные комплексы.
Сколиоз - тяжелая патология, которая приводит к сильному искривлению позвоночника, его перекручиванию с последующим нарушением функции внутренних органов. Сколиоз ухудшает качество жизни, приводит к закомплексованности по поводу внешнего вида, осанки, походки. Только профилактика и своевременное лечение помогает быстро победить болезнь без последствий для здоровья.
Упражнения от сутулости в домашних условиях
"Сядь прямо! Не горбись", "Надень рюкзак на оба плеча!" — увы, наши увещевания, как и ЛФК чаще всего не помогают исправить сутулость и сколиоз у подростка. Сложность еще и в том, что эти искривления позвоночника, которые кажутся нам похожими, так как формируют плохую осанку, на самом деле имеют разную природу — и подход к лечению сколиоза должен быть иным, чем к исправлению кифоза. Что можно сделать в домашних условиях, а когда надо обратиться к врачу?

Можно ли исправить сутулость у подростка
Сутулость — на медицинском языке избыточный кифоз — это такое изменение фигуры человека, когда спина выгнута назад, а плечи развернуты вперед. В последнее время встречается все чаще и чаще, особенно у подростков. И самое печальное, что даже ортопеды-травматологи вообще не представляют, как это состояние лечится.
Бывает два типа сутулости. Первый тип возникает, когда лопатки уходят вперед, а позвоночник остается при этом прямым. И второй — когда искривляется назад сам позвоночник — при усилении грудного кифоза.
Различить их совсем не сложно. Надо посмотреть на человека, который стоит расслабившись. Если позвоночник изогнут не сильно, лопатки ушли вперед, а нижние их углы торчат назад, то это первый тип сутулости, который возникает из-за искривления лопаток. А если сам позвоночник сильно изогнут назад, то это второй тип сутулости.
Нужно напомнить, что кости в теле всегда расположены не так, как они сами захотят, а так, как их держат мышцы. Поэтому все нарушения осанки всегда связаны с изменением мышечного тонуса (мышечным дисбалансом). Поэтому и лечатся они путем расслабления перенапряженных мышечных групп с помощью статической растяжки.
Как избавиться от сутулости: упражнения
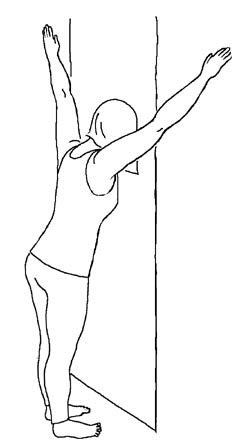
Первый тип сутулости возникает из-за смещения лопаток назад в результате напряжения грудных мышц. Стало быть, и лечится путем расслабления этих мышц.
Чтобы их расслабить, подойдите к дверному проему, не доходя до него 40–50 см, поднимите руки вверх под 45 градусов так, чтобы они уперлись в дверной косяк по эту сторону дверного проема. Затем отставьте таз назад, грудью провалитесь в дверной проем. И провисите таким образом не менее двух минут.
Второй тип сутулости, связанный с искривлением самого позвоночника, лечится специальным упражнением, которое нужно выполнять в течение двух месяцев. Выполняется это упражнение так.
Сделайте из полотенца валик, который должен быть 10 см в диаметре (вместо валика можно взять стопку книг и накрыть ее полотенцем). Положите валик на пол, лягте на него так, чтобы валик оказался под самой выпуклой частью спины, и поднимите руки за голову.
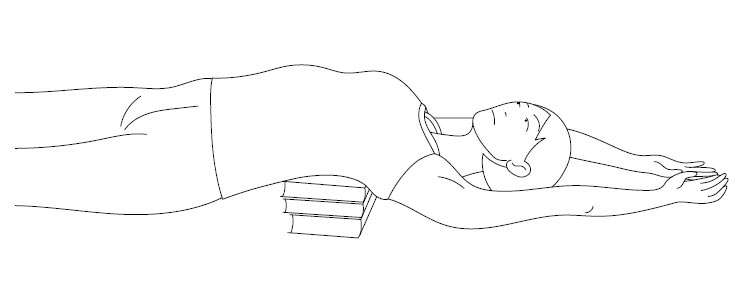
Если вам будет тяжело сразу лежать на таком высоком валике, можно сделать его более низким, но постепенно в течение нескольких дней нужно делать валик все выше и выше. Расслабьтесь и пролежите в этом положении не менее 15 минут.
Второй тип сутулости (кроме того, что это некрасиво) чреват нарушением работы внутренних органов. В первую очередь страдают поджелудочная железа, желудок, печень и двенадцатиперстная кишка. Происходит это из-за того, что, как мы уже говорили, кости стоят не как хотят, а так, как их держат мышцы. Стало быть, искривление позвоночника назад создается перенапряжением мышц перед позвоночником. А именно там и расположены вышеперечисленные органы. Из-за этого напряжения передавливаются сосуды, снабжающие кровью эти органы, что и приводит к их хроническим заболеваниям. Простое упражнение станет прекрасной профилактикой заболеваний этих органов.
Как лечить сколиоз у подростка
Сколиозом называется боковое искривление позвоночника. Искривление в одном отделе всегда вызывает и компенсаторные искривления в соседних отделах. Сколиозы бывают двух типов — С-образные и S-образные.
С-образный сколиоз всегда связан с проблемой в каком-то внутреннем органе. Дело в том, что все наши мышцы (и мышцы, осуществляющие движения в позвоночнике, не исключение) связаны с какими-то внутренними органами. Например, широчайшая мышца спины слева ассоциирована с поджелудочной железой. И при проблемах в поджелудочной железе она становится функционально слабой и не выполняет нужных человеку движений.
Поэтому причина такого типа сколиоза не в позвоночнике. Чтобы избавиться от него, нужно просто вылечить проблемный орган. Тогда и сколиоз уйдет сам.
S-образные сколиозы в большинстве своем (порядка 80%) вызываются смещением костей черепа при родах.
Головка младенца во время родов идет по родовым путям не прямо, а поворачиваясь как винт. Естественно, что мягкие косточки черепа тоже при этом скручиваются. Раньше бабки-повитухи сразу после рождения ребенка правили ему головку.
В наше смутное время это принято считать ненаучным, и акушеров этому не учат. И большинство детей так и остаются со скрученными черепами. А это приводит к тому, что смещенные височные кости скручивают затылочную кость, к которой прикрепляется весь позвоночник. И ее неправильное положение скручивает винтом весь позвоночный столб, вызывая именно такой тип сколиоза.
S-образный сколиоз является частью целого синдрома, для которого характерны асимметрия лица, нарушение роста зубов в период смены молочных зубов на постоянные, разное стояние ушных раковин (одно ухо больше подтянуто к черепу, другое — оттопырено), разная длина и уровень плеч, по-разному подчеркнута талия с разных сторон (с одной сглажена, с другой — усилена), разная длина ног и асимметричное плоскостопие. А в пубертатном периоде к этому часто добавляется ВСД (вегетативно-сосудистая дистония).
И все это вызвано только тем, что никто не поправил вовремя косточки черепа младенцу после родов. Сделать это, конечно, можно в любом возрасте. Но сразу после родов это однократная процедура, а позже — уже многократная.
Такой тип сколиоза самому исправить крайне трудно, практически невозможно. Но это легко может сделать остеопат, владеющий методикой краниотерапии. Вот к нему и нужно обращаться. И желательно вовремя. Чем раньше, тем меньше последствий останется у ребенка.
После работы с черепом — краниотерапии, косточки черепа встают на место, жить становится легче. Но костные деформации, вызванные тем, что кости росли в неправильном положении (если не сразу после родов поправили череп), сразу не уходят. Для обновления костной ткани требуется значительное время. Поэтому после курса краниотерапии обычно остеопат назначает индивидуальный комплекс упражнений для того, чтобы убрать остаточный мышечный дисбаланс.
Читайте также:


