Исследование суставов мрт или рентген
При обращении пациента к врачу с жалобами на проблемы функционирования или на боли в коленях его обычно направляют на УЗИ коленного сустава. Что показывает это исследование, больной представляет себе слабо, вынужденный полностью доверять медперсоналу. Поэтому доктора преодолевают некоторое сопротивление со стороны пациента, уверенного, что подобное изучение является лишним, а то и вредным для организма.
Немного теории
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
УЗИ коленного сустава – метод визуализации неинвазивного характера. Это означает, что проникновения внутрь плоти обследуемого не требуется ни в малейшей степени, и нарушения целостности телесных покровов организма не понадобится.
Для изучения причин возникшего у больного дискомфорта особенно ценно то, что показывает УЗИ коленного сустава практически все его составляющие. А это дает врачу возможность составить исчерпывающую клиническую картину, оценить качество функционирования разных структур, входящих в коленный сустав, и обнаружить ряд патологических изменений. УЗИ коленных суставов дает возможность исследовать:
- целостность сухожилий, наличие/отсутствие в них воспалений;
- качественное состояние связок;
- присутствие в суставных хрящах дегенеративных изменений;
- мышечные патологии;
- мягкие ткани, находящиеся в непосредственной близости от сустава.
Достоинства УЗИ
Методик изучения коленного сустава на текущий момент известно много. Однако чаще предпочтение отдается УЗИ суставов, что показывает его универсальность и надежность выдаваемых исследованиями результатов. УЗИ, с точки зрения врачей и пациентов, имеет несколько преимуществ перед другими аппаратными методами:
- абсолютная безболезненность, что во время острого периода заболевания особенно актуально: пациент и так испытывает интенсивные неприятные ощущения и старается избегать дополнительных болей;
- безопасность: у методики нет никаких противопоказаний. УЗИ можно делать при наличии серьезных хронических заболеваний, включая и онкологические. Оно не повредит вынашиваемому плоду, так что используется для обследования беременных; не имеет возрастных ограничений и может применяться как в отношении новорожденных, так и в отношении пожилых пациентов;
- на проведение обследования требуется минимум времени, а результат получается (и изучается) сразу же. При развитии ряда заболеваний такая мобильность становится бесценной;
- для проведения УЗИ не нужна никакая подготовка, так что его можно провести в любой момент;
- в сравнении со многими другими методиками УЗИ стоит относительно недорого – от 600 до 2000 рублей, в зависимости от зоны проведения обследования.
Как проводится обследование
Чтобы УЗИ коленного сустава было наиболее информативно, обследование проводится в нескольких проекциях. Обычно – в двух; какие из четырех имеющихся позиций потребуются, решает специалист:
- позиция спереди. Пациент лежит на кушетке, вытянув пострадавшую конечность. Такой доступ дает возможность оценить состояние всех элементов четырехглавой мышцы, надколенных связок, суставных сумок, переднего заворота, жировой клетчатки;
- медиальный, то есть боковой доступ. В такой позиции исследуют мениск и суставную капсулу, внутренние боковые связки, что важно при развитии многих патологий коленного сустава. Данные снимаются в положении лежа на спине, ноги тоже должны быть выпрямлены, но датчик проходит по внутренним поверхностям в продольном направлении. Эта проекция снимается, когда требуется исследовать гиалиновый хрящ и крупные кости; она позволяет оценить уровень жидкости в суставах;
- следующая позиция обеспечивает латеральный доступ. Для этого исследования пациент должен согнуть ногу в колене под острым углом. В таком положении изучаются связка, проходящая снаружи, бедренная фасция снизу, мениск с наружной стороны, сухожилия и капсула сустава, на этот раз сбоку. Как раз с таким доступом возникают проблемы, если пациенту вследствие острых болей или ограниченной подвижности трудно сгибать колено. Иногда для получения информации врачу приходится назначать повторное обследование, когда острые проявления заболевания будут сняты;
- последняя позиция направлена на изучение сосудисто-нервного пучка. Он располагается в подколенной ямке, так что пациент укладывается на кушетку на живот. Доступ сзади обеспечивает также возможность обследовать обе головки икроножных мышц, мениски с заднего ракурса, прилегающую мускулатуру и крестообразные связки.
При отсутствии патологий УЗИ коленных суставов показывает ровные поверхности всех компонентов сочленения, с четкими границами, без выступов, разрывов и новообразований, к которым относятся и отечные области. Хрящ имеет однородную структуру, а синовиальная оболочка – завороты в виде гармоничных структур складчатого характера.
При патологиях визуализируются изменения, что показывает УЗИ коленного сустава со 100-процентной гарантией:
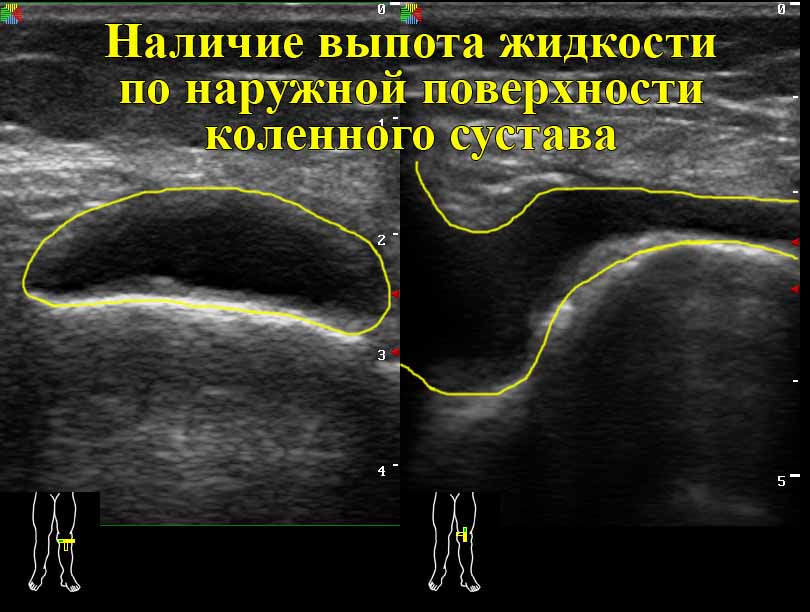
- наличие жидкости в суставных карманах и полости сочленения свидетельствует о развитии бурсита, артрита, гемартроза либо синовита. В этом случае потребуется забор жидкости на предмет обнаружения гнойных образований;
- инородные тела в суставе позволяют предположить наличие костного нароста, чьими обломками они могут быть, либо внутрисуставный перелом;
- поражение связок проявляется изменением их структуры, размера, толщины, нарушением целостности.
О многом специалисту скажут гипертрофия жировых тканей, патология их структуры, нестандартные контуры хряща, аномальное состояние всех прочих составляющих сустава. Любые новообразования на экране также прекрасно просматриваются.
В список преимуществ УЗИ можно внести и выдаваемый сразу после обследования подробный вывод. Конечно, сам пациент многое в нем может не понять: медицинская терминология трудна для восприятия не специалистом. Зато лечащий врач сразу же разберется в особенностях заболевания и сможет назначить наиболее эффективный курс терапии. Возможно – после консультации с другими узкими специалистами, если у пациента имеются системные хронические патологии.
Сравнительный анализ
Очень часто пациенты сомневаются в показательности и достоверности ультразвукового исследования, спорят с врачом, настаивая на других методиках аппаратных обследований. Чаще всего дискуссия касается вопроса, что лучше: УЗИ или рентген коленного сустава. Рассмотрим достоинства и недостатки обоих способов исследования.
Рентгенография
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Магнитно-резонансная томография
Еще один камень преткновения – что лучше, МРТ или УЗИ коленного сустава. Разберемся с МРТ на понятийном уровне.
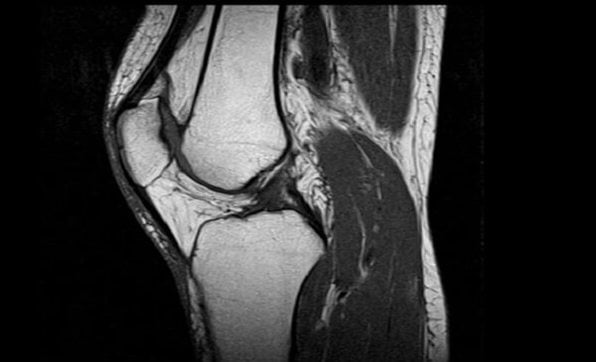
Само изучение считается безвредным. Однако безопасность, если говорить беспристрастно, относительна. Что лучше, УЗИ или МРТ коленного сустава, должно озаботить тех, у кого в теле имеются имплантаты из металла: они сбивают сигнал и делают картину недостоверной. Если проводится МРТ-исследование мозга, например, могут помешать даже металлические зубные коронки.
Второй нюанс: капсула, куда помещается исследуемый пациент, довольна тесна. Те, кто страдает клаустрофобией, не в состоянии выдержать время, требующееся для снятия информации. А тут на подходе и третий пункт: в отличие от УЗИ на МРТ-исследование требуется около получаса, а в некоторых случаях времени уходит больше.
Отнюдь не всем пациентам показана МРТ. От нее нужно воздерживаться беременным на всех сроках вынашивания, людям с психическими расстройствами, причем даже с такими, которые не относятся к серьезным (достаточно вспомнить клаустрофобов, диагноз которых – скорее личная особенность, чем отклонение, на которое стоит обращать внимание).
А самое главное – целесообразность. Перед направлением на УЗИ или МРТ коленного сустава решать, что лучше, должен врач. Однако не все медики достаточно совестливы для того, чтобы не попытаться послать на дорогое обследование. А МРТ стоит в разы больше, чем УЗИ. Но послойная визуализация тканей при диагностировании артроза, бурсита, всех артритов и прочего абсолютно излишня. Ту же информацию предоставит УЗИ, только за гораздо более скромные деньги.
С другой стороны, на проведении МРТ нередко настаивают сами пациенты, уверенные в том, что более точной методики диагностики не существует. Сами врачи точно знают, что магнитно-резонансная томография нужна лишь в предоперационном периоде, когда требуется уточнение локализации ранее установленной патологии. Обычно в ней есть нужда после травм или при обнаружении новообразований.
Если ориентироваться на европейскую практику, можно с удивлением констатировать: так просто на МРТ не попадешь. Для такого обследования нужно врачебное заключение. И его дают только в действительно требующих такого исследования случаях. Да и тратить 600 евро просто так французы или немцы особо не торопятся: их вполне устраивает УЗИ.
Выводы
По отзывам медиков, новейшие (и набравшие неожиданную популярность) диагностические методики преимущественно призваны облегчить работу хирургов. То же послойное сканирование (магнитно-резонансная либо компьютерная томографии) дает возможность максимально точно оценить операбельность пациента и спрогнозировать результаты хирургического вмешательства при артроскопии или эндопротезировании.
Однако и сильно полагаться на подобный критерий не стоит. Назначение и МРТ, и рентгена могут быть вполне обоснованы. Возможно, травматолог подозревает трещину в коленной чашечке и должен удостовериться в предположениях. А может быть, ваши суставные проблемы дошли до момента, когда без оперативного вмешательства не обойтись – и врач пытается определить подготовленность пациента к встрече с хирургом.
Задача любого, у кого начало хрустеть, болеть или опухать колено – найти клинику, которой можно полностью доверять. И тогда не придется самому мучительно решать, что лучше, УЗИ или МРТ коленного сустава – врач даст грамотные и нужные рекомендации.
Воспалительные изменения и нарушения в структуре коленного сустава при травмах, встречаются наиболее часто при заболеваниях опорно-двигательного аппарата. Применение актуальных методов обследования помогают распознать проблемы в костях, связках и способствуют своевременному выявлению характера нарушений в работе колена.
Какой же способ обследования лучше выбрать? Для ответа на этот вопрос следует рассмотреть все плюсы и минусы известных методов диагностики.
Ультразвуковая диагностика
Ультразвуковое исследование является высокоэффективным методом диагностики. Это способ обследования организма при помощи ультразвуковых волн.
Метод диагностики обладает преимуществами:
- Возможностью проведения исследования без нарушения кожных покровов.
- Отсутствием патологического влияния на организм.
- Легкостью в исполнении и интерпретации полученных данных.
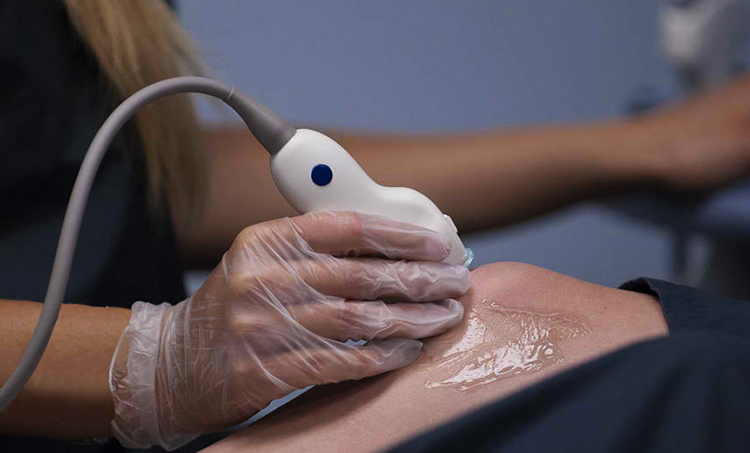
Ультразвуковое исследование коленных суставов проводится в горизонтальном положении, на животе со слегка согнутыми ногами. Для более точной диагностики рекомендуется смена положений тела во время проведения УЗИ. Например, поворот набок и осмотр со стороны поражённого сустава, либо оценка сустава в положении на спине со слегка согнутыми в коленях ногами (40-60 градусов).
УЗИ проводится до лечения, затем, при необходимости, через 5-7 дней от начала и после завершения терапии, для контроля динамики заболевания и анализа результативности терапии.
Во время ультразвукового исследования возможно выяснение:
- Присутствия, а также объёма секрета в полости сустава,
- Истончения хряща,
- Невредимости связок (коллатеральных, внутрисуставных),
- Размещения и строения менисков,
- Состояния околосуставных тканей (наличие или отсутствие дефектов).
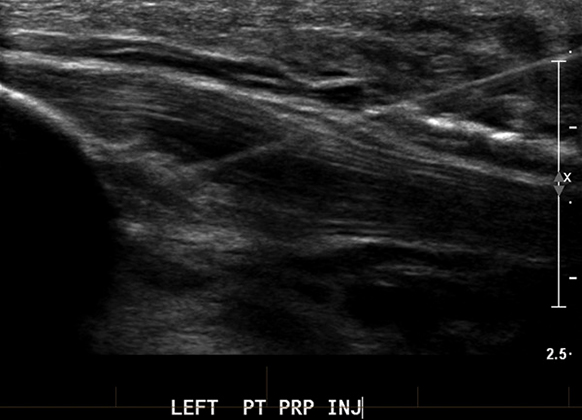
УЗИ позволяет выявить распространенность, качество и количество нарушений в суставном хряще, кости и околосуставных тканях. Это способствует адекватному определению объёма терапии и последующей оценки динамики процесса после курса терапии.
Магнитно-резонансная томография
Магнитно-резонансная томография коленного сустава — актуальный способ диагностики, возможности которого практически не ограничены. Это способ сканирования тела при помощи магнитных полей и радиоволн, позволяющих получить точную информацию о течении и распространении патологических процессов.
- Возможность получения детализированных снимков (с точностью до мм), срезов изучаемых объектов в различных плоскостях.
- Точный анализ состояния коленного сустава и околосуставных тканей.
- определение выраженности и распространенности заболевания, а также степени травматического поражения колена.
- Достоверность получаемых результатов, точность исследования достигает 95%.
МРТ проводится желательно натощак, перед исследованием следует снять все металлические предметы и переодеться в специальную одежду без синтетических материалов. Затем пациент ложится на стол томографа. Стол перемещается внутрь томографа, после чего проводится процедура. Врач поддерживает постоянный контакт с пациентом. При возникновении вопросов или ухудшении состояния, можно в любой момент сообщить персоналу о возникшей проблеме при помощи сигнальной кнопки. Длительность процедуры от 20-60 минут, и зависит от количества исследуемых объектов.
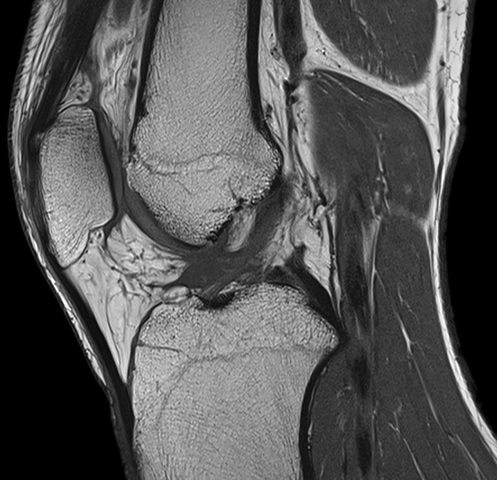
МРТ высокоэффективно при оценке нарушений в структуре коленного сустава и травматического поражения хрящевого комплекса.
Рентгенография
Рентген коленного сустава — это метод диагностики, при котором используются рентгеновские лучи для получения фиксированного изображения объекта на плёнке (рентгенограмме).
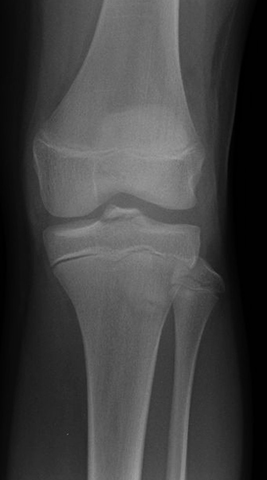
- Доступность и легкость в применение диагностики,
- Высокое качество и детализация снимков,
- Невысокая цена за процедуру,
- Отсутствие специфической подготовки перед манипуляцией.
Для получения объективных данных об изменениях в коленном суставе важно проводить процедуру как минимум в нескольких проекциях (боковой, прямой). Соответственно, получение снимков в этой проекции зависит от положения пациента. Лёжа на спине — прямая, лёжа на боку с выпрямленной ногой — боковая.
Для получения более детальных снимков используются различные положения тела (лёжа на спине с согнутой в колене конечностью под углом 30-45 градусов, либо стоя, не нагружая повреждённую конечность).
Какую процедуру лучше выбрать
Для того чтобы выбрать оптимальный способ обнаружения и детального изучения патологий, необходимо обратиться в лечебное учреждение. Врач соберёт все необходимые сведения и затем направит на обследование.
Ультразвуковое исследование достаточно эффективно для обнаружения локальных изменений в менисках, но малоэффективно при патологических изменениях связок. Поэтому для установления диагноза при сочетаемых заболеваниях колена предпочтительно использовать МРТ. Этот метод способствует определению характера изменений костей колена, степени повреждения хряща, а также предоставляет возможность рассмотреть состояние костного мозга, что является важным фактором для определения терапии. МРТ дает возможность получить точные данные о состоянии всех структур сустава, что невыполнимо при ультразвуковом или рентгенологическом исследовании. Минусом является высокая стоимость метода.
Рентгенография, несмотря на применение таких информативных методов, как УЗИ и МРТ, остаётся достаточно актуальным способом обследования, особенно при состояниях, требующих неотложного оказания медицинской помощи. Неинвазивность, доступность для любого слоя населения, несомненно являются важными критериями при выборе этого способа обследования. Кроме того, рентгенография позволяет точно оценить состояние костной структуры, сочленяющей суставы.
Своевременная диагностика изменений в коленном суставе и околосуставных тканях способствует назначению оптимальной терапии, улучшает прогноз и приводит скорейшему выздоровлению.
Каждый пациент, поставленный перед необходимостью похождения магнитно-резонансной томографии, желает знать, чем отличается МРТ от рентгена, и почему именно эту диагностическую процедуру ему назначил врач. Некоторые граждане полагают, что существенной разницы между этими методами диагностики не существует. Однако на самом деле это не так. Об особенностях и различиях МРТ и рентгенографического обследования читайте ниже.
МРТ или рентген, что лучше?
Несмотря на то, что оба метода предназначаются для получения изображения тканей и внутренних органов человеческого тела, между ними существуют и некоторые различия. Дело в том, что рентгенографическое исследование является устаревшим способом диагностики. Однако из-за дешевизны процесса и выгодной для пациентов стоимости процедуры рентген не исключают из медицинской практики. В тех ситуациях, когда требуется получение масштабной информации, доктора прибегают к более информативному варианту диагностирования - магнитно-резонансной томографии.
Основным отличием между методами принято считать явление физического характера, положенное в основу работы оборудования. Во время выполнения рентгеновских снимков специалисты используют высокочастотные лучи, которые легко проходят через мягкие ткани и задерживаются более плотными. Поэтому при необходимости обследования состояния костей или выявления наличия камней в почках доктора прибегают именно к рентгену.
В отличие от рентгенографического исследования МРТ использует не ионизирующие потоки, а мощное магнитное поле. Под воздействием магнитных волн атомы водорода, содержащиеся в тканях человеческого тела, изменяют направление движения. Таким образом доктор может получить наиболее точное изображение определенного органа.
Получить бесплатную консультацию
Консультация по услуге ни к чему Вас не обязывает
Итак, чем отличается МРТ от рентгена позвоночника? Если сравнить процессы более подробно, можно выделить следующие пункты:
- Особенности выполнения снимков. Проведение МРТ позволяет выполнять снимки обследуемой зоны в любой плоскости. При необходимости специалист может выполнить несколько снимков в разных плоскостях, после чего преобразовать их в наиболее полное трехмерное изображение.
- Длительность процедуры. Рентген делают в течение нескольких секунд. При этом услуги МРТ в Москве или любом другом городе занимают от 15 до 45 минут. Поэтому второй метод обследования не подходит пациентам, испытывающим сильные боли или страдающих от клаустрофобии.
- Предназначение. МРТ отличается универсальностью. Данный вариант диагностики позволяет исследовать любые зоны человеческого тела, независимо от плотности тканей. При этом рентген применим только по отношению к более плотным тканям.
- Причинение вреда. Единоразово проведенное рентгенографическое обследование дает небольшое облучение организма. Однако проведенные подряд 3-4 сеанса дают дозу облучения, равную годовой норме. Магнитное поле МРТ является совершенно безвредным. Поэтому процедуру можно проходить неограниченное количество раз.
Также преимуществом рентгена по сравнению с МРТ является возможность обследования пациентов с электронными и металлическими имплантами, а также особо тяжелых больных, которые не способны выдержать длительную диагностическую процедуру.
Показания к прохождению МРТ и рентгена
Области применения МРТ отличаются разнообразием. Данный вариант исследования дает лучшие результаты при исследовании мягких тканей, поэтому процедуру назначают при:
- обнаружении онкообразований;
- выявлении грыжи;
- наличии аномалий развития, травм или патологий спинного мозга;
- течении воспалительных процессов;
- выявлении очагов развития инфекции и необходимости оценки их интенсивности;
- наличии патологических зон в мягких тканях.
Что касается рентгена — к его помощи специалисты прибегают при:
- вывихах суставов;
- переломах или трещинах костей;
- наличии заболеваний опорно-двигательной системы;
- необходимости проверки организма на наличие инородных тел.
Получить бесплатную консультацию
Консультация по услуге ни к чему Вас не обязывает
В некоторых случаях инфекционные, воспалительные или патологические процессы затрагивают не только мягкие, но и твердые ткани. В подобных ситуациях назначают одновременное проведение МРТ и рентгена. Полученные снимки позволят получить максимально полное представление о состоянии определенной зоны.
Цены на МРТ в Москве могут быть разными. Стоимость процедуры будет зависеть от общей ценовой политики медцентра, а также от требующей исследования зоны.
Стоимость рентгена будет более низкой, чем МРТ. Цена данной процедуры будет зависеть от объемов исследуемой области, поскольку основное влияние на ценовой показатель будет оказывать формат используемой пленки.
Даже если вы выучили "на зубок" отличия МРТ от рентгена и медицинские предписания для прохождения процедуры, самовольное прохождение диагностики не приветствуется. Как правило, направление на прохождение процедуры выдает врач, выслушав жалобы пациента. При необходимости по предписанию доктора процедура может носить регулярный характер. Обычно к такой частоте прибегают в случае необходимости постоянного контроля состояния тканей или отдельных органов.

МРТ-диагностика получает все более широкое распространение как высоко эффективный, безопасный и быстрый метод диагностики различных заболеваний. В последнее время появилось множество частных клиник, в которых установлены МРТ-аппараты и которые предлагают населению пройти обследование в любое удобное для них время без утомительного ожидания очереди в муниципальных лечебных учреждениях.
В этой связи все чаще можно услышать мнения о том, что традиционное рентгеновское обследование является устаревшим и малоинформативным, и лучше всего сразу проводить магнитно-резонансную томографию. Конечно, немалую роль в этом играет реклама. Но так это или нет на самом деле? Стоит ли переплачивать за МРТ или можно обойтись простым рентгеном? Попытаемся разобраться.
Однозначно ответить на вопрос, что лучше: рентген или МРТ невозможно, два этих вида диагностики имеют существенные различия в самом принципе получения изображения и используются в разных целях.
Существует целый перечень заболеваний и состояний, которые легко и безошибочно определяются с помощью рентгена. Например, травматические повреждения твердых тканей (трещины, переломы, гематомы), искривления, деформации позвоночника, других костей прекрасно диагностируются на рентгене, обследование занимает считанные минуты, стоит дешево и дает врачу всю необходимую для принятия адекватных мер информацию.
Но вот когда заболевание носит серьезный характер, когда традиционными методами не удается поставить верный диагноз, когда в процесс вовлечены все окружающие ткани и структуры, вот тогда более целесообразным будет использование МРТ-диагностики.
Этот метод используется преимущественно для исследования изменений, происходящих в мягких тканях, особенно эффективна МРТ при определении новообразований(кисты, миомы, опухоли), исследовании мениска, связок, сосудов и кровотока.
Чем отличается МРТ от рентгена позвоночника?
При исследованиях позвоночника выбор метода диагностики осуществляется с учетом предварительного диагноза. Чем отличается МРТ от рентгена позвоночника? Рентген – это в первую очередь двухмерное изображение, которое показывает контраст между твердыми и мягкими тканями.
МРТ же позволяет получить трехмерное изображение путем наложения нескольких снимков в разных проекциях друг на друга. На МРТ снимке четко видны все структуры в исследуемой области, границы между ними, различия в плотности и т.п. Конечно, такое изображение дает врачу исчерпывающую информацию о состоянии органов и структур в исследуемой области.
Кроме информативности МРТ и рентген различаются и по другим параметрам. Один из них – влияние на здоровье человека. По этим параметрам также выигрывает МРТ, которая является совершенно безопасной процедурой, тогда как рентгенография связана с получением дозы облучения.
Однако, существуют ситуации, когда качественное МРТ невозможно провести по причине наличия у человека имплантированных устройств с металлическими элементами (импланты, кардиостимуляторы, спицы и т.п.) Они мешают работе магнитного оборудования и в этих случаях более целесообразно оказывается проведение рентгенографии.
Что касается времени исследования, то здесь лучший результат также принадлежит рентгену. Создание снимка и его проявка занимает не более 10-15 минут, тогда как МРТ-сканирование длится до получаса, а потом еще около 60 минут специалисту необходимо на обработку результата.
Что касается такого показателя как стоимость диагностики, то здесь ответ очевиден: стоимость МРТ и рентгена различается в несколько раз, магнитно-резонансную томографию не назовешь дешевой, особенно если требуется исследование нескольких зон за один сеанс или нужно совместить исследование тканей с исследованием сосудистой системы и кровотока. Стоимость такой процедуры может достигать 10 000 рублей. Тогда как средняя стоимость рентгена редко превышает 1000 рублей.
Таким образом, если подвести итог, то можно сделать следующий вывод: выбор метода диагностики должен осуществляться, прежде всего, на основании предварительного диагноза. Нет смысла переплачивать и использовать МРТ там, где можно обойтись рентгеном. Но в случае наличия показаний, при серьезных патологиях, подозрении на онкологию, другие новообразования целесообразнее будет использовать возможности современной магнитно-резонансной томографии.
До внедрения магнитно-резонансной томографии обследование коленного сустава проводилось рентгенографией, УЗИ. Информативность диагностики не превышала 60% из-за отсутствия возможности выявления мелких повреждений мягких тканей (связок, соединительнотканных волокон, мышечных структур). Онкологическая верификации рака колена начальных стадий была затруднена.
С появлением магнитно-резонансной томографии в медицине было выявлена новая нозология – болезнь Гоффа. Избыточное разрастание жировой ткани (липоцитов) – причина необъяснимой боли, ограничений подвижности при ходьбе, которые не выявлялись рентгеном и ультразвуком.
Особенности МРТ коленного сустава у детей
Ребенок ведет активный образ жизни. Повышенная подвижность повышает вероятность микротравматизации. Надрывы связок, трещины мениска остаются незамеченными в детском возрасте, обуславливая серьезные будущие проблемы. МР-сканирование выявляет ранние проблемы. Назначается после консультации травматолога, ортопеда, терапевта. 
Частые травмы колена у детей:
- Растяжение связочно-сухожильных структур;
- Разрывы;
- Повреждение хрящевых пластинок.
Учитывая высокую специфичность и достоверность МРТ коленного сустава (КС), процедура стала широко распространяться в медицине.
Гипервыносливость ребенка приводит к тому, что многие ушибы, вывихи остаются незамеченными. Малыши с синяками длительное время бегают по улице. Только отечность, сильный болевой синдром вызывает дискомфорт. После посещения государственной поликлиники традиционно назначается рентгенография коленного сустава. Обследование исключает перелом, чего достаточно родителям, чтобы считать ребенка здоровым. Если сделать томографию колена могут выявляться:
- Воспалительные изменения;
- Микротрещины;
- Скопление инфильтрата.
Остаточные изменения являются причиной негативных последствий. Своевременное выявление небольших изменений исключает опасные осложнения, болезнь Гоффа. Своевременное выявление предотвращает развитие дегенеративно-дистрофических процессов (гонартроз), органических, воспалительных последствий.
Важное достоинство магнитно-резонансной томографии – создание трехмерной модели исследуемой области. Пространственная модель (3D-проекция) позволяет выявить самые мельчайшие изменения. Режим используется также перед планированием оперативного вмешательства на колене (протезирование, исправление повреждения связок, мениска).
Малому ребенку операция выполняется под наркозом, поэтому требуется предварительная диагностика.
Рекомендуем делать МРТ коленного сустава после травмы, чтобы предотвратить осложнения. Исследование дорогостоящее, но информативность свыше 95%.
Как выглядит МРТ колена в норме
В норме делать МРТ коленного сустава только при подозрении на возможные отдаленные заболевания, возникающие через несколько лет. Связочные процедуры способны к микроповреждениям у людей, занимающихся активным физическим образом жизни. На месте небольших разрывов откладывает кальций при нарушении естественного заживления, что приводит к образованию остеофитов, трещинам суставных поверхностей – развитие гонартроза.
Спортсмены в норме обследуют колено на МРТ для предотвращения осложнений. Своевременное лечение исключает дистрофический остеоартроз.
Какие последствия поздней диагностики травм коленного сустава:
- Воспалительные изменения окружающих тканей (периартрит), хрящей, синовиальной оболочки;
- Вывихи, переломы костей;
- Системная волчанка, аутоиммунный ревматоидный артрит;
- Воспаление синовиальных оболочек (тендинит, синовит);
- Деформация колена, дисплазии, артрозы;
- Опухолевые процессы (гемангиома, киста Бейкера);
- Нервная и сосудистая патология (флеботромбозы, васкулиты).
МРТ и КТ в норме у обычных пациентов медицинских заведений применяются редко. МР-сканирование дорогостоящее. Компьютерная томография – радиационный метод, приводящий к облучению тканей, поэтому назначается по показаниям.
Патология коленного сустава на МР-томограммах
Патологические изменения колена диагностирует КТ, рентген или МРТ согласно целям обследования.
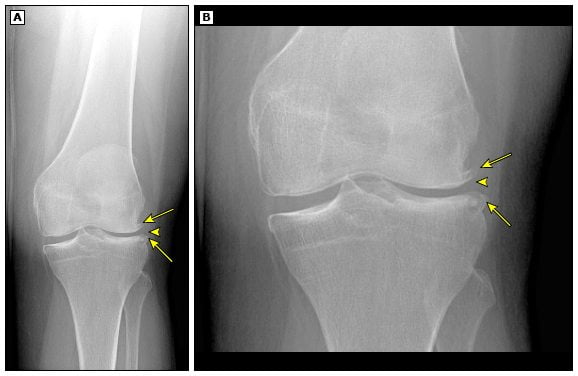
Что показывает рентген колена:
- Дегенеративно-дистрофические процессы (остеоартроз);
- Суставные вывихи, переломы;
- Детские хондропатии.
КТ дополняет рентгенологическую диагностику нозологиями, обнаруженными поперечным сканированием через 1 мм. Сканирование определяет взаимоотношения между отдельными анатомическими образованиями, скопление воспалительных очагов, участки отека.
Выбирать рентген или КТ следует при подозрении на костную патологию. Если требуется верификация мягкотканых изменений, делают МР-томографию. Обследование визуализирует значительные костные дефекты.
Что выявляет МРТ коленного сустава:
- Синовит экссудативный;
- Периартикулярные очаги (вокруг суставной полости);
- Суставные деформации;
- Эрозии суставных поверхностей;
- Изменения формы и размеров костей;
- Протяженность поражений суставных хрящей;
- Разрастание фиброзной ткани;
- Деформация эпифизов, серьезные краевые разрастания;
- Разрушение менисков.
Перечень нозологии можно продолжать. Инновационные технологии развития методов совершенствуются ежегодно.
Коленные мениски диагностируется МРТ лучше, чем УЗИ. Способ характеризуется достоверностью свыше 95%.
Особенности диагностики разрушений менисков на МРТ:
- Повышение интенсивности сигнала центральной части (слабая дегенерация);
- Широкий участок усиленного сигнала линейной протяженности без проникновения внутрь полости сустава (распространенная дегенерация);
- Проникновение внутрь сустава центральной части содержимого со смещением или отрывом части мениска, разрушением периферического контура (разрыв).
Какие повреждения связок показывает МР-томография:
- Полный или частичный разрыв связочных элементов;
- Разрыв сухожильных волокон;
- Аномальное расположение связок (горизонтальный ход);
- Расширение, утолщение крестообразных, коллатеральных, боковых связок;
- Изолированное расположение волокон.
Воспалительный процесс внутри колена сопровождается инфильтрацией костных, фиброзных, хрящевых, синовиальных оболочек. Необратимое суставное состояние – ревматоидный артрит.
Что выявляет МРТ при воспалении колена:
- Экссудативную жидкость;
- Киста подколенной ямки (Бейкера);
- Гипертрофические разрастания синовиальной поверхности;
- Разрастание соединительной ткани вдоль участков дегенерации коленных поверхностей;
- Дегенерация мениска;
- Истончение хряща;
- Суставной выпот.
Достоинство магнитно-резонансной томографии суставных изменений – выявление мелких изменений (краевые узуры, локальный остеопороз (низкая концентрация кальция костей), небольшие кисты, эпифизарные деформации, тендосиновит).
Пролиферативные изменения при артрозах визуализируются на магнитно-резонансных томограммах – истончение связок, дегенерация менисков, множественные дефекты, дефекты внутрисуставного пространства, субхондральные и внутриэпифизарные кисты.
Современные виды МРТ коленного сустава выявляют не только мягкотканые, но и костные изменения.
Коронарная проекция дополняет перечень информации:
- Выявление фиброза;
- Краевые разрастания внутрисуставных поверхностей;
- Субхондральный остеосклероз эпифизов.
МР-диагностика позволяет провести дифференциальную диагностику между инфильтративными и экспансивными процессами.
Выявление инфильтрации свидетельствует об агрессивном течении процесса. Воспалительные процессы внутри костномозгового канала, вдоль костных балок сопровождается постепенным разрушением кости. Лечить патологию приходится интенсивными длительными курсами антибиотикотерапии.
Экспансивным ростом характеризуются опухоли (доброкачественные). Очаги отделены зоной оссификации от костномозгового канала. Массивная инфильтрации или экспансия костей колена на томограммах требует немедленного лечения.
Нужно отметить сопутствующее контрастное отслеживание сосудистой патологии при МР-сканировании КС. Диагностика важна для полных людей с варикозным расширением вен, так как позволяет обнаружить тромбы (сосудистые сгустки).
МРТ коленного сустава длится в среднем 20-25 минут, если процедура без контрастирования. Инъекция в вену солей гадолиния улучшает видимость сосудов. Проводится после нативного сканирования. Требует исключения аллергических реакций на парамагнетик.
Длительность процедуры около 10 минут. Манипуляция предполагает инъекцию малых доз препаратов гадолиния. В течение нескольких минут наблюдают состояние пациента. Отсутствие изменений разрешает контрастирование. Кожные высыпания, нарушения дыхания, усиление частоты сердечных сокращений, другие негативные проявления требует исключения процедуры.
Оценить сколько времени проходит МРТ предварительно можно приблизительно. С отсутствием нестандартных ситуаций длительность томографии с контрастом будет примерно 40-45 минут. В течение всего времени пациенту нужно соблюдать неподвижность. Выполнение манипуляции ребенку предполагает использование наркоза.
Что лучше рентген или МР-сканирование колена – после консультации врача
Нельзя однозначно определить, что лучше рентген или магнитно-резонансная томография колена. Каждое исследование решает нужные диагностические задачи. Консультация врача поможет правильно выбрать вид диагностики – рентгенография, КТ или МРТ.
Ионизирующее излучение рентгеновских методов – серьезное ограничение к повторному использованию методов. Недостаток МР-сканирования – высокая цена.
Рентгенография лучше определяет переломы, смещения костей. Обширно используется травматологами, как доступный эффективный способ диагностики коленного сустава после травм. МР-томография визуализирует небольшие мягкотканые узелки, мениски, мягкие ткани. Сканирование обнаруживает дегенерацию, опухоли, но ядерно-магнитный резонанс не применяется при металлических изделиях в области обследования.
Рентгенография противопоказана беременным женщинам, детям (без показаний).
Магнитно-резонансные томографы имеют ограничение по весу, противопоказаны тучным пациентам.
Несмотря на достоверность, информативность магнитно-резонансной томографии при верификации мягкотканых заболеваний нельзя говорить о том, что обследование лучше рентгенографии.
Использование в медицине рентгена не позволяло диагностировать избыточное разрастание жировой ткани под надколенником. Только внедрение МР-томографии позволило выявить болезнь Гоффа.
Квалифицированный рентгенолог, знакомый с нозологией, может определить лишь грыжевое выпячивание ноги под коленом на снимках в боковой проекции.
На фото рентген коленного сустава при болезни гоффа
Для постановки диагноза рентгенологического исследования недостаточно. Для уточнения изменений иногда назначается компьютерная томография.
Максимально точную информацию о патологии Гоффа предоставляет МРТ КС. Патоморфологическими особенностями заболевания является хронический воспалительный процесс внутри жировой клетчатки. Гиперплазия липоцитов приводит к блокированию КС. При запущенном процессе на снимках может отображаться скопление кальция под коленом (калькулезный бурсит).
Что выявляет магнитно-резонансная томография при Гоффа:
- Гипертрофические жировые скопления в проекции крыловидных связок;
- Попадание жира внутрь суставной щели колена;
- Признаки воспалительных изменений;
- Гиперплазия липоцитов;
- Уменьшение объема верхнего заворота;
- Ригидность связочных структур;
- Увеличение размеров заднего заворота;
- Киста в подколенной ямке (Беккера).
В заключение нужно сделать вывод о высокой информативности, достоверности специфичности МРТ коленного сустава. Метод безвреден для здоровья при отсутствии противопоказаний. Перед проведением томографии нужно консультация лечащего врача. Окончательное решение о возможности сканирования принимает рентгенолог.
Читайте также:


