Из-за чего может быть тромбо васкулит
Наверное, каждый человек слышал о тромбах и тромбозах, но не все представляют, насколько это может быть опасным. Именно тромб ответственен за развитие таких смертельных заболеваний, как инфаркт миокарда и ишемический инсульт.
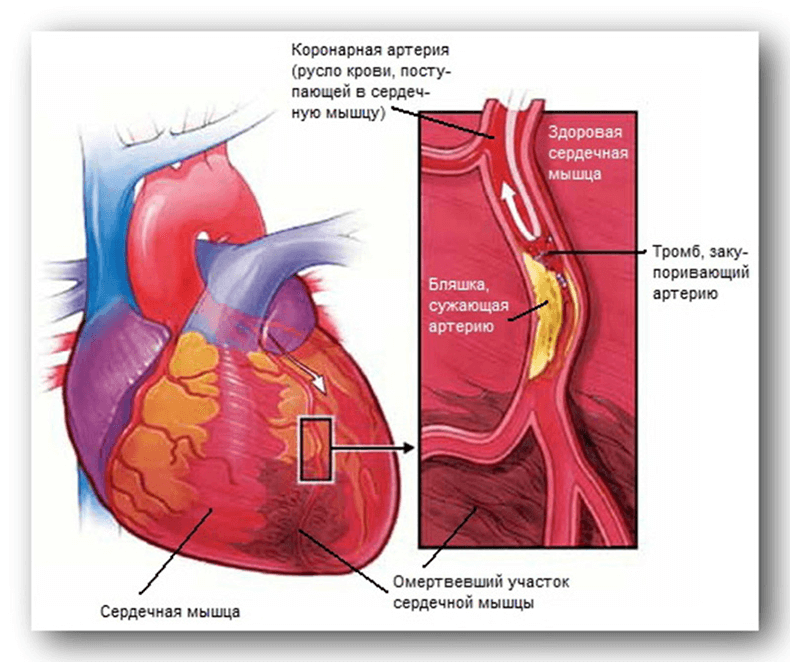
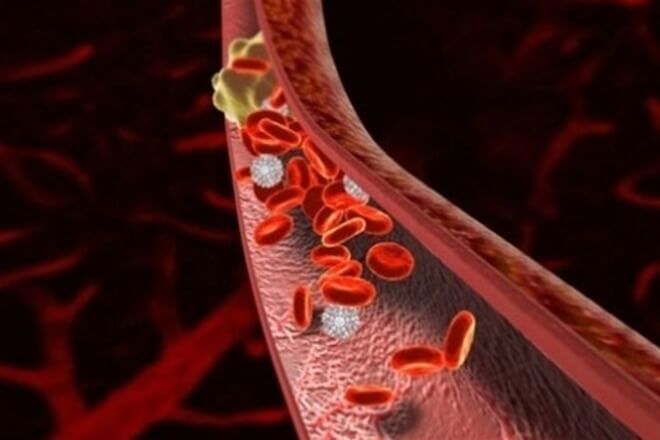
Также вследствие образования тромбов может развиться гангрена, а при отрыве его – тромбоэмболия легочной артерии. Очень часто в средствах массовой информации можно услышать, что именно тромб стал причиной смерти того или иного популярного артиста или режиссера. На первый взгляд ничего страшного в этом слове нет, но многие задаются вопросом, почему он может быть опасен. Так что такое тромб. Тромб представляет собой сгусток крови, который образуется в кровеносном сосуде или полости сердца. Он состоит из белков, главным образом фибрина, и может быть пристеночным или обтурирующим, т.е. полностью закрывающим просвет сосуда. Закупоривающие тромбы чаще образуются в мелких сосудах, тогда как пристеночные – в крупных венах нижних конечностей и полости сердца.
От чего образуются тромбы
Образование тромбов – защитная реакция организма, направленная на остановку кровотечения. Всем известно, что при мелких порезах, кровь останавливается достаточно быстро, и происходит это благодаря закрытию поврежденных капилляров мелкими тромбами. При нарушении процесса тромбообразования может возникнуть угроза жизни. Например, смерть царевича Алексея, у которого была гемофилия.
В его организме не образовывались тромбы, поэтому роковой для него оказалась небольшая рана. Но и обратная ситуация, при которой возрастает образование тромбов, может стать фатальной.
- Изменение сосудистой стенки;
- Повышенная вязкость крови;
- Нарушенный ток крови.
К изменениям сосудистой стенки чаще всего приводит атеросклероз. При неправильном питании избыточный холестерин образует бляшки в артериях. Под действием различных факторов в этих жировых наростах откладывается кальций. То есть мягкие и эластичные сосуды превращаются в хрупкие и изъязвленные. Так как основной функцией тромбов является закрытие ран, то они очень любят образовываться в этих поврежденных местах.
При некоторых заболеваниях (онкологических, аутоиммунных), генетических дефектах свертывающей системы, а также обезвоживании, наблюдается повышение вязкости крови. Внутрисосудистая жидкость становится более тягучей, от чего образуются тромбы.
Замедленный ток крови по венам в результате малоподвижного образа жизни, а также турбулентный ток крови (на разветвлениях сосудов при повышенном артериальном давлении), могут способствовать тромбообразованию.
Следует помнить, что побочным эффектом некоторых лекарственных препаратов, например, оральных контрацептивов, может быть тромбофиллия. Поэтому самостоятельное назначение лекарств может стать именно тем, от чего образуются тромбы.
Симптомы тромба будут различные, в зависимости от типа сосуда, в котором он образовался.
Артериальный тромбоз приводит к развитию:
- инфаркта миокарда,
- инсульта,
- гангрены конечности,
- некрозу кишки.
Характерными проявлениями тромбоза артерий в зависимости от пораженного органа являются:
- боль в области сердца при инфаркте,
- неврологические нарушения при инсульте,
- боль, онемение, похолодание и изменение окраски конечности, а также
- кишечная непроходимость и боль в животе.
Заболевания при венозном тромбозе также различаются в зависимости от локализации:
- тромбофлебит нижних конечностей,
- тромбоз воротной вены печени,
- тромбоз яремной вены и венозного синуса головного мозга.
Симптомами венозного тромбоза являются:
- Отек, боль, покраснения пораженного участка ноги;
- Боль в животе, проявления панкреатита, цирроза печени;
- Боль в области шеи, нарушение зрения.
Тромбозы вен опасны еще и тем, что в них быстро размножаются микроорганизмы, что приводит к воспалению сначала окружающих тканей, а затем и всего организма (сепсис).
Поэтому, при тромбе симптомы могут быть различными, но всегда очень серьезными.
Почему отрывается тромб и чем это опасно
Перемещение тромба внутри сердечно-сосудистой системы возможно с током крови.
Для этого необходимо два основных условия.
1. Тромб должен быть не обтурирующим, т.е. свободно размещаться внутри сосуда. Обычно такие тромбы образуются в венах ног и полости сердца.
2. Скорость крови должна быть достаточной для отрыва тромба.
Опасность мигрирующих тромбов заключается в том, что они могут перемещаться на значительные расстояния, фрагментироваться и приводить к закупорке большого количества сосудов.
Наиболее распространенным примером отрыва тромба является тромбоэмболия легочной артерии из вен нижних конечностей. Казалось бы, не самое серьезное заболевание (варикозное расширение и тромбофлебит) может привести к внезапной смерти.
Никто не может сказать, почему отрывается тромб именно в тот момент, когда меньше всего этого ожидаешь. Например, пациент после операции уже идет на поправку и готовится к выписке. Он встает и начинает собирать вещи, но внезапно начинает задыхаться и теряет сознания. Обычно так и развивается тромбоэмболия легочной артерии. В связи с этим, крайне необходимы своевременная профилактика и эффективное лечение тромбов.
В основе профилактики тромбов лежат принципы:
- Здоровое питание;
- Подвижный образ жизни;
- Поддержание нормальной вязкости крови.
Принцип здорового питания направлен в основном на снижение уровняхолестерина в крови. Для этого необходимо ограничить прием жиров животного происхождения, и увеличить в рационе количество фруктов и овощей, а также рыбы и зелени. Эти нехитрые правила профилактики тромбов позволят сохранить сосуды эластичными на долгие годы. Кроме того, есть продукты питания, которые снижают свертываемость крови. К ним относятся вишня, зеленый чай, свекла.
Не только для профилактики образования тромбов, но и для поддержания организма в тонусе, необходимо каждый день хотя бы 30 минут посвящать физическим упражнениям. Какого рода будет эта нагрузка, каждый сам выбирает. Но куда полезнее прогулки на свежем воздухе, чем занятия в душном тренажерном зале.
Также необходимо помнить, что риск образования тромбов в венах ног резко повышается при длительном пребывании в вынужденном положении (например, в самолете) и при постельном режиме (например, после операции). Для профилактики тромбов в этих случаях необходимо по возможности чаще вставать и прохаживаться. У пациентов в послеоперационном периоде оправданно применение эластичного бинтования ног.
Для поддержания нормальной вязкости крови врачом может быть рекомендован прием Аспирина или Варфарина. Они влияют на разные звенья образования тромба и имеют свои строгие показания и противопоказание. Прием этих препаратов без назначения доктора может быть опасным.
При артериальных тромбозах необходимо как можно скорейшее восстановление кровотока в пораженном сосуде. Если катастрофа случилась в мозге, то у врача длялечения тромбов не более 2-3 часов, если в сердце не более 6 часов. Самыми стойкими к нарушению питания оказались ткани конечностей и кишки. Существует два основных способа устранения тромба.
1. Хирургический метод, который включает в себя
- шунтирование,
- стентирование и
- механическое удаление тромба.
При шунтировании хирург выполняет наложение дополнительного пути кровоснабжения в обход пораженного сосуда. Эта открытая операция и производится она под наркозом. Более современный способ устранения неполадок – этостентирование. Этот метод заключается в постановке стента (полый цилиндр похожий на пружинку) в область сужения сосуда. Производится он через прокол в артерии и обезболивания не требует. Перед стентированием иногда удаляют тромб путем отсасывания специальным шприцом.
2. Терапевтический метод
Заключается в растворении тромба с помощью специальных лекарств (тромболитиков), вводимых внутривенно.
Несколько другая тактика лечения при венозных тромбозах. Здесь все определяется тем, насколько высока опасность его отрыва от стенки сосуда.
При флотирующих тромбах (свободно перемещающихся в просвете сосуда) выполняют перевязку вены или устанавливают специальную ловушку для тромбов – кава-фильтр. Для стабилизации тромба можно использовать гепарин или его аналоги (фраксипарин, клексан).
При полном закрытии просвета вены можно применять лекарства, которые будут разрушать тромб и в некоторых случаях приведут к восстановлению кровотока по поврежденному сосуду. К ним относятся гепарин и варфарин. В редких случаях длялечения тромба используют хирургическое его удаление из вены.
Образование тромбов – как медаль, которая имеет две стороны. С одной стороны, это защищает организм от кровотечений, с другой, может привести к внезапной смерти. Поэтому очень важно знать основные симптомы тромбозов, чтобы успеть получить медицинскую помощь.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
тромбоваскулит — тромбоваскулит … Орфографический словарь-справочник
ТРОМБОВАСКУЛИТ — ТРОМБОВАСКУЛИТ, тромбангит, воспаление сосудов, сопровождающееся тромбозом их. Часто наблюдается при местных и общих инфек ционных процессах, напр. при сыпном тифе. С гист. стороны Т. характеризуется б. или м. глубокими деструктивными изменениями … Большая медицинская энциклопедия
тромбоваскулит — сущ., кол во синонимов: 1 • воспаление (320) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
тромбоваскулит — (thrombovasculitis; тромбо + васкулит) воспаление стенки кровеносного сосуда, сопровождающееся тромбозом … Большой медицинский словарь
тромбоваскулит — тромбоваскули/т, а … Слитно. Раздельно. Через дефис.
васкулит — (от лат. vasculum сосудик), воспаление стенки мелких кровеносных сосудов при инфекционных и инфекционно аллергических заболеваниях (ревматизм, сепсис, сыпной тиф и др.). Часто сочетается с тромбозом сосуда (тромбоваскулит). * * * ВАСКУЛИТ… … Энциклопедический словарь
ВАСКУЛИТ — (от лат. vasculum сосудик) воспаление стенки мелких кровеносных сосудов при инфекционных и инфекционно аллергических заболеваниях (ревматизм, сепсис, сыпной тиф и др.). Часто сочетается с тромбозом сосуда (тромбоваскулит) … Большой Энциклопедический словарь
Васкулит — (от лат. vasculum сосудик) воспаление стенок мелких кровеносных сосудов. Причинами В. бывают грипп, сыпной тиф, стрептококковые инфекции (рожистое воспаление, ангина), а также физические факторы (отморожение, ожоги). В. могут возникнуть и … Большая советская энциклопедия
Васкулит — I Васкулит (vasculitis; лат. vasculum небольшой сосуд + itis; синоним ангиит) воспаление стенок кровеносных сосудов различной этиологии. К васкулитам не следует относить поражения сосудов невоспалительной или неясной природы, например… … Медицинская энциклопедия
Облитери́рующие пораже́ния сосу́дов коне́чностей — (лат. obliterare сглаживать, стирать; синоним окклюзионные поражении сосудов конечностей) группа заболеваний кровеносных и лимфатических сосудов конечностей; характеризуются сужением просветов сосудов вплоть до полной облитерации (окклюзии) и… … Медицинская энциклопедия
Тромбофлебит — это воспалительное заболевание стенки вены, при котором в пораженных местах образуются тромбы (сгустки крови).
В основном болезнь поражает поверхностные вены нижних конечностей. Глубокие вены затрагиваются реже и обычно закупориваются тромбическими массами из-за нарушения свертывающейся системы крови.
Достаточно часто тромбофлебит возникает на варикозно-расширенных венах ног. Но наиболее распространенные причины этой болезни — травмы вен, химическое воздействие на стенки сосудов лекарствами. При грибковых заболеваниях и других нарушениях кожного покрова проникшая вглубь инфекция также может привести к тромбофлебиту.
Многие из нас к вечеру ощущают тяжесть в ногах, а иногда тупую распирающую боль. Так заявляют о себе натруженные вены. Особенно это знакомо тем, кто проводит почти весь рабочий день, сидя за письменным столом или стоя. Но если, кроме тянущих болей, отеков, повысилась температура, появился озноб, значит, вены воспалились и развивается тромбофлебит.
Различают острый и хронический тромбофлебит поверхностных вен и тромбоз глубоких вен.
Острый тромбоз глубоких вен нижних конечностей может развиться в течение нескольких часов. Появляются острые боли в мышцах голени, сильный отек конечности. Ухудшается общее состояние. После того как стихнут острые явления, болезнь может перейти в посттром-ботическую болезнь нижних конечностей.
Острый тромбофлебит поверхностных вен начинается с сильных болей по ходу подкожной вены и небольшого отека. На коже по воспаленной вене образуются красные полосы, увеличиваются паховые лимфатические узлы, температура обычно повышается до 38 градусов. При тромбофлебите нарушается отток крови из поверхностных вен. Это приводит к их расширению и развитию вторичного варикозного расширения вен.
К своеобразным формам этой болезни относятся мигрирующий тромбофлебит и тромбофлебит от напряжения. При мигрирующем тромбофлебите по ходу поверхностных вен появляются плотные болезненные узелки, которые возникают на различных участках. Тромбофлебит от напряжения развивается после чрезмерной нагрузки, поэтому чаще поражает руки. Болезнь проявляется болями и отеками.
Наибольшая опасность возникает при отрыве тромба (или его части), который может попасть в легочную артерию. В результате развивается тромбоэмболия (легкие лишаются притока крови), а это одна из причин внезапной смерти.
Диагноз обычно ставится на основании жалоб больного и внешних проявлений болезни. Также исследуются анализы крови, по которым врач определяет состояние кровеносной свертывающейся системы. С помощью ультразвукового исследования уточняется проходимость поверхностных вен и местонахождение тромбов.
При тромбофлебите не всегда проводят операцию. Если поражена венозная система голени, то можно лечиться амбулаторно с помощью противовоспалительных средств и других лекарственных препаратов. Но если болезнь перешла на нижнюю треть бедра, то делают операцию.
Компрессионный трикотаж и правильно наложенные эластичные бинты помогают создать дозированное внешнее давление на мышцы голени, что позволяет увеличить скорость кровотока. В области лодыжек создается самая высокая степень сдавливания, которая постепенно уменьшается. В результате возникает эффект выталкивания, и кровь продвигается вверх, даже если больная вена не работает. При этом также уменьшается сечение вены, что увеличивает скорость кровотока. Компрессионный трикотаж помогает затормозить распространение тромбофлебита.
Народная медицина предлагает свои способы лечения тромбофлебита.
При этом заболевании рекомендуется соблюдать диету (не есть мясо, рыбу, жареные блюда) в течение длительного времени.
Хорошо помогают ножные ванны из настоя травы сушеницы болотной. 150 г травы настаивают в 10 л кипятка в течение часа. Продолжительность процедуры 20-30 минут.
Ноги, пораженные тромбофлебитом, можно натирать в течение месяца настойкой каланхоэ (2 ст. ложки измельченных листьев каланхоэ заливают 1 стаканом водки и настаивают неделю).
Вздувшиеся венозные узлы хорошо рассасываются, если их обильно смачивать спиртовой настойкой акации.
При тромбофлебите помогают компрессы из отвара бадяги (заваривают 2 ст. ложки бадяги стаканом кипятка, настаивают 2 часа). Процедуру проводят 2 раза в день по 1,5-2 часа.
Отвар коры дуба укрепляет внутренние сосуды:
- 1 ст. ложку коры заваривают 1 стаканом кипятка и держат на малом огне 25 минут, затем настаивают 40 минут, процеживают. Отвар пьют по 1 ст. ложке 3 раза в день до еды.
В качестве профилактики тромбофлебита старайтесь выполнять следующие рекомендации:
- ходите чаще пешком, плавайте, катайтесь на велосипеде, лыжах; это усилит циркуляцию крови и избавит от застойных явлений;
- во время отдыха поднимайте ноги на 15 см выше уровня сердца; это увеличит ток крови через вены;
- носите обувь с каблуком до 5 см;
- следите за своим весом, не переедайте;
- пейте достаточное количество воды; каждый взрослый человек должен ежедневно выпивать до 2 литров жидкости;
- сидите правильно, по возможности ноги не скрещивайте; используйте стулья и кресла с твердым покрытием;
- не поднимайте тяжести, так как этим вы создаете давление; кровь идет вниз, давая дополнительную нагрузку на вены;
- желательно не принимать горячую ванну и отказаться от посещения бань и саун;
- солнце полезно, но солнечное тепло затрудняет работу венозной системы, поэтому больше отдыхайте в тени, ходите босиком по холодной воде, этим вы облегчите кровообращение;
- перед тем как лечиться гормонами, проконсультируйтесь с флебологом;
- используйте негормональные противозачаточные средства;
- периодически носите лечебно-профилактический трикотаж (гольфы, чулки или колготки); размер и степень компрессии (сжатия) должен определить врач-флеболог (или хирург).
Тромбофлебит является воспалением венозной стенки (флебит), в то же время это заболевание характеризуется тромбозом крови в просвете вены.
Главные причины этой болезни:
- повышенная свертываемость крови;
- замедленный кровоток в вене;
- микропоражения внутренней оболочки вены из-за инфекции.
Тромбофлебит может развиваться у людей (особенно пожилых), страдающих такими заболеваниями (нарушениями):
- варикозное расширение вен;
- повышение свертываемости крови;
- замедление кровотока из-за длительного постельного режима.
В некоторых случаях, причиной тромбофлебита может стать скрытая или открытая гнойная инфекция.
Эта болезнь имеет 2 формы:
- поверхностный тромбофлебит;
- глубокий тромбофлебит.
Поверхностный тромбофлебит можно без особых усилий обнаружить. Он характеризуется образованием болезненных плотных тяжей в подкожной клетчатке, как правило, расположенных по ходу вен на конечностей. Обычно, кожа не отличается от нормальной или слегка гиперемирована. Тяжи могут быть малоподвижными из-за вовлечения окружающей клетчатки в воспалительный процесс.
Определить наличие тромбированных вен можно по болезненным тяжам, перекатывающихся под пальцами. У больного страдающим поверхностным тромбофлебитом кровообращение в конечности не страдает, поскольку поражены только ограниченные участки вен.
Частые симптомы этой болезни:
- тошнота;
- головная боль;
- высокая лихорадка;
- ознобы.
Если эти симптомы проявляются, необходимо обследоваться у опытного специалиста, не исключая возможность возникновения этого заболевания.
Эта болезнь, как правило, начинается болью и острыми явлениями, особенно в икроножных мышцах. В результате внимательного обследования можно обнаружить отек. При помощи глубокой пальпации замечается болезненная зона близкая к сосудистому пучку. В начале, заболевание характеризуется незначительными болями, которые не очень сильно мешают при ходьбе. Со временем отек конечности нарастает.
Исследования показали, что вероятнее всего тромбоз глубоких вен нижней конечности бывает слева, поскольку подвздошная вена располагается между общей подвздошной артерией и костями таза. Таким образом, вероятность затруднения оттока крови по венам в левой стороне более высокая по сравнению с правой стороной.
Это форма тромбофлебита может стать причиной нагноения. В некоторых случаях по ходу тромбированной вены замечаются небольшие абсцессы с особыми признаками. Очень редко, по причине тромбофлебита может случиться сепсис или тромбоэмболия легочной артерии.
При подозрении больного на тромбофлебит, а также с отеком конечности, пациента требуется госпитализировать в хирургическое отделение.
Транспортировка пациента делается в лежащей позиции, возможно, потребоваться иммобилизация.
Острый бурсит — это гнойное, острое воспаление слизистой сумки, которое развивается, как правило, после травмы,…
Из всех осложнений варикозной болезни, тромбофлебит поверхностных варикозно-расширенных вен является самым распространенным. Вначале, воспаления появляются…
Острый парапроктит — острое гнойное воспаление околопрямокишечной клетчатки. Парапроктит принадлежит к числу тяжелых заболеваний, требующих…
Основным заболеванием мочевого пузыря является цистит, т. е. воспаление слизистой оболочки. Цистит нередко сопровождает другие…
Варикозное расширение вен (варикоз) — очень распространённая болезнь, которой страдает 6 — 20 % взрослого…
Это нарушение является воспалением челюстной лунки. Причины альвеолита Причинами данного расстройства могут быть: вторичное инфицирование…
- Рубрики
- Новости
- Статьи
- Мнения
- Интервью
- Комментарии
- О проекте
- Вакансии
- Реклама
- Контакты
- Новости
- Статьи
- Интервью
- Репортаж
- Клиника
- Фарма
Я опущу описание своих суток, фотографию переносицы и прочие популярные атрибуты бойца с Covid, которыми пестрят социальные сети и перейду к гораздо более интересной теме (на мой взгляд), которую я нарыл за последнюю неделю.
Почти всё свободное время в приемном отделении я посвящаю изучению историй болезни. Я смотрю снимки КТ тех пациентов, у которых можно оценить динамику, и иду анализировать их истории. Какие у них показатели крови, какая терапия и т.д., чтобы выявить какую-то взаимосвязь в отсутствии динамики, в наличии положительной или отрицательной динамики.
И, как мне кажется, я наткнулся на один примечательный момент.
Стандартная терапия пациента с коронавирусом в наших реалиях предполагает использование плаквенила (противомалярийный), калетры (противовирусный), антибиотиков (против бактерий), жидкости. У ряда больных к терапии добавляется фраксипарин (антикоагулянт).
Так вот, я обратил внимание, что, если больному “обогащают” эту схему клексаном (еще один антикоагулянт), отмечается явная положительная динамика.
Что я понимаю под положительной динамикой:
– изменения в анализах крови в нужную нам сторону (уходит тромбоцито- и лимфопения, снижаются маркеры воспаления);
– происходят положительные изменения на КТ лёгких – больной либо переводится из ОРИТ обратно в отделение, либо не попадает в ОРИТ.
Для себя, я смог объяснить этот феномен статьёй, согласно которой можно сделать вывод о том, что клексан эффективнее фраксипарина. Но почему антикоагулянты? Ведь вирусная пневмония, цитокиновый шторм и вот это вот всё? Ответ я нашел не сразу.
Случайно, я попадаю на вебинар Джованни Ландони, который является реаниматологом, профессором из Италии в госпитале Сан Рафаэль. Через его ОРИТ в период с начала марта по середину апреля прошло примерно 850 ковид+ больных. Джованни 20 раз акцентировался на важном слайде, который гласит: COVID-19 стоит расценивать как болезнь, которая приводит к повышенному тромбообразованию. Об этом он в соавторстве со своими коллегами написал статью, в которой вообще предлагает переназвать COVID-19 в MicroCLOTS (microvascular COVID-19 lung vessels obstructive thromboinflammatory syndrome).
20 раз сделав акцент на тромбообразовании, Джованни 40 раз сделал акцент на том, что лечение должно проводиться любыми доступными вам антикоагулянтами, лишь бы антикоагулянтами. Примечательно, что калетру (тот который противовирусный) с 19 марта они не используют вообще, ни у кого. Плаквенил (тот который малярийный) продолжают использовать, однако связи с положительной динамикой они, как я понял, не видят. Антибиотики, если не выявлен возбудитель и не доказано бактериальное поражение, не используют. То есть, по сути, лечат антикоагулянтами.
Тогда я полез искать информацию о том, пишет ли ещё кто-то о антикоагулянтах и коронавирусе. Нашел обращение греческого доктора из университета в Афинах, которое вышло 18 апреля. Доктор пытается призвать внимание общественности к коагулопатии с развитием ДВС-синдрома.
После этого нашел статью от 21 апреля в Ланцет. Авторы также сообщают нам о коагулопатии, высоченном риске тромбозов и необходимости ранней антикоагуляции.
И практически убедившись в том, что я постиг что-то сокровенное и сокрытое ото всех, я случайно знакомлюсь с прекрасным патоморфологом Лилией Селивановой, с которой мы общаемся по переписке. Лилия занимается исследованием умерших пациентов с ковид+. И видит, что у большинства умерших от коронавирусной инфекции были тромбы: в легочной артерии, в мелких венах, в коронарных артериях, картина практически идентичная у всех больных. Ни в одном случае не было бактериальной пневмонии. Альеволы заполнены отечной жидкостью, гиалиновыми мембранами, десквамированными альвеолоцитами, где-то были эритроциты.
Причем Лилия также замечает, что примерно 1/3 больных были молодыми, накаченными мужчинами, что лично я связываю с возможным использованием стероидов или гормона роста, которые у культуристов ассоциированы с развитием тромбоза, и гипертрофической кардиомиопатии. Но для подтверждения моего объяснения необходимо брать анализы на тестостерон и соматотропин. Что, конечно, вряд ли кто-то делает у этого пула больных при посмертном анализе.
Какой из этого всего я делаю вывод для себя и своей семьи (никого ни к чему не призываю). Если/когда я заболею и это будет вызывать дыхательную недостаточность, и я смогу удерживаться дома и не госпитализироваться, то я:
– как можно раньше начну антикоагулянтную терапию;
– не буду использовать гидроксихлорохин. Оценка его эффективности привела к вынужденной остановке исследования в Бразилии ввиду высокого риска смертности от жизнеугрожающих аритмий;
– не буду использовать калетру. Не понимаю как она должна помочь, плюс она также увеличивает риски развития нарушений ритма сердца и токсического поражения почек;
– буду использовать антибиотики только в случае, если докажу наличие бактериального поражения. В противном случае не буду принимать антибиотики;
– не буду знать, что делать с антиагрегантами: скорее, не буду использовать для того, чтобы не наращивать риски возможного кровотечения (см. п.1);
– остальной менеджмент – симптоматическая терапия;
– и да, пожалуйста, не подключайте меня к ИВЛ. В пользу этого говорит не только базовая медицина, но и пугает статья на JAMA, авторы которой удивили меня статистикой смертности у пациентов на ИВЛ. 89% это конечно че-то многовато. Понятно, что методология подсчета была нарушена, но обилия плюсов от ИВЛ я всё ещё не могу найти. Поэтому скорее нет, чем да. Но тут как пойдет. Не будут же врачи молча и безучастливо наблюдать за тем, как нарастает дыхательная недостаточность… Такое себе зрелище для бездействия.
Кстати, из той же статьи на JAMA – некурящих людей аж 84%. Не успел углубиться в эту тему, возможно это наблюдение объясняется сниженным количеством АСЕ2 рецепторов у курильщиков. Возможно, причины в другом. Надо почитать поглубже. Но пока руки не дошли.
Ревматизм является инфекционно-аллергическим заболеванием. Под влиянием различных факторов (охлаждение, сырость д.) при наличии стрептококковой инфекции в организме (хронический тонзиллит, перитонзиллит, фарингит и развивается сенсибилизация организма с последующим появлением гиперергических реакций. При ревматическом процессе возникают патологические изменения сосудов центральной нервной системы — ревматические васкулиты. Проблема нейроревматизма детально изучена В. В. Михеевым, Б. Н. Маньковским и др.
Гистопатология. Макроскопически отмечается значительная отечность ткани мозга. Микроскопически обнаруживаются расширения вирхов-робеновских пространств, гиалиноз сосудов, фиброз, склероз- артериол, свежие и старые диапедезные кровоизлияния, очаги выпадения нервных клеток и участки ишемического размягчения ткани мозга. Наибольшим изменениям подвергаются капилляры и артериолы: нарушается целостность аргирофильного каркаса, набухают и пролиферируют эндотелиальные клетки. Стенки сосудов становятся утолщенными и подвергаются гиалиновому перерождению. Пролиферация эндотелиальных клеток наряду с фиброзным изменением мышечной оболочки и субэндотелиального может привести к развитию диффузного облитерирующего артериита и тромбообразованию с возникновением массивных очагов размягчения. Иногда отмечается периваскулярная и диффузная круглоклеточная инфильтрация (глиозные узелки) в сером и белом веществе мозга.
Ревматические васкулиты и тромбоваскулиты отмечаются преимущественно в артериях и артериолах мягких мозговых оболочек, и подлежащего подкоркового белого вещества, мозговом стволе.
Нередко наблюдаются аневризматические выпячивания сосудистых стенок, образование скоплений сосудов в конгломератов. По периферии воспалительно-инфильтративных очагов обнаруживают участки пролиферации капилляров. Сосуды находятся в состоянии дистонии. Нервные клетки коры, подкорковых узлов и стволовой части мозга дегенеративно изменены (набухание, диффузный хроматолиз, пикноз ядер). Имеется выраженная нейронофагия. Вокруг сосудов отмечается гиперплазия астроцитарной глии, образуются микроглиальные узелки, нередко располагающиеся периваскулярно. Одновременно с поражением сосудов мозга страдают сосуды сердца и почек.
В головном мозгу больных, умерших в при ревматизме, обнаруживаются сосудистые расстройства различной давности. Свежие изменения проявляются периваскулярными инфильтратами, околососудистыми муфтами, периваскулярным отеком, плазморрагиями, мелкими и крупными геморрагиями, очагами некроза мозговой ткани. В стенках сосудов обнаруживаются изменения адвентиции и фибриноидный некроз. Мягкая мозговая оболочка фиброзно изменена, сосуды в ней гиалинизированы.
Эмболия мозгового сосуда развивается в результате заноса в мозговой сосуд частиц с током крови из сердца при отрыве бородавчатых отложений с клапанов сердца, частичек тромба из предсердий или вследствие распада при инфаркте миокарда. При эндокардите часто возникает бактериальная эмболия. Эмболия развивается апоплексически, у лиц молодого возраста. В результате эмболии сосудов ствола или ветвей артерий (средней мозговой артерии) развивается конусообразной формы белого размягчения в подкорковых узлах, внутренней сумке и островке, обращенный вершиной к коре. В коре рефлекторно вследствие раздражения ангиорецепторов возникают мелкоточечные кровоизлияния. по миновании рефлекторного спазма эмбол продвигается дальше, то кровоснабжение в артерии восстанавливается и кровоток выключается только в мелких корковых ветвях, приводя к красному размягчению. При инфицированном эмболе картина осложняется воспалительным процессом.
Симптоматика. Характерными признаками ревматического процесса в сосудах головного мозга является поражение сердца, наличие в анамревматических атак, частых ангин, преходящей неврологической симптоматики в гемипарезов и гемиплегий, афазических расстройств, парестезий, амавроза д., длящихся от нескольких часов до нескольких суток. Ревматический тромбоваскулит характеризуется инсультообразным развитием мозговых явлений. Отмечается выраженная бледность кожных покровов
и слизистых оболочек, гектическое повышение температуры, понижение артериального давления, синусовая тахикардия, экстрасистолия. острый ревматический энцефалит сопровождается внутримозговым или субарахно- идальным кровоизлиянием, то изменяется дыхание (стерторозное, Чейн- Стокса). У больных отмечается в случаях психомоторное возбуждение, вазомоторные расстройства.
Геморрагический процесс в мозгу вызывает инсультообразное развитие сопорозного или коматозного состояния с повышением температуры, психомоторным возбуждением. Клиническая картина в зависимости от локализации очага кровоизлияния и его размера отличается большим количеством различных синдромов: эпилептиформные джексоновские или общие припадки, корсаковский синдром, менингеальный синдром, горметония. При поражении подкорковых узлов развиваются различные гиперкинезы: хореиформные, хореоатетотические, миоклонические, тикообразные. При поражении головного мозга появляются галлюцинации, онейрические состояния. У некоторых больных преобладают диэнцефальные или стволовые симптомы (глазодвигательные расстройства, парез взора вверх и др.).
Форма диффузного ревматического васкулита характеризуется выраженной очаговой патологией, развивающейся вследствие тромбоза сосудов (синдромы тромбоза передней мозговой, средней мозговой, нижней задней мозжечковой артерий д.). Тромбоваскулит нередко проявляется в тромбоза многих сосудов различных органов и конечностей.
Иногда ревматическое поражение нервной системы проявляется в менинго-энцефаломиело-полирадикулоневрита.
Для диагноза ревматического тромбоваскулита имеет значение указание на полиартрит и ревматический эндо- или миокардит, наличие в анамнезе ангин, повторные вспышки процесса с явлениями со стороны нервной системы, субфебрильная температура во время приступа и изменение крови (лейкоцитоз и повышение РОЭ).
Лечение. Проводится лечение по поводу ревматизма: салицилаты, бутадион (0,075—0,15 г 3 в день), АКТГ, преднизон, преднизолон, реопирин, реозолон, иргапирин или кортизон.
Иногда применяются антибиотики. Показаны инъекции сернокислой магнезии (10 мл 25% раствора внутримышечно), назначают витамины (аскорбиновая кислота, витамин B1 , В12), мед.
Профилактика. Необходимо своевременное радикальное лечение тонзиллита, предупреждение заболеваний ангиной и ревматизмом, десенсибилизация организма. Лечебная гимнастика, водные процедуры.
Читайте также:


