Йога при переломах костей
Блог Лии Воловой: ЛФК и йога индивидуально, малые группы
Google 
Мой доклад посвящен методике йогатерапии для реабилитации после перелома ноги и других острых травм опорно-двигательного аппарата. Переломы — довольно распространенные и опасные травмы. Методами йоги и йогатерапии мы можем не только ускорить процесс выздоровления, восстановление функций травмированной части тела, но и сохранить здоровье человека в целом. А зачастую даже улучшить!

Лия Волова с Сергеем Агапкиным и Сергеем Бабкиным
Преимущества йогатерапии в восстановлении после переломов

Тема моего доклада — йогатерапия переломов. На примере частного случая со сложным переломом голени. А основная мысль моего доклада, его лейтмотив, так сказать, состоит в том, что йогатерапевты могут сильно поспособствовать восстановлению больных после переломов.
Что самое неприятное в реабилитации после перелома перелома ноги и других острых травм опорно-двигательного аппарата? Каждый, кто хоть что-нибудь в своем теле ломал — знает: самое неприятное — это длительность выздоровления. Так вот: йогатерапия может ускорить этот процесс. И не только ускорить, но и сделать его более качественным и полноценным.
Ведь несмотря на то, что переломы ноги или руки не принято драматизировать, это довольно опасные травмы. Чем опасен перелом?
Во-первых, неполным восстановлением функций травмированной части опорно-двигательного аппарата. Несмотря на то, что травматология и ортопедия постоянно совершенствуют методы лечения и восстановления после переломов, нередко дело заканчивается инвалидностью.
Во-вторых, перелом опасен нарушением функций основных систем организма вследствие длительной гипокинезии, то есть ухудшением здоровья в целом.
Все понимают, что фиксация суставов в определённом положении на долгое время приводит к ослаблению и атрофии мышц, и гораздо меньше задумываются о параллельном процессе — о снижении функций жизнеобеспечивающих систем организма. За время реабилитации после перелома ноги или другой части тела ослабевают процессы возбуждения в центральной нервной системе, ухудшается функциональное состояние сердечно-сосудистой и дыхательной систем, ухудшается трофика всего организма, создаются условия для возникновения различных осложнений, восстановление после перелома и в целом выздоровление задерживается.
И чем сложнее перелом, чем дольше период ограничения двигательной активности, и тем выраженнее эти процессы, которые разрушают уже весь организм, а не только его пострадавшую от перелома часть.
Первому фактору опасности худо-бедно противодействует ЛФК после перелома. Второй фактор опасности в принятой сегодня системе медицинской реабилитации остается практически без внимания. В теории лечебной физкультуры — да, об этом говорится, а на практике дело ограничивается разработкой пострадавшей ноги или руки, да и то в лучшем случае. А вот йогатерапия с ее системностью, комплексным, холистическим подходом к организму эффективно решает обе задачи в реабилитации после травм опорно-двигательного аппарата.
Что может дать йогатерапия травматологическому больному в реабилитации после перелома ноги и/или других частей тела?
Во-первых, методами йогатерапии мы можем ускорить регенерацию костной ткани и восстановление нарушенных функций травмированной части тела. Техники йогатерапии демонстрируют высокую эффективность в решении таких задач реабилитации, как уменьшение отека, снятие посттравматического стресса, снижение болевой чувствительности. Зафиксирована более высокая скорость увеличения плотности линии перелома, ускоренное заживление хирургических ран, уменьшение продолжительности пребывания в стационаре после операции.
Во-вторых, и в целом для всего организма мы можем методами йогатерапии значительно уменьшить неблагоприятные последствия травмы и вынужденной гипокинезии.
Нужно сказать, что за рубежом уже возникают попытки внедрить йогатерапию в учреждения медицинской реабилитации. И речь не только об Индии, как вы могли бы подумать, но и о Соединенных Штатах Америки, например. Однако эти попытки единичны и фрагментарны, востребуют лишь небольшую часть йогатерапевтического инструментария. Задачи восстановления функций травмированной конечности, конечно же, решает ЛФК после перелома, но ее инструментарий гораздо уже.
Возможности ЛФК после перелома ограничены, как минимум, по 4-м причинам:
— упражнения ЛФК после перелома локально прорабатывают лишь отдельные мыщцы травмированной части тела, в то время как от длительной гипокинезии страдают все;
— программа ЛФК после перелома не учитывает состояние вегетативной нервной системы пациента, не принимает его во внимание для определения двигательного режима;
— ЛФК после перелома игнорирует немедикаментозные средства уменьшения боли, снятия посттравматического стресса и ускорения метаболизма;
— наконец, в ЛФК после перелома отсутствует комплексный подход к восстановлению основных систем организма, поддержанию их оптимального функционирования — сердечно-сосудистой, дыхательной, пищеварительной и центральной нервной системы.
А вот арсенал йогатерапевта позволяет преодолеть эти ограничения. И, кстати, собственно ЛФК тоже занимает достойное место в этом арсенале. Я ведь нисколько не умаляю возможностей ЛФК после перелома в том виде, в котором она используется сегодня в травматологии. Напротив, призываю к объединению усилий, к взаимной интеграции методов. Тем более что йогатерапия — это очень интегративная наука.
Вот основные категории средств, доступных йогатерапевту в работе по восстановлению больного после перелома. Список выходит далеко за пределы очевидных средств, которые напрямую ассоциируется с йогой и йогатерапией. К очевидным можно отнести асаны, вьяямы, брюшные манипуляции, бандхи, дыхательные и релаксационные техники йоги.
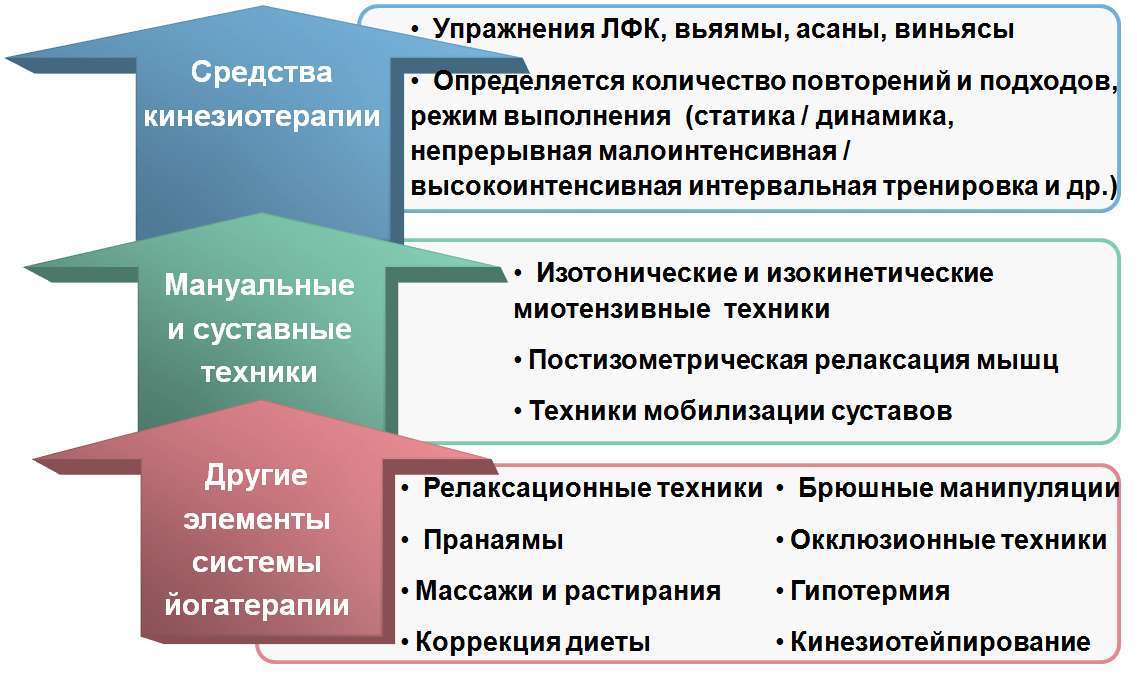
Сегодня арсенал йогатерапевта, по крайней мере выпускника Института традиционных систем оздоровления, значительно шире. Техники мобилизации суставов, методы постизометрической релаксации мышц, изотонические и изокинетические миотензивные техники — они обладают большим потенциалом в восстановлении силы и выносливости мышц, объема движения в суставах. Помимо этого, в состав йогатерапевтических предписаний для восстановления после перелома могут быть включены также массажи, гипотермия, особенно локальная фракционная, окклюзионные техники, корректировка диеты, кинезиотейпирование.
Системный подход йогатерапии и ее широкий инструментарий позволяет не только сохранить, но и приумножить здоровье, повысить качество жизни, которым человек обладал до травмы. Однако все эти богатейшие возможности йогатерапии для реабилитации после переломов ноги и других частей опорно-двигательного аппарата до сих пор не подвергались детальному анализу, что придает высокую степень новизны теме моего исследования.
Практика реабилитации после перелома ноги методами йогатерапии
Теперь о том, как это все выглядит на практике. У меня была возможность поработать с больным после оскольчатого перелома голени со смещением. А переломы конечностей, согласно медицинской статистике, случаются наиболее часто, и оскольчатые переломы со смещением относятся к наиболее сложным.

Итак, клинический случай. Мужчина 54 лет сломал малоберцовую и большеберцовую кости правой ноги на спуске по горнолыжной трассе. Причем большеберцовая кость была сломана, что называется, в хлам, это в ее дистальной части случился оскольчатый перелом со смещением, потребовала оперативного вмешательства, и консолидация перелома происходила в условиях МОС — металлоостеосинтеза.
Я начала работать с пациентом, когда он находился на постиммобилизационной стадии реабилитации — с момента перелома прошло более 11 месяцев, но боли в голени не проходили, нога ежедневно опухала, качество жизни было сильно снижено. Уже в процессе нашей работы выяснилось, что имели место осложнения механического характера: один из винтов, фиксирующих пластину для металлоостеосинтеза, выкрутился и на протяжении нескольких месяцев причинял боль и ограничивал подвижность травмированной ноги. В этих, мягко скажем, не совсем благоприятных условиях нам и приходилось работать.
Составление программы йогатерапии для реабилитации после перелома ноги начинается с разносторонней диагностики
Для того, чтобы фиксировать состояние пациента до и после лечения по йогатерапевтической программе, я использовала много показателей, и для их получения понадобился довольно большой диагностический инструментарий:
Диагностика по этой схеме занимает довольно много времени, но полностью оправдывает себя, поскольку позволяет очень тонко настроить методику йогатерапии и составить действительно индивидуализированный комплекс мероприятий для реабилитации после травмы опорно-двигательного аппарата.
Последний пункт — анализ состояния вегетативной нервной системы — особенно важен, если мы хотим востребовать холистический потенциал йогатерапии в восстановлении после перелома.
Учитывая состояние вегетативного тонуса и вегетативной реактивности, а также их изменение в процессе лечения, йогатерапевт может работать не только с восстановлением функций травмированной части тела. Он может поддержать состояние основных систем организма, которые страдают в результате как собственно травмы, так и последующей гипокинезии. И не только поддержать, но и улучшить их функционирование. И в этом обнаруживается сильное преимущество йогатерапевтического подхода перед традиционной системой ЛФК после перелома.
Анализ вегетатики целесообразно проводить как перед составлением комплекса йогатерапии, так и при его коррекции при переходе пациента от одного этапа реабилитации после перелома ноги к другому. На основе этого анализа определяется, в первую очередь, режим двигательной активности, который оказывает влияние на соотношение возбудительно-тормозных процессов в ЦНС через подкорковые образования. От режима двигательной активности зависит и течение восстановительных процессов при переломах трубчатых костей.
Углубленное вегетативное тестирование пациента после перелома позволяет разработать программу кинезиотерапии так, чтобы устранить дисбаланс между парасимпатическим и симпатическим отделами вегетативной нервной системы, если таковой имеется, а он обычно имеется, и тем ускорить выздоровление, и в целом повысить качество жизни пациента, и эффективность занятий физкультурой и спортом, в том числе после выздоровления, если он ведет активный образ жизни, как в том клиническом случае, с которым я работала.
Итак, на основании обширных данных диагностики, которые я собрала сама, плюс результаты рентгенографии и МРТ, я составила для пациента комплекс йогатерапии, по которому пациент занимался ежедневно вплоть до операции по снятию пластины для металлоостеосинтеза. Занимался всего 3 недели, но за этот срок его состояние улучшилось более выраженно, чем за предыдущие 3 месяца, хотя он выполнял предписания врачей касательно ЛФК после перелома и в целом двигательной активности. А предписания, кстати, им были получены в хорошей итальянской клинике спортивной медицины, расположенной в районе горнолыжных курортов.
Повторная диагностика через 3 недели показала, что положительные сдвиги произошли, причем по многим направлениям:
- выровнялся, стал симметричнее объем движения в суставах травмированной и здоровой ноги, а кое-где в некоторых суставах в отдельных направлениях объем движения увеличился, вплоть до соответствия норме;
- мышцы в здоровой и травмированной ногах выровнялись по своим силовым характеристикам, увеличилась сила отдельных мышц, ослабленность которых была выявлена в процессе первичного мышечного мануального тестирования;
- улучшилось состояние сердечно-сосудистой и дыхательной систем, а также их межсистемные соотношения;
- заметно улучшились показатели вегетативной реактивности;
- повысилась уверенность пациента в своих силах, снизилась степень кинезиофобии. А она была: слишком затянулось выздоровление, слишком долго движение доставляло боль!
Показательно, что даже 3 недели ежедневных занятий по комплексу йогатерапии улучшили у пациента вегетативную регуляцию организма. На фоне нормального вегетативного тонуса, баланса парасимпатического и симпатического отделов вегетативной нервной системы, вегетативная реактивность у него была слабо выражена по силе и замедлена по скорости. В результате занятий симпатическая реакция стала более выраженной и стала проявляться быстрее, а показатели вегетативной реактивности парасимпатического отдела даже достигли нижней границы нормы.
Перспективы внедрения йогатерапевтического подхода в ортопедии и травматологии
Результаты моего исследования позволяют сделать вывод, что йогатерапию можно и нужно рассматривать как одно из мощных средств медицинской реабилитации после переломов ног, других частей тела и других острых травм опорно-двигательного аппарата.
Это подтверждают другие исследования на эту тему, правда, немногочисленные.
В двух реабилитационных клиниках в США (по отчету M.V. Puymbroeck и др., опубликованному в международной сети медицинской информацииPubMed) использовали такие методы йоги и йогатерапии для реабилитации после травм:
- На 1-й фазе реабилитации: пранаямы, пратьяхара, дхьяна
- На 2-й фазе реабилитации: принципы ямы и ниямы, дхарана и асаны
- На 3-й фазе реабилитации: акцент на асанах
То есть и в первом, и во втором случае из арсенала йогатерапии были использованы, главным образом, медитативные техники и психотерапевтические элементы йоги и йогатерапии.
В ортопедическом центре и госпитале в Бангалоре на больных со свежими переломами (простыми, внесуставными), было показано, что в решении отдельных задач восстановления после переломов техники йоги демонстрируют более высокую эффективность, чем другие виды лечебной физкультуры и физической нагрузки. Это такие задачи, как уменьшение отека, снятие посттравматического стресса и снижение болевой чувствительности. В испытательных группах, практиковавших йогические техники, зафиксирована также более высокая скорость увеличения плотности линии перелома, ускоренное заживление хирургических ран, уменьшение продолжительности пребывания в стационаре после операции.
В целом можно сделать вывод, что эффективность физического аспекта практик йоги и методов йогатерапии в процессе реабилитации после травм и заболеваний заслуживает более глубокой разработки и апробации, в том числе в системе медицинских учреждений, в том числе в ортопедии и травматологии. Этот аспект недооценен ни медицинской общественностью, ни йогической, ни просто широкой общественностью, которая и могла бы получить все эти оздоровительные бонусы, восстанавливаясь после разнообразных травм.
Алгоритм построения йогатерапевтического комплекса реабилитационных мероприятий, который я разработала для восстановления больного после сложного перелома голени, может быть рекомендован к применению на всех стадиях реабилитации после переломов ног, вплоть до этапа спортивной реабилитации и подготовки к возвращению спортсмена к активной соревновательной деятельности.
Предложенная последовательность диагностики текущего состояния пациентов применима при любых травмах опорно-двигательного аппарата, так же как и отдельные элементы методики йогатерапии. А холистический подход йогатерапии позволит не только сохранить, но и приумножить здоровье и качество жизни, которым человек обладал до травмы.
Возможно, именно сложный период восстановления после перелома станет для вас шансом радикально изменить образ жизни — сменить его на более здоровый, активный и продуктивный. А йогатерапия вам в этом поможет!
В докладе упоминались следующие работы:
1. Perceptions of Yoga Therapy Embedded in Two Inpatient Rehabilitation Hospitals: Agency Perspectives / M.V. Puymbroeck, K. K. Miller, L. A. Dickes, A.A. Schmid. — Evidence-Based Complementary and Alternative Medicine, October 2015 (3, article 3):125969.
2. Overcoming Trauma through Yoga: Reclaiming Your Body / D.Emerson, E.Hopper, P.A.Levine. — North Atlantic Books, 2012.
3. The Effect of Add-on Yogic Prana Energization Technique (YPET) on Healing of Fresh Fractures: A Randomized Control Study / P.Oswal, R. Nagarathna, J. Ebnezar, H. R. Nagendra. / The Journal of Alternative and Complementary Medicine, Volume 17, Number 3, 2011, pp. 1-6.
Подпишитесь на мою рассылку
и получайте новые выпуски блога сразу в свой электронный ящик!
Остеопороз (ОП) – системное заболевание скелета, характеризующееся снижением массы костной ткани и повышенной хрупкостью костей, что приводит к возникновению переломов при незначительных воздействиях.

Патологический перелом (син. низкоэнергетический перелом) – перелом кости, возникающий в результате незначительного (низкоэнергетического) воздействия, при котором нормальная костная ткань осталась бы целой. Причинами патологических переломов являются внутренние деструктивные процессы костной ткани – опухолевые процессы, а также остеопороз.
Чаще всего при ОП возникают компрессионные переломы позвонков, переломы шейки бедра, а также переломы определенных участков костей предплечья и плечевой кости [1].

Уменьшение высоты тел позвонков вследствие компрессионных переломов (рисунок с сайта sciencedebate2008.com)
Причины ОП весьма многообразны, в соответствии с которыми выделяют первичный ОП (постменопаузальный, сенильный (старческий), ювенильный и идиопатический ОП), а также вторичный ОП (связанный с различными эндокринными, лекарственными, метаболическими, токсическими и другими причинами).
Около 85% всех случаев заболевания относится к первичному ОП, преимущественно постменопаузальному [1]. К причинам вторичного ОП относятся:
- длительный пероральный приём глюкокортикоидов (ГК);
- гипогонадизм (снижение или отсутствие функций половых желёз у мужчин и женщин);
- тиреотоксикоз и длительный приём высоких доз тиреоидных гормонов;
- хроническая почечная недостаточность;
- ревматоидный артрит и болезнь Бехтерева;
- патология пищеварительного тракта, приводящая к нарушениям усвоения кальция;
- различные заболевания крови;
- генетические нарушения;
- многие другие.
Основой диагностики ОП является ДРА (двуэнергетическая рентгеновская абсорбциометрическая)-денситометрия. При выполнении ДРА-денситометрии обычно исследуется поясничный отдел позвоночника и верхние отделы бедренной кости. Данное исследование позволяет дифференцировать начальные стадии (остеопения) и более тяжелые стадии (остеопороз) снижения массы костной ткани; интерпретация результатов проводится согласно критериям ВОЗ. Кроме ДРА-денситометрии, при подозрении на остеопороз используется рентгенологическое и лабораторные исследования. Дифференцировку с заболеваниями, имеющими схожую картину, постановку диагноза и определение последующей тактики осуществляет врач.

ОП не имеет собственных клинических проявлений, кроме симптоматики уже состоявшихся переломов. Поэтому для своевременного начала профилактики и лечения ОП важным является знание и оценка факторов риска. К факторам риска ОП относят системный приём ГК более 3 месяцев, курение, злоупотребление алкоголем, возраст старше 65 лет, женский пол, переломы в анамнезе, наследственность и другие. Отдельно стоит упомянуть такой фактор риска, как дефицит массы тела: индекс массы тела менее 20 и/или вес менее 57 кг увеличивает риск остеопороза [2]. Может иметь значение и потеря массы тела более 10% от массы в возрасте старше 25 лет [3].
Ещё один серьёзный фактор риска – низкая физическая активность. Существует связь между физической нагрузкой и более высокой плотностью костной ткани в юношеском возрасте. Отсутствие постоянной физической нагрузки может приводить к потере костной ткани. Ряд мета-анализов показал, что спортсмены имеют на 25% более высокую минеральную плотности костей, чем люди с обычной физической активностью, а последние — на 30% выше, чем люди с низкой физической активностью [4]. Минеральная плотность костной ткани у молодых лиц ассоциирована с физической активностью, независимо от пола и уровня витамина D [19].Терапия ралоксифеном в сочетании с аэробными упражнениями более эффективна в отношении улучшения плотности костной ткани при сенильном остеопорозе, чем изолированная терапия ралоксифеном, показано в РКИ с участием 70 пожилых пациентов [20]. Минимальная частота физических упражнений, влияющая на минеральную плотность кости (МПК) в постменопаузе, соответствует 2 занятиям в неделю [18].
Однако до сих пор окончательно не ясен оптимальный тип физической активности, оказывающий положительное влияние на костную ткань.
В современной научной литературе рассматривается три основных вида физических упражнений, потенциально полезных при ОП:
— упражнения с нагрузкой весом тела;
— упражнения с сопротивлением;
— упражнения на равновесие.
Упражнения с нагрузкой весом тела при передвижении (например, ходьба, игровые виды спорта и др.) характеризуются тем, что выполняются из положения стоя и преследуют цель воздействовать на отделы скелета, наиболее подверженные ОП – позвоночник и верхние части бедра. Данные упражнения способны увеличивать минеральную плотность костей (МПК) на 1% в год [5]. Упражнения с нагрузкой весом тела более эффективны в отношении ОП, чем упражнения на выносливость; при этом важно отметить,что бег на длинные дистанции нежелателен при ОП, а упражнения при которых обе ноги одновременно отрываются от земли (прыжки и т.п.), противопоказаны [6]. Ходьба в отношении МПК позвоночника и бедренной кости более эффективна по сравнению с обычной физической активностью [7]. Занятия ходьбой должны быть регулярными, не менее 4 часов в неделю, оптимальная дистанция около 12 километров в неделю, равномерно делится на 3-4 раза.
Силовые упражнения с сопротивлением (плавание, занятия на тренажерах, с эластичными лентами и т.п.) способствуют увеличению МПК позвоночника и замедлению потери МПК в бедре [8]. Есть данные о том, что силовые упражнения, направленные на мышцы верхних конечностей, могут увеличивать МПК в бедре — возможно, за счёт системного действия [9]. Упражнения с сопротивлением в большей степени, чем ходьба, понижают уровень маркёров костной резорбции у лиц с остеопорозом [13].
Хатха-йога, имея в своем арсенале все перечисленные направления, может выступать в роли эффективной системы упражнений при ОП. 10-летнее исследование с участием 774 волонтеров показало, что регулярные занятия йогой увеличивают минеральную плотность костей [11]. Практика йоги с нагрузкой весом тела 3 раза в неделю в течение 3 месяцев достоверно снижает скорость резорбции костной ткани у женщин постменопаузального возраста, имеющих остеопению либо остеопороз, по сравнению с контролем [14]. 30 женщин 45-62 лет, страдающих постменопаузальным ОП, в течение 6 месяцев выполняли программу занятий йогой, включавшую асаны как с использованием, так и без использования своего веса, а также сурья-намаскар и пранаямы. В результате зарегистрировано улучшение результатов ДРА-денситометрии: -2.69 ± 0.17 до исследования, -2.55 ± 0.25 после исследования [15].
Однако до сих пор отсутствуют точные данные – какие именно асаны йоги несут наименьший риск и наибольшие преимущества для лиц с низкой минеральной плотностью костей. Обзор основных баз данных (PubMed, Medline и Cochrane) в период с 1966 по 2011 свидетельствует, что движения на сгибание позвоночника могут повышать риск компрессионных переломов позвонков; однако, комбинации мягких сгибаний и разгибаний могут иметь положительные эффекты. Умеренно интенсивные упражнения с использованием веса; укрепляющие мышцы позвоночника; улучшающие осанку и качество жизни; улучшающие равновесие представляются оптимальными для лиц с ОП. Авторы обзора подчеркивают, что что йогатерапевтам не следует применять один и тот же подход ко всем пациентам, и указывают на необходимость дальнейших исследований, способных повысить понимание того, какие именно асаны наиболее подходят для пациентов с остеопорозом [12].
С одной стороны, пожилым людям, страдающим ОП, показаны программы упражнений, включающие упражнения на сопротивление и тренировку баланса; с другой – противопоказаны движения в крайней амплитуде на сгибание, разгибание и ротацию позвоночника, и также амплитудное наружное и внутреннее вращение бедра. Предпочтительны движения со средней амплитудой в положении стоя и и лежа на полу [16].
При этом неправильно подобранные упражнения могут иметь негативные последствия. Sinaki M. сообщает о 3 случаях компрессионных переломов, развившихся у пациентов с остеопенией в результате выполнения сгибательных упражнений йоги; до этого остеопения имела бессимптомное течение, боли в спине и компрессионные переломы отсутствовали [17].
Таким образом, основными направлениями практики хатха-йоги при диагностированном остеопорозе могут быть:
- Стоячие асаны (в которых имеет место нагрузка веса тела на позвоночный столб и бедро). Регулярная практика основных стоячих асан (вирабхадрасана, триконасана, паршваконасана и т.д.), согласно научным данным, будет способствовать восстановлению минеральной плотности костей. Данные блок асан может применяться как в статическом, так и в динамическом варианте. Отдельным вопросом является применение стоячих балансов на одной ноге (вирабхадрасана-3, ардха-чандрасана, врикшасана), в которых существенно увеличивается осевая нагрузка на бедренную кость, и что особенно важно – на шейку бедренной кости, которая наиболее часто подвергается переломам; есть основания полагать, что при тяжелом остеопорозе (Т-критерий: -2,5 и ниже по данным ДРА-денситометрии и переломы в анамнезе) стоячие балансы на одной ноге следует исключать из практики.
- Асаны на укрепление мышц-разгибателей позвоночника (сарпасана, нираламба бхуджангасана, варианты шалабхасаны, цикл марджариасаны), а также на все основные мышечные группы, в статическом и динамическом режимах, применяемые в средних амплитудах (для этого могут быть использованы адаптированные варианты сурья-намаскар)
- Техники на равновесие и координацию движений: динамические упражнения на стопы в положении стоя, ходьба по кирпичам, сложные координаторные задачи.
При диагностированном остеопорозе (особенно тяжелой степени) следует исключать из практики:
- балансы на одной ноге (вирабхадрасана-3, ардха-чандрасана, врикшасана и т.п.);
- крайние положения позвоночного столба: интенсивные сгибания (пашчимоттанасана и т.п., джаландхара-бандха и асаны, в которых она выполняется) и разгибания позвоночника (чакрасана и другие глубокие прогибы), скручивания с участием рычага рук (ардха-матсиендрасана и т.п.);
- крайние положения тазобедренных суставов: самаконасана и хануманасана, глубокие варианты баддха-конасаны с приложением внешнего усилия;
- прыжки, отбросы и пробросы ног;
- осевые нагрузки на шейный отдел (сиршасана);
- при тяжелых степенях остеопороза следует остерегаться осевых нагрузок на одну руку (васиштхасана) и, возможно, на обе руки (адхо-мукха-врикшасана — стойка на руках).
Перечисленные ограничения становятся тем актуальнее, чем глубже степень остеопороза. Согласно критериям ВОЗ, к тяжелой степени ОП относятся случаи, в которых Т-критерий равен -2,5 и ниже по данным ДРА-денситометрии и имеются переломы в анамнезе. Однако и более лёгкие степени ОП нуждаются во внимательном подходе к построению программ реабилитации с учетом вышеперечисленных противопоказаний.
Перелом позвоночника — это всегда страшно. А чем опасен компрессионный перелом позвоночника и как восстановиться после травмы, мы расскажем в нашей статье.

Всем известно, что позвоночник состоит из отдельных костных структур — позвонков. Как и любая кость, позвонок под воздействием различных травмирующих факторов может сломаться. Нередко при сдавлении позвоночного столба возникает компрессионный перелом. Он чаще всего наблюдается в нижнегрудном и в поясничном отделах.
Причины
Рассмотрим несколько причин, в результате которых возникают компрессионные переломы позвонков:
Прыжок с высоты; ДТП; Спортивная травма (у бодибилдеров и у штангистов); Падение; Непрофессиональные приемы мануальной терапии и массажа; Остеопороз; Разрушение позвонков при онкологических заболеваниях.
Основной причиной компрессионного перелома позвоночника является воздействие большого давления непосредственно на тело позвонка, а в некоторых случаях на несколько позвонков одновременно.
При возникновении такого вида перелома тело позвонка немного изменяется и приобретает клиновидную форму. У получившейся в результате травмы костной структуры вершина располагается спереди. Под воздействием компрессии внутренняя часть позвонка сильно сжимается или совсем разрушается.
Такой сложный перелом возникает в том случае, когда на позвоночник человека воздействует большая осевая нагрузка и одновременно происходит наклон спины вперед. Учитывая этот механизм травмы, заниматься такими видами спорта, как бодибилдинг и тяжелая атлетика достаточно опасно для здоровья. При поднятии штанги с большим весом и неправильным наклоном спины даже профессиональный спортсмен может получить компрессионный перелом позвоночника.
Также травма может наступить, если человек прыгает с большой высоты и приземляется на ноги (например, прыжок из окна 5 этажа).
У некоторых людей структура позвонка слаба и он не может выдержать обычные (нормальные) осевые нагрузки. Здоровые костные структуры позвоночника в норме выдерживают давление до 10 000Н, а сам позвоночный столб способен поглощать импульс, который возникает вследствие удара. Если структурная составляющая позвоночника повреждена каким-то патологическим процессом, например, при остеопорозе, то незначительные или просто резкие нагрузки могут вызвать перелом позвоночника.
По статистическим данным, именно остеопороз является основной причиной перелома позвоночника у лиц старшего и пожилого возраста. Около 40% женщин в возрасте старше 80 лет в анамнезе имели случаи такого вида перелома позвоночника. Характерной особенностью остеопорозного перелома позвоночника является тот факт, что он очень часто приводит к образованию остроконечного горба и снижению роста больного.
У некоторых пациентов при онкологических заболеваниях 3 или 4 стадии метастазы из других органов начинают разрушать структуру позвонка, в результате чего кость ослабевает и может возникнуть компрессионный перелом.
Признаки
Если компрессионный перелом позвоночника произошел одномоментно и является следствием воздействия на кость какой-либо силы, то пациент чувствует резкую боль в месте перелома или в конечностях. Учитывая, что в результате повреждаются, прежде всего, нервные стволы и окончания, больной в зависимости от локализации перелома может почувствовать онемение и слабость в верхних или нижних конечностях. Если разрушение позвонка происходит постепенно, как при остеопорозе или при онкологическом заболевании, боль в спине может быть некоторое время невыраженной, но с течением времени происходит нарастание болевого синдрома в месте патологического разрушения позвоночника.
Существуют тяжелые формы компрессионных переломов позвоночника, при которых происходит смещение задней части позвонка в область спинномозгового канала.
В таком случае смещенный позвонок будет оказывать давление на расположенный рядом спинной мозг и вызывать патологическую неврологическую симптоматику в виде парезов и параличей. Однако в клинической практике такое осложнение встречается редко.
Диагностика
Пациенту показана консультация невролога и нейрохирурга. Если это женщина старше 50 лет, ее необходимо обследовать на наличие остеопороза, для этого используется такой метод диагностики, как денситометрия.
Лечение
Существует два основных метода лечения компрессионного перелома позвоночника: консервативный и оперативный. Выбор метода лечения зависит от многих факторов и прежде всего от локализации перелома и возраста больного.
Этот тип лечения применяется при компрессионных переломах позвоночника в грудном отделе.
Основные принципы консервативного лечения при компрессионном переломе позвоночника:
Фиксация; Обезболивание; Ограничение движений.
В современной нейрохирургии применяются такие методы малоинвазивного лечения компрессионного перелома, как кифопластика и вертебропластика. Для того чтобы тела поврежденных позвонков полностью срослись, необходимо в среднем 3 месяца. На протяжении всего этого срока врачи-нейрохирурги должны делать контрольные рентгеновские снимки, чтобы контролировать весь процесс сращения. Но желательно не проводить больному рентген чаще раза в месяц, чтобы у него не было большой лучевой нагрузки.
Из обезболивающих препаратов можно применять ненаркотические и нестероидные противоспалительные средства.
Одним из самых главных условий при неоперативном лечении компрессионного перелома позвоночника в грудном отделе является ограничение двигательной активности.
Больному необходимо свести к минимуму изменения положения тела, нежелательно переходить в вертикальное положение, то есть сидеть и стоять. Чтобы позвоночник восстановил свою анатомическую целостность, пациенту запрещается поднимать тяжести и избегать каких-либо действий, которые приведут к дополнительной нагрузке на сломанные позвонки.
Если пациенту с компрессионным переломом позвоночника более 50 лет и у него присутствуют признаки остеопороза, ему обязательно назначается строгий постельный режим, потому что в этом возрасте идет замедленное срастание костей.
Больной должен строго выполнять все рекомендации врача и к процессу лечения должен подойти со всей ответственностью. Несоблюдение всех принципов лечения может привести к таким серьезным осложнениям, как паралич.
Фиксация при компрессионном переломе позвоночника проводится при помощи специально изготовленного корсета. Этот ортопедический корсет имеет необходимые элементы для жесткого закрепления позвоночного столба и фиксирует его в одном положении, тем самым ограничивает движения больного.
Для того чтобы корсет выполнял свою функцию, он должен быть изготовлен по индивидуальному заказу и соответствовать антропометрическим данным больного. Корсет не только удерживает туловище человека в определенном положении, он еще берет на себя часть осевой нагрузки. Ношение корсета способствует скорейшему и более правильному срастанию перелома.
Вертебропластика. При этом методе нейрохирург аккуратно вводит в тело позвонка больного специальный цемент, в результате чего он укрепляется и у больного снижается болевой синдром. Кифопластика. Это один из методов лечения, который позволяет вернуть позвонку прежнюю высоту. Для выполнения этой манипуляции врач использует специальный баллон, который он при помощи аппаратуры вводит в тело позвонка и надувает его, при этом происходит восстановление высоты позвонка.
При применении баллона в позвонке образуется небольшая полость, она заполняется специальным костным цементом. В результате проведенных лечебных мероприятий позвонок приобретает прежнюю форму.
Если в ходе обследований был выявлен компрессионный перелом позвоночника в поясничном отделе, больному показано оперативное лечение. А также если перелом позвоночника имеет нестабильный характер или существует высокий риск развития тяжелых неврологических осложнений, хирург может порекомендовать больному проведение хирургического вмешательства.
В некоторых случаях перед операцией больной несколько дней лежит на вытяжении. После этого в ходе оперативного вмешательства проводится декомпрессия. Она заключается в том, что удаляются те части позвонка, которые оказывают давление на спинной мозг и расположенные рядом нервные окончания. Хирург использует при операции методы внутренней фиксации в виде металлических имплантатов.
Все оперативные вмешательства на позвоночнике считаются опасными для здоровья пациента, потому что проводимые хирургом манипуляции в непосредственной близости со спинным мозгом и крупными нервными стволами могут привести к их травматизации и развитию тяжелых неврологических симптомов.
Тяжелые неврологические нарушения (парезы и параличи); Сегментарная нестабильность позвоночника; Образование горба (или кифотическая деформация позвоночника).
Очень часто это осложнение возникает у женщин в постклимактерическом периоде с признаками остеопороза.
Горб может иметь пологую или остроконечную форму и располагаться в грудном отделе позвоночного столба.
Наличие кифоза у больного приносит ему не только психологический, но и физический дискомфорт.
Такая деформация позвоночного столба является источником постоянных и сильных болевых ощущений в спине. Кифоз может влиять на работу легких, сердца и других внутренних органов. У больных с течением времени появляются другие неприятные симптомы, наблюдается одышка, боли в области сердца и за грудиной, отрыжка содержимым желудка.
Такие проявления кифоза позвоночника изнуряют больного и ведут к хронической усталости и депрессивному настроению.
Риск развития этого осложнения возникает в том случае, если при компрессионном переломе позвоночника произошло изменение высоты тела позвонков более чем на 30%. У здорового человека каждый сегмент позвоночника является частью хорошо отлаженного механизма. Только строго скоординированная работа каждого сегмента позволяет позвоночнику выполнять свою физиологическую функцию.
В результате компрессионного перелома позвоночника происходит нарушение стабильности в позвонках, которая выражается в том, что у больного возникают различные болевые ощущения в области спины и нижних конечностей и он не может выполнять свои обычные дела.
Через некоторое время после травмы у больного на фоне сегментарной нестабильности происходит развитие дистрофических и дегенеративных процессов в позвоночнике.
Очень часто у больных с компрессионным переломом позвоночника смещаются костные отломки, они повреждают спинной мозг и нервные корешки.
Просвет спинномозгового канала может сужаться сразу после травмы или через некоторое время.
Кроме этого, при травме повреждаются кровеносные сосуды, которые плотно оплетают спинной мозг и другие нервные структуры.
Такие нарушения проявляются у больного в виде чувства онемения или, наоборот, постоянной локальной болезненности. Патологическая неврологическая симптоматика может возникнуть у пациента даже при незначительной физической нагрузке, а в некоторых случаях и в состоянии покоя.
Реабилитация
Больному с компрессионным переломом позвоночника назначаются:
ЛФК; Массаж; Ношение специального корсета; Физиопроцедуры.
При не осложненном компрессионном переломе позвоночника применяется комплекс восстановительного лечения, где ведущую роль отводят лечебной гимнастике. Существуют определенные разработанные методики проведения восстановительной терапии. Врач–реабилитолог для каждого пациента индивидуально подбирает физические упражнения, учитывая характер травмы, возраст больного и наличие сопутствующей патологии. Упражнения лечебной гимнастики могут корректироваться и меняться в зависимости от состояния пациента и течения болезни.
Физическая нагрузка при компрессионном переломе позвоночника должна быть дозированной и начинаться с самых простых упражнений с небольшим количеством повторений и непродолжительных по времени. Постепенно комплекс физических упражнений при этом виде травмы расширяется, и к концу реабилитационного периода больной должен восстановить все утраченные функции. В ЛФК входят не только упражнения на укрепление мышц спины и разработка суставов, больной должен делать общеразвивающие упражнения.
Если у человека случился компрессионный перелом позвоночника, то период реабилитации будет продолжаться всю оставшуюся жизнь. Пациент с таким повреждением спины в анамнезе должен соблюдать режим труда и отдыха, не носить тяжелые предметы, запрещается сильно и резко наклонять спину вперед. Если у человека сидячая работа, то он должен периодически менять положение, вставать со стула, ходить по комнате. При долгом положении сидя он должен опереться на спинку стула и расправить плечи.
Некоторые люди, которые пережили компрессионный перелом позвоночника, всерьез начинают увлекаться йогой и пилатесом.
При регулярных занятиях йогой с профессиональным инструктором болевой синдром в спине понемногу уходит, человек лучше владеет своим телом.
После операции больной должен контролировать свой вес, потому что лишние килограммы создают дополнительную нагрузку на позвоночник и суставы.
Спортсмены после полученного в результате травмы компрессионного перелома позвоночника практически не возвращаются в профессиональный спорт, потому что любая физическая нагрузка может спровоцировать повторный перелом.
Очень хорошо при проблемах с позвоночником помогает плавание. В этом случае отсутствует осевая нагрузка и развиваются мышцы спины и плечевого пояса.
Очень осторожно пациентам с таким видом травмы надо использовать в лечении и реабилитации мануальную терапию и массаж. Они должны обращаться только к сертифицированным специалистам.
Если больному предстоит длительная физическая активность, то в этом случае ему следует надеть корсет, который избавит позвоночник от дополнительных и нежелательных нагрузок.

Данилу прописали ходить только в корсете, нельзя было весь год посещать школу, сидеть и заниматься спортом. И так полгода. Корсет перепуганные родители заказали, но Данил его так ни разу и не надел, чему очень рад.
С февраля мальчик занимался йогой по специально подобранному комплексу в течение месяца у меня на Детоксе, затем продолжил занятия дома. Ещё в ноябре, получив мои рекомендации по телефону, его мама занялась с ним йогатерапией самостоятельно (мама Данила имеет опыт работы инструктором йоги). Мы поддерживали связь по телефону до середины февраля.
Кроме этого Данилу конечно пришлось постараться, в целом наши занятия длились по несколько часов каждый день и так в течение месяца. Каждую неделю мы прибавляли новые асаны, я наблюдала быстрое улучшение в общем состоянии.
В течение этого месяца интенсивной работы Данил заметно окреп и стал намного гибче.
По возвращению в Россию рентген показал, что поврежденные позвонки полностью восстановились. Корсет не использовался.
Для быстрого и качественного восстановления приезжайте на мои программы.
Йога, йогатерапия в Новосибирске и Бердске >> На любой срок в йога-кэмп Подмосковья Оздоровительные йога-туры в Непал каждый октябрь года Йога-терапевт Татьяна Марина: Обо мне

Лечение сколиоза йогой, первые результаты Милены Сильный кифоз: лечение без операции Грыжи позвоночных дисков, полное излечение йогой Йога, йогатерапия в Новосибирске и Бердске >>
Читайте также:


