Как быстро вылечить кишечную инфекцию у ребенка на море

Сложно представить себе что-то более страшное для молодых родителей, чем кишечная инфекция у грудничка, сопровождающаяся высокой температурой, рвотой и поносом.
Сегодняшняя статья об успешном и реально работающем способе лечения этого недуга у совсем маленьких крошек, когда ребенок отказывается много пить. Задачка не из простых, но шансы на успех высоки, если усвоен главный секрет лечения.
Пишу эту статью, так сказать, прямо с плацдарма военных действий. В данный момент мы находимся в жаркой Турции, на долгожданном отдыхе, и надо же такому случиться, что именно сейчас Ева заболела. Всё началось утром на пляже, когда её несколько раз вырвало, я потрогала лобик и заподозрила температуру. В номере измерила, так и есть: 39 градусов!
Вскоре не заставил себя ждать и водянистый зелёный стул. В общем, классическая кишечная инфекция. В итоге сейчас муж с трёхлетним Лёвушкой загорают на пляже, а мы с моей маленькой годовалой булочкой Евой сидим в номере, отдыхаем и лечимся.
Как распознать кишечную инфекцию
Конечно, с грудничками сложнее диагностировать любую болезнь по одной простой причине: они не умеют говорить и сказать, где и что у них болит, не могут.
Но даже неопытная мамочка всегда заметит, что что-то не так, и сможет заподозрить острую кишечную инфекцию по следующим признакам:
Кто виноват
Чаще всего проблемы с животиком возникают при смене обстановки, питания и воды, и это не удивительно. Ведь отправляясь в путешествие, малыш попадает в новую для себя микробную среду, к которой он абсолютно не привычен. Желудок – это самое слабое и уязвимое место у крохи, потому что его организм ещё не вырабатывает достаточное количество соляной кислоты и желудочного сока, которые могли бы эффективно обезвреживать патогенные микроорганизмы. Добавьте сюда привычку ползать, хватать, тянуть в рот грязные предметы и руки.
Однозначно установить причину заражения достаточно сложно, но по статистике, лидируют:
- Некачественная вода (помыли ручки водопроводной водой, не успели вытереть, малыш сунул их в ротик, замешали кашку на воде сомнительного качества или налили такую воду крохе в бутылочку и т.д.).
- Еда (употребление сыроватой, недостаточно термически обработанной пищи, особенно курицы и мяса).
- Грязные руки (поползали по полу в номере и лобби-баре, поиграли в детской песочнице, куда имеют доступ уличные животные, погладили отельную кошку, а потом скушали печеньку и т.д.).

Профилактика проблем с животиком заключается в исключении вышеперечисленных моментов, тщательном мытье рук и фруктов перед едой, употреблении бутилированной или кипяченной воды, соблюдении всех правил при приготовлении и хранении продуктов.
Как лечить
Разумеется, первое, что вы должны сделать – попытаться обратиться к доктору. Однако, в тех ситуациях, когда такой возможности нет, или не получается сделать это немедленно, нужно начинать лечение самостоятельно в домашних условиях.
Запомните главное! 90 процентов всех кишечных инфекций успешно нейтрализуются системой собственного иммунитета и лечатся без антибиотиков дома при выполнении одного простого условия, которое не выполняют 90 процентов родителей, и потому их дети лечатся под внутривенными капельницами в инфекционных больницах.
Первое и самое важное. Ребенок должен пить! Очень-очень-очень много! При поносе, рвоте и высокой температуре это жизненно необходимо! Главная опасность любой кишечной инфекции – не сами микробы, а обезвоживание и вызванные им бактериальные осложнения (пневмонии, отиты и др.).
Когда вас с ребенком с поносом и рвотой привезут в больницу в любой стране мира, в первую очередь врачи будут решать именно проблему обезвоживания. Как? Поставят внутривенно капельницу с физраствором и глюкозой. Одновременно с этим дадут жаропонижающее. В результате, естественно, состояние ребенка нормализуется и вас отпустят домой.
Никаких волшебных таблеток в лечении кишечных инфекций и обезвоживания не существует! Независимо от того, кто возбудитель: ротавирусная инфекция, норовирусная, сальмонеллез, аденовирус и т.д. Если не сможете влить достаточное количество воды через рот, её будут колоть через капельницу.
И хорошо, если попадётся опытная детская медсестра, а не как у нас однажды с Лёвой, когда ему в три месяца нужно было взять какой-то анализ крови (именно из вены), и эту вену ему искали, шаря в ручке иголкой, минут 15. Как он кричал, и как у меня обливалось кровью сердце!
К чему я всё это рассказываю? Да к тому, что вы должны сделать всё от вас зависящее, чтобы вылечить кроху дома и не попасть в инфекционную больницу, где будут уколы, капельницы и злые тёти.
Я рассуждаю по-другому. Мы на то и родители, взрослые и опытные, чтобы уметь помогать своим детям в разных ситуациях и при разных болезнях. Да, бесспорно, есть врачи, но это на крайний случай, а не по каждому чиху. При лечении детских болезней, в частности, кишечных инфекций, слишком многое зависит именно от родителей, и совсем немного – от врачей.
Всё, что нам нужно сделать – это помочь маленькому организму продержаться 3-5 дней (это именно то, сколько времени лечится стандартная кишечная инфекция), за которые система иммунитета распознает возбудителя болезни и выработает антитела к нему, в результате чего малыш успешно выздоровеет.
Это ни в коем случае не призыв к самолечению, а призыв к активной позиции в вопросах детского здоровья, и не перекладывания ответственности за здоровье собственного ребенка только на врачей.
Второй момент в лечении. Приготовьтесь к тому, что грудничок не будет есть несколько дней.
Я понимаю, что это сложно для вас как для русской мамы психологически, но поверьте, еда – это последнее, в чем сейчас нуждается маленький организм.
Если не хочет, ни в коем случае не принуждайте. Если хочет – строгая диета (безмолочные кашки, жидкие постные супчики, отварные или тушеные овощи, галетное сухое печенье, корочки хлеба, кисломолочные (не путать с просто молочными) продукты – кефир, нежирный творог).
Такой же диеты следует придерживаться и после выздоровления. Как долго? Ориентируйтесь на рекомендации доктора и состояние ребенка. В среднем же достаточно 7-10 дней после полного выздоровления.
В любом случае из рациона следует временно исключить молоко, свежие фрукты и овощи и жирную тяжёлую пищу.
У меня Ева совсем не ела 2 дня. На третий день, когда нормализовалась температура, она попросила еды, и мы ещё пару-тройку дней сидели на растворимой безмолочной каше и печенье.
Третья рекомендация. Если у ребенка при кишечной инфекции температура, даём жаропонижающее симптоматически, если температура повышается до 38 градусов. Ждать более высокой отметки (до 38,5 – 39 градусов), как при ОРВИ, не стоит, поскольку сейчас тот случай, когда высокая температура создаёт дополнительную опасность обезвоживания вдобавок к поносу и рвоте.
Безопасные лекарства для снижения температуры, разрешённые к применению у детей – парацетамол и ибупрофен. О том, как их выбирать и применять по отдельности и в сочетании (для большего эффекта), а также о других допустимых способах снижения жара, мы уже говорили в статье как быстро и эффективно сбить температуру у ребенка.
Как поить и чем
Мы уже выяснили, что залог успешного лечения кишечной инфекции в том, чтобы малыш пил много жидкости.
Причём это как раз тот случай, когда главное – количество, а не качество. Поэтому, если ребенок соглашается пить только сладкий сок или газировку, пусть пьёт даже это. Оптимально, конечно, постараться залить в ребенка вредный напиток хотя бы немного в разбавленном виде (к примеру, 3 к 1 или 2 к 1 с водой), но если уж совсем никак, то можно и не разбавлять.
Вам остаётся только контролировать, хватает ли ребенку жидкости. Здесь самый простой способ как определить, достаточно ли карапуз пьёт – отслеживать частоту, объём и цвет мочеиспусканий. Ребенок должен ходить по-маленькому каждые 1 — 2 часа, и чаще. Моча при этом должна быть светлой.
Если промежутки более длинные, это повод увеличивать количество выпиваемой жидкости. Итак, если малыш пьёт и достаточно часто (раз в 1 — 2 часа и чаще мочится), всё под контролем.
Теперь поговорим о тех ситуациях, когда кроха (как моя Ева) отказывается пить, плюётся и плачет. Как напоить в этом случае? Придётся карапузу помогать пить. И раз мы всё равно будем делать это принудительно, рациональней использовать специальные растворы для пероральной регидратации (например, Регидрон), которые максимально быстро и эффективно могут восполнить дефициты жидкости и необходимых солей в организме малыша.
Если готового пакетика под рукой нет, аналог такого раствора можно приготовить дома самостоятельно из подручных продуктов.
Рецепт раствора для пероральной регидратации:
- литр бутилированной или кипяченной воды;
- 2 столовые ложки сахара;
- 1 чайная ложка соли;
- 1 чайная ложка соды.
Лучше всего, если раствор будет температуры тела, то есть 36-37 градусов. Это позволит жидкости быстрее всосаться из желудка и не спровоцировать рвоту.
Поскольку соску и бутылочку малыш выплёвывает, мы будем использовать другие предметы. Очень удобен для применения специальный пластиковый дозатор, который идёт в комплекте с жаропонижающими детскими сиропами (Панадол, Нурофен). Но если такого под рукой нет, вполне подойдёт обычный шприц (естественно, без иглы).
Итак, мы запаслись всем необходимым, чтобы восполнить запасы жидкости в организме у грудничка, который отказывается пить, порядок действий будет следующий.
- Готовим раствор для пероральной регидратации.
- Набираем его в пластиковый дозатор или шприц (без иглы).
- Берём малыша на ручки, или располагаем на другой поверхности, чтобы нам было удобно и его голова находилась повыше, чем туловище.
- Набираем жидкость в пластиковый дозатор или шприц (без иглы) и начинаем потихоньку, буквально по капельке капать раствор крохе за щёчку.
- Следим, чтобы проглатывал и не давился. Рассчитываем количество жидкости исходя из возраста ребенка и объёма желудка от 20 мл в возрасте 1 месяц до 80 мл в возрасте 1 года. Повторять процедуру каждый 1 час.
Приготовьтесь к тому, что будет плакать, кричать, скандалить, а как же иначе? Первые сутки я и ночами вливала в Еву этот раствор.
Конечно, жить в режиме круглосуточного вливания в грудничка соленого раствора хоть и жизненно необходимо, но тяжело. Поэтому я рекомендую не прекращать попытки предлагать различные сладкие напитки (компот, морс, разбавленный сок, сладкий чай и т.д.). Кстати, именно в это русло можно направить лишнюю энергию советчиков (бабушек и других родственников), которые норовят накормить больного ребенка и напихать в него ненужных лекарств.
Вполне возможно, что ребенок, поначалу отказывающийся от питья, начнёт с удовольствием пить сладкие напитки после солевого раствора.
Именно так получилось и у нас. То есть я сначала вливала раствор из шприца, потому что Ева отказалась даже от сладкого сока (разбавленного 1 к 1 с водой), но потом через пару таких вливаний она начала с удовольствием поглощать тот же самый сок из бутылочки, который я ей предлагала каждый раз.
Это позволило мне со временем совсем отказаться от вливания солевого раствора, потому что добровольно выпиваемой жидкости стало хватать, и питьевой режим был налажен.
Наградой мне было полное выздоровление моей малышки уже на третьи сутки без антибиотиков, капельниц и больниц. Именно так всё закончится и у вас в 90 процентах случаев при выполнении всех рекомендаций.
На фото ниже абсолютно весь арсенал средств, которые мы использовали при лечении кишечной инфекции, ничего больше! Через три дня мы уже вновь купались в море, а через пять кушали с отменным аппетитом.
Когда врач нужен срочно
Тем не менее, есть случаи, когда оставаться дома с больным ребенком вы не можете, и врач нужен не просто срочно, а неотложно:
- У вас не получается ребенка поить.
- Есть признаки обезвоживания (самый очевидный — ребенок не мочится 6 часов и более).
- Есть кровь в каловых массах или рвоте.
Остались вопросы? Рекомендую к просмотру отличное видео, в котором известный детский врач Комаровский Е.О. простым языком объясняет все нюансы лечения кишечных инфекций.
[youtube.player]Каждое лето многие семьи отправляются на море, чтобы отдохнуть и оздоровиться. Одни замечательно проводят время, другим отдых портят различные неожиданные заболевания. Для морских курортов в основном характерно заражение кишечными инфекциями, имеющими вирусное, бактериальное или грибковое происхождение.
Одной из серьезных проблем может стать знакомство с ротавирусной инфекцией. Чаще всего ее подхватывают дети, поэтому очень важно знать, как помочь себе и своему ребенку при встрече с этим недугом.
Знакомьтесь: ротавирус
Ротавирусная инфекция, или кишечный грипп, поражает дыхательную систему и желудочно-кишечный тракт, вызывая развитие гастрита или гастроэнтерита. Особенностью симптоматики заболевания является общая интоксикация организма и признаки простуды, поэтому ротавирус диагностировать трудно.
Наибольшую опасность кишечная инфекция представляет для грудничков и малышей до 5 лет, поскольку вызывает обезвоживание. Вслед за этим наблюдается нарушение мозговой деятельности и почечная недостаточность, поэтому детишек госпитализируют.
Для возникновения ротавируса и его распространения благоприятным фактором будет теплое время года и большое скопление людей. Именно такие подходящие условия создаются в жарких странах и на море в летний период.
Пути и способы заражения, период развития кишечной инфекции
Ротавирусная инфекция чрезвычайно заразна и передается от больного здоровому человеку. Путем передачи является фекально-оральный путь – именно через рот вирус попадает в организм. Инкубационный период после заражения составляет от нескольких часов до недели. Кроме того, заболевший человек является переносчиком инфекции до своего полного выздоровления – т.е. в течение еще 5-7 дней после исчезновения клинических симптомов.
Изучая мир, маленькие дети довольно часто пробуют все на вкус, поэтому защитить их от заболевания крайне трудно. Наиболее распространенными способами заражения на море для них могут оказаться:
- зараженная вода;
- инфицированные продукты питания;а
- молоко инфицированной коровы;
- плохо вымытые фрукты и овощи;
- грязные руки;
- игрушки и предметы быта.
Ротавирусы способны долгое время обитать во внешней среде. Период их жизнедеятельности составляет:
Как распознать ротавирусную инфекцию у ребенка?
Слабый детский иммунитет не способен справится с вирусом. Это приводит к тому, что некоторые дети по нескольку раз за период переносят заболевание. Родители малышей просто обязаны знать врага в лицо, чтобы предотвратить развитие болезни и вовремя заняться лечением ребенка при инфицировании.
Основными симптомами ротавируса, развивающимися у малышей остро и стремительно, являются:
- частая рвота с небольшими периодами улучшения;
- многократная диарея (водянистого характера);
- спазм и боли в животе (рекомендуем прочитать: у ребенка болит живот возле пупка: что это может быть?);
- высокая температура тела;
- слабость, сонливость и вялость;
- покраснение глаз и слезоточивость;
- чихание, кашель, заложенность носа.
При появлении перечисленных симптомов необходимо срочно вызвать бригаду скорой помощи. При остром развитии болезни в домашних условиях трудно справиться со всеми симптомами, поэтому во избежание осложнений ребенка лучше госпитализировать.
Лечение ротавируса у детей
Неотложная помощь направлена на регидратацию организма – борьбу с обезвоживанием. После прекращения рвоты необходимо восстановить водно-солевой баланс организма, участив питьевой режим ребенка. Обязательным является прием регидратационных препаратов, среди которых:
Для выведения из организма токсинов и облегчения общего состояние малышу назначается один из следующих препаратов:
- Смекта. Выпускается в виде порошка в пакетиках. Эффективно справляется с желудочно-кишечными спазмами, вздутием, метеоризмом и диареей. Применяется в лечении детей до года.
- Энтеросгель (подробнее в статье: как детям принимать Энтеросгель?). Пастоподобное средство, которое обволакивает стенки желудка и кишечника, сорбируя токсины и устраняя признаки интоксикации. Разрешено применение в педиатрии.
- Полисорб. Сорбент, снимающий признаки интоксикации. Детям дается с рождения.
- Стопдиар. Можно давать с двухмесячного возраста. Средство прекрасно справляется с приступами диареи.
При отсутствии обильной и водянистой дефекации можно использовать пробиотики – Линекс, Лацидофил, Бифиформ. Они возобновят кишечную микрофлору и нормализуют стул.
Лечение больных, подхвативших ротавирусную инфекцию, по показаниям врача сопровождается применением противодиарейных препаратов и кишечных антисептиков (если есть риск присоединения бактериальной инфекции). Самостоятельное применение таких средств не рекомендуется, поскольку купируя диарею, которая способствует очистке организма, состояние больного может только ухудшиться.
При необходимости педиатр может назначить:
При обезвоживании организма поможет солевой раствор. На 1 литр воды добавляют 1 чайную ложку соли и 5 чайных ложек сахара. Этот раствор хорош тем, что соль будет задерживать воду в организме, а сахар восполнит уровень глюкозы в крови. Таким образом, сохранится водно-солевой баланс.
Для снижения температуры тела используют 9% уксус, который разводят пополам с водой. Таким раствором необходимо протирать конечности ребенка и положить смоченный компресс на голову больного. Эти меры быстро избавят от жара и станут незаменимыми в случаях, когда использовать жаропонижающие препараты невозможно из-за постоянных приступов тошноты и рвоты.
Эффективным средством в борьбе с диареей станет трава полыни горькой, однако такая настойка может вызвать аллергическую реакцию. 1 ложку растения заливают стаканом кипятка и настаивают на водяной бане 15 минут. После этого отвар процеживают и доводят кипятком до 250 мл. Малышам после года можно давать по 1 ч. л., добавляя в бутылочку с водой. Деткам постарше также следует разводить 1-2 ст. ложки на полстакана кипяченой воды.
Как облегчить состояние ребенка в период и после лечения?
Оказать первую помощь и снять симптомы – далеко не все. Чтобы организм вернулся в нормальное состояние после приступов диареи и обезвоживания, ребенку необходим специальный уход. Дадим рекомендации для родителей относительно щадящей диеты и образа жизни ребенка в восстановительный период.
В первые сутки, особенно при сильной рвоте и диарее, рекомендуется воздержаться от употребления пищи. В этот период необходимо сохранить жидкость в организме, поэтому ребенку дают солевые растворы или минеральную воду без газа. На следующий день после прекращения рвоты в рацион можно ввести:
Через некоторое время ребенку можно давать овсяную кашу, манку на воде, суп на легком бульоне, компот из сухофруктов. Противопоказаны при кишечных заболеваниях молочные и кисломолочные продукты, так как они могут привести к ухудшению состояния ребенка. Также следует воздержаться от употребления свежих фруктов и овощей. Диеты необходимо придерживаться около месяца или до полного восстановления организма.
В первое время ребенку, подхватившему инфекцию, показан постельный режим. Кроме того следует обратить внимание на то, как часто происходит мочеиспускание. Оно не должно быть менее 5 раз в сутки, в противном случае возможно обезвоживание. При жаре и ознобе малыша можно укрыть теплым одеялом. Так как велика вероятность передачи вируса, для больного стоит выделить отдельную посуду.
Профилактика: как уберечь детей от ротавируса?
Обезопасить малыша смогут и коротко остриженые ногти. Кроме этого, избежать заражения помогут следующие правила:
- не допускается в жару употребление в пищу белковых и кремовых кондитерских изделий;
- не стоит приобретать продукты на стихийных рынках или у уличных продавцов;
- необходимо следить за сроками покупаемых продуктов;
- нельзя употреблять сырую воду;
- в летний период нужно убрать из рациона молочные и скоропортящиеся продукты;
- необходимо тщательно мыть посуду непосредственно перед использованием, а раз в неделю кипятить ее;
- детские игрушки нужно обрабатывать с мылом и следить, чтоб малыши не тянули руки в рот.
В целях профилактики важно приучать детей к чистоте и личной гигиене не только во время отдыха, поскольку это трудоемкий процесс, требующий вложения сил и времени. Эти усилия окупятся в будущем и оградят от множества проблем.
Приученный ребенок, конечно же, будет нуждаться в небольшом контроле, но во время летнего отдыха на море в разы сократится вероятность инфицирования ротавирусом. Такая профилактика сбережет малышу здоровье, а родителям – нервы и финансы.
[youtube.player]Нередко родителям приходится сталкиваться с [проблемой кишечной инфекции у детей на море].
К сожалению, современные курорты, помимо удобных зон отдыха, имеют подходящие условия для развития болезнетворных бактерий.
В результате не только дети, но и взрослые, в самый разгар отдыха могут заболеть кишечной инфекцией.
Поэтому чтобы не испортить себе и своим детям летний отдых, стоит перед поездкой на курорт не только запастись необходимыми лекарствами, но и ознакомиться с рекомендациями, которые не позволят ребенку попасть на больничную койку.
Что отравляет организм детей на море?
Люди в надежде выздороветь везут с собой на курорты свои болезни, к сожалению, вирусные и инфекционные заболевания не являются исключением.
И если организм взрослого здорового человека еще может побороть бактерии, то иммунитет детей с этой задачей не справляется.
Смена климата, постоянная жара и прохладная вода ослабляют детский организм, после чего его начинают атаковать болезнетворные бактерии.
Бытует мнение, что именно морской водой травятся дети. Наоборот, морская вода из-за содержания большого количества соли является безопасной.
Мало того, обладает антисептическими свойствами, ведь в ней, помимо соли, присутствуют йод и полезные минералы. К тому же в море кишечные инфекции быстро гибнут, чего нельзя сказать о пресных водоемах.
Применяя морскую воду, излечивают ангину и ларингит, заживляют гнойные ранки на коже, промывают заложенный нос.
Тот фактор, что дети могут отравиться морской водой, не имеет ничего общего с кишечной инфекцией. Обычно такое отравление проходит за сутки.
В данном случае у малыша отсутствует аппетит, появляются понос и тошнота, но вот температура тела, как при кишечной инфекции, не поднимается.
От такого состояния никуда не деться, ведь в желудок попало много соленой воды, а соль, как известно, провоцирует очищение ЖКТ.
Чтобы побороть проблему тошноты и обезвоживания, врачи рекомендуют пить как можно больше пресной воды.
Успокоить слизистую желудка поможет травяной чай. Другие причины отравления детей на море могут иметь более серьезные последствия.
Самой распространенной инфекцией, которая может встретиться у детей на море, является ротовирусная. Ротовирус – это болезнь немытых рук.
Кроме того, такой кишечный недуг появляется после употребления немытых фруктов и некачественной пищи. Передается вирус после общения с нездоровым человеком (поцелуй, чихание, кашель).
Именно поэтому не нужно разрешать своим детям обмениваться игрушками с чужими детьми, а также не стоит кормить их покупной едой с пляжа.
Ведь нельзя быть уверенным в том, что чужой ребенок здоров, а купленная пища была приготовлена в нормальных санитарных условиях.
При заражении ротавирусной кишечной инфекцией появляется понос, повышается температура тела. Такое состояние требует консультации врача и срочного лечения.
Иногда у детей на море внезапно поднимается температура, появляются тошнота и рвота.
Плохое самочувствие и симптомы, похожие с признаками кишечной инфекции, заставляют взрослых думать, что у малыша именно это заболевание.
Но нужно знать, что если такое состояние не сопровождается поносом, то ребенок, скорее всего, перегрелся на солнце.
Признаки: ребенок подхватил ОКИ на море
Кишечная инфекция, которую дети могут подхватить на море, может иметь разные симптомы, данный фактор зависит от причины заражения.
Как следствие, лечение инфекционного заболевания будет иметь разные схемы.
Если у детей на море внезапно начинаются рвота и понос, то это говорит об одном: в кишечник ребенка проникла инфекция.
Вначале родители должны подумать, что ребенок мог съесть, после чего ему стало плохо.
Затем нужно визуально обследовать малыша, оценить его активность и цвет кожного покрова. Обязательно нужно померить температуру.
Если обострение обнаруженных симптомов отравления не наблюдается, частый понос исчез, а температура понизилась, то, скорее всего, организм смог сам нейтрализовать токсические вещества.
Таким детям рекомендуется много пить и кушать диетическую пищу. Но если кишечная инфекция такими симптомами только начала свое развитие, то срочной госпитализации и стационарного лечения избежать не удастся.
Если у детей на море возникают понос и рвота, то первое, на что нужно обратить внимание, – состояние каловой массы.
При дизентерии она выделяется с кровяной слизью. Любая кишечная инфекция сопровождается повышением температуры, при дизентерии у детей температура тела повышается до 30 – 40 градусов.
Кроме того, у ребенка пропадает аппетит и появляется слабость, в некоторых случаях могут возникнуть боли слева в подвздошной части тела.
При заражении сальмонеллезом у детей появляются симптомы, похожие с признаками заболевания гастритом: первая стадия болезни подострая, затем поднимается температура, до 38-39 градусов, появляются тошнота и рвота, наблюдается упадок сил.
Стул жидкий, болотного цвета, с примесью крови и слизи.
Симптомы того, что ребенок заразился ротовирусной инфекцией, похожи с признаками острого гастроэнтерита (воспаление желудка и тонкого кишечника, спровоцированное бактериями или вирусами).
Скрытый период развития болезни составляет 1 – 3 дня. Симптомы проявляются в течение суток, патология поражает не только желудочно-кишечный тракт, но и слизистую оболочку верхних дыхательных путей.
В связи с этим у детей наблюдается ринит, щекочет в горле, после чего появляется кашель. Такое состояние сопровождает рвота и частая дефекация, примерно 10 – 15 раз в сутки.
Еще одним из распространенных недугов, который дети могут подхватить на море, является стафилококковая инфекция.
Инфицирование организма происходит после употребления зараженной стафилококком еды. В данном случае кишечная инфекция имеет симптомы, схожие с ротовирусной инфекцией и сальмонеллезом.
У больного человека наблюдается водянистый понос болотного цвета, разбавленный слизью и кровью. Частота дефекаций достигает 15 раз в сутки. Имеют место сильный токсикоз и частая рвота.
Как помочь детям на море при кишечной инфекции?
Независимо от того, какая инфекция поселилась в организме малыша, первоочередная задача родителей заключается в том, чтобы исключить обезвоживание маленького организма.
С этой целью малышу нужно давать пить как можно чаще, но поить не обычной водой, а специальными солевыми растворами.
Для этого в аптеке можно приобрести Регидрон, лечение которым проводят вместо капельницы.
Также подобный раствор против обезвоживания можно приготовить в домашних условиях: 2 ст. л. сахара и 0,5 ч. л. пищевой соли нужно развести в 1 л теплой кипяченой воды.
Приготовленный домашний раствор, как и аптечный Регидрон, нужно выпить в течение суток. На следующий день готовят новый раствор.
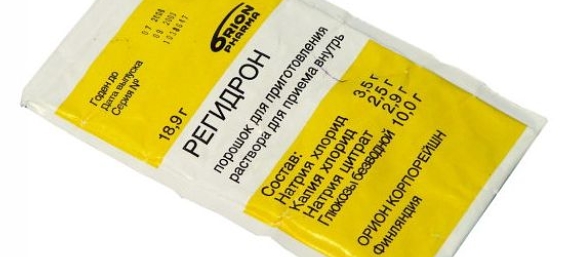
Одновременно с применением солевого раствора можно выпаивать детей негазированной простой минералкой, взваром, приготовленным из сухофруктов или плодов шиповника.
Жидкость перед употреблением слегка подогревают, так как в теплом виде она будет быстрее всасываться стенками желудка.
Чтобы после питья теплых напитков малыша не начало мутить, нужно давать ему пить часто, маленькими глотками, и понемногу.
Лечение кишечной инфекции у детей и взрослых всегда сопровождается соблюдением строгой диеты.
Поэтому в первый день больному ребенку не нужно давать никакой твердой пищи, а также никаких молочных продуктов.
Также не нужно спешить останавливать понос и рвоту, пичкая ребенка аптечными лекарствами.
Лечение кишечной инфекции будет куда более эффективным, если позволить организму в первые часы болезни самостоятельно очиститься от токсинов.
Кроме того, если у малыша частый жидкий стул, а рвота отсутствует, то ее нужно вызвать самостоятельно, напоив его большим количеством теплой воды, которая промоет желудок.
Быстро очистить кишечник помогает клизма, которую делают из кипяченой прохладной воды (19 градусов). Обязательно малышу нужно дать активированный уголь, из расчета 1 таблетка на 10 кг веса.
Все приведенные манипуляции по лечению кишечной инфекции будут эффективны лишь при незначительном отравлении.
В более сложных случаях и если улучшение не наступает по истечению суток, нужно срочно обращаться за помощью к медикам.
[youtube.player]Читайте также:


