Как и чем лечить инфекцию костной системы
Организм человека представляет собой целостную систему, в состав которой входят клетки, ткани и органы. Последние объединяются между собой для выполнения важных функций. Одной из основных является костная система человека, с которой мы и ознакомимся более подробно. Рассмотрим патологии и их лечение.
Что входит в костную систему?
Костная система человека представляет собой каркас или опору для всего тела. Сложно представить себе, как бы выглядел человек, не имея ее. Она, в свою очередь, состоит из отдельных составляющих компонентов, которые работают как единое целое. К элементам костно-мышечной системы относятся:

Все эти органы костной системы являются своего рода кирпичиками, из которых она построена
Функции костно-мышечной системы
Все органы, которые к ней относятся, в совокупности выполняют следующие функции:
- Это опора нашего тела.
- Обеспечивают прочность и жесткость.
- Функция движения.
- Кроветворение и накапливание минералов.
- Защита жизненно важных органов.
Именно костная система в совокупности с мышцами придает человеческому телу внешний облик. К сожалению, бывают ситуации, когда она не может на все 100 % справляться со своими функциями. Развиваются некоторые патологические состояния, которые и нарушают ее работу. Болезни костно-мышечной системы в настоящее время встречаются довольно часто. Причин можно назвать достаточно много.
Что провоцирует заболевания костей и мышц
В настоящее время врачи не могут назвать точную причину развития того или иного заболевания. Можно только предполагать, что чаще всего причиной таких патологий являются:
- Наследственная предрасположенность, обычно если у близких родственников имеются проблемы с костно-мышечной системой, то риск развития патологии повышается.
- Аутоиммунные нарушения.
- Проблемы в работе эндокринной системы.
- Нарушение метаболизма.
- Хронические травмы суставов.

Одно и то же заболевание у разных пациентов может быть вызвано различными причинами, которые устанавливаются в ходе обследования пациента.
Как проявляются заболевания костной системы
У всех организм разный и не одинаково реагирует на те или иные неполадки, поэтому симптоматика таких патологий довольно разнообразная. Чаще всего болезни костной и мышечной систем проявляются следующими симптомами:
- Болевые ощущения.
- Скованность в движениях, особенно в утренние часы сразу после пробуждения.
- Усиление болей при смене погодных условий.
- Боль при физической нагрузке.
Большое влияние на симптоматику оказывает протекание заболевания. Есть болезни костной системы, которые протекают практически незаметно и прогрессируют довольно медленно, значит, и симптоматика будет слабо выраженной. А острое начало заболевания сразу даст о себе знать явными признаками.
Группы заболевания костной системы
Все болезни опорно-двигательного аппарата человека можно разделить на несколько групп:
- Травматические патологии. Эта группа самая понятная, так как возникает под механическим воздействием внешних факторов. При своевременном обращении к врачу терапия проходит успешно и осложнений не возникает.
- Заболевания воспалительного характера. Они могут развиваться как следствие травмы или инфекционного процесса. Подразделяются на гнойные и туберкулезные.
- Болезни дистрофические. Они чаще всего провоцируются нарушениями в обменных процессах, но могут вызываться погрешностями в питании и влиянием внешних факторов. Ярким примером является рахит.
- Диспластические заболевания проявляются нарушениями формы костей, что приводит к изменению скелета человека. Причиной таких патологий часто являются родовые травмы или наследственная предрасположенность.
Надо отметить, что костная система страдает и такими патологиями, которые можно отнести сразу к нескольким группам. Можно наблюдать сочетание различных симптомов.
Патологии костной системы
Несмотря на всю свою прочность, костная система достаточно уязвима к различного рода воздействиям. Можно назвать множество причин, которые могут спровоцировать заболевания. Некоторые пациенты вынуждены бороться с такими патологиями из-за наследственных нарушений, а другие приобретают их в течение своей жизни.
Рассмотрим некоторые наиболее распространенные болезни:
-
Остеопороз. Данная патология развивается в результате потери плотности костной ткани. С возрастом нарушается минерализация ткани, что приводит к тому, что кости становятся ломкими и хрупкими. Легкие травмы могут привести к перелому.
Это только небольшой перечень болезней костной системы. Но необходимо знать, что даже наследственные патологии в настоящее время поддаются корректировке и есть возможность улучшить качество жизни пациента.
Заболевания мышечной системы
Мышцы являются неотъемлемой частью опорно-двигательной системы, поэтому их заболевания также приводят к различным нарушениям во всем организме. Вот перечень наиболее часто встречающихся патологий:
-
Мышечная дистрофия. Характеризуется симметричной атрофией мышц, которая сопровождается прогрессирующей слабостью. Закончиться все может полной обездвиженностью.

Патологии суставов
Костная система обеспечивает нам активные движения, благодаря наличию суставов, то есть подвижных соединений костей. Заболевания данных образований могут быть связаны с различными процессами:
Оболочка сустава, а также хрящевая ткань могут стать источником опухоли.
Заболевания костно-мышечной системы бывают различные, но среди них остеоартроз встречается чаще других. Он может иметь идиопатическую природу или развиваться на фоне других болезней, например, при нарушениях в работе эндокринных желез.
Чаще всего поражаются суставы нижних конечностей, реже верхних. Патологический процесс может охватывать сразу несколько суставов. Чем раньше обнаружено заболевание, тем эффективнее процесс лечения.
Направления терапии заболеваний костной системы
Как известно, лечение любой болезни требует комплексного подхода. Только так можно быстро и эффективно справиться с патологией. Это же, несомненно, можно отнести к опорно-двигательному аппарату человека.
Лечение костной системы чаще всего ведется в нескольких направлениях:
- Медикаментозная терапия.
- Адекватная физическая активность.
- Физиотерапевтические процедуры.
- Народные способы лечения.
- Корректировка рациона питания.
Немаловажную роль в лечении заболеваний костно-мышечной системы играет отношение пациента к своему здоровью. Если больной уповает только на лекарства и не желает менять рацион и свой образ жизни, то эффективного лечения не получится.
Лекарственная терапия
Как правило, практически всегда костная система организма о своих заболеваниях сигнализирует болевыми ощущениями. Так как причиной могут быть воспалительные процессы, то терапия обычно начинается с назначения лекарственных препаратов:
При патологиях костно-мышечной системы врачи рекомендуют принимать препараты, содержащие глюкозамин и хондроитин, которые хорошо воздействуют на хрящевую ткань, способствуют ее восстановлению.
Если имеет место инфекционная природа болезни, то не обойтись без антибактериальных препаратов и кортикостероидов.
Лечебный массаж против заболеваний костей и мышц
Если дала сбой костно-мышечная система, лечение потребуется длительное и комплексное. Не последнее место в терапии занимает лечебный массаж. Еще с глубокой древности лекари знают его целебную силу.
Массаж воздействует не только на некоторую область, но и на весь организм в целом. Нормализуется взаимодействие между системами и органами, что ведет к исчезновению патологий и общему оздоровлению.
Польза массажа при заболеваниях костно-мышечной системы в следующем:
- Нормализуется мышечный тонус.
- Улучшается питание тканей, благодаря нормализации кровообращения.
- Восстанавливаются двигательные функции.
- Снижается болезненность поврежденных участков.
- Улучшается лимфоток, что стимулирует процессы метаболизма в тканях.
- Массаж не позволяет атрофироваться мышцам.
- Только с помощью массажа можно избавиться от гематом, которые часто появляются в травмированном месте.
Несмотря на такое чудодейственное воздействие массажа, к проведению такой процедуры имеются и свои противопоказания, поэтому перед посещением массажиста желательно этот вопрос обсудить с лечащим врачом.
Народные методы терапии заболеваний костной системы
В закромах народных целителей имеется достаточно много рецептов для лечения болезней суставов и мышц. Вот некоторые из них, которые можно использовать в домашних условиях:
- При болях в суставах и спине прекрасно помогает луковая мазь. Для ее приготовления надо измельчить в блендере 5 головок лука, добавить 8 ст. л. растительного масла, три ложки пчелиного воска. Всю эту смесь пассировать до приобретения луком золотистого цвета, примерно, минут 45. После этого отжать жидкость и можно использовать, втирая в суставы и поясницу. Хранить в холодильнике.
- Народные лекари утверждают, что лавровый лист прекрасно справляется с остеохондрозом. Необходимо полторы пачки залить стаканом воды и кипятить 5 минут. Настоять три часа и в течение дня небольшими порциями принимать. Каждый день готовится новый состав. Принимать 3 дня, а потом 7 дней отдых и повторить.
- С помощью имбиря можно уменьшить воспаление в суставах или вовсе его не допустить при артритах. Пить, как обычный чай или можно добавлять имбирь в салаты и супы.
Народные рецепты могут использоваться только как дополнение к основному курсу лечения. Не стоит принимать их без консультации с врачом, так как некоторые лекарственные препараты могут быть несовместимы с травами.
Как предотвратить развитие заболеваний костно-мышечной системы
Конечно, понятно, если имеет место наследственная патология, то тут уже ничего не поделаешь, но приобретенные заболевания предотвратить возможно, если соблюдать некоторые рекомендации:
- Вести активный образ жизни, должны быть ежедневные нагрузки на кости и мышцы.
- Чередование труда и отдыха.
- Каждый день ходьба и прогулки на свежем воздухе.
- В рацион вводить больше продуктов, содержащих кальций и кремний.
- Употребление достаточного количества воды.
Если сделать резюме, то нашей костной системе необходимо движение, здоровый образ жизни, правильное и рациональное питание и достаточное количество воды. Стоит всегда помнить, что приобрести заболевание гораздо проще, чем потом от него избавиться, поэтому с молодости необходимо беречь свое здоровье.
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
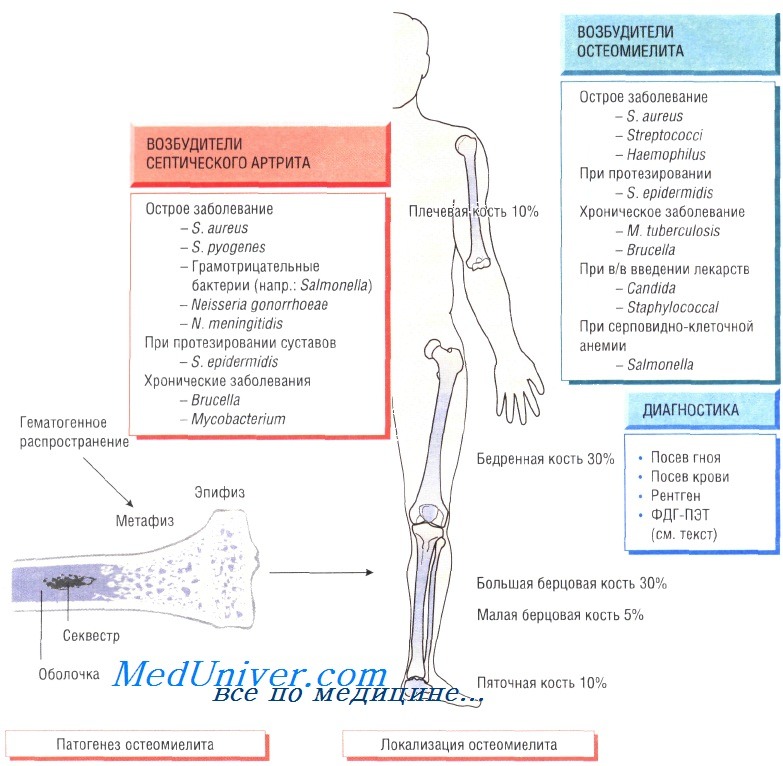
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
Тело человека содержит примерно 245 разных костей, на которые опираются мягкие ткани. К костям прикрепляется большая часть мышц. Суставы же служат для подвижного сочленения костей. Очень часто болезни костей и суставов появляются в результате травм или внутренних заболеваний организма. Что это за болезни и как их грамотно лечить?
Классификация болезней костной системы
Многочисленные болезни костной системы можно сгруппировать следующим образом:
- болезни, имеющие травматическое происхождение
- воспалительные заболевания
- дистрофические
- диспластические
К заболеваниям травматической природы относятся, прежде всего, пере-ломы и трещины костей. Сама по себе кость отличается высокой прочностью. Однако она так же может сломаться, не выдержав оказываемого на нее давления. Трещина – это состояние, когда кость едва выдержала давление и не сломалась, но след перегрузки остался. Переломы различают открытый и закрытый. От переломов в организме человека происходят сложные и глубокие изменения. Это обусловлено распадом определенных веществ (углеводов, тканевых белков и др.), а также нарушением обмена в костной ткани.
Яркий пример воспалительного костного заболевания – остеомиелит, являющийся воспалением костного мозга. Эта болезнь возникает от инфекции костей и суставов, которая проникает в кость через кровоток из отдаленного очага или из внешнего источника (ранения, операции).
Важный совет от редакции
Самым опасным дистрофическим заболеванием кости является рахит (детская болезнь). Эта группа костных болезней вызывается недостаточным питанием.
Наконец, диспластические костные заболевания развиваются в результате нарушения формы костей, а это изменяет строение скелета в целом.
- отсутствием его усвоения из-за нарушения работы почек и кишечника
- плохими экологическими условиями
- недостаточностью ультрафиолета
Остеохондроз – очень распространенное заболевание костной системы. Оно проявляется как дистрофический процесс в костных и хрящевых тканях, особенно в межпозвоночных дисках.
Очень распространенная болезнь костной системы — искривление позво-ночника, которое проявляется в виде: сколиоза, лордоза, кифоза.
Боли в суставах рук, пальцев, ног, коленном и тазобедренном имеет очень большое распространение.
Артрит является воспалительным заболеванием сустава. Он может быть самостоятельной болезнью или следствием другой болезни. Основное клиническое проявление артрита – боль в суставах, особенно под утро. После движения боль уменьшается.
Артроз – это группа заболеваний, когда поражаются все компоненты сустава: хрящ, прилегающая к хрящу кость, синовиальная оболочка, связки, околосуставные мышцы. Боль чувствуется в глубине суставов, она уменьшается в покое и усиливается при нагрузках. Артроз возникает из-за изменения биологических свойств хрящей.
Остеоартроз появляется в суставах, испытывающих максимальные нагрузки. Среди крупных суставов обычно страдают коленные суставы (гонартроз) либо тазобедренные (коксартроз). Гораздо реже — голеностопные, локтевые и плечевые суставы.
Часто встречаются ревматические заболевания, среди которых самым распространенным является ревматоидный артрит.
По каким причинам возникают болезни костей и суставов? Их достаточно много, но самыми распространенными являются следующие:

- систематические переохлаждения
- генетическая предрасположенность
- чрезмерные физические перегрузки
- недостаточность физических нагрузок
- погрешности в питании
- травмы
- простудные и инфекционные заболевания
- воспаления мышц
- недостаток витаминов
- нервные систематические перегрузки
- избыточная масса тела и другие
Причиной болей в костях и суставах могут быть другие болезни, например, эндокардит (инфекционное заболевание сердца). Одним из его основных симптомов являются боли в суставах и костях. Аналогичная болезненность возникает при хронических воспалительных процессах в печени, а также циррозе печени. Боли в суставах и костях проявляются и при болезнях крови (лейкоз, агранулоцитоз).
С возрастом замедляется обмен веществ, что разрушает позвоночник и суставы.
Суставные болезни лечатся комплексом мероприятий, в который входят различные методы лечения:
- Медикаментозный метод. Он включает препараты: обезболивающие, противовоспалительные, улучшающие кровоснабжение, а также мази и кремы. Эти средства способствуют поверхностному избавлению от основных симптомов заболеваний.
- Лечебная физкультура. При заболеваниях суставов хороший эффект дают упражнения на укрепление мышц и растяжку, а также плавание и дозированная ходьба. Очень важно избегать больших нагрузок на суставы, которыми отличаются бег, приседания, прыжки и др.
- Диетическое питание — полноценное, сбалансированное, но не чрезмерное. Алкоголь полностью исключается, соль и сахар ограничиваются. При наличии артроза необходимо потребление продуктов, содержащих кальций и желатин.
- Грязелечение улучшает обмен веществ и кровообращение.
- Массаж является обязательной частью лечения артроза и артрита. Он способствует повышению тонуса, укреплению мышечных и кожных тканей.
- Метод мануальной терапии способствует восстановлению положения сустава, улучшению кровоснабжения, снятию болевого синдрома.
- Физиотерапевтическое лечение активизирует обмен веществ в хрящевых и костных тканях. Это электрофорез с димексидом, лазеротерапия, магнитотерапия, КВЧ-терапия.
- Акупунктура (иглоукалывание) и акупрессура (давление на активные точки) дают благотворный эффект при болях в суставах.
- Применение старинных методов народной медицины в основном направ-лено на уменьшение болей и отеков, выведение токсинов и солей, восстанов-ление обмена веществ.
- Хирургических методов лечения существует много. Это и восстановление поврежденных участков, и замена суставов. Между тем это крайнее средство, когда остальные не дали положительных результатов.
Каждый из приведенных методов отличается индивидуальными противопоказаниями. Вот почему предварительно необходимо осуществить точную диагностику болезни и проконсультироваться с квалифицированным специалистом.
Более подробно о некоторых методах будет сказано дальше.
При болезнях костей и суставов человек порой испытывает очень сильную боль. Когда она изматывает, хочется принять анальгетики. Однако они дают временный результат, да и то ненадолго. Вот почему, когда болят суставы, нужны специальные лекарства, которые, снимая боль, одновременно лечили бы. К ним относятся НПВС–нестероидные противовоспалительные средства. Правда, не все они полезны в равной степени. Об этих нюансах можно узнать только у врача.
В лечении остеохондроза позвоночника чрезвычайно важно грамотно питаться. В течение дня необходимо распределить прием пищи на шесть раз небольшими порциями. Для здоровья позвоночника требуются кальций, марганец, магний, фосфор. Их можно найти в кисломолочных продуктах, орехах, кукурузе, капусте, сыре, печени.
Для регулирования обмена веществ в костях нужен витамин А (содержится в желтых и оранжевых плодах). Витамин С нормализует жизнедеятельность соединительной ткани. Его много в шиповнике, ягодах, сладком перце. Сахар следует заменить сухофруктами или медом.
Противопоказаны следующие продукты: виноград и все производные от него, бобовые, щавель, зеленый салат, концентрированные бульоны, заливные блюда из рыбы и мяса.
Подагрический артрит характеризует отложение уратов (солей мочевой кислоты). Диета предусматривает исключение содержащих пурины и мочевую кислоту продуктов, ограничение соли и жира, отказ от алкоголя и бульонов, употребление цитрусовых, использование отварной рыбы и мяса.
Страдающим болями в суставах полезно употреблять черную смородину, яблоки, чернику, сливы, пить чай с облепихой, рябиной.
Природа заготовила много эффективных лекарств от разных болезней, в том числе и суставных.
- Это средство помогает избавиться от болей в суставах: локтевых, коленных, голеностопных, тазобедренных. В банке (3 л) смешать сок свеклы (0,5 л) с черной редькой и морковью (по 0,5 кг) и соком алоэ (стакан). Банку доверху заполнить медом. Всё перемешать. С накрытой крышкой настоять семь дней. Процедить состав и выбросить осадок. Пить на ночь по 40 мл. Курс лечения до четырех недель или больше, что зависит от тяжести заболевания. Боли исчезают.
- Следующее средство улучшает состояние не только суставов, но и всего организма. Три вымытые и высушенные редьки натереть на терке и залить кашицу в трехлитровой банке виноградным белым сухим вином доверху. Накрыв полиэтиленовой крышкой, оставить в столе на три недели. За это время вино должно приобрести медовый оттенок. Процедив и отжав, еще на три дня дать постоять – вино посветлеет. Пить на ночь по 50-60 мл.
- От болей в суставах хорошо помогает следующий компресс. Один стакан кефира налить в пол-литровую банку и накрошить туда ржаного хлеба до заполнения емкости. Добавить питьевую соду (чайную ложку). Затем поставить в тепло на пять-шесть часов. Далее процедить содержимое и отжать. Примочки с этим составом днем прикладывать на больные суставы, а ночью ставить компрессы. Спустя три дня человек испытывает облегчение. Полностью боли проходят через неделю.
- Если заболевания суставов обусловлены нарушениями эндокринной системы, необходимо приготовить следующий сбор:- по три части краевых цветков и корней подсолнечника, а также травы лабазника вязолистного;- по две части травы донника, травы и корней сабельника болотного.Всё в измельченном сухом виде. Перемешать. Сбор в количестве четырех столовых ложек залить холодной водой (1 л) в эмалированной посуде. Довести до кипения и две-три минуты варить на маленьком огне. Настаивать три часа в укутанном состоянии, затем процедить. Пропивать в течение дня до улучшения состояния.
В процессе лечения суставов рекомендуется в повседневной жизни соблюдать следующие правила:
- Нельзя переутомляться. Если наступила усталость, меньше ходить. Рекомендуется днем двухчасовой отдых.
- Тяжести носить до пяти килограмм.
- Стараться меньше ездить в транспорте.
- При болезнях суставов ног следить за мягкостью и плавностью поступи во время ходьбы. Не прыгать и не бегать. Спускаясь по лестнице, сначала опускаться на здоровую ногу, к которой потом приставлять больную. Аналогично при подъеме: сначала опираться на здоровую ногу, затем приставлять больную. Всегда помнить, что ударная нагрузка гораздо опаснее, чем статическая.
- Обувь должна быть мягкая и удобная.
- Спать на твердой постели, чтобы позвоночник не прогибался.
- Необходимо строгое отношение к питанию. Ограничить белковую пищу. Полностью исключить грибы, что улучшит работу печени.

Из-за чего же кости становятся хрупкими?
Помимо этого, существует множество факторов риска остеопороза — те, на которые повлиять нельзя (например, раса, пол и возраст), и те, на которые мы можем повлиять, изменив образ жизни. Например, отказаться от курения, чрезмерного употребления кофе и спиртных напитков и включить в свой рацион больше молочных продуктов, овощей и фруктов.

Факторы риска остеопении и остеопороза.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Заболевания, повышающие риск остеопороза:
Эндокринные:
- Тиротоксикоз.
- Гиперпаратиреоз.
- Синдром и болезнь Иценко-Кушинга.
- Сахарный диабет 1 типа.
- Первичная надпочечниковая недостаточность.
Желудочно — кишечные:
- Тяжелые заболевания печени (например, цирроз печени).
- Операции на желудке.
- Нарушение всасывания (например, целиакия -заболевание характеризуется непереносимостью белка злаковых – глютена).
Метаболические:
- Гемофилия.
- Амилоидоз.
- Парентеральное питание (введение питательных веществ в обход желудочно-кишечного тракта).
- Гемолитическая анемия.
- Гемохроматоз.
- Хронические заболевания почек.
Злокачественные новообразования:
- Миеломная болезнь.
- Опухоли, секретирующие ПТГ — подобный пептид.
- Лимфомы, лейкозы.
Лекарства, повышающие риск остеопороза: Глюкокортикоиды (например, преднизолон, гидрокортизон), левотироксин, противосудорожные средства, препараты лития, гепарин, цитостатики, аналоги гонадолиберина, препараты, содержащие алюминий.
Переломы при остеопорозе
Переломы при остеопорозе — низкотравматические и патологические. Такие переломы происходят при совсем незначительных травмах, при которых нормальная кость не ломается Например, человек споткнулся о порог и упал, неудачно чихнул, резко повернул корпус тела, поднял тяжелый предмет, и в итоге — перелом.
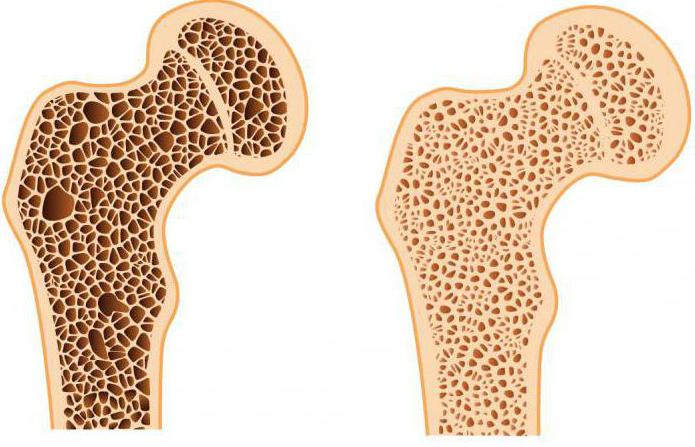
Костная ткань — динамичная структура, в которой на протяжении всей жизни человека происходят процессы образования и разрушения костной ткани. У взрослых ежегодно обновляется около 10% костной ткани. С увеличением возраста скорость разрушения костной ткани начинает преобладать над скоростью ее восстановления.
Кости взрослого человека состоят из компактного вещества, она составляет около 80% и образует плотный наружный слой кости. Остальные 20% всей костной массы представлены губчатым веществом, по структуре напоминающим пчелиные соты — это внутренний слой кости.
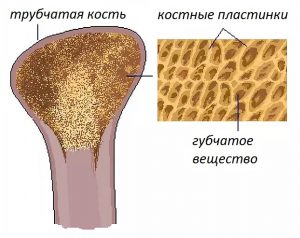
Из представленной картинки может показаться, что губчатого вещества в кости больше. Однако, это не так. Все дело в том, что за счет сетчатой структуры губчатое вещество имеет большую площадь поверхности, чем компактное.
Как процессы восстановления кости, так и скорость потери костной массы при ускоренном костном обмене в губчатом веществе происходят быстрее, чем в компактном. Это приводит к большей хрупкости тех костей, которые в основном представлены губчатым веществом (позвонки, шейка бедра, лучевая кость).
Перелом шейки бедра.
Самый тяжелый перелом, связанный с остеопорозом. Наиболее частая причина перелома — падение, но бывают и спонтанные переломы. Время лечения этого заболевания в условиях стационара дольше, чем других распространенных заболеваний — до 20-30 дней. Такие больные вынуждены соблюдать постельный режим продолжительное время, что замедляет выздоровление. У 50% больных развиваются поздние осложнения. Неутешительна статистика по смертности — 15-30 % больных умирает в течение года. Наличие двух и более предшествующих переломов ухудшает этот показатель.
Перелом позвонков.
Переломы предплечья.
Самые болезненные переломы, требующие длительного ношения гипсовой повязки в течение 4-6 недель. Частая жалоба пациентов уже после снятия гипса — боль, припухлость в месте перелома и нарушение функции руки. Самая частая причина перелома — падение на вытянутые руки.
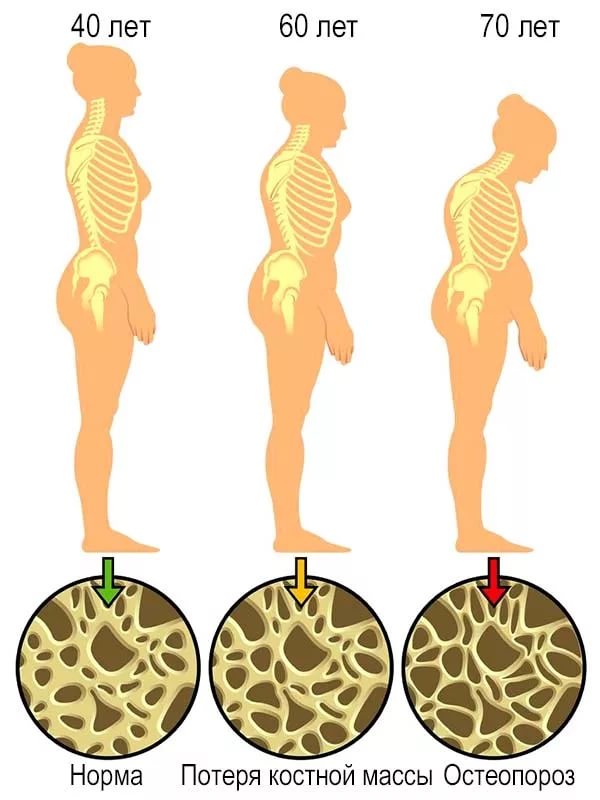
Последствия переломов, возникающих на фоне остеопороза:
Физические: боль, утомляемость, деформация костей, нетрудоспособность, нарушение функции органов, длительное ограничение активности.
Психологические: депрессия, тревожность (страх падения), снижение самооценки, ухудшение общего состояния.
Экономические: затраты на лечение в стационаре, амбулаторное лечение.
Социальные: изоляция, утрата самостоятельности, утрата привычной социальной роли.
Диагностика и симптомы остеопороза
Остеопорозу предшествует остеопения — умеренное снижение плотности костей, при котором риск переломов умеренный. Но он есть! И выше, чем у лиц, не имеющих проблем с костной системой. В любом случае, остеопороз лучше предупредить, чем его лечить. Каковы же симптомы остеопороза и остеопении? Какие анализы и исследования могут быть назначены врачом?
Жалобы и симптомы при остеопорозе:

Лабораторные исследования:
- Общий анализ крови — снижение уровня гемоглобина
- Кальций крови — повышен (+альбумин крови).
- Щелочная фосфатаза — повышена.
- Кальций мочи — повышен/снижен.
- ТТГ — повышен.
- Тестостерон (для мужчин) — снижен.
- Маркеры (показатели скорости) костного разрушения — пиридинолин, деоксипиридинолин, бета-CrossLaps, С-и N-концевой телопептид крови — повышены.
Инструментальные исследования:
- Рентгеновская денситометрия костей (эталонный метод диагностики).
- Рентгенография (малоинформативен, выявляет только тяжелый остеопороз).
- Сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине).
- Биопсия кости (при нетипичных случаях остеопороза).
- МРТ (диагностика переломов, отека костного мозга).
Специальная подготовка перед исследованием не проводится. Денситометрия — неинвазивный метод исследования и не приносит дискомфорт. Доза облучения очень низкая.
Однако, если выявлено небольшое снижение плотности костей, на основании одной денситометрии невозможно оценить прогноз дальнейшего разрушения костей и риск переломов.
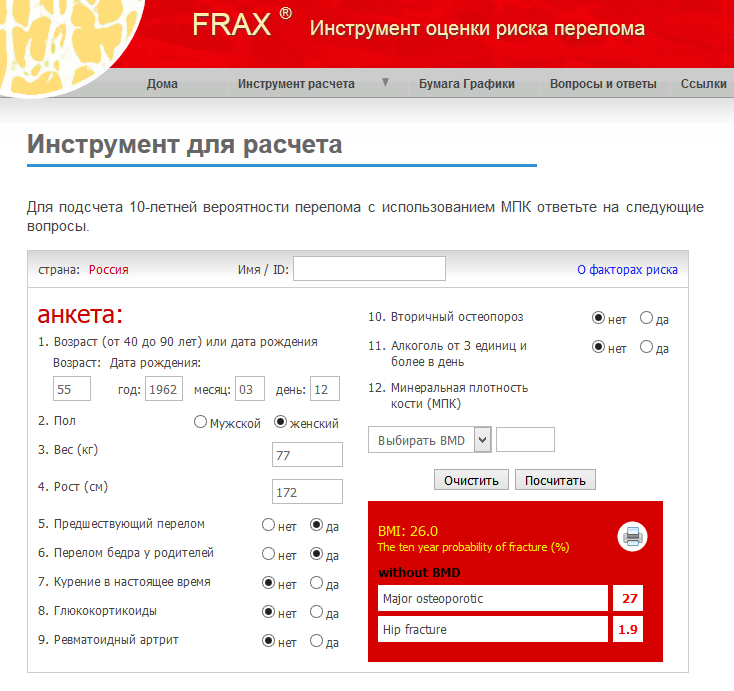
На основании полученных данных по FRAX, наличия факторов риска остеопороза, денситометрии, симптомов остеопороза и других исследований, решается вопрос о профилактике и возможном лечении в индивидуальном порядке.
- Всем женщинам 65 лет и старше, кто не получает лечение по поводу остеопороза, рекомендовано обследование костной системы в обязательном порядке! Женщинам моложе 65 лет и мужчинам— при наличии нескольких факторов риска и симптомов остеопороза.
- Если вовремя начать профилактику и лечение остеопороза, можно не только остановить дальнейшее разрушение костей, но и восстановить их, снизив при этом риск переломов более, чем на 50%!
Профилактика остеопороза
Хорошая новость — профилактика остеопороза не требует особых финансовых затрат и доступна каждому. Только нужно иметь в виду, что меры профилактики должны выполняться комплексно, и только тогда можно добиться хорошего результата. Обратим внимание на то, что профилактика должна проводиться не только в случаях, когда есть остеопения, или же костная система еще в хорошем состоянии. Если остеопороз уже есть, все рекомендации по профилактике так же должны выполняться. Лечение остеопороза заключается в профилактике + медикаментозном лечении. Но об этом чуть позже.
Доказано, что ежедневные физические упражнения и потребление кальция и витамина Д замедляют, а избыточная увлеченность алкоголем (из расчета более 30 мл чистого спирта в сутки), курение и низкая масса тела ускоряют процессы разрушения костей.
Итак, для профилактики остеопороза необходимо:
Разберем подробнее данные рекомендации.
Для женщин до менопаузы и мужчин, моложе 65 лет — 1000 мг/сут.
Для женщин после менопаузы и мужчин старше 65 лет — 1500 мг/сут.
Как оценить, сколько кальция в день мы потребляем с продуктами питания? Расчет можно провести следующим образом. В течение дня записывать все употребленные молочные и кисломолочные продукты, указывая их количество, и на основании нижеприведенной таблицы, для каждого дня недели рассчитать суточное потребление кальция.
Кефир 3.2% жирности
Йогурт 0.5% жирности
Сметана 20% жирности
Например, вы выпили стакан молока, стакан кефира, съели 200 г творога и 2 кусочка российского сыра (около 40 грамм). В сумме получаем: 121*2.5+120*2.5+120*2+35= 877 мг. К этой сумме необходимо прибавить цифру 350 — кальций, полученный из других продуктов питания. В итоге имеем 1227 мг. Для молодых женщин и мужчин такое количество кальция в день достаточно, а женщинам в менопаузе и мужчинам старше 65 лет необходимо увеличить количество кальциевых продуктов в рационе, или, если это невозможно (по причине вкусовых пристрастий, иных диетических рекомендаций и др.), дополнительно принимать кальций в таблетках. В большинстве случаев достаточно принимать одну — две таблетки в день. Однако, существуют противопоказания для терапии таблетированным кальцием (например, повышение кальция крови, гиперпаратиреоз). Поэтому прием препаратов кальция нужно согласовать с эндокринологом (ревматологом).
Содержание витамина D, МЕ/100 г
В сутки потребление витамина Д должно составлять 400-800 МЕ.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Профилактика остеопороза. Предотвращение падений
Когда вы на улице.
Когда вы дома.
- Все ковры или коврики должны иметь нескользкое основание, или прикреплены к полу.
- Дома лучше ходить в нескользящих тапочках.
- Поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение.
- За свободные провода, шнуры можно зацепиться, их необходимо убрать.
- Положите резиновый коврик на кухне рядом с плитой и раковиной.
- Освещение в помещение должно быть хорошим.
- Прорезиненный коврик в душевой также необходим.
- Резиновые подстилки на присосках в ванной помогут предотвратить падение.
- Полы в душевой должны быть сухими.
Все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение. Обсудите с врачом замену их на более безопасные аналоги.
Если есть проблемы со зрением, используйте очки/линзы.
Физическая активность как профилактика остеопороза

Силовые нагрузки для профилактики остеопороза — это гимнастика. Отметим важные моменты.
- Самое важное — регулярность.Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль, уменьшите физическое усилие, или амплитуду движения.
- Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество подходов по возможности.
- Результаты становятся ощутимы со временем, а не сразу.
- Дышите равномерно, не задерживая дыхание.
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену.
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви.
Примеры упражнений при остеопорозе:
Повседневная активность. Что нужно знать
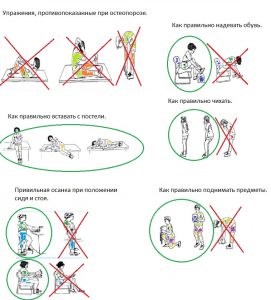
Лечение остеопороза
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление. Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию.
Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением.
Анаболические средства — строят новую кость, восстанавливая ее. При приеме таких препаратов процессы разрушения кости не замедляются, но значительно преобладают процессы восстановления костной ткани. Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности.
- Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
Это крайне важно, так как при нерегулярном приеме препаратов или кратких курсах терапии, эффект лечения сводится к нулю.
Эффект лечения остеопороза вселяет оптимизм! По данным множества исследований больших групп пациентов, через три года лечения препаратами антирезорбтивной группы частота переломов позвонков снизилась на 47%, а шейки бедра — на 51%. При лечении препаратами анаболической группы по данным контроля через 18 месяцев, риск переломов позвонков снизился на 65%, а других костей — на 53%. Неплохой результат, не правда ли?
Препараты для лечения остеопороза:
Антирезорбтивные
- Производные паратиреоидного гормона
- Стронция ранелат
- Деносумаб
Препараты кальция и вит Д.
- Кальция карбонат
- Кальция цитрат
- Эргокальциферол
- Колекальциферол
- Альфакальцидол
Приведенные выше препараты имеют разные режимы дозирования — от ежедневного употребления 1 таблетки в день до 1 внутривенной капельной инъекции в год, что очень удобно занятым людям или людям с нарушением памяти.
Скажем про контроль нашего лечения и оценке эффективности. Не чаще одного раза в год на фоне медикаментозного лечения остеопороза необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение. В первые 18-24 месяца лечения обычно наблюдается прирост костной массы, а далее — стабилизация. При этом нужно понимать, что терапия по-прежнему эффективна, так как сохраняется защитный эффект лекарства в отношении переломов. Если же на фоне лечения произошел свежий перелом, с лечащим врачом необходимо обсудить возможную коррекцию лечения.
Позаботьтесь о себе. Никогда не поздно задуматься о состоянии костей. Остеопороз может привести к тяжелым последствиям, которые будет сложно изменить. Может поменяться ваша социальная роль, сильно пострадать самочувствие и жизненный настрой. Если вы вовремя начнете профилактику и лечение остеопороза, приостановится дальнейшее разрушение костей, они восстановятся, при этом риск переломов снизится более, чем на 50%!
И не забывайте, успех лечения остеопороза — в регулярности и длительности лечения и профилактики. Соблюдая меры профилактики и строго выполняя рекомендации врача по лечению, вы восстановите кости, предупредите возможные переломы, уменьшится хроническая боль в спине. Физические упражнения укрепят кости, суставы, мышцы, сердечно-сосудистую систему, и вы станете более активными.
Читайте также:


