Как лечат дисбактериоз на западе
Содержание статьи




- Что такое дисбактериоз и как его победить
- Как лечить бактериоз
- Что такое дисбактериоз
Что такое дисбактериоз?
В нашем кишечнике живет множество бактерий. Это полезные для нас микроорганизмы, они принимают участие в метаболических, иммунных и других процессах. При дисбактериозе состав микрофлоры нарушается. Вредные бактерии размножаются сверх меры, а полезные чахнут и уменьшают свою популяцию. Зачем нужны полезные микробы? Они делают следующее:
- синтезируют аминокислоты;
- метаболизируют мочевую кислоту, желчные и жирные кислоты;
- образуют витамины;
- улучшают пищеварение;
- обеспечивают защиту от кишечных инфекций;
- улучшают газообмен в кишечнике;
- стимулируют восстановление поврежденной слизистой.

Есть ли реальные способы проверить состояние бактерий в кишечнике?
Существуют методы диагностики, использующиеся для оценки биоценоза кишечника.
- Копрограмма. Оценивается внешний вид и другие характеристики кала. Определяется его химический состав. Проводится микроскопическое исследование. Исследование позволяет выявить нарушения в работе желудочно-кишечного тракта.
- Посев кала. Его помещают в среду, оптимальную для роста микробов. Затем наблюдают за ростом колоний. Смотрят, что выросло и в каком количестве.
При необходимости получения более точных данных может быть проведена эндоскопия. В задний проход засовывают длинную трубку, чтобы получить материал для посева из вышележащих отделов тонкой или толстой кишки.
Как лечить? Восстанавливается ли микрофлора?
Отношение к дисбактериозу на Западе
Как видно, с точки зрения российской гастроэнтерологии, дисбактериоз – это клиническое состояние. Оно имеет определенные симптомы, диагностируется лабораторными методами. Существуют препараты и схемы лечения. Их применение позволяет добиться выздоровления у большинства пациентов. Но на Западе этой точки зрения не придерживаются. Там дисбактериоз – понятие не клиническое, а теоретическое. Западные врачи признают, что нарушения микрофлоры бывают. Они время от времени случаются у всех людей под влиянием особенностей питания или приема препаратов. Но при этом дисбактериоз:
- не является болезнью, а только последствием болезни;
- не имеет собственных специальных симптомов;
- не подлежит лечению, если вылечена причина.
Лечат не дисбактериоз, а основное заболевание или состояние, которое его провоцирует. После этого микрофлора кишечника обычно нормализуется сама по себе. Посев содержимого кишечника на дисбактериоз на Западе не проводится, и вот почему:
- нет общего понятия нормы – у всех людей разный состав микрофлоры кишечника;
- нестабильность результатов – выполнив посев в разные дни, мы получаем совершенно разные результаты.
Реальная помощь или псевдолечение?
Дисбактериоз в нашей стране стал поводом для псевдолечения. В нём коммерчески заинтересованы производители биологических добавок, которые не проходят через исследования и длительные процедуры регистрации. Не заинтересован и сам пациент, и врач, но они вместе ничего не могут с этим сделать, так как большинство средств массовой информации подают дисбактериоз, как реальное заболевание, подлежащее целенаправленному лечению.
Микрофлора
Ребенок до родов стерилен. Уже в процессе рождения и первых дней жизни на коже, в верхних дыхательных путях, на слизистой рта, в желудке и кишечнике появляются первые микроорганизмы естественной флоры человека. Перечислить их сложно, более 400 видов различных бактерий, грибов, простейших. Теперь они будут сопровождать человека по всей его жизни, защищать его от патогенных микроорганизмов, стимулировать иммунную систему, переваривать пищу, синтезировать витамины и выполнять множество других полезных функций. А количество этих микробов легче посчитать в килограммах, чем в абсолютных цифрах. Такую форму взаимовыгодных отношений разных организмов в природе называют симбиоз (греч. συμ — совместно и βίος — жизнь)

Дисбактериоз
Количество и соотношение микроорганизмов естественной флоры человека формируются первые 4-5 лет. Затем они могут незначительно изменяться в зависимости от питания, образа жизни, наличия заболеваний, использования лекарств. Каждый вид наших микробов занимает свою нишу в организме человека, который они воспринимают как удобную коммунальную квартиру, которая их еще и кормит. Взамен человек получает микробиологическую защиту, витамины и здоровье.
Но что происходит, когда баланс микрофлоры нарушается? Возникает дисбактериоз — патологическое состояние, которого нет в МКБ-10 и которое запрещено называть болезнью.
- Воздействие на организм лекарств. Антибиотики, иммунодепрессанты, некоторые гормоны.
- Нарушения питания. Избыточное питание, анорексия, нарушение соотношения в пище белков, жиров, углеводов. Дефицит клетчатки.
- Острые отравления, воздействие радиации и др.
- Функциональные, воспалительные или инфекционные заболевания органов пищеварения
- Онкологические заболевания
- Длительные инфекции и паразитарные инвазии
- Аллергические заболевания
- Иммунодефицитные состояния
Дисбактериоз у грудных детей, а следом молочница развивается гораздо чаще и легче, чем у взрослых. Логично, потому что микрофлора еще не сформирована, а иммунная система пока не набрала силу. Именно поэтому борьба с молочницей начинается с лечения дисбактериоза у грудных детей.
Дисбактериоз кожи. Излюбленная локализация — складки кожи, межпальцевые на ногах, паховые, подмышечные и др. Именно здесь создаются условия избыточной влажности, изменения солевого и кислотного баланса, при которых естественная флора вытесняется патогенной. В результате развиваются грибковые, инфекционные и аллергические заболевания кожи: микозы, дерматиты, экзема.
Вагинальный дисбактериоз также возникает при длительном использовании антибиотиков и местных антибактериальных средств. Баланс флоры влагалища нарушается, и развивается кандидоз. Гормональные нарушения или прием гормональных контрацептивов всемерно способствуют развитию влагалищного дисбактериоза и молочницы. Телереклама просто разрывается от препаратов для лечения молочницы, но мы понимаем, что оно будет эффективным только после лечения вагинального дисбактериоза.
Наиболее ярко проявляет себя кишечный дисбактериоз. Изменение микрофлоры кишечника приводят не только к кандидозу или подобным состояниям, но и нарушает процесс окончательного переваривания и усвоения питательных веществ, воды, солей и витаминов. В результате этого развивается диарея, обезвоживание и воспалительные процессы в кишечнике. Дисбактериоз желудка приводит к гастритам и язвенной болезни. Немаловажную роль здесь играет известный Хеликобактер Пилори.

Дисбактериоз тонкого кишечника проявляется Синдромом избыточного бактериального роста в тонком кишечнике (SIBO) с развитием хронического энтерита.
Признаки дисбактериоза в толстом кишечнике или синдрома раздраженной кишки заключаются в развитии язвенного колита, болезни Крона, образовании дивертикулов, а нередко и опухолевых заболеваний. Больные жалуются на боль в животе, чередование запоров и поносов, избыточное образование газов, примесь слизи или крови в испражнениях. Нередко выявляется анемия и гиповитаминозы.
А отсутствие единой лабораторной методики в диагностике дисбактериоза приводит к противоречию с принципами доказательной медицины: стандартизация лабораторной и клинической диагностики, экспериментальная воспроизводимость исследований, четкие критерии качественной оценки результатов.
В отсутствие лабораторных критериев диагноз (ой! состояние!) дисбактериоз можно заподозрить в первую очередь клинически, по характерным жалобам, анамнезу и совокупности других признаков.
В первую очередь нужно устранить или ослабить причину дисбактериоза.
- Исключение бесконтрольного приема антибиотиков. Соблюдение дозировки и сроков их приема.
- Лечение основного заболевания, приводящего к развитию дисбактериоза
- Диетотерапия. Полноценное регулярное питание со сбалансированным содержанием белков, жиров и углеводов. Употребление в пищу продуктов, с высоким содержанием клетчатки (пищевых волокон)
- Применение специальных антибактериальных средств при III и IV степени дисбактериоза
- Применение пробиотиков — лекарственных препаратов, содержащих живые микроорганизмы естественной флоры человека.
Заключение
- Хронические заболевания желудочно-кишечного тракта со вздутием живота, метеоризмом, диареей или запорами.
- Возникновение молочницы (кандидоза)
- Частые инфекционные (гнойничковые) или воспалительные заболевания кожи.
- Длительный прием антибиотиков
- Лечение основного заболевания.
- Применение при антибиотикотерапии противогрибковых препаратов.
- Полноценное разнообразное питание с включением кисломолочных продуктов и продуктов с высоким содержанием клетчатки.
- Применение с профилактической и лечебной целью пробиотиков, содержащих живые микрокультуры бифидобактерий и лактобактерий.
- При упорном затяжном дисбактериозе обращение к врачу.


В своей предыдущей заметке я затронул тему микрофлоры кишечника. В России она звучит особенно громко, поскольку на ней продолжают спекулировать не только производители кисломолочных продуктов и пробиотических препаратов, но и практикующие врачи. Практически неистребимым остается излюбленный российский диагноз-миф "дисбактериоз" (по последней моде "дисбиоз").
Нигде в развитых странах такого заболевания просто не существует. Не желают им страдать и от него лечиться ни буржуины, ни собратья из стран победнее. Нет такой хворобы и в международной классификации болезней (МКБ-10), в соответствии с которой должны выставляться диагнозы в России. Не упоминается "дисбактериоз" и в нормативном документе МЗ РФ "Стандарты (протоколы) диагностики и лечения болезней органов пищеварения", которым должны руководствоваться все наши врачи.
Тем не менее, как дань дремучим совковым традициям, "дисбактериоз" продолжает слетать с языка многих практикующих врачей, особенно педиатров. По-прежнему стандарты медосмотров малышей включают тестирование кала на "дисбактериоз". При этом давно известно, что искать корреляцию между составом флоры в кале и реальным ее соотношением в криптах кишечника - все равно, что гадать на кофейной гуще. Во-первых, основу кишечной флоры составляют бактероиды, которые не растут на питательных средах. Во-вторых, соотношение бактерий на выходе имеет очень мало общего с тем, что живет в кишке. В-третьих, все то время, пока вы собираете и несете ваши бесценные фекалии в лабораторию, жизнь в них не прекращается, и уже через несколько часов вся флора и фауна кала радикально видоизменяется. А потому все заключения о "преобладании патогенной флоры над нормальной" в таком анализе попросту смехотворны.
В общем, всем нам надо понимать, что такого самостоятельного заболевания, как дисбактериоз, в природе нет.
Существуют лишь ряд временных состояний организма (те же вирусные диареи или длительная антибиотикотерапия), которые могут привести к временному же дисбалансу нормальной флоры. При этом дисбаланс этот, как правило, не качественный, а количественный. В пример могу привести чрезмерный рост бактерии Clostridium difficile с развитием псевдомембранозного колита на фоне длительной терапии антибиотками.
Чаще же всего дискомфорт в животе обусловлен не мифическими заболеваниями, а совершенно реальным бунтом организма против всякой колы и прочей мак-дряни. Если вашего ребенка в животе не прекращается “шум и гам”, в первую очередь посмотрите, что он у вас ест.
У взрослых под "дисбактериозом" нередко скрываются синдром раздраженного кишечника, синдром избыточного бактериального роста в тонкой кишке, лактазная недостаточность, а также другие невыявленные состояния, при которых нарушается баланс кишечной флоры. Эти расстройства надо лечить, воздействуя на причину такого дисбаланса, а не сам дисбаланс, который является лишь следствием.
На теме дисбактериоза активно паразитируют различные производители кисломолочных продуктов питания, пробиотиков (препаратов с живыми бактериальными культурами) и пребиотиков (веществ, не перевариваемых человеком, но являющихся пищей для ряда бактерий).
Как я уже объяснил в колонке о кишечной флоре, бактерии пробиотиков могут становиться лишь транзитными колонистами, тогда как цель всех лечебных мероприятий заключается в восстановлении баланса СОБСТВЕННОЙ микрофлоры.
В ряду многочисленных препаратов для коррекции дисбактериоза хочу выделить особо абсурдный класс лекарств - бактериофаги. Бактериофаги - это такие вирусы, которые поражают бактерий. Когда-то ученые предложили использовать их против стафилококков, кишечных палочек и других возбудителей диарей. Однако исследования показали, что бактериофаги полностью разрушаются в желудке, и от таких препаратов во всем мире давно уже отказались. Точнее, во всем мире, кроме России - у нас эти псевдолекарства популярны и по сей день, и особенно хорошо неэффективные препараты лечат несуществующие дисбактериозы.
Если ваш врач уверенно заявляет, что ваша микрофлора разбалансирована, и вы вовсю уже "страдаете дисбактериозом", не паникуйте! Попытайтесь отыскать грамотного специалиста, который не станет жонглировать несуществующими диагнозами и назначать фуфломицины, а займется общепринятой диагностикой, которая позволит отличить инфекционную или органическую патологию кишечного тракта от физиологических и психосоматических расстройств. И не спешите разоряться в аптеках! Лучше сэкономьте деньги на полноценное питание себе и вашим детям, "подкормите" микрофлору естественным образом - здоровой пищей. Растительные волокна овощей, фруктов и зерновых - лучшая поддержка для

Дисбактериоз традиционно любим отечественными врачами. Хотя в Международной классификации болезней он отсутствует. С дисбиозом не воюют ни на Западе, ни на Востоке. Но с национальными мифами расставаться трудно! А порой ещё и невыгодно. Особенно невыгодно это фармкомпаниям, в том числе и зарубежным, подогревающим российские страсти по кишечной микрофлоре навязчивой рекламой. А что рекламируют? Конечно! Лекарства от дисбактериоза – несуществующей болезни. Точнее, псевдолекарства.
Дисбактериоз… почти как жизнь на Марсе
Есть дисбактериоз кишечника, нет дисбактериоза… Не будем гадать, обратимся к фактам.
- Общее количество и соотношение различных групп микроорганизмов в кишечнике разных людей не одинаково. Оно зависит от образа жизни, рациона, гигиены, состояния здоровья. И единых норм содержания тех или иных бактерий в человеческом кишечнике нет – хотя бы потому, что серьёзных исследований на этот счёт не проводилось. Установление подобных норм абсурдно, как введение норм относительно цвета глаз или волос. Просто наша микрофлора индивидуальна и неповторима. А также изменчива под воздействием множества факторов. И это абсолютно нормально.
- Анализы на дисбактериоз не несут достоверной информации о кишечной микрофлоре. Постановка данного диагноза по копрограмме – невозможна. По содержанию микроорганизмов в кале нельзя судить о микробных колониях на стенках кишечника. Многие анаэробные бактерии на воздухе либо гибнут, либо перестают размножаться. Аэробная же флора и фауна продолжает более чем активную жизнь, сильно искажая за пару часов первоначальную картину в анализируемом материале. И как можно говорить о дисбалансе кишечной микрофлоры на основе кардинально иного, чем в кишечнике, биоценоза фекалий?
Так что же подразумевается под дисбактериозом? Поводом для назначения анализа на дисбактериоз служат жалобы на повышенное газообразование, нарушения стула, плохой аппетит, слабость и боль в животе. Затем на основе недостоверного анализа врач делает вывод о преобладании патогенной флоры над здоровой. И пациента начинают лечить. От чего? По сути – от набора симптомов, за которыми может скрываться масса реальных заболеваний.
За сомнительным диагнозом дисбактериоз могут стоять:
Но у нас упорно лечат мифический дисбактериоз, причём псевдолекарствами.
Лекарства от дисбактериоза – пустышки! Как помочь кишечнику?
Пальму первенства в ряду лекарств от дисбактериоза держат пробиотики. Это препараты, содержащие живые микроорганизмы (лактобациллы, бифидобактерии и др.), якобы восстанавливающие нормальную флору. Однако, по данным Кокрейновского метаанализа 2015 года, их эффективность чуть выше плацебо. И это при очень низком уровне доказательности рассмотренных в обзоре научных работ. Главная проблема пробиотиков в том, что чужеродные штаммы не приживаются в кишечнике, проходя транзитом. Хуже того, у людей с ослабленным иммунитетом они могут вызвать сепсис.
Также от дисбиоза назначают бактериофаги – вирусы, вызывающие гибель патогенных бактерий. Однако до кишечника они фактически не доходят, перевариваясь в желудке. В схему лечения включаются и энтеросорбенты (уголь, полисорб и др.). Но вместе с патогенной микрофлорой и токсинами они адсорбируют и ферменты, витамины, минеральные и другие необходимые нам вещества. А это может привести к ещё большей разбалансировке организма.
Итак, вместо того, чтобы лечить дисбактериоз неработающими лекарствами, стоит тщательнее подойти к диагностике. И терапевтические усилия должны быть направлены на первопричину дискомфорта в ЖКТ. Если же речь идёт о функциональных сбоях в его работе, то необходимо сбалансировать рацион и ввести в него больше продуктов, богатых пребиотиками.
Пребиотики – вещества, служащие питательной средой для полезной микрофлоры. Это различные сахариды: лактулоза, инулин и другие соединения, которые мы получаем с молокопродуктами, крупами, бобовыми, луком, чесноком и другой растительной пищей. Некоторые лекарственные растения очень богаты пребиотиками. Так, девясил содержит до 44 % инулина, благодаря чему эта трава:
- служит отличным субстратом для подкормки полезной кишечной флоры;
- помогает наладить перистальтику кишечника;
- нейтрализует токсины.
Девясил полезен и как средство борьбы с воспалением в пищеварительном тракте. Его фитонциды обладают бактерицидным действием. Также это растение помогает бороться с закислением ЖКТ, а ощелачивание способствует гибели болезнетворных грибков, вирусов и бактерий. Растительные горечи девясила губительны для многих паразитов, в том числе аскарид. Особенно ценен девясил своим горьким веществом геленином, стимулирующим пищеварительные процессы в желудке, моторику в кишечнике, а также образование и выведение желчи.
Девясил – настоящий природный биокомплекс, благотворно влияющий на все звенья пищеварения. И сегодня есть технология, позволяющая сохранить всё богатство его биоактивных компонентов. Это криогенная обработка цельного лекарственного растения. В отличие от экстрагирования, заваривания и настаивания, она исключает разрушительное для многих веществ воздействие химических экстрагентов и высокой температуры на растение. Добавление к криопорошку витаминов-антиоксидантов Е и С делает такое натуральное таблетированное средство для ЖКТ более эффективным.
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
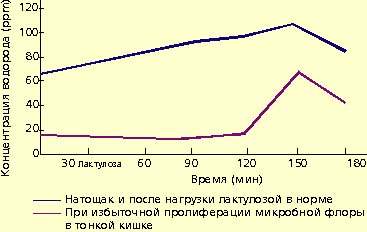 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
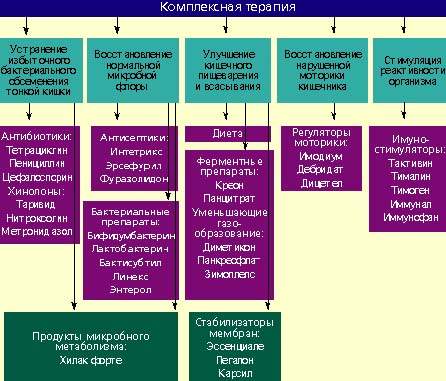 |
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Читайте также:


