Как лечить дистрофию костей
Остеопороз – заболевание, при котором происходит разрушение структуры (дистрофия) кости. Истончение костей в области стоп – довольно частое явление. Это объясняется тем, что стопы испытывают большую нагрузку. Отсутствие лечения чревато получением инвалидности и утратой работоспособности.
На начальных этапах заболевания происходят изменения не во всех костях стопы —, страдают отдельные участки. Такое состояние называют пятнистым остеопорозом костей стопы. Если его не лечить, он грозит необратимыми последствиями. Остеопороз стопы представляет серьезную угрозу и влечет за собой смену привычного образа жизни.
Причины появления
Остеопорозу костей стопы наиболее подвержены люди преклонного возраста. Со временем все процессы в организме замедляются, кости получают меньше питательных веществ.
Результат – ослабление костей, их хрупкость и пористость. Довольно часто патология встречается у женщин, в организме которых произошла перестройка гормонального фона (период менопаузы, а также беременность или менструация).
Выделяют несколько состояний, способных спровоцировать остеопороз:
- лишний вес или его недобор,
- гормональные нарушения,
- наследственность,
- нерегулярный менструальный цикл,
- чрезмерное употребление напитков, содержащих кофеин,
- низкий уровень физической активности, малоподвижный образ жизни,
- бесконтрольный прием сильнодействующих медикаментов,
- недостаточная концентрация витамина D и кальция в организме,
- неправильное питание,
- вредные привычки.
На протяжении жизни в костях человека происходят строительные и разрушительные процессы. За них отвечают остеобласты и остеокласты. Остеокласты обладают способностью разрушать костную ткань, а остеобласты ее восстанавливают.
В молодом возрасте остеобласты преобладают над остеокластами, процесс строительства и формирования костей происходит гораздо быстрее их разрушения. Пик активности остеобластов приходится на 16-летний возраст.
В 30-35 лет скорость процессов уравновешивается, остеобласты становятся менее активными. С возрастом они продолжают утрачивать свои способности. В пожилом возрасте они практически теряют свою активность, процессы разрушения костей происходят намного быстрее, чем их восстановление.
Определенные факторы способны активизировать работу остеокластов. В таких ситуациях разрушительные процессы в костной ткани начинают ускоряться до наступления преклонного возраста. Остеобласты не успевают полноценно восстановить структуру кости, в них запускаются дистрофические процессы. Все это приводит к появлению остеопороза костей.
Узнайте, какие препараты кальция лучше при остеопорозе.
Как лечить остеопороз тазобедренного сустава?
Виды патологии
В зависимости от природы образования патологии различают несколько типов остеопороза голеностопного сустава:
- Постклимактерический. Диагностируется у женщин с измененным соотношением гормонов в организме. Зачастую это состояние наблюдается в период менопаузы.
- Кортикостероидная дистрофия. Появляется у пациентов, бессистемно принимающих кортикостероидные препараты. Они провоцируют изменения в костной структуре.
- Старческий. Диагностируется у пожилых людей (старше 65 лет). В этом возрасте происходит естественное изменение структур костной и хрящевой тканей. Внешние неблагоприятные воздействия могут только усугубить ситуацию.
- Местная дистрофия ткани. Характеризуется поражением отдельных участков опорно-двигательного аппарата.
- Вторичный. Патология становится результатом других тяжелых заболеваний, таких, как онкология, сахарный диабет, гепатит.
По тяжести остеопороз ноги делят на 4 стадии. Первые из них считаются легкими и легко поддаются лечению, 3 и 4 степени – тяжелые формы патологии, которые доставляют пациенту страдания. При развитии 4 стадии остеопороза больному присваивают группу инвалидности.
Симптомы
Остеопороз нижних конечностей характеризуется бессимптомным течением. Зачастую его обнаруживают при переломе стопы. Проявление патологии схоже с течением других заболеваний суставов.
Важно: Сам по себе перелом не может свидетельствовать о наличии изменений в костной ткани. Он может быть вызван неудачным падением или сильным ударом. Если перелом случился без особых на то причин, врач должен назначить дополнительные обследования.
Несмотря на отсутствие симптомов, указывающих на развитие остеопороза, есть признаки, по которым можно судить о наличии патологии:
- боль и ломота в костях при перемене погоды,
- ломкость волос и ногтей,
- стремительное разрушение зубов,
- сильная боль в конечности при физических нагрузках,
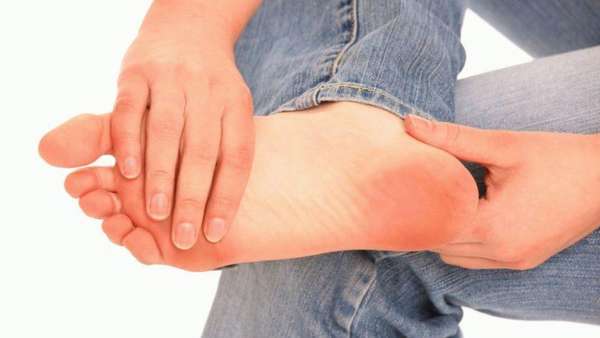
- припухлость и покраснение ступни,
- судороги,
- частые переломы без особых на то причин (прыжок с высоты до 50 см, поднятие тяжести, бег),
- изменение походки из-за появлений дискомфорта в процессе ходьбы.
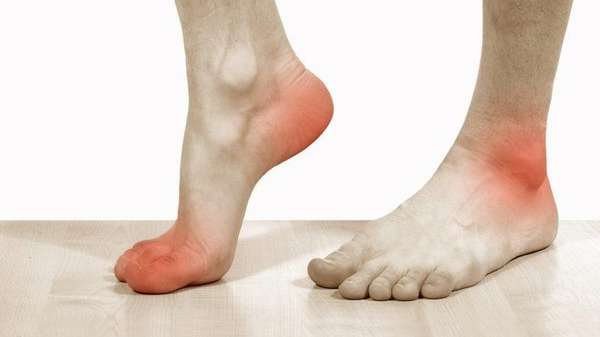
Одним из первых признаков остеопороза может выступать ощущение тяжести в конечности, как от усталости.
Справка: Если игнорировать первые признаки остеопороза стопы и не заниматься его лечением, он может прогрессировать и поражать другие места скелета. Чаще всего наблюдаются нарушения в костях верхних и нижних конечностей, позвоночнике и тазобедренных суставах.
Диагностика
Для постановки точного диагноза недостаточно опираться только на имеющиеся симптомы. Остеопороз легко спутать с другими суставными заболеваниями в силу схожести проявлений. После осмотра пациента и изучения его жалоб доктор может назначить следующие исследования:
- биохимический анализ крови,
- КТ и МРТ,
- рентген пораженной конечности,
- денситометрия.
Рентгенография не всегда дает точные результаты. На снимке не заметны изменения при малой потере костной массы. Денситометрия направлена на качественное и количественное изучение костной ткани. Это исследование позволяет определить концентрацию минеральных солей в костях и их плотность. Процедура направлена на выявление:
- расположения наиболее истонченных участков на кости,
- возможностей переломов,
- процентного количества потерянной массы кости,
- результативности лечения определенными медикаментами.
Помогают ли бисфосфонаты для лечения остеопороза?
Лечение
Довольно часто возникает вопрос, излечим ли остеопороз стопы? Здесь все зависит от времени выявления патологии и тяжести ее течения. На ранних стадиях можно существенно замедлить развитие болезни.
Терапия обычно направлена на устранение симптомов и облегчение состояния пациента, а также обогащение организма кальцием и укрепление костного аппарата. Для лечения остеопороза применяется целый комплекс мероприятий, направленных на утолщение, укрепление и повышение выносливости пораженных участков.

Также очень часто задают вопрос, можно ли вылечить остеопороз позвоночника? К сожалению, полностью излечиться от заболевания нельзя.
Не существует единого препарата для лечения остеопороза стопы. Каждому пациенту индивидуально назначается лекарственное средство. При этом врач опирается на наличие противопоказаний и течение патологии. Чаще всего терапию заболевания проводят группой препаратов:
- Препараты кальция. Рекомендуется их применение совместно с витамином D. Самые популярные представители этой группы средств – «,Кальцемин Адванс», и «,Остеогенон»,.
- Бисфосфонаты. Эта группа препаратов замедляет процесс утраты массы костей. К ним относятся «,Золедронат»,, «,Бондронат», и алендроновая кислота.
- Гормональная терапия. В зависимости от потребностей пациента могут быть рекомендованы к применению препараты эстрогена (женский гормон, который назначают представительницам слабого пола в период климакса) и кальцитонина (этот гормон препятствует истончению костей и вымыванию кальция из них).
Совет: Не стоит начинать принимать какой-либо препарат без предварительного согласования с врачом.
Важно понимать, что лечение остеопороза – кропотливая работа. Не удастся добиться положительных результатов без корректировки рациона питания. Больным показан полный отказ от продуктов, способствующих усиленному вымыванию из организма кальция. К ним относятся:
- кофе,
- газированные и алкогольные напитки,
- жирная пища,
- кондитерские изделия,
- копченые продукты.
Пациентам рекомендуется включить в рацион большое количество зеленых овощей, молочных продуктов, рыбы, яиц и морепродуктов. Полезно употреблять в пищу крупы и бобовые.
В процессе лечения остеопороза показаны регулярные занятия физкультурой. Комплекс необходимых упражнений должен быть составлен специалистом. В него могут входить следующие упражнения:
- встать на четвереньки, опереться в пол ладонями. Спину выпрямить. Поднимать верхнюю конечность вверх, при этом смотреть на пальцы рук, тянуть тело по направлению к руке. Повторить упражнение с другой рукой. Количество подходов – по 10 раз для каждой руки,
- стоя на четвереньках, смотреть вперед перед собой. Поочередно поднимать вверх вытянутую ногу,
- подъем с полной стопы на носочки и ходьба на пятках благотворно влияют на общее состояние ступней.
Как лечить остеопороз коленного сустава?
Узнайте, что такое диффузный остеопороз.
Важно при выполнении упражнений прислушиваться к своему организму. Если физическая нагрузка причиняет боль, нужно проконсультироваться с врачом по поводу смены комплекса упражнений.
Концентрацию кальция в организме можно повысить средствами народной медицины:
- Скорлупа яиц богата кальцием. Необходимо подсушить ее на сухой сковороде и измельчить до порошкообразного состояния. Рекомендуется принимать по ½ ч.л. в день, запивая водой. Разрешено в 1 стакане воды смешать немного меда и 1 ч.л. яичной скорлупы и выпивать эту смесь в течение дня.
- Ромашку аптечную, зверобой, пикульник и окопник измельчить и смешать, соблюдая пропорции 1:1. Получившуюся смесь в количестве 1 ст.л. залить 1 стаканом кипятка и прогреть на водяной бане в течение получаса. Принимать отвар 3 раза в день за 30 минут до еды.
- 1 ст.л. окопника залить 1 стаканом кипятка, накрыть крышкой и дать настояться в течение 30 минут. Добавить в настой несколько капель «,Димексида»,. Делать компресс из получившегося настоя. Для этого смочить в нем ткань и приложить ее к стопе.
Важно: Средства народной медицины не могут использоваться в качестве самостоятельного лечения. Они могут применяться лишь как вспомогательная терапия. Перед началом использования любого народного рецепта нужно проконсультироваться со специалистом.
Меры профилактики
Для предотвращения возникновения остеопороза нужно как можно раньше начать заботиться о здоровье костей. Для этого нужно правильно питаться: употреблять достаточное количество продуктов, обогащенных кальцием и витаминами.
Регулярные физические нагрузки также способствуют укреплению опорно-двигательного аппарата. Благоприятное воздействие на ступни оказывают бег, пешая ходьба или плавание. Рекомендован отказ от вредных привычек.
Заключение
Часто у людей возникает вопрос: лечится или нет остеопороз. Полностью победить болезнь невозможно. Однако грамотно назначенное лечение способно остановить начавшийся процесс разрушения костей и укрепить их. При соблюдении всех рекомендаций врача можно сохранить качество жизни на долгое время.
Почему возникает атрофия и что с этим делать
В наши дни основная масса пациентов считает, что для сохранения красивой улыбки будет достаточно лишь лечения кариеса и профилактики болезней десен. Но профессионалы советуют не забывать и о лечении после экстракции, ведь после утери зубов развивается атрофия костной ткани. Отказ от своевременного протезирования в 95% случаев влечет за собой хирургическое вмешательство и длительное восстановление. В нашей статье мы расскажем все об атрофии кости челюсти, и о том, как сейчас лечат это заболевание.
Причины возникновения атрофии кости челюсти
Именно в центральном отделе находятся кровеносные сосуды. Как только корень зуба извлекается, в кости остается пустое пространство. Если ничего не делать, то это место займут клетки десны, т.к. они растут в сотни раз быстрее, чем восстанавливаются клетки челюстной кости. Но даже если и подсадить искусственный материал или поставить защитную мембрану, кость все равно будет потихоньку сокращаться в объеме – этот процесс и называется атрофией. Точнее, не сам процесс, а его последствие.
Стоматологи выделяют несколько причин, по которым происходит сокращение челюстной ткани:
- экстракция зубов (удаление): главный фактор, провоцирующий убыль кости. О нем речь шла в предыдущем разделе. Фактически, все остальные причины ведут в любом случае именно к этому – потере зубов, что и приводит к атрофическим процессам,
- болезни десен и костей: пародонтит, пародонтоз, кисты, новообразования и гранулемы. Опухоли и воспаления ведут к деструкции или замещению костных тканей,
- многолетнее использование съемных протезов и мостов: к сожалению эти популярные и доступные методы протезирования не дают необходимой нагрузки на кость челюсти, ведь они восстанавливают только верхушки, но не корни,
- проблемы с обменом веществ: гормональные сбои, диабет, пожилой возраст могут оказывать негативное воздействие на питание тканей всей полости рта и костного аппарата.
- синус-лифтинг на верхней челюсти: близкое расположение пазух носа к челюсти вынуждает использовать этот метод при вертикальной атрофии. Инструментально делается выемка в альвеолярном отростке. Затем врач немного подталкивает вверх дно слизистой оболочки. В получившееся пространство помещается костный материал, десна ушивается,
- расщепление альвеолярного отростка: иногда из-за экстракции зуба или ортодонтического лечения ширина альвеолярного отростка уменьшается на столько, что не позволяет провести имплантацию. В этом случае через расщепленный отросток в губчатое вещество вводится материал, способствующий утолщению челюсти,
- подсадка костных блоков: хирург отделяет от здоровой части челюсти кусочек необходимого размера и вживляет в атрофированный. На десну накладываются швы. Имплантация возможна через 3-4 месяца. В качестве донора в основном используются участки, где есть зубы мудрости,
- подсадка синтетической кости: используется синтетические костные гранулы и клетки, полученные из крови пациента. Такой материал отлично приживается.
Такое заболевание образуется по вторичными причинам. Первичная дистрофия костей начинается еще в детском возрасте.
Первой причиной считается выпадение зубов. Она может быть толчком для начала атрофических процессов, или быть ее результатом. Биологически атрофия выглядит следующим образом – при отсутствии зуба его соседи теряют опору и начинают смещаться в пустое место. Это существенно увеличивает давление на альвеолу того зуба, который отсутствует. В результате разрушительные процессы начинают подавлять регенерацию.
Второй причиной является инволюция челюстей. В результате потери зубов с возрастом пластинки костей альвеол истончаются и исчезают. Кости из-за отсутствия стабильного внешнего давления замедляют функционирование остеобластов. А остеокласты наоборот активизируются. В результате с возрастом существенно понижается кровоснабжение ткани кости. И это оказывает негативное влияние на метаболизм ее клеток.
Третья причина заключается в системных патологиях. Тут большое значение отводится заболеваниям паращитовидных и щитовидных желез, ослаблению функции яичников. Все эти заболевания понижают в костях содержание гидроксиапатита. А это плохо сказывается на их прочностных характеристиках. Таким образом, для хорошего функционирования костей нужно чтобы регенерация преобладала над разрушением. Также причиной могут выступить хронические воспаления в костной ткани.
Четвертая причина состоит из давления зубного протеза. Здесь механический фактор играет главную роль. Однако, не все пациенты, которые долго носят зубные протезы, имеют рентгенологические доказательства снижения костной массы. Поэтому не все специалисты относят этот фактор к причинам атрофии.
Виды остеопороза
Виды остеопороза бывают такими:
- Постклимактерический остеопороз ног развивается из-за недостатка выработки женских половых гормонов в период менопаузы.
- Остеопороз старческий связан с износом и старением организма в целом. Снижение прочности скелета и его массы происходит после 65-ти лет.
- Кортикостероидная дистрофия кости возникает в результате длительного применения гормонов (глюкокортикоидов).
- Местный остеопороз – характеризуется наличием заболевания только в определенной области.
- Вторичный остеопороз развивается как осложнение сахарного диабета, при онкологических патологиях, хронических почечных заболеваниях, болезнях легких, гипотиреозе, гипертиреозе, гиперпаратиреозе, при болезни Бехтерева, при недостатке кальция, болезни Крона, хроническом гепатите, ревматоидном артрите, длительном употреблении препаратов алюминия.
Остеопороз может быть 1, 2, 3 и 4 степени. Первые две степени считаются более легкими и зачастую остаются незамеченными. Симптомы остеопороза в этих случаях затруднены даже при ренгенографии. Следующие две степени признаны тяжелыми. При наличии степени 4-й больному назначают инвалидность.
Степени атрофии костной ткани
В силу многих причин можно потерять один или несколько зубов. Атрофирование наступает практически сразу после экстракции и достигает своего пика всего лишь через 12 месяцев.
Что может случиться из-за потери челюстной кости, как в принципе, так и при ношении съемных протезов или зубных мостов:
- проседание съемного протеза: подобная система не нагружает челюсть, т.е. процесс атрофии кости появляется в том же виде, как если бы протеза и вовсе не было. Именно поэтому такие аппараты нужно часто корректировать – они попросту плохо фиксируются на деснах, ведь контур альвеолярного гребня меняется. Аналогично и с мостовидным протезом – но под ним просто образуется щель, в которую забиваются множественные остатки пищи, налет, бактерии. Все это чревато воспалением тканей,
- деформация лицевого контура: визуально определяется западанием губ и щек, раньше времени проявление мимических морщин, также меняется дикция. Это особенно сильно заметно, если нет всех зубов,
- проблемы с желудочно-кишечным трактом: появляются из-за неудовлетворительного пережевывания пищи, т.к. обычно человек старается не нагружать ту сторону рта, где отсутствует зуб,
- затрудняется установка имплантов: в 90% случаев пациенту требуется наращивание кости. Подробнее разберем этот вопрос далее.
Стоматологи используют разные методики для определения степени заболевания. Рассмотрим классификацию, которой пользуются чаще всего:
- I степень: самая легкая, костная ткань в относительно хорошем состоянии, имплантация проводится без предварительного наращивания костного вещества,
- II степень: средняя, ослабление кости и убыль десны уже заметны, но количество собственного губчатого слоя все же позволяет поставить в него имплант,
- III степень: выраженная, проявляется в неравномерной атрофии кости по зубном уряду, для установки импланта необходимо наращивание,
- IV степень: сильная, губчатое вещество практически исчезло, требуется наращивание.
Деструкция способна проявиться и при полном сохранении зубов. Часто это заболевание диагностируют при пародонтите и пародонтозе. Степень ослабления и разрушения тканей находится в связи с тяжестью воспаления тканей пародонта:
- легкая степень: убыль кости составляет 20-25% от длины корня зуба. Воспаленная десна кровоточит,
- средняя степень: деструкция ткани составляет 35-50% от длины зубного корня. Появляется шаткость, оголяются шейки зубов, под деснами углубляются гнойные карманы,
- тяжелая степень: костная ткань челюсти разрушена больше, чем на 70%, зубы расшатываются очень сильно и могут поворачиваться вокруг оси.
Наряду со степенями различают еще и виды атрофии челюстной кости:
- вертикальная: убывание губчатого слоя в основном происходит по высоте,
- горизонтальная: деструкция ткани осуществляется с боков челюсти,
- комбинированная: во всех направлениях одновременно.
Данное заболевание может привести к определенным последствиям. Главное – это то, что станет невозможным закрепление имплантата и восстановление потерянных зубов. Кроме того, пациент может наблюдать и негативные перемены атрофии кости внешне, то есть меняется форма и вид лица, происходит нарушение функционирования многих органов.
Также атрофия костной ткани зубов может привести к:
Кроме того, одним из важных последствий этого заболевания считают увеличение цены имплантации. Это объясняется тем, что для закрепления имплантатов потребуется определенный объем кости. Если его будет недостаточно, то нужно будет сделать его наращивание. А это подразумевает использование дополнительных материалов и лекарственных средств, работы специалиста.
Поясничный и крестцовый отдел
В медицинской практике чаще всего диагностируются случаи дегенеративного поражения пояснично-крестцового отдела позвоночного столба. На поясницу приходится наибольшая нагрузка, что провоцирует развитие преждевременного старения костной и хрящевой ткани позвонков, замедление обменных процессов. Располагающим фактором, позволяющим развиться недугу, является малоподвижный образ жизни (сидячая работа, отсутствие регулярных физических нагрузок).
Дегенеративные изменения пояснично-крестцового отдела встречаются у молодых пациентов 20-25 лет. Изнашивание фиброзного кольца приводит к началу воспалительного процесса и раздражению нервных корешков. Определить наличие патологического состояния можно при появлении болей, которые могут отдавать в ягодичную мышцу, вызывая напряжение.
Боль может быть как постоянной, так и периодической. Основное место локализации – поясница. Появляется также онемение пальцев на ногах, а в запущенных случаях возможно нарушение функциональности внутренних органов, расположенных в малом тазу. Схожие симптомы характерны для межпозвоночной грыжи.
Происходящие дегенеративно-дистрофические изменения поясничного отдела необратимы. Терапия обычно заключается в купировании болевого синдрома, снятии воспаления и предотвращении ухудшения состояния.
Лечение атрофии
Минимизация объемов костной ткани в современной стоматологии – это решаемая проблема. Людям, страдающим этим заболеванием, не нужно бояться остаться без зубов, отказаться от твердых продуктов и заразительной улыбки. Атрофия костной ткани челюсти может быть вылечена несколькими способами:
- Постоянные зубные мосты либо съемные протезы. Это самый дешевый вид протезирования. Но он имеет и свои особенности. Несмотря на то, что зубы будут восстановлены качественно, процесс снижения объемов под протезами будет продолжаться достаточно активно.
- Костная пластика. Представляет собой ряд проводимых процедур по воссозданию уровня ткани кости, которого будет достаточно для имплантации с применением искусственных и собственных материалов кости.
- Различные виды имплантации зубов. Сегодня косметология использует такие методики, которые позволяют провести лечение без наращивания ткани кости. Самой эффективной считается имплантация с немедленной нагрузкой при значительном либо полном отсутствии зубов. Увеличение кости происходит за счет ее глубоких слоев, которые не подвержены атрофии.
Патологическое состояние грудного отдела
Благодаря ограниченным движениям позвонков грудного отдела дистрофия здесь наблюдается достаточно редко. Большинство случаев приходится на остеохондроз. Особенность расположения нервных корешков способствует тому, характерные для недуга симптомы могут быть выражены слабо или же вовсе отсутствовать.
К причинам, которые способны спровоцировать дегенеративные изменения в этом отделе, относится прежде всего искривление позвоночника (врожденное или приобретенное) и травмы. Также влияет наличие наследственных патологий, связанных с нарушением питания хрящевой ткани, снижение объема кровотока.
При воспалении хрящевой ткани развиваются такие симптомы, как ноющая боль, усиливающаяся во время движения, нарушение чувствительности (онемение, покалывание), нарушение работы внутренних органов.
Какие методы имплантации возможны
Как быть, если у вас обнаружили атрофию костей челюсти или вы удалили зуб? Фактически, это не заболевание и лечить его не нужно. Стоит просто решить вопрос с отсутствием зубов, причем таким методом, чтобы костная ткань также оказалась задействованной.
Грамотный стоматолог посоветует установить на пустом месте имплант. Почему же именно импланты заслужили такую любовь врачей? Все дело в способе крепления зубного протеза. Имплант устанавливается непосредственно в кость верхней или нижней челюсти, где через короткое время восстанавливаются обменные процессы. Это физиологично, тогда как при традиционном протезировании восстанавливается только коронка. Здесь же – и коронка, и зубной корень.
Проблемы с шейным отделом
Повышенную нагрузку постоянно испытывает шейный отдел позвоночника. Развитие дистрофии вызвано строением самих позвонков и высокой концентрацией вен, артерий и нервных сплетений. Даже малейшее нарушение приводит к сдавливанию спинного мозга и позвоночной артерии, что может привести к ишемии головного мозга.
Длительное время симптомы патологического состояния могут отсутствовать. Со временем пациент начнет ощущать следующие симптомы:
— Болевой синдром, отдающий в верхний отдел спины.
Перегрузка позвоночных сегментов (два позвонка и разделяющий их диск) приводит к блокаде обменных процессов, что в дальнейшем вызывает более тяжелые последствия – межпозвоночную грыжу или протрузию. Дегенеративные изменения шейного отдела позвоночника в виде грыжи считаются наиболее тяжелым осложнением. В запущенной стадии образование оказывает давление на нервные корешки и спинной мозг.

Дистрофия – патология, которая возникает вследствие нарушения обмена веществ с последующим повреждением структур клеток. Вследствие разрушительного процесса клеточные ткани теряют важные компоненты или накапливают другие, нехарактерные для них вещества.
Дистрофия относится к хроническим недугам, лечение которого должно быть очень длительным. Вылечить дистрофию очень сложно, и не всегда возможно. Это зависит от многих факторов: вида и стадии заболевания, его причины и т.д.
Что это такое
Дистрофией человек может заболеть в любом возрасте. Но чаще всего ее диагностируют в раннем детском возрасте (до 3 лет). У детей заболевание может вызвать такие осложнения, как задержка умственного и физического развития, нарушения обменных процессов, снижение иммунитета.
Изменение трофики, которое лежит в основе дистрофии, может происходить как внутри клетки, так и вне ее. В процессе развития дистрофии повреждается не только межклеточное вещество, но и сами клетки какого-то органа. Результат разрушения – нарушение функций этого органа.
У ¼ недоношенных детей диагностируют внутриутробную дистрофию. Заболевание не обязательно сопровождается дефицитом веса к росту. Может наблюдаться также преобладание массы над ростом. Любые нарушения трофики (механизмы, отвечающие за метаболизм) могут привести к развитию разных видов дистрофии.

Заболевание имеет несколько классификаций. В зависимости от того, какие обменные процессы нарушены, дистрофия бывает:
- белковой;
- жировой;
- углеводной;
- минеральной.
По происхождению:
Врожденная – ее вызывают наследственные факторы. В организме отсутствуют ферменты (1 или несколько), которые отвечают за процессы метаболизма. Это приводит к неполному расщеплению белков, жиров, углеводов. Ткани начинают накапливать вещества, пагубно влияющие на структуры клеток.
Поражаться могут разные ткани, но в основном затрагивается нервная ткань. Все врожденные дистрофии очень опасны, и могут привести к ранней гибели больного.
Приобретенная – развивается под действием внешних и внутренних факторов в процессе жизнедеятельности.
В зависимости от дефицита веса:
- Гипотрофия – характеризуется уменьшением веса по отношению к росту. Гипотрофия может быть врожденной, приобретенной и смешанной.
- Паратрофия – процесс нарушения обменных процессов, при котором масса тела увеличивается.
- Гипостатура – выраженное отставание роста от возрастных норм, в то же время вес может оставаться в норме.
Если дистрофический процесс происходит на фоне недостаточности белково-энергетических компонентов – это первичная дистрофия. Вторичная дистрофия возникает, как сопутствующая патология других заболеваний.
Причины
Нарушению механизма метаболического процесса в клетках могут способствовать различные факторы. Чаще в основе патологии лежат:
![]()
наследственные заболевания, связанные с нарушением обмена веществ;- регулярные стрессы;
- неправильное питание;
- инфекционные заболевания;
- воздействие внешних факторов.
Первичная дистрофия в пренатальный период развивается вследствие нарушения кровообращения в плаценте и гипоксии плода. К факторам риска можно отнести:
- беременность до 20 и после 40 лет;
- плацентарные патологии;
- инфекции, перенесенные во время беременности;
- гестозы и токсикозы;
- неблагополучная социальная обстановка.
Первичной приобретенной дистрофией ребенок может заболеть вследствие плохого питания матери с дефицитом питательных веществ, а также при частых ротавирусных и кишечных инфекциях.
Вторичная дистрофия сопровождается такими заболеваниями:
- энзимопатия, которая выражается отсутствием или низкой активностью какого-то фермента;
- хромосомные патологии;
- мальабсорбция с нарушениями всасываемости кишечника;
- иммунодефицитные состояния.
Паратрофию обычно связывают с избыточным употреблением жирной и углеводной пищи. Гипостатурную дистрофию соотносят с поражением нейроэндокринной системы.
Симптомы

Проявления заболевания напрямую зависят от его вида и степени тяжести.
Для гипотрофии 1 степени характерны:
- недостаток веса по сравнению с нормой 10-20%;
- незначительное снижение аппетита;
- уменьшение количества подкожного жира.
При 2 степени гипотрофии:
- дефицит веса составляет 30%;
- снижается двигательная активность;
- появляется апатия;
- уменьшается количество жировой клетчатки на конечностях и животе;
- нарушается терморегуляция (холодные конечности и перепады температуры тела);
- нарушается работа сердечно-сосудистой системы.
Гипотрофия 3 степени (атрофия) сопровождается дефицитом веса более 30%. На этом этапе прогрессирования болезни у больного очень нарушается общее состояние, он становится раздражительным, безучастным, сонливым. Подкожная жировая клетчатка отсутствует. Происходит полная атрофия мышц, организм обезвоживается, температура тела падает, пульс редкий и слабый.
Врожденную гипостатуру диагностируют у детей по таким симптомам:
- расстройства функции ЦНС и внутренних органов;
- сухость и бледность кожи;
- снижение тургора тканей;
- подверженность инфекциям;
- нарушение процессов метаболизма.
Если эти клинические признаки отсутствуют, а вес и рост отстают от физиологических норм, гипостатура может быть следствием конституциональной низкорослости.

Дистрофия паратрофического типа чаще диагностируется у пациентов с систематической гиподинамией, и при длительном несбалансированном питании.
Для нее характерны:
- ожирение;
- одышка;
- усталость;
- головные боли;
- избирательный характер аппетита;
- снижение тонуса мышц и эластичности кожи;
- могут происходить трансформации внутренних органов вследствие снижения иммунитета.
Диагностика
Для определения степени дистрофии проводят лабораторные исследования. Гипотрофию 1 степени определяют по результатам анализа крови и секреции желудка. Снижение активности ферментов пищеварения и нарушение баланса между фракциями белков крови могут свидетельствовать о патологии. На 2 стадии гипотрофии ярко выражена гипохромная анемия, снижается количество гемоглобина. 3 стадия характеризуется сгущением крови и замедлением СОЭ. В моче обнаруживаются хлориды, фосфаты, мочевина.
Для определения паратрофии и гипостатуры проводят дифференциальную диагностику, изучение генетического анамнеза. Недостаток роста может оказаться результатом наследственной конституциональной низкорослости.
Лечение

Схема лечения зависит от формы и степени дистрофии. Она должна включать комплекс мер, которые состоят из применения медикаментозных средств и диетотерапии.
При 1 степени гипотрофии допускается терапия в домашних условиях. Перед этим больного необходимо обследовать, выяснить переносимость у него определенных видов продуктов.
Постепенно объем и энергетическая ценность потребляемых продуктов корректируется. При этом проводят постоянный контроль диуреза, характера стула и других параметров. Лучше завести специальный дневник, и записывать туда все изменения, а также количество и качество употребляемых продуктов.
При гипотрофии 2 и 3 степени необходима разгрузка по объему пищи и по ее содержанию. Разгрузка необходима для восстановления водно-электролитного баланса, функциональности органов, выведения веществ, накопленных вследствие нарушения обменных процессов. Недостаток объема пищи компенсируют парентеральным введением аминокислот, глюкозы, белка и других компонентов.
Лечение тяжелых форм гипотрофии проводится в стационаре. Желательно поместить больного в бокс, создать в нем оптимальный микроклимат (температура +27-30оС, влажность 60-70%), убрать лишние раздражители (звук, свет и т.д.).
С первого дня лечения назначается прием ферментов в течение 2-3 недель:
- Мезим;
- Креон;
- Панкреатин;
- Фестал.
При тяжелой гипотрофии внутривенно вводят:
- Альвезин;
- Левамин;
- Альбумин.
Чтобы обеспечить окислительно-восстановительные процессы, назначают курсы витаминотерапии:
- парентеральное введение витаминов группы В и С;
- внутрь при необходимости витамины А и D.
Гормональная терапия:
- Тиреодинин;
- Неробол;
- Ретаболил;
- Префизон;
Видео на тему: Анорексия? Дистрофия? Комплексное лечение анорексии, дистрофии народными средствами
Профилактика
Профилактикой дистрофии лучше заняться еще до рождения ребенка. Профилактические меры можно разделить на 2 группы:
Антенатальная:
- борьба с абортами и инфекциями женских половых органов;
- предупреждение токсикозов;
- профилактика заболеваний, которые сопровождаются ацидозом внутренней среды;
- исключение стрессов;
- соблюдение гигиенических условий быта, питания, режима и т.д.
Постнатальная:
- естественное вскармливание;
- соблюдение режима и питания кормящей женщины;
- правильное введение прикорма;
- полноценный уход за ребенком (контролировать набор веса измерять динамику роста и т.д.);
- профилактика и лечение заболеваний (особенно органов ЖКТ).
Прогноз

Благоприятность прогноза во многом зависит от вида и степени тяжести заболевания. В большинстве случаев при легких приобретенных формах дистрофии наступает выздоровление, если лечение проводилось правильно. Врожденные патологии слабо поддаются лечению.
При тяжелых формах патологии прогноз неутешительный (например, мышечная дистрофия Дюшена). Лечебные меры могут облегчить симптомы заболевания, немного продлить жизнь больного, но полностью вылечиться невозможно.
Дистрофия – тяжелое заболевание, которое требует длительного и комплексного лечения с определенной последовательностью выполнения комплекса мероприятий. Очень важно своевременно обнаружить патологию, тогда существует более высокая вероятность благоприятного исхода.
Читайте также:



