Как лечить гипотрофию мышц голени
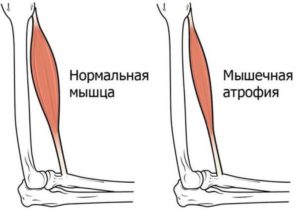
Мышечная атрофия — процесс, характеризующийся постепенным уменьшением объема, перерождением и истончением мышечных волокон, снижением их сократительной способности.
Все виды атрофий условно можно разделить на 2 большие группы:
- наследственно-дегенеративные — атрофии мышц, обусловленные генетическими дефектами как самих мышц, так и нервных волокон, регулирующих их работу. Развиваются они чаще всего в детстве, быстро прогрессируют и практически не поддаются лечению.
- простые — атрофии, возникающие на фоне различных болезней, интоксикаций, травм.
- Наследственные нервно-мышечные заболевания (миопатия Эрба-Рота, миопатия Дюшенна, амиотрофия Шарко-Мари-Тута и др.) — главная причина атрофии мышц в детском возрасте;
- Родовые травмы – повреждение периферических нервов, нервных сплетений в процессе родовой деятельности;
- Переломы конечностей, позвоночника;
- Дерматомиозит – аутоиммунное воспаление кожи и мышц;
- Инфекции (полиомиелит, туберкулез).
Мышечное истощение у взрослых чаще всего развивается под воздействием внешних повреждающих факторов. Что касается наследственных болезней, то в большинстве своем они переходят из детства, и лишь редкие формы впервые манифестируют в среднем и пожилом возрасте.
К наиболее распространенным причинам относят:
- Параличи после инсультов, кровоизлияний в головной мозг;
- Тяжелые черепно-мозговые травмы и повреждения спинного мозга;
- Длительная иммобилизация конечностей после переломов, длительное обездвиженное положение больных после операций, тяжелых сопутствующих болезней;
- Старение – естественные дистрофические изменения во всех органах и тканях;
- Недостаточное питание, голодание;
- Нарушение пищеварения и всасывания (хронические поносы, резекция кишечника)
- Инфекционные заболевания — туберкулез, хроническая дизентерия, малярия, энтероколиты.
- Паразитарные заболевания (трихинеллез, эхинококкоз);
- Злокачественные опухоли (рак легких, молочной железы, щитовидной железы) – раковое истощение;
- Эндокринные патология (тиреотоксикоз, микседема, болезнь Иценко-Кушинга, сахарный диабет, акромегалия);
- Артриты, артрозы;
- Полимиозиты, дерматомиозит;
- Хронический алкоголизм;
- Прием некоторых лекарственных препаратов (глюкокортикостероидов, колхицина).
Как выглядит мышечная ткань в норме и на фоне различных заболеваний. (см. рис.)
- Норма
- Сахарной диабет
- Склеродермия
- Полимиозит
- Коллагеноз
- Новообразования
- Синдром Иценко — Кушинга
- Красная волчанка
- Тиреотоксикоз
Общие симптомы
Независимо от причин все мышечные атрофии имеют сходные проявления. В начале заболевания беспокоит небольшая слабость в конечностях при физической нагрузке, спустя некоторое время появляются затруднения в движениях, сложно выполнять привычные действия: подъем по лестнице, бег, вставание с низкого стула, застегивание пуговиц, ношение сумки и т.д.

При наследственной патологии первые симптомы обычно появляются в детском возрасте и достаточно быстро нарастают. В течение нескольких лет, а иногда и нескольких месяцев больные утрачивают способность к самостоятельному передвижению и самообслуживанию.
При одних заболеваниях первыми слабеют ноги, при других – руки, однако во всех случаях характерно симметричное поражение конечностей. Чаще страдают проксимальные (расположенные ближе к туловищу) мышечные группы. Одновременно истончается мускулатура спины, груди, живота, лица.
При наследственных заболеваниях атрофия мышц является главным симптомом, который полностью определяет их клиническую картину и дальнейший прогноз.
Простые атрофии, как правило, развиваются на фоне других длительно текущих хронических болезней. При этом на первый план выступают симптомы основного заболевания. Истощение мышц нарастает медленно и зачастую незаметно для самого пациента. Возможно как симметричное, так и несимметричное поражение. В первую очередь страдают ноги, начиная от стоп и голеней, позже вовлекаются мышцы кистей и рук в целом.
При своевременно начатом лечении можно добиться полного восстановления.
Поражение нижних конечностей
Основные клинические проявления атрофии мышц ног:
При атрофии мышц бедра и ягодичных мышц отмечается:
Характерные симптомы атрофии мышц голеней:
Поражение верхних конечностей
Для атрофии мышц рук характерны следующие признаки:
Поражение лица
Мышечная атрофия чаще всего развивается на одной половине лица, реже захватывает его полностью, иногда отмечаются очаговые атрофические изменения.
Внешне это проявляется выраженной ассиметрией лица, его угловатостью, четко прослеживающимися очертаниями костей.
Отмечается появление специфических симптомов:
- обеднение мимики (лицо Сфинкса),
- поперечная улыбка (улыбка Джоконды),
- нарушение подвижности глазных яблок (пациент не может отводить взгляд в сторону, вверх и вниз),
- невозможность полного смыкания век (лагофтальм),
- опущение век и др.
При некоторых миопатиях засчет разрастания соединительной ткани происходит псевдогипертрофия отдельных мимических мышц (губы тапира – утолщение и отвисание нижней губы).
При очаговой атрофии мышц лица отмечаются участки западения тканей в виде ямок на лице.
Особенности проявлений у детей
Так как атрофированные мышцы у детей в большинстве случаев обусловлена генетическими факторами, то первые симптомы могут выявляться еще внутриутробно — отмечаются поздние и слабые шевеления плода, после рождения такие дети обычно погибают в первые несколько недель жизни из-за паралича дыхательной мускулатуры.
Дистрофия мышц у ребенка старшего возраста проявляется нарушениями двигательной активности, специфическими деформациями конечностей.
Лечение
При мышечных атрофиях любой этиологии, в первую очередь, проводится лечение основного заболевания.
Истощение мышц при миопатиях и амиотрофиях в большинстве своем носит необратимый характер, поэтому целью терапии таких заболеваний является замедление прогрессирование процесса.
Простые атрофии до определенной степени обратимы и при своевременно начатой терапии возможно полное восстановление.
Больным показана диета с повышенным содержанием белка и ограничением животных жиров и углеводов. Рекомендовано включить в рацион рыбу, печень, нежирный творог, соевое мясо, овощи.
Медикаментозная терапия применяется для погашения энергетического дефицита, улучшения кровоснабжения и обмена веществ в атрофированных мышцах. Назначают:
- витамины группы В, витамин А и Е,
- аминокислоты,
- анаболические средства (оротат калия, ретаболил, рибоксин),
- АТФ,
- Препараты, улучшающие периферическое кровообращение (пентоксифиллин, никотиновая кислота),
- ноотропные средства (церебролизин),
- препараты, улучшающие проведение нервных импульсов — антагонисты холинэстеразы (прозерин).
Дозированные физические тренировки значительно улучшают функциональное состояние мышц, увеличивают мышечную массу, оказывают общеукрепляющее действие.
- Упражнения выполняются в щадящем режиме из облегченного исходного положения, не допуская выраженного утомления мышц не более 30-45 минут.
- Курс ЛФК 25-30 раз при условии ежедневных занятий по индивидуальной программе. Далее пациент должен также регулярно заниматься.
- Применяются как пассивные, так и различные виды активных движений, занятия в воде, упражнения на растяжку.
- При необходимости прибегают к помощи методиста, используют различные аппараты.
- Хороший эффект дают занятия в воде (в ванне или бассейне).

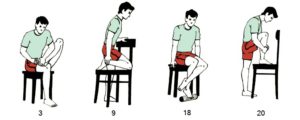
Упражнения 1 — 4 выполняются пассивно с помощью методиста, упражнения 5 – 10 пациент выполняет самостоятельно.
- 1 — лежа на боку необходимо выполнять сгибание и разгибание ног в коленях,
- 2 — в положении на боку необходимо выполнять сгибание и разгибание рук в локтях,
- 3 — в положении на спине, выполняется отведение и приведение ног;
- 4 — в положении на спине, выполняется отведение и приведение рук;
- 5 — больной лежит на спине, медленно подтягивает ноги к тазу, а затем обратно выпрямляет;
- 6 — лежа на спине, необходимо медленно поднимать и опускать руки;
- 7 -лежа на боку, нужно поочередно отводить и приводить ногу;
- 8 -лежа на боку, необходимо поочередно отводить и приводить руку;
- 9 — больной лежит на животе с вытянутыми вдоль туловища руками, при этом медленно приподнимает и опускает голову и плечи;
- 10 — приподнимание таза из положения лежа на спине с согнутыми в коленях ногами.
Атрофия голени – редкое заболевание, которое возникает из-за нарушения обменных процессов в мышцах. Часто оно развивается у людей с нарушением двигательной функции, передвигающихся в инвалидной коляске. Но может поражать и здоровых активных людей, чаще – мужчин. В результате вместо мускулатуры образуется жировая или соединительная ткань, которая не способна сокращаться и сохнет. Болезнь имеет очень тяжелые последствия, поэтому важно начать лечение как можно скорее.
Причины атрофии мышц голени
Атрофия жировой ткани голени может возникнуть по разным причинам:
- Естественное старение организма, при котором наблюдается снижение уровня метаболизма.
- Патологии соединительной ткани.
- Нерациональное питание, организм не получает необходимую дозу витаминов и минералов.
- Постоянная чрезмерная физическая нагрузка.
- Заболевания пищеварительной системы.
- Гормональный дисбаланс, сбои в работе эндокринной системы.
- Стянутость в ступне, атрофия икроножной мышцы – причинами этих патологий могут быть перенесенные операции и травмы.
Атрофический процесс может возникнуть из-за травмы нервных стволов. Это чаще всего происходит из-за развития инфекционного воспаления, которое пагубно влияет на двигательные клетки спинного мозга. На этом фоне у больного теряется чувствительность.
Вторичную атрофию, в свою очередь, подразделяют на несколько основных видов:
- Прогрессирующая – признаки чаще всего проявляются еще в детстве. Болезнь протекает очень тяжело, происходит полная потеря рефлексов сухожилий.
- Невральная атрофия – повреждение голени и стоп. Развивается нарушение походки, больной высоко поднимает колени при ходьбе. Впоследствии стопа полностью теряет свою чувствительность, далее заболевание начинает распространяться на другие участки тела.
Любое инфекционное заболевание, физическое перенапряжение, нарушение обмена веществ или серьезная травма могут спровоцировать заболевание.
Симптомы заболевания
Первый симптом – слабость в ногах после самых простых физических нагрузок. Икроножные мышцы увеличиваются в размерах. Ощущаются ограничения двигательной функции, например, больной не может подниматься по ступенькам.
Усыхание икроножной мышцы ноги происходит постепенно, обычно процесс атрофии длится несколько лет.
Заболевание может коснуться как одной икроножной мышцы, так и двух сразу.
Кроме того, оно может проходит как симметрично, так и асимметрично. Жировой слой на пораженной конечности постепенно уменьшается.
Со временем развивается более явная клиническая картина:
- Уменьшение икроножной мышцы в объеме. У больного изменяется походка, передвигаться без посторонней помощи становится сложно.
- Возникают периоды обострения. Иногда больного мучают сильные мышечные боли, затем симптомы могут угасать. Но это не означает, что заболевание проходит.
- Для первичной формы атрофии характерна быстрая усталость в ногах, теряется тонус мышц, наблюдается подергивание конечностей.
- Вторичная форма проявляется как невропатия. Происходит деформация стоп и голени. Нога перестает слушаться человека. Стопа как бы повисает, из-за этого при ходьбе она зацепляется за пол. Больному приходится высоко поднимать ногу, чтобы сделать шаг. При прогрессировании заболевания слабость мышц переходит с ног на кисти рук.
Важно правильно определить симптомы, чтобы грамотно назначить лечение. При постановке диагноза в расчет берется общее состояние больного, симптомы заболевания. Методы лечения всегда подбираются индивидуально.
Диагностика и методы лечения
В первую очередь проводится тщательный осмотр пациента, выясняется его наследственная предрасположенность к атрофии. Назначается полное обследование, чтобы выявить хронические заболевания, а также биопсия нервов и мышц.
Лечение всегда назначается индивидуально. Все зависит от причины и хода болезни, возраста больного. Полное излечение невозможно, но с помощью препаратов и физиотерапии удается вернуть пациента к нормальной жизни, снять болевые симптомы, восстановить обменные процессы.
Обязательно принимать не только лекарства, но и витамины, минералы, которые способствуют нормализации обмена веществ.
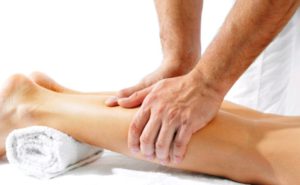
Таким пациентам обязательно назначают массаж. Он поддерживает мышечный тонус, улучшает приток крови к ослабленной голени. Также можно воспользоваться специальными эластичными бинтами на голеностоп.
Важно! Лечебный массаж должен проводить только специалист. Каким он будет и сколько продлится курс может решить только лечащий врач.
Дополнительные методы лечения
Кроме массажа и медикаментозного лечения пациентам назначается электротерапия. На пораженные участки голени воздействуют низким током. Это стимулирует восстановление тканей, при этом пациент совсем не ощущает боли.
Чтобы голень и ступня начали нормально функционировать, важно выполнять лечебную гимнастику.
Упражнение должно выполняться под контролем специалистов.
Слабые мышцы голени должны получать нагрузку постепенно, первое время тренировка проводится в постели с минимальным усилием.
Важную роль в восстановлении ослабленного организма играет правильное питание.
Пациент должен получать не менее двух грамм белка на один килограмм веса.
Кроме того, важно употреблять достаточное количество углеводов. Если не соблюдать принципы питания, можно усугубить течение болезни.
Стянутость и усыхание икроножный мышцы – это симптомы тяжелого заболевания. При их проявлении необходимо срочно обращаться к врачу, так как атрофия голени может привести к тяжелым последствиям, вплоть до отмирания конечности. Лечение патологии сложное и долгое, но оно помогает вернуть пациента к нормальной жизни.
Тяжелое заболевание нижних конечностей, проявляющееся в замещении мускулатуры тканью, не имеющей способности к сокращению, классифицируется в медицине как атрофия мышц ног. Что провоцирует развитие патологии? Как ее распознать на начальных этапах, чтобы суметь сохранить активный образ жизни?
Причины и формы болезни
Атрофия мышц нижних конечностей может появиться в результате:
- снижения метаболизма как следствия старения организма;
- сбоев в работе эндокринной системы и нарушения в гормональном фоне человека;
- хронических заболеваний пищеварительной системы и неправильного питания;
- проблем с соединительной тканью;
- генетических изменений;
- поражений периферической нервной системы и других заболеваний, провоцирующих снижение регуляции мышечного тонуса;
- травм и неверного восстановления после операбельного вмешательства.
В большинстве случаев, зафиксированных в мире, причиной развития атрофии мышц ног являются генетические изменения, проявляющиеся еще в раннем возрасте, и различного рода травмы, в том числе полученные при больших физических нагрузках.
На данный момент медицине известны 2 формы рассматриваемой патологии мышц конечностей: первичная и вторичная. Первая характеризуется поражением двигательных нейронов мышечного аппарата в результате полученных травм или генетических изменений и проявляется резким снижением тонуса, повышенной утомляемостью и учащающимися непроизвольными подергиваниями стопы.
Вторая форма заболевания имеет несколько разновидностей:
При отсутствии своевременной помощи специалистов вторая форма мышечной атрофии начинает прогрессировать, поражая постепенно руки (начинается все с нижних отделов и заканчивается плечом), а затем и все тело человека. Сохранить мышцы (избежать их замещения соединительной тканью, не склонной к растяжению), вернуть их сокращающие способности и подарить больному шанс на возвращение к полноценной активной жизни позволит своевременное диагностирование проблемы. Для этого нужно знать симптомы атрофии мышц ног, которые проявляет организм при рассматриваемом заболевании.
Симптоматика
Болезнь развивается достаточно долго, поражая сначала проксимальные отделы мышечной ткани, а затем распространяется с высокой скоростью по всему телу.
Миотония, протекающая на фоне атрофии мышц
Данная патология проявляется в основном у детей мужского пола в возрасте около пяти лет и затрагивает тазовую область. При отсутствии должностного лечения происходит поражение крупных мышц ног, из-за которого человеку становится все сложнее подниматься вверх по лестнице, приседать, вставать с постели.
Страшным последствием становится поражение головного мозга, проявляющееся в отставании в развитии, сбои в работе сердечно-сосудистой системы. Ослабляется активность дыхательной системы, что приводит к пневмонии.
Доброкачественная форма заболевания, получившая имя ученого Беккера, проявляется в поражении мышц бедра и тазовой области. Отличительным признаком служит отсутствие интеллектуальной прорехи у больного.
Диагностика заболевания
Выявляется атрофия мышц нижних конечностей специалистами медицинского учреждения на основании данных, полученных в результате сбора анамнеза, проведения пальпации, электромиографии, биохимического анализа мочи и крови, функционального исследования печени и щитовидки. Для подтверждения диагноза и выявления причины возникновения патологии врач может в индивидуальном порядке направить пациента на дополнительные обследования.
Как лечится заболевание

На основании данных, полученных в ходе проведения диагностических мероприятий, доктор назначит лечение атрофии мышц ног, которое включает в себя:
- медикаментозную терапию;
- физиотерапию;
- ЛФК;
- разработку специальной диеты.
Оздоровительный комплекс подбирается индивидуально и зависит от причины развития заболевания, его формы, состояния больного (возраста, наличия хронических болезней и т.д.).
Назначение пациенту лекарственных препаратов производится в первую очередь для снятия симптоматики. Для этой цели применяют:
Только лечащий врач имеет право выписывать рецепты на медикаментозную терапию, ведь он полностью ознакомлен с состоянием человека, знает особенности имеющегося недуга и осведомлен о присутствии у пациента аллергии на тот или иной компонент препарата.
Регенерацию пораженных тканей способно улучшить воздействие тока с низким напряжением – электростимуляция. При проведении данной процедуры человек не испытывает болезненных ощущений. Стоит отметить, что как единственный метод лечения электростимуляция бессмысленна.
Массажные движения должны быть поверхностными, чтобы не усугубить положение, процедуру стоит начинать с периферии (от стопы) и не забывать прорабатывать ягодицы. Четырехглавая мышца бедра может быть подвержена манипуляции чуть больше.
Лечебная физкультура назначается лечащим врачом и должна проводиться только под присмотром опытного специалиста: он поможет восстановиться грамотно, постепенно повышая нагрузки и разрабатывая поврежденные участки.
Рост мышечной ткани невозможен без правильного питания. Нормализации обменных процессов, призванной вернуть нормальное функционирование клеткам всего организма, способствует соблюдение определенной диеты. Она разрабатывается строго индивидуально с учетом всех особенностей пациента (рекомендации по питанию для больных сахарным диабетом и хроническим бронхитом будут различны).
В рацион должны быть введены:
- орехи;
- свежие овощи и фрукты;
- яйца;
- морская рыба;
- нежирное мясо;
- зелень;
- молочная продукция.
Употребляемая пища должна быть богата белком (для строительства мышц) и углеводами (энергия).

Существуют и рецепты альтернативной медицины, позволяющие победить атрофию мышц нижних конечностей (снять неприятные симптомы).
Для его приготовления понадобится 400 грамм смеси трав (шалфей, корень аира, льнянка и спорыш, смешанные в равных пропорциях) и 0,7 л чистой воды, доведенной до кипения. Смесь засыпать в термос, залить водой и дать настояться отвару 5-6 часов. После процедить настой и разделить его на 4 равные части. Употреблять каждую незадолго до приема пищи (за 30 минут).
Берется полкило зерен овса, вода 3 л и лимонная кислота (1 чайная ложка). Зерно обязательно промывается, складывается в посуду с остальными ингредиентами. Квас будет готов через пару-тройку дней (летом быстрее, зимой дольше). Употреблять продукт минимум 3 раза в день по стакану перед едой.
Вымачиваются в горячей воде в течение 45 минут, после привязываются к больной ноге. Это своеобразный компресс, действие которого можно усилить, если закутать ногу в плед или одеяло. Длительность процедуры составляет 1-1,5 часа.

Для ее приготовления необходим чеснок и водка. Пол-литровая банка наполняется кашицей из чеснока на 1/3 и заливается спиртосодержащей жидкостью. Настойка готовится пару недель. Принимать ее разрешается не более 5 капель в день. Обязательно разбавляйте настойку в воде.
Обязательно обсуждайте с лечащим врачом возможность использования того или иного средства из народной медицины. При возникновении неприятных ощущений или аллергии нужно незамедлительно прекратить прием и обратиться к доктору.
Профилактика
Способы предотвращения возникновения атрофии мышц ног:
- правильное питание, богатое необходимыми для полноценной работы организма микроэлементами;
- своевременное посещение врачей (прохождение медицинских осмотров и диспансеризации) и устранение выявленных заболеваний;
- умеренные физические нагрузки;
- соблюдение реабилитационной тактики после операбельного вмешательства или травмы;
- ношение удобной обуви;
- соблюдение правил ЗОЖ.
Атрофия мышц – патология, избавиться от которой полностью и вернуться к нормальной жизни можно лишь на начальной стадии (когда болезнь проявила себя в легкой форме). Поэтому при фиксации любых неприятных ощущений или визуальных изменений следует незамедлительно обращаться в медицинское учреждение.
Гипотрофия мышц представляет собой вид мышечной дистрофии, которая наступает в результате нарушения обмена веществ, снижения поступления к мышечным тканям жизненно важных питательных элементов. Это опасное заболевание, которое приводит к потере мышечной массы и инвалидности. Для лечения пациентов, у которых есть гипотрофия мышц верхних и нижних конечностей, созданы все необходимые условия:
- Европейский уровень комфорта палат;
- Оборудование и аппаратура ведущих производителей США и европейских стран;
- Мультидисциплинарный подход к лечению заболевания;
- Внимательное отношение медицинского персонала к пациентам и их родственникам.
Сложные случаи гипотрофии ног, рук, туловища и других частей тела обсуждаются на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук, врачей высшей категории. Ведущие специалисты в области неврологии анализируют результаты исследований, коллегиально устанавливают диагноз и определяют причину мышечной гипотрофии. Неврологи индивидуально подходят к выбору метода лечения гипотрофий, все усилия направляют на устранение причины заболевания. Специалисты клиники реабилитации составляют индивидуальный план восстановительной терапии, который ускоряет восстановление функции мышц.
Причины и виды
От чего бывает гипотрофия мышц? Главной причиной мышечной гипотрофии является недостаточное поступление питательных веществ. Уменьшение мышечной массы может наступить вследствие инфекционных заболеваний, воздействия токсинов при ожогах, обморожениях, отравлении химическими веществами, интоксикации при синдроме длительного сдавливании. Гипотрофия мышц ноги у взрослого развивается при повреждении периферических нервов или сухожилий. Гипотрофия мышц наблюдается при параличе.
Различают несколько разновидностей мышечной гипотрофии. Врождённая гипотрофия мышц ноги возникает при патологии беременности (нарушении кровоснабжения плода, инфекционных заболеваниях матери, неправильном питании и вредных привычках беременной женщины). Приобретенная форма заболевания развивается после родовой травмы, при несбалансированном питании ребёнка, нарушении обмена веществ, работы эндокринных органов. Гипотрофия мышц нижних конечностей в пожилом возрасте возникает при недостаточной активности человека.
Наиболее распространенным видом является гипотрофия мышц бедра у взрослых. Она развивается при нарушении функции тазобедренного сустава, развитии коксартроза. Гипотрофия голени чаще всего проявляется у маленьких детей, которые не получают сбалансированного питания и часто травмируются. К группе риска развития мышечной гипотрофии относят спортсменов, которые прекратили заниматься физическими упражнениями. Гипотрофия ног развивается у офисных работников, кассиров, лиц, которые большую часть дня проводят за компьютером. Гипотрофия мышц характерна для поражения периферической нервной системы.
Гипотрофия мышц сопутствует вялым параличам, которые возникают при паралитической форме полиомиелита. Мышечная атрофия развивается постепенно при: следующей патологии:
- Наследственных дегенеративных болезнях мышечной системы;
- Нарушениях метаболических процессов;
- Хронически протекающих инфекциях;
- Длительном применении глюкокортикоидов;
- Нарушении трофических функций нервной системы.
Локальная мышечная гипотрофия формируется при длительной обездвиженности, связанной с нарушением целостности сухожилий, нервов или мышц, заболеваниями суставов.
Признаки
Различают несколько стадий мышечной гипотрофии:
- Во всем теле уменьшается количество подкожной клетчатки. Человек теряет до 20% массы тела. У него отмечается бледность, слабый аппетит, тонус мышц снижается;
- Подкожная клетчатка на животе и грудной клетке практически пропадает. Кожа становится серой, мышцы дряблыми, печень увеличивается в размере. Возникают расстройства психического здоровья, раздражительность;
- Резкое истощение (кахексия) возникает при потере пациентом 30% мышечной массы. Состояние требует проведения интенсивной терапии.
К общим симптомам мышечной гипотрофии относят следующие признаки:
- Постоянные боли в мышцах;
- Слабость;
- Неспособность выполнять обычные движения;
- Значительную потерю массы тела.
Если участки гипотрофии мышц располагаются симметрично, это вызывает подозрение на миопатию или спинальную амиотрофию. При прогрессирующей мышечной дистрофии наблюдается относительно изолированная гипотрофия четырехглавой мышцы бедра или двуглавой мышцы плеча. Если гипотрофии располагаются в дистальных отделах конечностей, речь идёт о полинейропатии (с нарушением чувствительности и утратой рефлексов в дистальных отделах конечностей) или миотонической дистрофии Штейнерта.
Односторонние приобретенные изолированные гипотрофии мышц всегда являются следствием поражения корешка, сплетения или периферического нерва. Решающим для топического диагноза служит характерное распределение процесса гипотрофии и нарушений чувствительности или же длительного бездействия мышцы. Гипотрофия четырехглавой мышцы возникает при артрозе коленного сустава и при саркоме бедра. Фокальные гипотрофии отдельных мышц или групп мышц, изолированные, а иногда и симметричные могут медленно прогрессировать в течение многих лет. Это является признаком очагового поражения ганглионарных клеток передних рогов или ишемии в зоне кровоснабжения артерии.
Часто возникает гипотрофия икроножных мышц. При прогрессирующей мышечной дистрофии иногда в значительно гипотрофированных мышцах определяются участки с сохранными мышечными волокнами, которые выглядят как узелки. Их врачи Юсуповской больницы отличают от мышечного валика, который образуется при разрыве короткой головки двуглавой мышцы плеча и заметен на сгибательной поверхности плеча.
Гипотрофия мышц руки
Гипотрофия мышц кисти, предплечья и плеча развивается как вторичное заболевание на фоне нарушения иннервации или кровообращения на определённом участке мышечной ткани и как первичная патология, (при миопатии), когда двигательная функция не нарушается. Выделяют следующие причины гипотрофии мышц кисти и других фрагментов верхней конечности:
- Постоянное перенапряжение при тяжёлом физическом труде;
- Артроз лучезапястного сустава;
- Эндокринная патология (ожирение, сахарный диабет, акромегалия, заболевания щитовидной железы);
- Рубцовые процессы после перенесенных травм, системные заболевания (красная волчанка);
- Новообразования различного происхождения;
- Врождённые аномалии развития нижней конечности.
Основным типичным признаком заболевания является симметричность поражения (кроме миастении) и медленное развитие болезни (за исключением миозита), гипотрофия поражённых мышц и ослабление сухожильных рефлексов при сохранённой чувствительности.
Постановка диагноза не вызывает у врачей Юсуповской больницы особых сложностей в связи с наличием современной аппаратуры, позволяющей выполнить электромиографию и биопсию поражённых мышц. Пациенту назначают биохимический и общий анализы крови, анализ мочи. В сыворотки крови определяют активность мышечных ферментов (в основном креатинфосфокиназы). В моче подсчитывают количество креатина и креатинина. По показаниям пациенту выполняют компьютерную или магнитно-резонансную томографию шейно-грудного отдела позвоночника и головного мозга, определяют уровень гормонов в крови.
Лечение
Неврологи Юсуповской больницы назначают пациентам, страдающим дистрофией мышц, комплексное лечение, направленное на устранение причины заболевания, оказывающее влияние на механизмы развития патологического процесса, уменьшающее проявления болезни. Для улучшения кровотока в периферических сосудах применяют ангиопротекторы (трентал, пентоксифиллин, курантил), низкомолекулярный декстран, препараты простагландина Е (вазапростан). После расширения сосудов но-шпой и папаверином улучшается снабжение мышечных волокон кислородом и питательными веществами.
Нормализуют обменные процессы и проведение нервных импульсов витамины группы В (тиамина гидрохлорид, пиридоксина гидротартрат, цианокобаламин). Стимулируют регенерацию мышечных волокон и восстанавливают объём мышц биологические стимуляторы: алоэ, актовегин, плазмол. Для восстановления мышечной проводимости применяют прозерин, галантамин, армин.
Физиотерапия и ЛФК
Для лечения мышечной гипотрофии специалисты клиники реабилитации применяют иглорефлексотерапию и стимуляцию мышц с помощью электрического тока или магнитных полей. Эти методы оказывают следующее действие:
- Воздействуют на мышечный аппарат в зоне его денервации;
- Поддерживают сократительную способность мышечной ткани;
- Нормализуют кровоснабжение.
Посыл импульсов к спинному мозгу от области денервации ускоряет восстановление поврежденного участка нерва. На нервную и мышечную ткань оказывают благотворное действие магнитные поля низкой интенсивности. Помимо улучшения кровоснабжения и обезболивания они обладают успокаивающим эффектом, уменьшают психоэмоциональное и физическое перенапряжение, нормализуют психическую деятельность. Физиотерапевты активно применяют в качестве мощного биостимулятора лазеротерапию, проводят сеансы ионофореза прозерина, галантамина.
Часто причиной гипотонии мышц нижних и верхних конечностей является острое нарушение мозгового кровообращения – ишемический или геморрагический инсульт. При ишемическом инсульте врачи Юсуповской больницы начинают физиотерапевтическое лечение в раннем восстановительном периоде. Оно направлено на улучшение питания и нормализацию тонуса мышечной ткани, устранение сосудистого спазма, восстановление кожной чувствительности и двигательной активности. Пациентам назначают следующие процедуры:
- Массаж паретичных конечностей;
- Магнитостимуляцию или электростимуляция конечностей со стороны пареза и гипотонии мышц;
- Низкоинтенсивную магнитотерапию на нижние или верхние конечности.
Через 1-1,5 месяца от начала заболевания назначают электрофорез сосудорасширяющих препаратов, миорелаксантов, электромагнитные поля высокой частоты, лазеротерапию в красном диапазоне. Помимо физиотерапии лечебный процесс при гипотонии мышц обязательно дополняется специальной физкультурой.
При геморрагическом инсульте физиотерапевтические мероприятия начинают проводить в более поздние сроки после оценки неврологами общего состояния пациента, наличия противопоказаний и возможных рисков. Проводят массаж конечностей, электростимуляцию, применяют фототерапию в видимом диапазоне.
Если мышечная гипотония у взрослых является неврологическим проявлением дегенеративно-дистрофических заболеваний позвоночника, физиотерапевты назначают электрофорез прозерина или галантамина на участок поражённых мышц, низкочастотную магнитотерапию, чрескожную электростимуляцию, УВЧ-терапию в импульсном режиме.
При туннельных синдромах у пациента возникают жалобы, связанные со сдавливанием нервных волокон в анатомических каналах, которые образованы связками, мышечными, костными и фиброзными структурами. В остром периоде заболевания проводят электрофорез и ультрафонофорез анестетиков, противовоспалительных препаратов, магнитотерапию. При регрессе болевого синдрома назначают теплолечение, чрескожную электростимуляцию мышц, криотерапию. Мышечная гипотония может быть одним из симптомов алкогольной или диабетической полинейропатии. В этом случае реабилитологи Юсуповской больницы применяют комплексное лечение, направленное на улучшение кровообращения и питания тканей, обезболивание расширение просвета сосудов. Для повышения тонуса мышц используют следующие методики физиотерапевтического воздействия:
- Магнитотерапию;
- Электростатический массаж;
- Пневмомассаж;
- Электростимуляцию;
- Магнитостимуляцию;
- Теплолечение;
- Массаж конечностей.
Для того чтобы достичь максимально полного восстановления тонуса мышц в кратчайшие сроки, реабилитологи вводят комплекс лечебных мероприятий специальную физкультуру, которая включает в себя кинезотерапию, механотерапию, ортезотерапию, эрготерапию. При наличии показаний используют дополнительные вспомогательные средства реабилитации и лечение положением, а в определённых случаях мануальную терапию. Выясните причину и пройдите комплексное лечение гипотонии мышц, записавшись на приём к неврологу по телефону контакт центра Юсуповской больницы.
Читайте также:


