Как лечить обострение хронического артрита
Ревматоидный артрит относится к хроническим заболеваниям. Полностью вылечить патологию нельзя, но комплексная терапия позволяет добиться устойчивой ремиссии и продолжить жить полной жизнью. Временами под действием различных факторов может происходить обострение ревматоидного артрита, которое сопровождается специфической симптоматикой. Для снятия симптомов применяют ряд препаратов.
Что провоцирует обострение?
Ревматоидный артрит – опасная патология, от которой невозможно избавиться раз и навсегда. Столкнувшись один раз с воспалением суставов, человек должен быть готов к тому, что рано или поздно симптомы вернуться.
У некоторых пациентов обострения ревматоидного артрита случаются раз в несколько лет, и это хороший знак, указывающий на невысокие риски инвалидности. Большую опасность представляют обострения, случающиеся регулярно несколько раз в год.
Факторы и причины обострения ревматоидного артрита:
- инфекционные и вирусные заболевания;
- ослабление иммунитета;
- нарушение работы нервной системы;
- сильные стрессы;
- травмы суставов;
- интоксикация организма;
- изменения в гормональном фоне;
- переохлаждение.

Чем чаще происходит обострение, тем выше риск будущей инвалидизации
У многих людей обострение носит сезонный характер. Во многом это связано с ослаблением иммунитета в холодное время года. Кроме того, зимой отмечается пик инфекционных и вирусных заболеваний, стрессовых ситуаций и большое количество ситуаций, в которых потенциально возможно получить травму. Например, падение в гололед и удар суставом может привести к обострению заболевания.
У женщин обострения могут случаться при наступлении менопаузы. Это также сопровождается изменением выработки коллагена, что еще больше увеличивает риск возвращения симптомов ревматоидного артрита.
Важную роль в развитии обострения играет работа нервной системы. Стрессы, неврозы, депрессии – все это сильно ослабляет организм и может выступать триггером к активизации аутоиммунного процесса, провоцирующего развитие воспаления в суставах.
Симптомы обострения
- постепенно нарастающий болевой синдром;
- скованность пораженного сустава после сна;
- повышение температуры тела;
- общий упадок сил;
- сонливость, апатия.
Обострение нарастает в течение нескольких дней или недель. Сначала в пораженных суставах появляется ноющая боль, проходящая после нагрузок. Спустя некоторое время боль усиливается и становится постоянным спутником. Если при артрите отмечаются утренние боли, затихающие к вечеру, во время обострения ноющая боль не проходит без приема обезболивающих препаратов.
По утрам наблюдается скованность суставов, невозможность выполнения простых повседневных действий. Как правило, скованность проходит в течение получаса после пробуждения, но болевой синдром остается.
В тяжелых случаях суставы постепенно отекают, кожа вокруг них краснеет и покрывается сыпью. Это сопровождается дискомфортом при движении, вплоть до выраженного нарушения двигательной активности. Обычно кожа вокруг пораженного сустава становится горячей, возможно также общее повышение температуры тела.
Из-за протекающего воспалительного процесса, появляются симптомы общего недомогания – постоянная усталость и упадок сил, снижение трудоспособности, апатия, отсутствие интереса к жизни.
Таким образом, симптомы обострения во многом схожи с классическими проявлениями ревматоидного артрита, но нарастают в течение нескольких дней или недель. Как снять обострение и как остановить ревматоидный артрит – это зависит от особенностей течения заболевания, лабораторных показателей крови и других результатов обследования.

В период обострения человека мучает боль, не проходящая самостоятельно
Методы лечения
Когда артрит обостряется, что делать, чтобы снять ревматоидное обострение должен знать каждый, кто живет с этим диагнозом. Экстренные меры по купированию обострения полностью повторяют методы терапия ревматоидного артрита, лечение которого включает прием лекарств следующих групп:
- нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- препараты золота.
В первую очередь необходимо принять любой нестероидный противовоспалительный препарат. Обычно при артрите принимают диклофенак или нимесулид. Можно выпить суспензию Нимесил или Аффида, принять Диклофенак, Ибупрофен, Ибупром. Все эти препараты обладают обезболивающим и противовоспалительным действием, а также быстро нормализуют температуру тела. В запущенных случаях прием таблеток неэффективен, поэтому можно сделать внутримышечную инъекцию перечисленных препаратов.
Чем лечить ухудшение самочувствия при обострении ревматоидного артрита зависит, в первую очередь, от выраженности симптомов. Сильную боль и нарушение двигательной активности необходимо лечить, а не терпеть. Лучше всего будет проконсультироваться с врачом-ревматологом о назначении кортикостероидов. Такие препараты быстро купируют воспаление, останавливают аутоиммунный процесс, провоцирующий обострение заболевания, снимают боль. Глюкокортикостероиды принимают в таблетках или уколах.
Самостоятельно принимать препараты этой группы запрещено из-за высокого риска навредить себе при неправильном выборе дозировки. Такие препараты требуют осторожности, так как оказывают системное влияние на весь организм.
Улучшить самочувствие и снять обострение поможет физиотерапия. При артрите хорошим терапевтическим действием обладает плазмаферез. Этот метод основан на очищении крови в центрифуге с последующим введением ее в вену пациента. В процессе процедуры кровь очищается от токсических соединений и антител, провоцирующих воспаление в суставе. Минус такой процедуры – высокая стоимость. Чтобы снять обострение, необходимо как минимум пять сеансов.
Хорошим терапевтическим действием обладают радоновые ванны и радиотерапия. Такие методы лечения необходимо согласовать с врачом.

Курс плазмафереза эффективно снимает обострение
Питание при обострении
Быстрее снять обострение и не допустить прогрессирования заболевания поможет диетотерапия. Ее главный принцип – это воздержанность в еде. Строгих ограничений на ежедневный рацион не накладывается, но необходимо придерживаться нескольких правил:
- есть часто, но понемногу;
- отдавать предпочтение фруктам и овощам;
- ввести в рацион побольше зелени;
- уменьшить количество жирной и жареной пищи;
- регулярно употреблять нежирные бульоны;
- отказаться от всех продуктов-аллергенов.
Если артрит развивается на фоне подагры, необходимо придерживаться особого рациона, из которого исключаются продукты, приводящие к накапливанию мочевой кислоты. Об особенностях такого рациона рекомендовано проконсультироваться с диетологом и в точности соблюдать его назначения.
При обострении артрита следует отказаться от алкоголя, кофе и чая, отдавая предпочтение травяным напиткам с противовоспалительными свойствами (ромашка, мелисса, мята) и чистой воде без газа. Обильное питье поможет быстрее вывести токсины из организма и улучшить общее самочувствие.
Как предотвратить обострение?
Чтобы предотвратить обострение, необходимо понять, что именно его вызвало. Если артрит дает о себе знать после перенесенных простуд, необходимо принять все возможные меры по укреплению иммунитета. Любые заболевания нужно лечить своевременно. Гайморит, тонзиллит, грипп – все это потенциальные причины обострения воспаления суставов.
Важно также уделять внимание собственному психоэмоциональному состоянию – бороться со стрессами, не допускать накопления усталости, полноценно отдыхать.
В некоторых случаях предупредить развитие обострения помогают витамины группы В, особенно фолиевая кислота. Врач также может назначить антиоксиданты.
Рекомендуется не пытаться лечить обострение самостоятельно, а обратиться к специалисту при появлении первых тревожных симптомов. Врач не только сможет выявить причину обострения и эффективно купировать его, но и даст рекомендации по дальнейшей профилактике, составит диету и назначит курс физиотерапии.
Ревматоидный артрит – хроническое заболевание, которое может обостряться или находиться в стадии ремиссии. Во время острой фазы суставы воспаляются, болят и деформируются, что приводит к ухудшению состояния пациента. Поэтому необходимо знать, как эффективно проводить лечение для купирования симптомов болезни.
Причины обострения болезни
Не существует стандартной схемы ухудшения самочувствия больного ревматоидным артритом. У некоторых пациентов признаки патологии появляются несколько раз в год, а у других – раз за несколько лет. Это зависит от состояния иммунной системы.
Основные причины обострения ревматоидного артрита:
- Переохлаждение;
- Инфекционные заболевания;
- Повышенная нагрузка или сильный стресс;
- Резкие гормональные изменения;
- Травмы суставов.
Все эти факторы провоцируют усиленную работу иммунитета, что активизирует разрушение суставов.
Многие специалисты отмечают, что обострение артрита может быть вызвано сменой времен года. Чаще всего проблемы со здоровьем возникают осенью и весной.
Симптомы ревматоидного артрита
Во время ремиссии признаки патологии становятся менее выраженными. В этот период времени пациент может не обращать внимания на заболевание и жить нормальной жизнью.
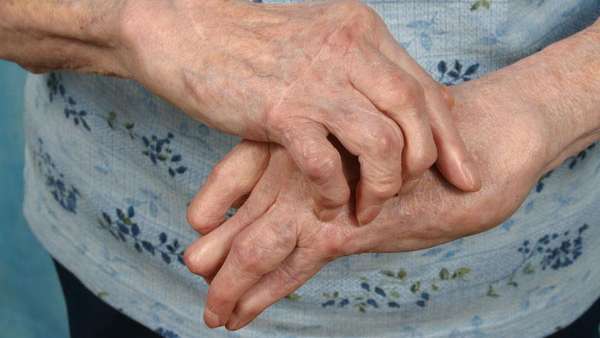
Но когда появляются симптомы обострения ревматоидного артрита, человек уже не может игнорировать болезнь, на фоне ухудшения состояния происходит более активное разрушение соединительной ткани, хрящи и суставы деформируются.
Основные признаки обостренного состояния:
- Сильные болевые ощущения, которые со временем усиливаются;
- Чувство сдавливания суставов;
- Скованность движений в течение всего дня, которая сильнее всего в утренние часы;
- Отечность и припухлость в области пораженных суставов;
- Локальное или общее повышение температуры тела;
- Изменение цвета кожи на больных участках;
- Слабость и сонливость;
- Плохой аппетит.
В зависимости от области поражения мышечная атрофия может распространяться по разным участкам тела. Если артрит появился на суставах стопы, то возможно развитие бурсита, плоскостопия или натоптышей на подошвах. Деформация, утрата нормальных функций, скопление жидкости и постепенная атрофия четырехглавой мышцы бедра сопровождают обострение ревматоидного артрита в колене. При патологии тазобедренного сочленения проявляется сильнейшая боль и скованность в суставе.

Лечение обостренного состояния
Ревматоидный артрит – хронический недуг, который требует постоянного лечения. Прием препаратов осуществляется даже в период ремиссии, а во время обострения требуется усиленное медикаментозное лечение, чтобы устранить патологические процессы в сжатые сроки.
Основные способы лечения ревматоидного артрита в период обострения:
- Прием медикаментов;
- Физиотерапевтические процедуры;
- Лечебная диета.
На фармакологическом рынке представлено множество препаратов, которые помогают избавиться от проявлений заболеваний суставов, но только профессионал может выбрать наиболее действенные средства.
Чаще всего чтобы снять болевой синдром при ревматоидном артрите назначаются нестероидные противовоспалительные средства (НПВС) и кортикостероиды. Эти препараты помогают максимально быстро улучшить состояние пациента.
НПВС помогают снять боль, отечность и воспаление, но никак не мешают развиваться патологическим процессам в суставах.
Диклофенак, Индометацин, Ортофен, Мовалис, Нимесулид – далеко не полный список противовоспалительных лекарств. Дозировку и продолжительность лечения назначает специалист. Сочетать несколько видов НПВС не рекомендуется – вместе они могут стать причиной появления побочных эффектов, но не ускорят улучшения самочувствия.
Наружные средства с противовоспалительной негормональной основой дополняют другие комплексные лекарства устраняющие боль и воспаление. Чаще всего назначают следующие мази:
- Фастум гель;
- Долгит;
- Вольтарен;
- Кетопрофен;
- Пироксикам.
Главным преимуществом этих средств является их медленное всасывание только в нанесенную область, что значительно снижает риск развития побочных эффектов и передозировки при лечении.

Если вышеперечисленные медикаменты не помогают, то могут назначаться гормональные средства. Допускается их принимать внутрь в виде таблеток, использовать растворы в виде инъекций. После введения глюкокортикостероидов в полость сустава улучшения будут заметны почти сразу после процедуры, поэтому их не следует проводить слишком часто. Даже пациентам в тяжелом состоянии сеансы назначаются с интервалом не менее 10 дней, что позволяет минимизировать негативное воздействие лекарств на организм. Также слишком частая процедура может стать причиной развития остеопороза и дистрофии мышц.
Рассмотрим, как снять боль и воспаление суставов при артрите в период обострения с помощью физиотерапии.
Многие специалисты утверждают, что лечение обязательно должно включать физиопроцедуры. Они увеличивают амплитуду движения суставов, снимают дискомфорт и боль, избавляют от скованности.
Наиболее частые средства для лечения обострения ревматоидного артрита:
- Ультразвуковое воздействие;
- Применение гальванических токов;
- Инфракрасное излучение;
- Аппликации из озокерита или парафина.
Во время ухудшения состояния пациента важно пересмотреть питание. На время лечения рекомендуется отказаться от острых специй, цитрусовых, газированной воды, алкогольных напитков, потребления излишне соленых продуктов. Основу рациона должны составлять постное мясо, несладкие фрукты, свежие овощи, нежирные молочные продукты.
Резкое ухудшение состояние пациента – повод обратиться к врачу. Именно квалифицированный специалист сможет рассказать, что делать при обострении ревматоидного артрита. Лекарственные препараты должны снимать боль и воспаление в максимально короткие сроки, чтобы не допустить ухудшения состояния пациента.
Хронический ревматоидный артрит считается распространенным заболеванием. Для болезни характерны длительные и прогрессирующие обострения, которые сопровождаются мучительными ощущениями.
Это воспалительное заболевание может появиться в любом возрасте, но чаще всего недуг диагностируется у людей старшего поколения. В этой статье мы выясним основные симптомы заболевания, а также методы его лечения.
Почему возникает хронический артрит
Хронический артрит – это сложное заболевание, которое в последнее время диагностируется все чаще. Для болезни характерно образование локальной боли, а также скованность движений и отечность мягких тканей.
Со временем воспаление провоцирует деформацию суставов и развитие подвывихов.
Для такого заболевания характерно длительное формирование симптомов. Неприятные признаки могут мучить больного на протяжении трех месяцев. При этом артрит может быть не только воспалительного характера, так как болезнь обладает различной этиологией.
В последнее время у пациентов все чаще диагностируют ревматоидный или подагрический хронический артрит. Вне зависимости от вида болезни, его надо лечить всеми возможными способами, но для начала —, установить истинные причины развития заболевания.
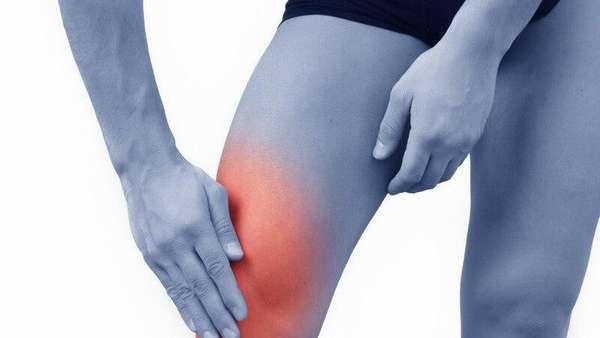
Чаще всего хронический артрит возникает вследствие острого воспаления суставов или на фоне наличия первичного неблагоприятного процесса. Заболеваемости подвержены все люди, вне зависимости от возраста, однако, хронические артриты у детей возникают гораздо реже, нежели у старшего поколения.
Выяснить причину развития недуга можно только на консультации у врача, так как этиология заболевания многообразна. Человек без медицинского образования поставить диагноз не сможет.
Инфекционный артрит может развиваться на фоне формирования тонзиллита, синусита или вирусного гепатита. Специфический вид образуется после воспаления туберкулеза, сифилиса или гонореи.
Иногда причина развития недуга кроется в инфекционной этиологии. Хотя на данный момент участие заразных микроорганизмов в развитии заболевания еще не доказано, все больше ученых склоняются к данному тезису.
Спровоцировать формирование недуга могут аллергены и различные иммунокомплексные реакции.
Нередко хроническое заболевание в суставах формируется на фоне псориаза, дерматита, красной волчанки. Также болезнь может образоваться при поражении тканей гранулем.
Довольно часто хронический артрит сопровождает такие воспаления, как полихондрит, саркоидоз, болезнь Бехчета.
Провоцирующими факторами считается развитие первичного артрита, а также следующие пункты:
- сидячий образ жизни,
- переохлаждения,
- частые нагрузки,
- лишние килограммы,
- сахарный диабет,
- воспаление щитовидной железы,
- менопауза,
- вынашивание плода,
- продолжительное воздействие солнца или гиперинсоляция,
- половое созревание,
- любые эндокринные изменения,
- слабая иммунная система,
- частые траматизации.
У детей в большинстве случаев диагностируют ювенильный хронический артрит. Для болезни характерно длительное развитие недуга. Обычно симптомы формируются в течение двенадцати недель.
Для справки! Ювенильный хронический артрит встречается у каждого двадцатого ребенка в мире.
Пик заболеваемости происходит в два года и продолжается до шести лет. По медицинской статистике девочки болеют чаще чем мальчики в три раза.
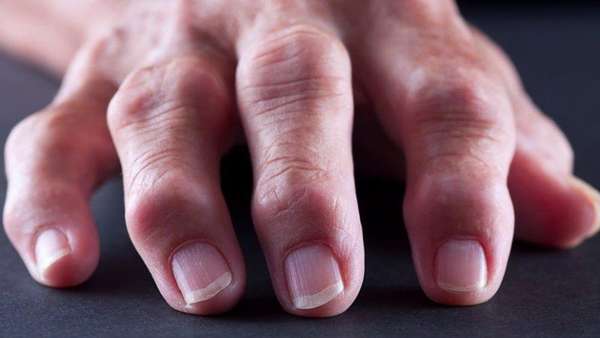
Чаще всего болезнь наступает после травматизации конечностей, недолеченного острого респираторного заболевания или после прививок.
Клиническая картина недуга проявляется нарушением задач воспаленных суставов. Таким образом, при таком виде артрита расстраиваются функции опорно-двигательного аппарата, а также работа коленных и голеностопных суставов.
Для системного заболевания характерно формирование таким симптомов, как лихорадка и образование сильного зуда. При этом на кожном покрове больного может выступить сыпь, крапивница.
У детей от трех лет можно заметить увеличение лимфатических узлов. Шейные или подмышечные лимфоузлы можно прощупать в домашних условиях. При их увеличении малыш жалуется на неприятные ощущения при пальпации.
Еще один характерный признак развития недуга – это одновременное увеличение в размерах печени и селезенки.
Классификация
Для хронического воспаления характерно несколько клинических форм:
- Ювенильный хронический артрит.
- Хронический подагрический артрит.
- Хронический псориатический артрит.
- Ревматоидный артрит.
Для всех типов заболевания характерна индивидуальная симптоматика.
Симптоматика
Для такой болезни свойственно образование острой боли. Неприятные ощущения формируются в первую половину дня. В это же время пациент жалуется на скованность движений и отечность мягких тканей.
К другим характерным симптомам относят:
- боль в мышцах,
- припухлость тканей,
- ломота в суставах,
- астеновегетативный синдром,
- постоянная усталость,
- утренняя скованность,
- слабость и вялость,
- небольшая температура тела,
- неприятные ощущения при длительном сидячем положении,
- боли в мышцах,
- потеря аппетита и потеря в весе,
- анемия.
Это важно! Совместно с перечисленными симптомами выше, пациент может жаловаться на признаки общей интоксикации организма. Симптомы не имеют постоянного характера, а их степень развития связана с этиологией недуга.
Диагностика
Остановить прогрессирование хронического артрита возможно только своевременной диагностикой недуга. Она включает в себя рентгенологическое обследование. При необходимости пациенту могут назначить томографию и ультразвуковое исследование.
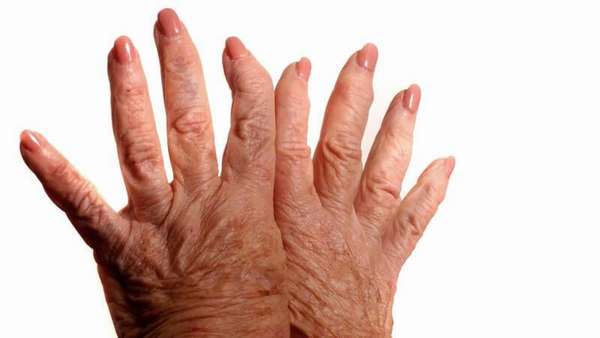
Проведение анализов позволит определить степень развития недуга и его тяжесть. На основе полученных данных специалист назначит необходимое медикаментозное лечение. До этого момента прием любых медицинских препаратов может быть опасен, поэтому специалисты запрещают самостоятельное лечение.
Для постановки правильного диагноза больному необходимо обратиться за помощью к врачам терапевтам, дерматологам, ревматологам.
Для объективной оценки пациенту нужно сдать анализ крови, а также пройти УЗИ и МРТ.
Методы лечения
Основа лечения хронического артрита заключается в снижении симптомов. Для этого больному необходимы мощные нестероидные и противовоспалительные средства, а также стероидных медикаментов.
В период ремиссии пациенту назначается восстановление при помощи массажа, ЛФК и курса физиотерапии.
Медикаментозная терапия включает в себя прием таких препаратов, как:
- Антибиотики —, Амоксициллин, Клавуланат, Сульбактам.
- Обезболивающие препараты —, Оксикодон, Оксиконтрин, Викодин.
- Нестероидные и стероидные противовоспалительные средства —, Экотрин, Целебрекс, Клинорил.
- Болезнь-модифицирующие антиревматические лекарства —, Плаквенил, Неорал, Цитоксан.
- Биологические медикаменты —, Актемра, Оренция, Ритуксимаб.
- Кортикостероиды —, Целестон, Преднизолон.
Дозировка всех описанных лекарственных средств подбирается в индивидуальном порядке. Самостоятельное применение строго противопоказано.
Узнайте, что можно и что нельзя есть при артрите.
В случае диагностирования псориатической формы, помимо основного курса, пациенту назначается противовоспалительная терапия.
Помимо медикаментозного воздействия, остановить прогрессирование заболевания можно с помощью физиотерапевтических процедур. Кроме этого, больному нужно пройти курс лечебной гимнастики.
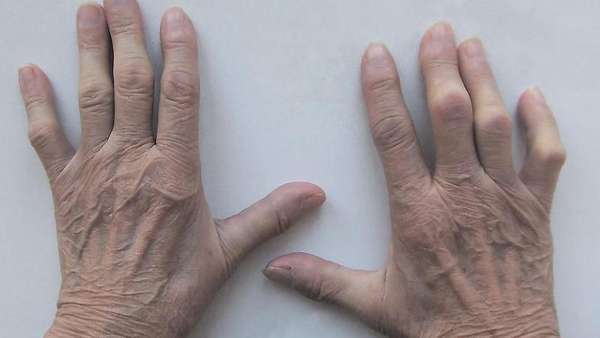
Ускорить выздоровление помогут компрессионные повязки. Применение специальных ортопедических компрессов позволит укрепить опорно-двигательную структуру и снизить нагрузку на мышцы.
Если медикаментозная терапия при артрите оказалась неэффективной, больному назначается оперативное вмешательство. Показаниями к операции может быть сильные нарушения функций опорно-двигательного аппарата, а также явные поражения структуры суставов.
Купировать заболевание полностью невозможно, но при выполнении ряда процедур больной может минимизировать последствия. Поэтому операция в некоторых случаях просто необходима. В обратном случае присутствует риск формирования инвалидности.
Профилактические методы
Для предупреждения развития хронического артрита пациенту нужно придерживаться нескольких правил:
- Своевременно лечите все вирусные, бактериальные и инфекционные заболевания.
- Следите за своим питанием. Исключите из рациона чрезмерно соленые, острые, кислые блюда.
- Каждый день пейте не менее одного литра чистой воды.
- При наличии лишнего веса необходима коррекция питания.
- Не забывайте о важности спорта. Старайтесь больше времени уделять лечебной гимнастике.
- При риске развития воспаления в суставах исключите все физические нагрузки.
- При возможности посетите санатории.
Как лечить плечелопаточный периартрит?
Заключение
К сожалению, вылечить хронический артрит полностью нереально, но пациент может минимизировать неприятные ощущения. Для этого важно найти квалифицированного врача, который составит полноценный курс лечения. Также больному необходимо посещать ревматолога каждый месяц для достижения длительной ремиссии.
Рецидивы заболевания опасны для пациента тем, что могут спровоцировать развитие инвалидности. Поэтому человеку нужно придерживаться всех назначений доктора и своевременно принимать медикаменты.
Опорно-двигательный аппарат является источником движения, главным звеном в человеческом организме. Любые сбои в его структуре могут иметь непредсказуемый сценарий.
Хронический артрит — это заболевание суставов опорно-двигательного аппарата, воспалительный процесс, при котором происходят обострения, как правило, не опасные для жизни, но с характерными болями и периодическим обострением активности патологического процесса.
Продолжительность обострения составляет от 3 месяцев и выше, в зависимости от подбора лечения и проведения сопутствующих мероприятий. В этой статье описаны наиболее действенные и прогрессивные способы лечения и облегчения воспалительного процесса даже при самых сложных и запущенных формах заболевания. Предложенные методики одобрены профессиональными специалистами, а советы по профилактике принесли пользу не одной сотне людей, страдающих от недуга.
Описание заболевания

Вне зависимости от адаптации, хронический артрит отличается:
- Обостренной формой заболевания;
- Болями в конкретном месте;
- Затруднением движений;
- Отеками тканей.
Последствия артрита могут быть выражены в деформации суставов, сублюксациях и контрактурах.
Чтобы выявить хронический артрит на ранней стадии, применяют различные формы диагностики, основные из которых такие обследования, как:
- Рентгенологическое;
![]()
- Томография суставов;
- УЗИ;
- Комплексное;
- Проведение лабораторно-инструментальных методов исследования;
- Сбор анализов.
Основа терапии состоит во временной иммобилизации суставов, прописании базисных препаратов, комплексных противовоспалительных лекарств, влиянии медикаментозной терапии. Лечение, в большей степени, консервативное.
Во время ремиссии особенно важно использовать дополнительные способы восстановительного лечения — лечебная физкультура типа ЛФК при поликлиниках и в санаториях, массаж (особо необходим при ослаблении симптомов в период обострения), физиотерапия.
Обратите внимание
У хронического артрита нет ни возраста, ни пола, ни других ограничений — от этой болезни страдают и взрослые, и дети — от грудничков до подростков.
Этиология хронического артрита
Причины и условия заболевания разные. Чаще всего хроническим артритом страдают люди с сопутствующими болезни диагнозами, к которым относятся:
- Болезнь Бехчета;
- Гепатит C;
- Артрит коленного сустава;
![]()
- Тонзиллит;
- Рецидивирующий полихондрит;
- Пиелонефрит;
- Подагра;
- Красная волчанка;
- Синусит;
- Реактивный артрит;
- Туберкулез;
- Саркоидоз;
- Псориаз.
В качестве провокатора может выступить любая инфекция со специфической и неспецифической диагностикой. Окончательно ученые еще не доказали этиологию относительно ревматоидного хронического артрита.
К развитию этого заболевания располагают определенные факторы, такие, как:
- Осложнения после проведения вакцинации;
- Любой из типов сахарного диабета;
- Беременность;
![]()
- Гиподинамия;
- Болезни щитовидной железы;
- Постоянные переохлаждения;
- Продолжительные статистические нагрузки на определенный сустав;
- Пубертальный период;
- Слабый иммунитет;
- Малоподвижный образ жизни;
- Климакс;
- Менопауза;
- Гиперинсоляция;
- Посттравматический шок от заболеваний ревматического характера.
Формы болезни
Характер возникновения хронического артрита структурный и смешанный. В понятие этого заболевания включена целая группа разных по природе происхождения форм.
Инфекционные, или реактивные, формы протекания болезни вызваны скрытыми вирусами в организме типа синуситов, гепатита, тонзиллита.
Подагрические артриты возникает из-за инфильтрации тканей. Воспаления со специфическими формами протекания болезни провоцирует сифилис, гонорея и туберкулез.
Клиницисты выделяют несколько типов развития хронического артрита. Но два из них являются самостоятельными нозологическими единицами. Это:
- Ювенильный;
- Хронический артрит височно-нижнечелюстного сустава.
Появление этих форм артрита не взаимосвязано с инфекционными вирусами. В качестве главных мотиваторов признаны:
- Дестабилизация общей реактивности;
- Разрыв тканевой целостности;
- Иммунокомплексные реакции;
- Проявления аллергии.
![]()
Ювенильный и хронический ВНС артрит часто являются спутниками синдрома Рейтера, псориаза или красной волчанки.
Ювенильный артрит
Эта форма хронического заболевания встречается приблизительно на 0,4 случаев на 1000 детей. Воспаление наблюдается у детей от 2 до 6 лет или в пубертальном возрасте (времени полового созревания). Причиной этому чаще всего являются травмы опорно-двигательного аппарата, острые респираторные вирусные инфекции, поствакционные осложнения, генетика.
При этой форме недуга поражаются не более четырех суставов.
Подагрический артрит
Наличие заболевания этой формы артрита с первичными признаками наблюдается через три-пять лет. Среди свойственных заболеванию признаков — частая деформация суставов, сложности в передвижении, контрактуры. Характерный знак — появление скоплений на тканях. Симптомы — частые, длительные, не особо острые приступы проявления подагры.
Воспаляются суставы кистей рук, лучезапястный и I-плюснефаланговый суставы. Опасность этой формы артрита состоит в вероятности осложнений внутренних органов, прежде всего, мочеполовой системы, появлении вторичного остеоартроза, мочекаменной болезни или почечной недостаточности.
Ревматоидный артрит

Протекание ревматоидного артрита провоцируется анкилозами и деформацией. Воспалительный процесс охватывает три и более участка в суставах кистей рук и стоп. Основная особенность заболевания — симметричная локализация области воспаления.
Утреннее проявление ревматоидного хронического артрита протекает особенно остро. Но как правило, в течение одного дня и исчезает. Сопровождается повышенным потоотделением, промежуточной лихорадкой и астеничностью (слабостью). При затянувшихся формах болезни могут проявиться деформации.
Псориатический артрит
Болезнь имеет прямую связь с псориазом, поэтому отличается наличием артралгии и проявлений в форме псориатических бляшек на коже. Дерматологическим проявлениям предшествует воспалительный процесс в суставах.
Еще один типичный признак псориатической формы хронического артрита — присутствие дистальных межфаланговых суставов и неравномерная локализация. При этом у суставов форма не изменяется, болезненных ощущений не наблюдается, только может происходить утолщение пальцев.
Страдающие от псориатического артрита могут болеть энтезопатией, сакроилеитом, спондилитом.
Диагностика хронического артрита
Содержание, методы и последовательные ступени развития и протекания болезни осуществляется с привлечением к консультациям нескольких врачей разных специализаций.
Диагностика проводится на основании нескольких методик в комплексе:
- Личного осмотра;
- Общего анализа крови;
- Лабораторных анализов;
- Прокола стенки сосуда;
- Артроцентеза (отбора синовиальной жидкости);
- Биопсии оболочки;
- УЗИ;
- Диагностической артроскопии (прямого осмотра сустава посредством артроскопа — прибора, в фокусе которого видны 2 кости лучезапястного сустава);
- На основании инструментального обследования, включающего:
- Рентгенографию;
- Магнито-резонансную терапию общего характера;
- Артрографию;
- Компьютерную томографию суставов.
![]()
Исследования назначаются врачом-практиком, ведущим заболевание. Расшифровка анализов и назначение лечения также ложится на специалиста.
Лечение хронического артрита
Лечение этой формы заболевания опорно-двигательного аппарата проводится хотя и традиционными способами, но занимает достаточно долгое время. Причем профилактика, комплексный подход, образ жизни и питание — далеко не на последнем месте в прогнозе заболевания.
От хронического артрита люди страдают много веков, и столько же времени лучшие целители ищут панацею от этой напасти. Все же некоторые успехи за это время у медиков появились.
Значительная роль в развитии хронического артрита отведена уровню витамина D в организме. Недостаточное количество этого вещества приводит к осложнениям в опорно-двигательном аппарате. Дефицит биологически-активного вещества испытывают почти все жители, населяющие северное полушарие. Большая часть их жизни проходит без солнца. Люди, испытывающие гиповитаминоз, предрасположены к хроническому артриту уже по определению.
Современное лечение артрита предполагает интервенцию нестероидных воспалительных средств и витамина D. Последний элемент организм получает от солнечной активности и через питание. В летний период насыщение от солнца предостаточно, а в другое время года — наоборот. С продуктами человек получает всего 10 % вещества от среднесуточной дозы.
Хронический артрит в запущенной форме отличается нарушением функций и имеет прогрессирующие деструктивные разрушения. В подобных случаях необходимо хирургическое вмешательство и в послеоперационный период — проведение эндопротезирования суставов.
Ортопедическая коррекция проводится с использованием:
- Ортезов;
- Стелек;
- Шин;
- Лонгет.
Какие лекарства рекомендует ассоциация врачей

Еще один витамин в большом количестве присутствует в биокомплексе. Это В6. Вещество позволяет быстро восстанавливать нервные окончания — это снимает отек суставов, понижает симптоматику и оказывает благоприятное воздействие на гормональный фон.
Эффективность хронического артрита даже самыми лучшими медикаментами под угрозой, если не закончено восстановление кровоснабжения хрящевой и суставной тканей.
- Эталонный антиоксидант — вытяжка из коры лиственницы;
- Растительный препарат Одуванчик П, добываемый из корня одуванчика, — хондропротектор и природный венотоник.
Немедикаментозное лечение
Чтобы восстановить подвижность суставов, помимо традиционных способов лечения с применением медикаментов и витаминотерапии, важное значение приобретают:
- Физиотерапевтические процедуры;
- Регулярные занятия гимнастикой для суставов;
- Специальный массаж.
Все эти мероприятия в комплексе позволяют обеспечить стойкую ремиссию и не допустить острых обострений в холодную пору года.
Питание при хроническом артрите

Прежде всего, в рационе страдающего хроническим артритом должны присутствовать продукты, содержащие витамин Д3 и как можно больше кальция в натуральном виде.
Среди подходящих продуктов:
- Желто-оранжевая фрукто- и овощетерапия — дары природы этих оттенков являются рекордсменами по содержанию антиоксидантов;
- Красный и желтый болгарский перец;
- Яблоки, соки и блюда из них;
- Картофельный сок;
- Брусника;
- Помидоры;
- Клюква;
- Баклажаны;
- Рыбий жир и рыба;
- Печень трески;
- Сок сельдерея, лука и брокколи.
![]()
Продукты, которые лучше никогда не включать в свое меню:
- Щавель;
- Колбасы;
- Бобы;
- Жареную пищу;
- Крепкие бульоны;
- Копченые продукты;
- Субпродукты;
- Шпинат.
Соль, сахар, приправы, молотые перцы следует ограничить по максимуму.
Вместо заключения
Вылечить хронический артрит невозможно. И поэтому возникает вполне резонный вопрос — зачем лишать себя удовольствия вкусно и вредно поесть, если болезнь этим не остановить? Однако периоды обострения хронического артрита могут иметь ярко выраженный болезненный синдром.
Медицинские исследования не стоят на месте и вполне возможно, что вскоре на фармакологическом рынке появятся препараты, блокирующие раз и навсегда симптоматику хронического артрита.
Видеоматериалы по теме:
1. Ювенильный хронический (идиопатический) артрит, проф. Шахбазян И.Е.
2. Ревматоидный артрит — аутоиммунное заболевание
3. О самом главном: Ревматоидный артрит
4. Лечебное питание при ревматоидном артрите
Читайте также:








