Как лечить отрыв костного фрагмента
Разрыв ПКС нередко происходит вследствие ротационной травмы (сгибание – вальгус – наружная ротация, сгибание – варус – внутренняя ротация, грубая наружная ротация) или избыточного разгибания коленного сустава.
Разрыв ПКС нередко происходит вследствие ротационной травмы (сгибание – вальгус – наружная ротация, сгибание – варус – внутренняя ротация, грубая наружная ротация) или избыточного разгибания коленного сустава.
Существует более редкий механизм разрыва ПКС – при вставании из положения глубокого приседания (горнолыжный спорт). Этот разрыв, обусловленный очень сильным сокращением четырехглавой мышцы, демонстрирует антагонистические взаимоотношения между четырехглавой мышцей и ПКС.
В большинстве случаев наблюдается суставной выпот (гемартроз). Также пациенты, перенесшие разрыв ПКС, описывают:
- Ощутимый или слышимый щелчок в коленном суставе во время повреждения,
- Невозможность продолжать активность,
- Быстрое возникновение отёка сустава (в течение 1 часа после травмы).
По классификации Meyers выделяется три типа переломов:
- Тип 1: фрагмент минимально смещён со своего ложа, либо его край немного приподнят.
- Тип 2: передняя часть фрагмента приподнята над ложем.
- Тип 3: фрагмент полностью оторван от ложа и смещён.
Zufko расширил данную классификацию, добавив типы А и В, учитывающие вовлечение межмыщелкого пространства:
- Тип А: изолированный отрыв ПКС, не распространяющийся на межмыщелковое пространство.
- Тип В: костный отрыв ПКС, распространяющийся на межмыщелковое пространство.
При оценке острого повреждения в первую очередь следует выполнить рентгенологическое исследование. Если на рентгенограммах отмечается авульсионный перелом, клиническое исследование ограничивается оценкой медиальной и латеральной коллатеральных связок (проверка варусной/вальгусной нестабильности). Следующий этап зависит от размеров выявленного фрагмента. Рентгенологическое исследование имеет большое значение для диагностики костного отрыва ПКС.
МРТ может оказаться полезной для определения размеров оторванного фрагмента, выявления дополнительных линий перелома плато большеберцовой кости и исключения сопутствующих повреждений.
Артроскопические находки очень вариабельны. При небольшом несмещенном фрагменте, выявленном рентгенографически, межмыщелковая область может выглядеть абсолютно неизмененной. При пальпации дистального отдела ПКС нередко выявляется лишь нестабильная область или зона кровоизлияния в области отрыва кости. Хирургическая рефиксация в этом случае не показана.
В некоторых ситуациях можно обнаружить небольшой костный фрагмент с полным дистальным или внутриствольным разрывом ПКС, что обычно встречается у пациентов старше 30 лет.
Крупные фрагменты могут вовлекать часть или всю область прикрепления ПКС к большеберцовой кости. Линия перелома распространяется на медиальное и/или латеральное плато большеберцовой кости, как правило, с сопутствующим вовлечением всего межмыщелкого возвышения.
Лечение
Лечение зависит от размера и смещения фрагмента:
- Очень маленький фрагмент.
Если фрагмент очень маленький (1-2 мм), можно считать, что повреждение связки затрагивает только некоторые порции дистальной ПКС. Рефиксация такого фрагмента не принесёт значительной пользы.
- Крупный фрагмент.
Если фрагмент (более 5 мм) приподнят или смещён, для функциональной реабилитации рекомендуется его рефиксация.
Обычно для определения точного размера, степени смещения и состояния ПКС необходимо выполнение артроскопии. Описано много методик рефиксации (спицами, чрескостным швом проволокой, антеградная или ретроградная фиксация стягивающим винтом, Ethipins). В зависимости от размера фрагмента эффективным вариантом может явиться артроскопическая рефиксация канюлированным винтом.
Техника операции
- Осмотр.
Распространённость отрыва кости определяют при артроскопии. Особое внимание следует уделять распространённости повреждения, степени смещения и уровню любой импрессии плато большеберцовой кости.
Распространённость и смещение перелома оценивают пальпаторно. В большинстве случаев фрагмент удаётся мобилизировать щупом.
- Расчистка межмыщелкого пространства.
Сгустки крови удаляют, инфрапателлярную связку резецируют (при её наличии). Тщательно изучают ход волокон ПКС.
- Пробная репозиция.
Пробную репозицию выполняют щупом или артроскопическим зажимом.
- Очищение ложа фрагмента.
- Репозиция и временная фиксация.
- Фиксация винтом.
- Пальпация.
Рефиксированный фрагмент пальпируют для оценки стабильности. Если он ещё подвижен, винт следует удалить и заменить на более длинный или крупный.
При неуверенности в адекватности репозиции и фиксации, рефиксацию можно оценить при помощи ЭОПа.
- Дренаж и ушивание ран.
В полости сустава оставляют дренаж диаметром Ch8. Все порты ушивают простыми одиночными швами.
После оперативного вмешательства колено иммобилизируют в съемном 20° ортезе. После завершения операции необходимо выполнить рентгенологическое исследование в двух проекциях.
Обычно винты удаляются через 12 недель после рефиксации.
- Пальпация.
- Обнаружение винтов.
- Выделение головок винтов.
- Ослабление винтов.
- Удаление винтов.
- Окончательное заглаживание.
Таранная кость самая крупная в стопе. Ее переломы встречаются весьма редко. На данный вид повреждения приходится только 6% случаев. Из-за крупного размера кости любой ее перелом представляет собой тяжелую травму, нередко становящуюся причиной инвалидности у человека.
Что такое перелом таранной кости
Под переломом таранной кости (фото вы можете увидеть в статье) понимается один из серьезных видов повреждений, возникающих чаще из-за избыточной нагрузки во время занятий спортом, при авариях, прыжках с высоты и падениях различных тяжестей на стопу.
Для кости характерно сложное строение. Она формирует нижний отдел голеностопного сустава. В нижней части происходит ее соединение с пяточной костью, а спереди она связывается с ладьевидной.
Поскольку для кости характерна сложная структура, то повреждение может возникнуть в различных частях. Ее элементами являются:
- головка, соединяющаяся с ладьевидной костью,
- шейка,
- средний отдел (блок), связывающийся с латеральной и медиальной лодыжками,
- задний отросток.
Большая часть кости покрывается суставным хрящом. Особенность ее строения такова, что она плохо снабжается кровью. По этой причине любое повреждение характеризуется длительной реабилитацией, плохим снабжением кислородом, из-за чего нередко возникает осложнение в виде отмирания клеток.
Как применять препарат Дона для суставов?
Узнайте, как вправить тазобедренный сустав.
Как выглядит перелом?
Характер повреждения кости позволяет выявить рентген, который проводится во всех случаях подобных травм. В зависимости от конкретного пострадавшего элемента нарушение целостности кости выглядит следующим образом:
При сильном тыльном изгибе стопы происходит перелом костной шейки. Дополнительно проявляется повреждением не только голени, но даже бедра.
Возможны два варианта повреждения:
- При тыльном сгибании и нагрузке шейка вонзается в большеберцовую кость. Круговое движение становится причиной вывиха и смещения костного тела. Дополнительно может возникать повреждение медиальной лодыжки.
- Круговое движение стопы становится следствием усиленного сгибания ее подошвы.
Справка. Возможен также оскольчатый слом кости. При нем она дробится на несколько фрагментов в результате падения человека с высоты и неудачного приземления на пятки.
Виды повреждений
В зависимости от анатомического строения используется следующая классификация переломов таранной кости:
- повреждение головки,
- нарушение целостности шейки,
- повреждение средней части (костного блока),
- компрессионный перелом в виде раздробления кости на множественные осколки,
- краевое повреждение,
- перелом заднего отростка.
С учетом наличия или отсутствия нарушения целостности кожи при сломе выделяют два его вида:
- закрытый (без повреждения тканей),
- открытый (с нарушением целостности кожных покровов).
В зависимости от тяжести выделяют:
- повреждения со смещением в виде подвывиха подтаранного сустава,
- травма без смещения,
- перелом с вывихом костного тела в области голеностопа,
- травмирование с вывихом в области ладьевидно-таранного сустава.
Как лечится чрезвертельный перелом бедра?
Симптоматика
Поскольку кость располагается в центральной части стопы, то симптомы нарушения ее целостности схожи с симптоматикой повреждений других костных образований. Характерны следующие симптомы перелома таранной кости стопы:
сильный отек, охватывающий заднюю поверхность стопы,
Симптомы во многом зависят от локализации перелома:
- при краевом повреждении они неявны и не отличаются сильным болевым синдромом, что часто ошибочно принимается за простой ушиб,
- при травмировании шейки заметна сильная деформация голеностопа,
- при переломе заднего отростка характерна сильная боль в ахилловом сухожилии, обостряющаяся в момент прощупывания.
Внимание! Точный диагноз о наличии слома или простого ушиба может поставить только врач после проведения необходимого рентгенологического обследования. При наличии указанной симптоматики необходимо незамедлительно обратиться в медицинское учреждение.
Лечение перелома
Во всех случаях требуется оперативное лечение переломов таранной кости, поскольку при несвоевременном оказании помощи вероятно возникновение серьезных осложнений. Само лечение зависит от характера повреждения. Сращивание подразумевает три основные методики:
- иммобилизация,
- репозиция закрытого типа,
- репозиция в открытой форме (остеосинтез).

Лечение перелома заднего отростка таранной кости чаще всего проводится в форме иммобилизации. Она подразумевает наложение на поврежденный участок повязки из гипса или полимерного материала.
Процедура проводится в случае простого повреждения при отсутствии осложнений. На дне повязки фиксируется супинатор из металла. Благодаря ей стопа находится в неподвижном положении.
При иммобилизирующей повязке больной должен держать поврежденную ногу в возвышенном положении. Так ему удастся избежать возникновения нежелательных отеков. Для уменьшения сопутствующего повреждению болевого синдрома рекомендуется прием обезболивающих препаратов.
Лечение перелома таранной кости со смещением подразумевает применение закрытой репозиции. Она предваряет наложение больному повязки и включает следующий порядок действий:
- введение анестезии,
- укладывание человека на живот и сгибание его ноги в колене,
- проведение вытяжения за пятку и одномоментное сгибание стопы,
- сопоставление костных отломков,
- наложение иммобилизирующего сапога.
Больной носит повязку на протяжении 7 недель, после чего ему заменяют ее на новую, но с которой он сможет сгибать стопу на 900.
Как лечить перелом коленной чашечки?
Узнайте, как оказать первую помощь при различных переломах.
Открытая репозиция или остеосинтез проводится в тяжелых случаях:
- неконсолидированный перелом таранной кости, при котором ее срастание значительно затруднено,
- наличие невправимых вывихов,
- травма с риском некроза,
- присутствие смещения свыше 1 см,
- наличие закрытого перелома с нарушением целостности мягких тканей,
- перелом открытого типа.
Остеосинтез может проводиться в форме:

сопоставления отломков при помощи винтов или пластин,
Сроки иммобилизации при переломе таранной кости разнятся в зависимости от его характера и выбранного метода лечения.
При простых повреждениях она составляет 1,5 месяца, после проведения закрытой репозиции —, 4 месяца, после остеосинтеза —, неделю. Обездвиживание не применяется только при одной из форм остеосинтеза, когда больному вводят спицы Киршнера и накладывается аппарат в виде стержня. За счет него нога находится в нужном положении.
Реабилитация таранной кости после перелома включает в себя:
- Обеспечение полного покоя ноге особенно в течение первой недели после наложения повязки.
- Выполнение упражнений с целью восстановления мышечного тонуса после снятия гипса. Могут делаться как обычным способом, так и в воде.
- Проведение лечебного массажа.
- Употребление продуктов, обогащенных кальцием, для ускоренного срастания костей.
- Использование местных и препаратов нестероидного типа для внутреннего приема, снимающих воспаление.
- Применение физиотерапевтических процедур в виде парафиновых аппликаций, магнитотерапии, электрофореза с «,Новокаином»,, ультразвуковой терапии.
- Ежемесячное выполнение контрольных рентген-снимков.
- Избежание серьезных нагрузок на ногу в ходе всего реабилитационного периода.
Важно! Любая программа реабилитации при подобных видах повреждений индивидуальна и подбирается с учетом особенностей конкретно взятого пациента.
Последствия повреждения

Возможны следующие последствия перелома таранной кости:
- нарушение работы сосудов, приводящее к отмиранию тканей,
- возникновение обширного отека с постоянным болевым синдромом,
- инфицирование места повреждения,
- развитие остеомиелита,
- нарушение функционирования голеностопного сустава.
Особенность! В 30% случаев травма приводит к присвоению инвалидности человеку, поскольку существенно ограничивается его трудоспособность.
Заключение
Данное повреждение является редким, но наиболее серьезным видом травм. Единственным точным методом его диагностики служит рентгенологическое обследование. При лечении могут применяться как консервативные методики в виде иммобилизации, так и хирургические способы (закрытая и открытая репозиция).
Форма терапии зависит от тяжести повреждения и сопровождается обязательной реабилитацией пациента, разработанной для него в индивидуальном порядке.
Перелом костей таза
Таз представляет собой мощное костное кольцо, служащее основанием для позвоночника. Переломы костей таза встречаются относительно нечасто, составляя у взрослых лишь 3% всех переломов.
Большинство переломов таза возникают вследствие высокоэнергетической травмы, например при автомобильных авариях. Поскольку кости таза располагаются в непосредственной близости от крупных кровеносных сосудов и внутренних органов, переломы этих костей могут сопровождаться массивным внутренним кровотечением и другими повреждениями, требующими неотложного медицинского вмешательства.
В некоторых случаях, например у лиц пожилого возраста с низким качеством костной ткани, для возникновения перелома таза достаточно низкоэнергетической травмы — обычно падения с высоты собственного роста.
Тактика лечения переломов таза варьирует и зависит от тяжести повреждения. Низкоэнергетические повреждения зачастую можно лечить консервативно, тогда как высокоэнергетические обычно требуют хирургического лечения, задачей которого является восстановление анатомии и стабильности тазового кольца, которое позволит пациенту вернуться к полноценной повседневной жизни.
Таз представляет собой костное кольцо, расположенное в нижней части тела и являющееся связующим звеном между позвоночником и нижними конечностями. Таз образован следующими костями:
- крестец (крупная треугольная кость, являющаяся основанием позвоночника);
- копчик;
- 2 безымянные (тазобедренные) кости.
Каждая безымянная кость образована тремя костями — подвздошной, седалищной и лонной. У детей они существуют как три отдельные кости, однако по мере созревания скелета сливаются в единую кость. В месте своего слияния эти три кости образуют вертлужную впадину — чашеобразное углубление, являющееся частью тазобедренного сустава.
Кости таза соединяются с крестцом мощными соединительнотканными пучками, называемыми связками, и вместе они под грудной клеткой образуют чашеобразную полость, вмещающую органы таза.
В полости таза расположены крупные нервные стволы, кровеносные сосуды, часть петель кишечника, мочевой пузырь и органы репродуктивной системы. Таз служит защитой для этих важных анатомических образований. Кроме того, кости таза являются местом прикрепления мышц пояса нижних конечностей, бедра и живота.
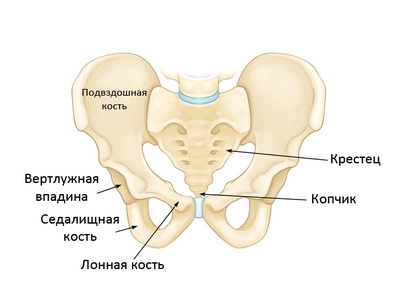
Таз служит местом прикрепления мышц и защитой для органов нижнего отдела брюшной полости.
Поскольку таз представляет собой кольцо, перелом в одной его части нередко сопровождается переломом или повреждением связок в другой. Принято выделять несколько типов переломов костей таза. Отношение перелома к тому или иному типу определяется направлением линии перелома и характером травмирующей силы, которая привела к его возникновению.
Стабильные переломы. Данный тип переломов обычно отличается наличием лишь одной линии перелома и сохранением анатомии тазового кольца. Низкоэнергетические переломы — это обычно стабильные повреждения. К стабильным переломам относятся следующие:
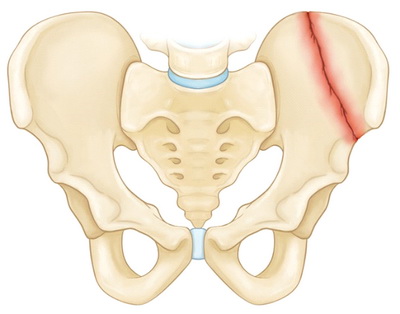
На рисунке — перелом крыла подвздошной кости
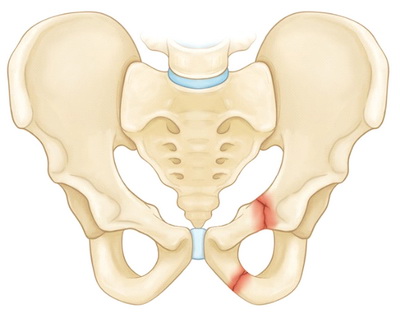
На рисунке — Перелом верхней и нижней ветвей лонной кости
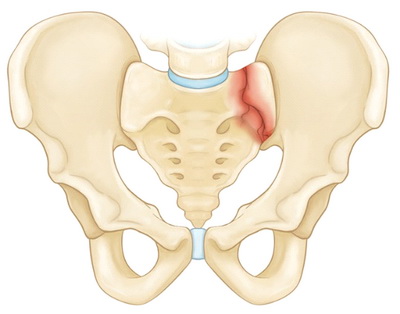
На рисунке — Изолированный перелом крестца
Нестабильные переломы. Данный тип переломов характеризуется нарушением целостности тазового кольца как минимум в двух точках, при котором анатомия таза, как правило, нарушается (происходит смещение фрагментов). Чаще всего такие переломы возникают вследствие высокоэнергетической травмы. К нестабильным переломам относят следующие:
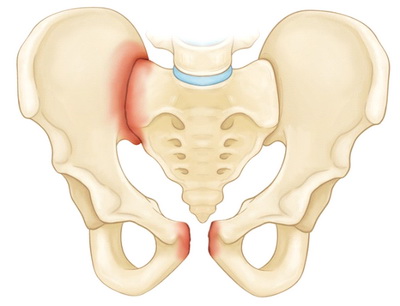
На рисунке — Повреждение в результате передне-задней компрессии таза
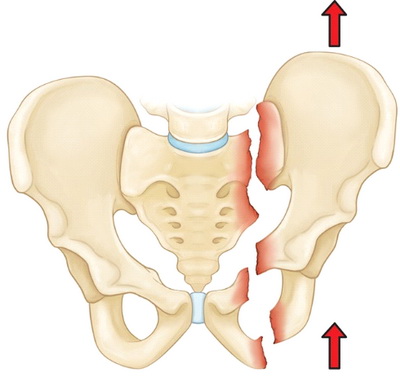
На рисунке — Вертикально-нестабильный перелом. При данном переломе одна половина таза смещается вверх
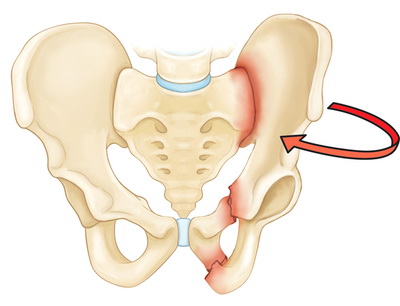
На рисунке — Перелом в результате боковой компрессии. При данном типе перелома одна половина таза ротируется внутрь.
Перелом костей таза может возникать вследствие высокоэнергетической травмы при:
- дорожно-транспортных происшествиях;
- сдавлении таза вследствие обрушения тех или иных конструкций;
- падении с высоты (например, с лестницы).
В зависимости от направления вектора и величины травмирующей силы повреждения таза могут представлять непосредственную угрозу жизни и требовать неотложного начала лечебных мероприятий.
Переломы костей таза могут развиваться на фоне снижения качества костной ткани. Наиболее часто такие переломы наблюдаются у лиц пожилого возраста, страдающих остеопорозом. Переломы у таких пациентов могут возникать даже при падении с высоты собственного роста или при обычных безобидных действиях, например при вставании из ванны или спуске по лестнице. Такие повреждения обычно стабильны, не сопровождаются нарушением целостности тазового кольца и могут представлять собой лишь повреждение единственной кости.
Гораздо реже встречаются, например, такие переломы, когда происходит отрыв костного фрагмента в месте прикрепления мышцы. Эти переломы называются отрывными и чаще всего встречаются у молодых спортсменов с пока еще незрелой костной системой. Отрывные переломы обычно не приводят к нестабильности таза и не сопровождаются повреждением внутренних органов.
Переломы костей таза всегда сопровождаются болевым синдромом. Боль усиливается при движениях в тазобедренном суставе и при попытках встать и пойти. Нередко во избежание усиления болевого синдрома пациент удерживает ногу в определенном положении — обычно в положении сгибания в тазобедренном суставе. У некоторых пациентов могут иметь место отек и кровоизлияния в области тазобедренного сустава.
Пациенты с переломами, являющимися следствием высокоэнергетической травмы, практически всегда попадают или доставляются в травматологические центры или отделения неотложной помощи, где ввиду тяжести полученных повреждений они нуждаются в немедленном оказании медицинской помощи.
Переломам, полученным вследствие высокоэнергетической травмы, могут сопутствовать повреждения головы, груди, брюшной полости и конечностей. Массивная кровопотеря может привести к развитию такого состояния, как травматический шок — жизнеугрожающее нарушение функций организма, сопровождающееся нарушением работы большинства внутренних органов.
Лечение пациентов с высокоэнергетическими переломами костей таза требует мультидисциплинарного подхода с вовлечением значительного числа медицинских специалистов. В некоторых случаях прежде, чем приступить к лечению перелома костей таза и других повреждений, пациент нуждается в восстановлении проходимости дыхательных путей, коррекции дыхательных и гемоциркуляторных нарушений.
При обследовании врач оценит состояние таза, тазобедренных суставов и нижних конечностей. Также он оценит, сохранены ли движения в голеностопных суставах и пальцах стопы и чувствительность подошвенной поверхности стопы.
Также врач, с тем чтобы не пропустить другие повреждения, самым тщательным образом обследует иные части тела. Дополнительные методы исследования
Рентгенография обеспечивает возможность получения статических изображений плотных анатомических образований, например костей. Все переломы костей таза требуют рентгенологического исследования, нередко с использованием дополнительных проекций, которые позволяют врачу оценить характер смещения фрагментов.
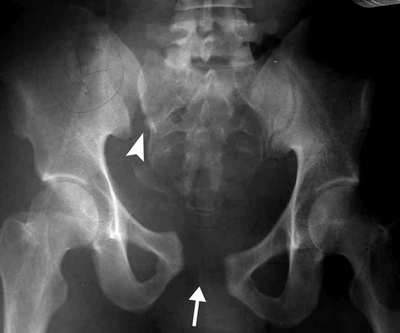
Рентгенограмма нестабильного повреждения таза с разрывом лонного симфиза (стрелка) и крестцово-подвздошного сочленения (треугольная стрелка).
Компьютерная томография (КТ). Ввиду достаточно сложного анатомического строения таза наиболее часто для диагностики и оценки характера переломов этой локализации применяется компьютерная томография. Она обеспечивает врача более детализированными разноплоскостными срезами костей таза и используется для оценки характера перелома, диагностики других, сочетанных, повреждений и предоперационного планирования.
Магнитно-резонансная томография (МРТ). МРТ назначается в редких случаях, когда линия перелома не видна ни на рентгенограммах, ни на КТ.
При выборе тактики лечения мы исходим из следующих факторов:
- характер перелома;
- степень смещения костных фрагментов;
- состояние здоровья пациента в целом.
Консервативное лечение может быть рекомендовано при стабильных переломах без смещения либо с минимальным смещением костных фрагментов.
Консервативное лечение включает:
- Использование вспомогательных средств опоры. Для исключения нагрузки на поврежденную конечность врач может рекомендовать использовать костыли или ходунки на срок до 3 месяцев или до того момента, пока не наступит сращение перелома. Если у пациента имеются повреждения обеих нижних конечностей, для передвижения до тех пор, пока не будет разрешена нагрузка хотя бы на одну конечность, используется инвалидное кресло.
- Медикаментозная терапия. Врач может рекомендовать такие препараты, как обезболивающие и антикоагулянты. Последние назначаются с целью профилактики тромбозов вен нижних конечностей.
Пациенты с нестабильными переломами костей таза могут нуждаться в одном или более хирургических вмешательств.
Наружная фиксация. Наружная фиксация применяется для стабилизации тазового кольца. Операция заключается во введении через небольшие кожные разрезы и мышцы в кости таза металлических стержней или винтов. Концы этих стержней и винтов остаются над поверхностью кожи по обе стороны таза и фиксируются к карбоновым соединительным балкам. Наружный фиксатор выполняет роль стабилизирующей рамки, удерживающей кости таза в правильном положении.
В некоторых случаях наружный фиксатор применяется для стабилизации вплоть до наступления сращения перелома. У пациентов, которые на данный момент по состоянию здоровья не могут перенести более продолжительное и сложное хирургическое вмешательство, которое им показано, наружный фиксатор может использоваться в качестве временной меры, используемой до момента стабилизации состояния пациента и выполнения окончательной фиксации перелома.
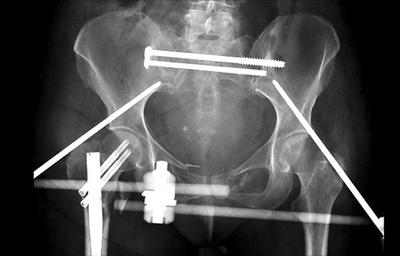
В данном случае для стабилизации костей таза использован наружный фиксатор.
Скелетное вытяжение. Скелетное вытяжение представляет собой систему блоков, грузов и противовесов, которые используются для репозиции костных фрагментов. Скелетное вытяжение нередко накладывается в ближайшее время после травмы и снимается после операции. Иногда некоторые переломы вертлужной впадины лечат с использованием одного только скелетного вытяжения. Однако применяется данный метод достаточно редко, и, если в этом возникнет необходимость, решение об этом будет приниматься непосредственно вами вместе с вашим лечащим врачом.
При наложении скелетного вытяжения через бедренную или большеберцовую кость проводится металлическая спица. К спице фиксируется груз, который за счет тяги способствует удержанию фрагментов в максимально близком к анатомическому положении. У многих пациентов скелетное вытяжение также позволяет в той или иной мере снизить выраженность болевых ощущений.
Открытая репозиция и внутренняя фиксация. В ходе операции костные фрагменты в первую очередь возвращаются в нормальное анатомическое положение (репонируются). Для удержания фрагментов в этом положении до наступления сращения используются металлические пластины и винты.
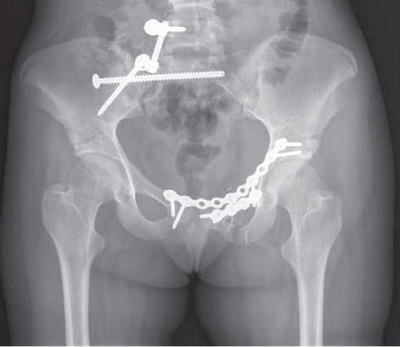
В данном случае для стабилизации перелома костей таза использованы пластины и винты.
Риски осложнений сопутствуют любой операции независимо от ее сложности. Перед операцией лечащий врач обсудит с вами каждый из этих рисков и примет все необходимые меры, чтобы их избежать.
Возможные осложнения включают:
- проблемы с заживлением раны, в т. ч. вследствие развития инфекции;
- повреждение нервов или кровеносных сосудов;
- тромбозы вен;
- тромбоэмболию легочной артерии — попадание тромбов с током крови в сосуды легких.
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения. Это неотъемлемая часть процесса заживления. Врач и медицинские сёстры сделают всё необходимое, чтобы уменьшить выраженность болевого синдрома и тем самым ускорить процесс вашего восстановления.
С целью обезболивания в послеоперационный период применяются различные типы препаратов: опиоиды, нестероидные противовоспалительные препараты и местные анестетики. Чтобы оптимизировать их эффект и снизить потребность в опиоидных анальгетиках, препараты могут назначаться в различных комбинациях друг с другом.
Помните, что, хотя опиоиды и позволяют эффективно купировать послеоперационный болевой синдром, они являются наркотиками и к ним возможно развитие привыкания. Наркотическая зависимость и передозировка наркотиков давно уже стали социально значимыми проблемами в большинстве развитых стран. Применение опиоидов возможно только по назначению врача. Как только болевой синдром становится менее выраженным, от них лучше отказаться. Если этого не происходит в течение нескольких дней после операции, проблему следует обсудить с лечащим врачом.
В большинстве случаев врач порекомендует вам как можно раньше начинать движения в суставах. Большинство пациентов вскоре после операции начинают ходить, хотя и с определенными ограничениями по нагрузке, и как можно раньше после операции начинают заниматься упражнениями, связанными с сокращением мышц голеней и стоп.
Физиотерапия включает специальные комплексы упражнений, направленные на восстановление подвижности и объема движений в тазобедренных суставах. Другие упражнения помогут вам восстановить силу и выносливость, необходимые вам для всего, с чем вы сталкиваетесь в повседневной жизни.
Несмотря на то, что вам будет разрешено двигаться, ваша мобильность в послеоперационный период всё же будет ограничена. По этой причине для профилактики тромбозов глубоких вен нижних конечностей и таза врач может назначить вам антикоагулянты — препараты, снижающие свертываемость крови.
Большинство пациентов в течение некоторого периода времени после операции должны пользоваться костылями или ходунками. Полная нагрузка допускается через 3 месяца после операции или тогда, когда наступит полное сращение перелома. После этого еще в течение некоторого периода времени вы также вынуждены будете пользоваться тростью или другими вспомогательными средствами опоры.
Стабильные переломы таза обычно достаточно хорошо срастаются. Нестабильные повреждения таза, возникшие вследствие высокоэнергетической травмы, могут стать причиной развития достаточно серьезных осложнений, в т. ч. массивного кровотечения, повреждений внутренних органов и инфекции. При эффективном лечении этих осложнений переломы обычно также хорошо срастаются.
Если в результате травмы оказались поврежденными также мышцы в области таза, то в течение нескольких месяцев после нее у вас может сохраняться хромота. Восстановление функции и силы поврежденных мышц может продолжаться до года.
Результатом сочетанных с переломами таза повреждений нервов и органов таза могут стать такие проблемы, как длительно сохраняющийся болевой синдром, нарушение походки и сексуальная дисфункция.
Клиника травматологии и ортопедии расположена недалеко от центра Москвы и по праву считается одной из лучших в России. Мы специализируемся на предоставлении высококвалифицированной медицинской помощи пациентам с травмами и заболеваниями опорно-двигательного аппарата. Клиника предоставляет широкий спектр как диагностических исследований, так и лечебных процедур. Вы можете быть уверены, что находитесь в надежных руках. Здоровье пациента — наш приоритет. Мы можем предложить Вам самые передовые и эффективные методы как консервативного, так и оперативного лечения. Команда наших врачей состоит из опытных и авторитетных хирургов травматологов-ортопедов, а также реабилитологов и физиотерапевтов. Все они стремятся к одному: безопасно достичь хороших и отличных результатов Вашего лечения. И мы не останавливаемся на достигнутом: все сотрудники клиники периодически повышают свой уровень квалификации, участвуют в международных конференциях и мастер-классах.
Читайте также:


