Как лечить суставы при гемофилии
Тяжелыми последствиями гемофилии рецидивирующие кровоизлияния, синовит и гемофилическая артропатия (гемартроз). Болезнь характеризуется недостатком компонентов, обеспечивающих правильную свертываемость крови. Опасность в том, что даже при незначительных порезах возникают кровоизлияния во внутренние органы, суставы и мышцы. Когда развивается суставной синдром, поражаются сразу коленные и тазобедренные, потом голеностоп, в конце — плечи и локти.

Характер патологии и суставной синдром
Гемофилия — наследственное заболевание, но оно встречается и у людей, в роду которых болезнь не прослеживалась. Этот фактор обусловлен тем, что недуг может переноситься поколениями без внешнего проявления, так как проявляется исключительно у мужчин, женщины же становятся лишь носителями гена.
Гемофилия особенно опасна проявлением спонтанных кровотечений, что может привести к летальному исходу. Незначительные травмы и порезы также несут большую опасность для организма больного, а гемартроз становится причиной инвалидности. При должном лечении вероятность спонтанных кровоизлияний и деформаций у больных гемофилией значительно уменьшается.
Влияние гемофилии на состояние суставов
Обильные кровоизлияния в ткани подвижных соединений или гемартроз — одно из наиболее частых проявлений патологии, при котором кровь заполняет суставную полость, чаще всего поражаются крупные структуры. Очагом поражения может быть один или несколько суставов сразу, что зависит от особенностей организма пациента, от возраста и степени проявления основного заболевания.

Гемартроз является следствием попадания крови в суставную полость.
Терапевтические меры, способствующие замедлению течения, приостанавливают развитие артрита у пациента и прогрессирование деформационных процессов в суставах и костях. Без проведения заместительной терапии деформация сустава наблюдается при повторных обильных кровоизлияниях. Такое состояние происходит и при отсутствии травм или механических повреждений, что провоцирует артропатию и ряд других патологических процессов:
- Формирование контрактуры из-за частоты заполнения кровью полостей суставов, что обуславливает появления резких болей при движении, развитии воспалительных процессов и ограничению двигательных функций сустава.
- Остеопороз, как результат распада костей, формирующих сустав.
- Образование кист.
- Атрофия мышц с риском наступления инвалидности.
Частые кровоизлияния, не поддающиеся терапевтическому лечению, с течением времени учащаются. Поражаются суставы из-за тяжелых воспалительных процессов. Воспаление синовильной оболочки сустава проявляется опуханием. Постепенно разрушается хрящевая ткань и развивается артроз. Ограничение подвижности и болезненность при синовите меньше, чем при гемартрозе, но сложность восстановления хряща требует столько же усилий.
Гемофилические осложнения развиваются в нескольких суставах, а положительная динамика в лечении при помощи заместительной терапии отсутствует. В таком случае используются альтернативные средства для приостановления развития болезни, в том числе и временная иммобилизация пораженного сустава. Правильно подобранный курс упражнений, использование фиксирующей лангеты или специальной обуви приводит к укреплению мышц и уменьшению риска спонтанных кровоизлияний.
Лечение гемофилии
Заболевание является неизлечимым, но терапевтические процедуры и своевременное обращение к врачу при подозрении на прогрессирование осложнений, снижает риск отягощения суставным синдромом.
Для улучшения характера свертываемости крови назначаются следующие процедуры:
Профилактические процедуры
Для предупреждения развития гемофилии и сопутствующих патологий, таких как воспалительные и деформационные процессы, следует проходить периодическое обследование, вести правильный образ жизни, включая лечебную физкультуру с минимальным риском травмирования, правильное питание и отказ от вредных привычек. Иным профилактическим методом является периодическое введение препаратов, повышающих свертывание крови, а при хирургическом вмешательстве показано консультирование у гематолога. При планировании беременности следует провести медико-генетическое консультирование для раннего диагностирования внутриутробного развития заболевания.
Тяжелое течение гемофилии проявляется суставными поражениями. В основном страдают крупные суставы, на которые оказывается больше нагрузки. Кровоизлияния в костно-хрящевую ткань происходят из-за нарушения свертываемости крови, в основе чего лежит неправильное соотношение элементов. Патология сопровождается сильными суставными болями, которые усиливаются при движении, а также отечностью кожных покровов в пораженном участке.

Причины и симптомы гемофилии
Это болезнь кроветворной системы, связанная с нарушением свертываемости крови. Относится к наследственным недугам. Так как гены, которые отвечают за развитие патологии, распространяются вместе с Х-хромосомой, то гемофилия передается только по женской линии, но болеют исключительно мужчины.
Встречаются редкие случаи, когда с патологией крови рождаются девочки.
Если установлено, что мать — носитель гемофилии, тогда у новорожденных мальчиков недуг диагностируется путем исследования плазмы пуповинной крови. В противном случае диагноз ставится в детском возрасте, когда проявятся признаки кровоточивости. Первым ярко выраженным симптомом болезни считается развитие гемартрозов у детей возрастом до 1 года. Проявления симптоматики связано с началом активной подвижности малыша. Заметить признаки можно при проведении первых инъекций, которые заканчиваются кровоизлиянием в мышечную ткань. Тяжелая форма проявляется спонтанными кровотечениями, что возникают несколько раз в неделю без видимой причины.
Легкую и среднюю формы недуга диагностируют в более взрослом возрасте. Связано это с незначительным уровнем факторов, что его провоцируют. При легкой форме кровоизлияния отмечаются после проведения хирургических вмешательств или серьезных травм. Средняя — проявляется даже при малейшем повреждении кожных покровов.
Поражения суставов при гемофилии
Суставные кровоизлияния возникают вследствие воздействия на синовиальные сосуды или же при повреждении самой капсулы, что характерно для гемартроза. В основном поражаются крупные суставы, на которые оказывается наибольшее давление. К ним относятся:
- коленные;
- локтевые;
- тазобедренные;
- голеностопные;
- плечевые.
Больной чувствует кровоизлияние еще до образования визуальных признаков в виде отечности и нарушения пигментации околосуставных кожных покровов. По мере накопления жидкости появляются боли и скованность в пораженных участках. Под действием лейкоцитов в хрящевой ткани отмечается выработка ферментов, что действует разрушительно на хрящ. Далее страдает синовиальная оболочка, которая теряет свою целостность, тем самым провоцируя дальнейшее кровоизлияние. При этом отмечаются атрофические процессы в мышечной ткани, что лишь усугубляет ситуацию. В случае частых рецидивов в одном суставе, его структура подвергается тяжелым дегенеративным процессам.
Тяжелая патология, которая обусловлена дегенеративно-дистрофическими изменениями в суставе, вследствие рецидивных кровоизлияний, что приводит к воспалительной реакции. Причиной развития артропатии становится кровотечение в суставном пространстве, что возникает спонтанно или под действием незначительных травм. Гемофилические кровоизлияния сопровождаются болевыми ощущениями в пораженных суставах, гиперемией кожных покровов и припухлостью пораженных участков.
В случае рецидивов боли усиливаются, а суставная подвижность нарушается.
Развитие патологического состояния происходит в несколько этапов. Изначально происходит кровоизлияние в сустав, что приводит к образованию диффузной гематомы и поражает синовиальную оболочку. Далее начинается воспаление на фоне панартрита. Излишки жидкости всасываются кровеносными сосудами, что приводит к их перенасыщению и вызывает отечность в пораженном месте. При рецидивном кровоизлиянии происходит активное разрушение хрящей из-за выработки вредоносных ферментов. На завершающем этапе разрушенные участки синовиальной оболочки замещаются фиброзной тканью. Под действием негативных факторов в суставе отмечается избыток ферментов и железа, которые приводят к дегенеративным структурным изменениям хряща. Подобное состояние может стать причиной развития артрита и анкилоза.
Лечебные мероприятия
Гемофилия не поддается полному излечению, но благодаря современной медицине состояние больного можно значительно улучшить. С такой целью применяются следующие препараты:
- заместители необходимых веществ с использованием донорской крови;
- ингибиторы свертываемости;
- лекарства с кровоостанавливающим эффектом;
- противовоспалительные средства, в составе которых нет ацетилсалициловой кислоты;
- гормональные препараты.
В лечебных целях применяется ЛФК. Упражнения способствуют укреплению мышечной ткани и восстановлению подвижности суставов. Средства физиотерапии имеют болеутоляющее и противовоспалительное действие. При необходимости используется наложение эластичного бинта и тугих повязок, что способствует приостановлению развития недуга. Если уровень фактора сворачиваемости не опускается ниже 50%, можно применить пункцию сустава для удаления излишков крови. При значительных дегенеративных изменениях в суставах, что привели к нарушению целостности, применяется эндопротезирование.
Геморрагический артрит с суставной жидкостью IV группы обычно развивается в результате травмы. При отсутствии травмы острое кровоизлияние в сустав предполагает редкую нозологическую форму — новообразование сустава или пигментный виллезонодулярный синовит.
У больных мужского пола с тяжелой формой гемофилии классического типа (гемофилия А, недостаток VIII фактора) или болезнью Кристмаса (гемофилия В, недостаток IX фактора) часто наблюдаются острые гемартрозы. На первом месте по частоте поражения стоит коленный сустав, затем локтевой и голеностопный, но практически может быть поражен любой крупный сустав. Кровотечение обычно начинается с травмы сустава, часто незначительной, особенно у больных с рецидивирующим гемартрозом.
Прежде чем специфическая терапия (замещение недостающего фактора свертывания) достигнет цели, повторные гемофилические гемартрозы неизбежно приведут к хронической дегенеративной артропатии. Частое накопление крови в полости сустава ведет к пигментации, гипертрофии и в конце концов к фиброзному перерождению синовиальной ткани. По мере разрушения хряща уменьшается амплитуда движений в суставе. Окончательным итогом будет состояние, клинически сходное с тяжелым остеоартрозом с постоянной болью, опуханием и потерей подвижности сустава. В далеко зашедших стадиях на рентгенограммах можно обнаружить остеофиты, сужение суставной щели и периартикулярный остеопороз.
Лечение острого гемартроза при гемофилии заключается в замещении недостающего фактора свертывания, обезболивании и иммобилизации, а в некоторых случаях — пункции сустава с эвакуацией крови. Больных направляют к специалисту для тщательного обследования и физиотерапии, позволяющей сократить сроки нетрудоспособности.
Замещение фактора свертывания может быть выполнено рядом препаратов крови и ее концентратами. Больной или члены его семьи обычно знают тип гемофилии, который в свою очередь определяет лечение. При гемофилии А можно вводить свежезамороженную плазму, крио-преципитат или концентраты фактора VIII. Риск передачи гепатита и синдрома приобретенного иммунодефицита увеличивается в концентратах, полученных из крови многих доноров, но необходимость вливания больших объемов свежезамороженной плазмы для адекватного замещения недостающего фактора обычно диктует неизбежность такого лечения. Для подсчета необходимого количества концентрата предполагают, что больной классической гемофилией, нуждающийся в неотложном лечении, имеет активность нативного фактора VIII, равную 0.
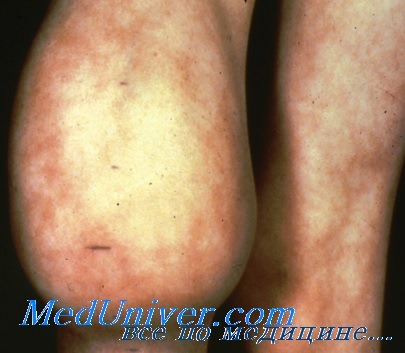
Гемартроз коленного сустава при гемофилии
При лечении гемартроза рекомендуют активность антигемофильного фактора быстро поднять до уровня 20—30% от нормального. Число единиц коагулирующей активности фактора VIII (активность, содержащаяся в 1 мл нормальной плазмы), которые нужно восполнить, рассчитывают, исходя из того, что каждая единица активности фактора VIII, введенная на килограмм массы тела, поднимает уровень антигемофильного фактора у пациента приблизительно на 2%. Следовательно, чтобы поднять уровень до желаемых 20—30% от нормального, вводят начальную дозу 10—20 ЕД/кг фактора VIII. Если при инфузии используют фактор VIII, число единиц активности можно просто прочитать на флаконе.
Криопреципитат хранят в пакетах объемом около 10 мл с содержанием 5—10 ЕД/мл активности фактора VIII или примерно 80 ЕД на флакон. Если в наличии нет ничего, кроме свежезамороженной плазмы, следует знать, что в ней содержится около 1 ЕД/мл; вводить необходимо 10—20 мл/кг.
Для предотвращения перегрузки организма жидкостью при использовании свежезамороженной плазмы может потребоваться одновременное назначение диуретиков.
Таким образом, больной с массой тела 70 кг с классической гемофилией и острым гемартрозом должен получить около 15 ЕД/кг или приблизительно 1000 ЕД активности фактора VIII, чтобы поднять уровень последнего до 25—30% от нормального. Этого можно достичь введением 1000 ЕД фактора VIII, 120 мл криопреципитата (10—14 пакетов) или 1000 мл свежезамороженной плазмы.
Больным с дефицитом фактора IX (гемофилия В, болезнь Кристмаса) проводят аналогичное лечение, но другими препаратами крови. Концентрированный фактор IX эффективен в комбинации с факторами II, VII или X как протромбиновый комплекс. Доза в единицах активности фактора IX, указанная на упаковке, при лечении гемофилии А в два раза больше дозы фактора VIII из-за быстрой диффузии фактора IX из сосудистого русла после лечения. В качестве альтернативы используют свежезамороженную плазму.
Продолжительность лечения гемофилического гемартроза зависит от тяжести кровотечения и персистирования или исчезновения симптомов. Незначительные кровотечения без опухания или с небольшим опуханием сустава можно лечить однократным введением свертывающих факторов. Поскольку время полураспада экзогенного фактора VIII составляет всего около 12 ч, то значительное кровотечение требует повторного введения фактора VIII в половинной дозе до разрешения симптомов. В этих случаях желательна консультация с лечащим врачом больного. Время полураспада фактора IX приблизительно 20 ч.
Большие напряженные гемартрозы, наблюдаемые в первые несколько часов после начала симптомов, должны быть эвакуированы, чтобы предотвратить постоянный болевой синдром и развитие хронической дисфункции сустава. Особенно это показано больным, у которых в прошлом не было кровоизлияний в пораженный сустав или они были редкими. При гемартрозах давностью свыше 24 ч кровь, как правило, свертывается и ее нельзя аспирировать. Для предупреждения чрезмерного кровотечения аспирацию следует проводить во время введения фактора VIII или немедленно после него, чтобы избежать раннего свертывания излившейся крови в полости сустава. После аспирации нужно поддерживать содержание фактора VIII в плазме на уровне 25— 50% от нормы в течение нескольких дней.
Независимо от того, пунктирован сустав или нет, делают иммобилизацию конечности до исчезновения всех симптомов. Больного направляют на консультацию к специалисту, который немедленно назначает курс физиотерапии для предупреждения атрофии мышц и восстановления ранних движений в суставе. Важные вспомогательные мероприятия в лечении гемартроза — это анальгетики и холод (лед), но следует избегать салицилатов и нестероидных препаратов, которые могут усилить кровоточивость, подавляя свертывающую функцию тромбоцитов.
Необходимо упомянуть и об антителах к фактору VIII свертывания крови. Незначительный процент больных гемофилией резистентен к заместительной терапии из-за высокого уровня циркулирующих антител к фактору VIII. В этих случаях проводят ряд лечебных мероприятий, из которых в настоящее время наиболее предпочтительна инфузия активированного протромбинового комплекса. Врач неотложной помощи должен проконсультироваться со специалистом в том случае, если лечение неэффективно или в анамнезе отмечается высокий уровень антител. Терапия активированными комплексами протромбина может осложниться внутрисосудистой коагуляцией или тромбоэмболией. Больным с наличием антител не следует делать пункцию сустава.
При остром гемартрозе может быть тромбоцитопения. Лечение этого состояния зависит от каждого конкретного случая и описано в соответствующих руководствах.
Опухоли суставов редки, но все же их следует подозревать при наличии острого гемартроза без указаний в анамнезе на повреждение эпифиза с кровотечением. В этом случае показано симптоматическое лечение и направление на биопсию.
Пигментный виллезонодулярный синовит — редкое заболевание неясной этиологии, которое может проявляться острым геморрагическим моноартритом.
- 80
- 1
- 2
- 3
- 4
- 5
M. С. ГИЛЬБЕРТ
Больница "Гора Синай", Нью-Йорк, США
Лечение гемофилии. Серия монографий. №006. Всемирная федерация гемофилии 1997
Ортопедия - раздел медицины, который занимается проблемами опорно-двигательной системы, то есть проблемами костной ткани, суставов, мышц и периферических нервов. Интересно, что слово "ортопедия" не имеет прямого отношения ни к одной из этих структур, но состоит из греческого "орто" (прямо) и "педиа" (ребенка). В буквальном переводе "прямой ребенок". Именно при гемофилии это соответствует действительности, ортопед занимается выпрямлением изогнутых конечностей ребенка. Из-за достижений гематологов последних лет, нашей целью стало предотвратить появления у ребенка какого-либо искривления, сохранить ребенка прямым, чтобы он или она могли жить нормальной жизнью, подобно своим сверстникам.
В начале 18-го века был описан суставной артрит у больных гемофилией, но только в 1868 Фолькман (Volkmann) сформулировал, что при гемофилии "кровоизлияние в сустав происходит или спонтанно или в результате минимальной травмы". В 1892 хирург-ортопед Кениг (Konig), предпринял попытку прооперировать несколько пораженных коленных суставов, но был не в состоянии справиться с кровоизлиянием одними лишь хирургическими методами. Гибель пациентов позволяла ему изучить сустав, и он был первым врачом, кто показал, что артрит при гемофилии прямо связан с кровоизлияниями в сустав. Ортопеды, казалось, отказались от лечения гемофилии, из-за неудач Кенига, вплоть до 1950-го, когда Генри Джордан пробовал остановить кровоизлияние и исправить контрактуру, с помощью наложения гипсовых повязок и шин. В 60-ых годах XX века, заместительная терапия факторами свертываемости стала действительностью и многие ортопедические вмешательства, включая лечебную физкультуру, хирургическое удлинение сухожилия, замена суставов и артроскопия смогли использоваться для облегчения последствий кровоизлияний. Задача врачей 21 века, предотвратить появление любого из этих осложнений.
Наиболее распространенными местами кровоизлияний при гемофилии являются суставы и мышцы рук и ног. Большинство кровотечений происходит в суставы конечностей, хотя кровоизлияние может происходить в любой из суставов. Отмечается, что имеется склонность к крупным суставам, а именно - голеностопные, коленные, тазобедренные и плечевые суставы. Самопроизвольное кровоизлияние в суставы происходит только у лиц с тяжелой формой гемофилия. В последствии травм кровоизлияния могут происходить и у больных со средней и легкой формой гемофилии. Клинические проявления при гемофилии "А" и "В" неразличимы.
Я хотел бы подчеркнуть, почему кровоизлияние происходит в суставную полость и причины, которыми характеризуется артрит, названный "гемофилическая артропатия", которая развивается вследствие повторного кровоизлияния в сустав.
Кениг указал, что имеются три клинических степени развития гемофилической артропатии. Первой он выделил текущее кровоизлияние. Следующую, при которой имеется воспалительная реакция, он назвал ступенью "панартрит". Третьей и последней ступенью он назвал стадию фиброза и контратктуры, обычно известным как артрит. Он подчеркнул, что кровоизлияние - не общее проявление последней ступени.
Маргарет Суэнтон, проведшая серию исследований на собаках, больных гемофилией, и в 1959, описала естественную историю кровотечения в сустав. Сначала в синовиальной оболочке развивается диффузная гематома, которая, в конечном счете, проникает в суставную полость. Последующая реабсорбция кровотечения является воспалительной реакцией синовиальной ткани. Это заставляет ткани опухать и наполняться кровеносными сосудами. Когда происходит рецидивирующий гемартроз, синовиальная оболочка начинает вырабатывать ферменты, которые ведут к дальнейшему воспалению сустава. Тогда происходит текущее кровоизлияние, и, которое вызывают дальнейшее воспаление в пределах сустава. В конечном счете, кровоизлияние вызывает разрушение синовиальной оболочки, которая заменяется рубцовой тканью. Это называется фиброзом. Однако, в результате кровоизлияния, железо, оседающее в суставе и ферменты, которые выработаны синовиальной оболочкой, начинают вызывать изменения в гладком хряще, который выстилает окончания костей. Хрящ разрушается и становится шероховатым, огрубевшим. Эти изменения, в конечном счете, приводят к артриту и разрушению сустава.
Клиническая картина кровоизлияния в сустав характеризуется болью, опухолью и ограничением движения. Часто больной заявляет, что он знал, что кровоизлияние происходило до любого из этих проявлений. Этот период был назван "аура". Он может сопровождаться легким распиранием и иногда больной описывает чувство напряженности или покалывания. Это объясняется тем временем, когда кровоизлияние ограничено синовиальной оболочкой. Как только сустав заполняется в результате кровоизлияния, он становится теплым, припухшим. Появляется ограниченность в движении и мышечный спазм. Когда лечение начинается рано, кровоизлияние останавливается быстро, и симптомы вскоре пропадают. Но зачастую, несмотря на адекватное лечение, время от времени кровоизлияние может повторяться.
Сустав, в который часто происходит кровоизлияние, был назван Аронстамом (Aronstam) "суставом-мишенью". Как только сустав-мишень появился, возможно прекращение воспалительных явлений, но обычно начинается медленная реакция развития артрита.
Нет такого кровоизлияния в сустав, для которого лечение может быть отсрочено, отложено, и лечение не может считаться полноценным, если оно не включает в себя заместительную терапию факторами свертывания, достигая уровня необходимого, чтобы остановить кровоизлияние. Этот уровень должен поддерживаться достаточно долго, чтобы остановить кровоизлияние и предотвратить рецидив. В настоящее время, эпизодическая заместительная терапия - оплот лечения гемофилии. Большинство спонтанных гемартрозов купируются одиночным введением фактора VIII или IX, с поднятием уровня фактора в крови до 30%-40%. Если опухоль велика или присутствуют спазмы, обычно требуется повышение уровня до 50%, и вероятно повторные инъекции, в интервалах 12 и 24 часов. Многие больные находятся на программах домашнего лечения. Дополнительные переливания при незначительных кровоизлияниях, купируются однократным введением фактора, может решаться по усмотрению квалифицированного персонала, родителей больного гемофилией, но присутствие врача необходимо, если суставное кровоизлияние не приостановлено в течение 12-24 часов.
Незначительный гемартроз не требует иммобилизации, но некоторым для облегчения боли используют эластичные бинты, шины или поддерживающие повязки. Некоторым больным гемофилией при боли помогает лёд. Острый гемартроз, при котором сустав опухает, происходят спазмы мышц или воспаление сустава, может потребовать наложения шины в комфортной позиции для больного. Можно использовать как шины фабричного производства, так и самодельные. Попытки коррекции деформированной области не должны предприниматься до тех пор, пока кровоизлияние не будет остановлено; это будет обсуждено в следующем разделе. Отдых, постельный режим требуется для облегчения острых симптомов, но, если это долго затягивать, возможно развитие ограничения движения и атрофии мышцы. Поэтому, восстановительные упражнения для сустава должны быть начаты как можно скорее, начиная с изометрических упражнений. Как только острые симптомы спадут, мышцы окрепнут нужно начать упражнения с увеличением амплитуды движений.
Кровоизлияние в сустав вызывает боли. Обезболивающие препараты могут потребоваться для облегчения данных симптомов, но должны быть обязательно одобрены лечащим врачом. Любой препарат, содержащий аспирин, противопоказан из-за риска развития дальнейшего кровоизлияния из-за изменений функции тромбоцитов. Следует также избегать внутримышечных инъекций. Применять наркотические препараты следует, только когда боль становится труднопереносима, нужно избегать их необоснованного использования из-за хронической природы кровоизлияний и риска привыкания. Гормоны орального применения используются для уменьшения воспалительных процессов, связанных с кровоизлиянием и используются во многих центрах гемофилия. Несмотря известные осложнения, проблемы, связанные с их использованием незначительны при использовании в течение трёх - четырех дней, после острого кровоизлияния. К рекомендуемым препаратам относят Преднизолон, в дозировке 1-2 мг/кг массы тела в течение трёх, четырех дней. Негормональные противовоспалительные препараты (НПВП) не показали себя особенно эффективными для уменьшения острой воспалительной реакции и, вероятно, следует избегать их употребления при острых кровоизлияниях из-за их влияния на замедление функций тромбоцитов и возможность вызвать усиление кровотечения. Их разумное использование, однако, может быть полезно при артрозных болях, что будет обсуждено в следующем разделе.
Аспирация (пункция) или удаление крови из сустава с использованием шприца и иглы могут быть обоснованы. Теоретически, раннее удаление крови из сустава должно привести к более быстрому лечению и должно благоприятно влиять на предотвращение развития артрита. Недостатком является то, что больной должен прибыть в гематологический центр или в стационарное отделение неотложной хирургии. Вторая проблема, то, что некоторые маленькие дети, будет часто скрывать от родителей ранние симптомы кровоизлияния, потому что "не хотят быть с иглой в коленке".
Показаниями для пункции являются:
1. болезненный сустав, который не реагирует на переливание фактора в течение 24 часов;
2. чрезмерная боль, которая не соответствует клиническим результатам;
3. доказательство нервно-сосудистых или кожных нарушений
4. сустав, в котором боль является необычной или повышенная температура сустава.
Противопоказаниями к пункции являются присутствие неуправляемого ингибитора и местные особенности, типа открытой раны или заражение кожного покрова. При проведении пункции необходимо, чтобы уровень фактора достигал 50%. Для пункции следует использовать иглу большого диаметра, поскольку сгустки часто забивают иглы малого диаметра. Иммобилизация сустава при помощи лонгеты, уменьшает болевые ощущения и может предотвратить рецидив кровоизлияния. Рекомендуются повторные введения фактора, в течение 12-24 часов после пункции.
Значение лечебной физкультуры и роль физиотерапевта должны быть подчеркнуты особо. Их целью является увеличение подвижности и укрепление мышц во избежание деформации сустава. Профилактическая терапия фактором может потребоваться, если боль и опухоль не исчезли полностью. Если имеется любое беспокойство, переливание фактором должно продолжаться в течение первых нескольких сеансов лечебной физкультуры. После недели или двух, упражнения обычно продолжаются больным без профилактических переливаний. Эти упражнения должны выполняться дома достаточно регулярно. Программа терапии должна быть приспособлена физиотерапевтом к индивидуальным нуждам больного и его образу жизни.
Если кровоизлияние в сустав не вылечить своевременно, появляется склонность к его повторению. Воспаленная, опухшая синовиальная оболочка подвержена более частым кровотечениям, чем нормальная синовиальная оболочка, вызывая дальнейшее опухание и воспаление. Этот порочный цикл должен быть прерван, чтобы предотвратить железо, содержащееся в крови и ферменты, от разрушения хряща, опередить развитие артрита.
Синовит и рецидивирующее кровоизлияние могут различаться от острого гемартроза, при котором опухоль не реагирует на одиночное введение фактора. Сустав менее болезненен, чем при острой форме гемартроза, и сустав зачастую не ограничен в движении. Нужно помнить, что хрящ имеет ограниченную способность к самовосстановлению. Синовит может быть мало болезненным, но разрушение коварно и кумулятивно и поэтому данное состояние должно подвергаться столь же активному лечению, что и болезненный гемартроз.
Профилактическое лечение концентратами фактор свертывания обязательно в течение трёх - шести месяцев. Периодическое применение гормонов помогает снизить воспаления в суставах. Преднизолон в дозе 1 мг/кг массы тела в день в течение первой недели должен быть увеличен до 5 мг/кг в течение второй недели. Если синовит вернулся в прежнее состояние, курс может быть повторен в течение трёх - шести недель.
Пункция может помочь снять воспаление сустава на начальном этапе чтобы и должна быть предпринята после того, как профилактика была начата, но прежде, чем начато использование гормонов. Иммобилизация полезна время от времени, но должна использоваться вкупе с лечебной физкультурой, чтобы предотвратить атрофию мышцы и потерю способности движения.
Отсутствие положительной динамики на лечение синовита после трёх - шести месяцев профилактики и лечения обычно рассматривается как команда для более активного вмешательства. Вероятно придется прибегнуть к открытой, артроскопической или радионуклидной синовэктомии. Показания к данным видам лечения и их способ будут рассматриваться в последующих монографиях.
Несмотря на раннее и, кажущееся адекватным, лечение интенсивные кровоизлияния и артропатия, ведущие к синовиту не были окончательно устранены. Лишь профилактическая заместительная терапия концентратами факторов, начатая вскоре после первого кровоизлияния дает надежду на благоприятный исход, но это маловыполнимо с экономической и медицинской точки зрения в большинстве стран. Чтобы минимизировать последствия гемартроза, который не проявил соответствующей положительной динамики или не может адекватно лечиться заместительной терапией концентратами факторов, в качестве выхода может рассматриваться кратковременная иммобилизация. Это может приводить к дальнейшей контрактуре. Изометрические упражнения должны быть начаты немедленно и постепенно следует переходить к более энергичным упражнениям для укрепления мышц и упражнениям с увеличением амплитуды движения.
Для суставов с тяжелым поражением, временное использование лангет и шин может быть весьма благоприятно. Может быть полезна предварительно изготовленная спортивная лангета. Обычно такие приспособления имеют шарнир, который может быть блокирован, или разблокирован позволяя движение, особенно в колене. С помощью ортопедического аппарата особой конструкции для голеностопного сустава можно ослаблять боль и уменьшать число кровоизлияний в данный сустав. Высокие и специальные ортопедические ботинки недороги и используются для решения проблемы голеностопного сустава и ступни. Временное наложение шины служит для ослабления боли кровотечения в локтевом суставе, но при длительном использовании эта конструкция мешает нормальному функционированию этого сустава. И вновь я должен обратить ваше внимание, на необходимость лечебной физкультуры наряду с вышеперечисленными мероприятиями.
Если сгибательная функция коленного сустава нарушена, рекомендуется наложение гипсовой повязки. Использование гипса, клиньев и использование шарниров desubluxation-типа были успешно использованы по исправлению этих нарушений. Использование гипса может использоваться в амбулаторных условиях. Установка особого ортопедического аппарата требует госпитализации больного. Шарнир desubluxation используется, если имеется любое доказательство заднего подвывиха или если контрактура больше 45 градусов. При последующей коррекции, больной остаётся в растяжке, пока посредством лечебной физкультуры мышцы вокруг колена, особенно квадрицепс, не окрепнут. Это обычно занимает три- шесть месяцев.
До сих пор, роль ортопедического хирурга в уходе за больным гемофилия сводилась к исправлению разрушительного воздействия кровоизлияний в суставы, мышцы и другие части конечностей. Стало очевидным, что единственный способ предотвратить мышечно-скелетные проблемы состоит в исправлении нарушений свертывания крови и их решением должны заняться гематологи и генетики. Но пока мы должны работать в направлении поддержания нормальной функции суставов больных гемофилией и, используя принципы, указанных в этой статье, надеемся, что дети во всем мире будут сохранять "прямую осанку".
Читайте также:


