Как называется болезнь при которой разрушаются кости у человека

Кость – это твердое образование в человеческом теле, которое является составной частью скелета. Болезни костей могут появляться как у взрослых, так и у детей. Кости нуждаются в постоянной подпитке витаминами и минералами. При нарушении этого процесса возможно развитие заболеваний костных структур или полное их разрушение.
Причины болезней костей
Кости выполняют важную роль в организме. Они защищают внутренние органы и мягкие ткани от повреждений, являются составляющей частью опорно-двигательного аппарата. Это самые крепкие структурные элементы скелета, выдерживают вес всего тела, но даже они подвергаются болезням.
Причины:
- врожденные пороки опорно-двигательного аппарата;
- возрастные дегенеративные изменения;
- лишний вес;
- травмы;
- чрезмерные перегрузки;
- эндокринные нарушения;
- несбалансированное питание, дефицит витаминов и микроэлементов, в частности, кальция и фосфора;
- инфекционные заболевания;
- воспалительные болезни суставов или мышечно-связочного аппарата;
- малоподвижный образ жизни, в результате чего нарушается питание и кровообращение, атрофируются мышцы;
- частые переохлаждения;
- наследственная предрасположенность;
- злокачественная или доброкачественная опухоль.
Частой причиной болезней костей человека становятся инфекционные сердечные заболевания, например, эндокардит.
Заболевания костей часто сопровождаются поражением суставов. В большинстве случаев болезни вызваны травмами.
Симптомы
Признаки зависят от вида заболевания. Воспалительно-инфекционные болезни сопровождаются выраженными местными и общими симптомами. Может повышаться температура тела, появляться озноб, лихорадка, головная боль, тошнота, возникать боль в пораженном участке, припухлость, отечность.
Также костные болезни проявляются скованностью и ограниченностью подвижности. Кости деформируются, может меняться осанка и походка, появляется хромота.
Болевые ощущения на начальной стадии носят умеренный характер, усиливаются после физических нагрузок. По мере развития патологии боль не покидает пациента даже в состоянии покоя.
При дегенеративно-деструктивных поражениях, например, в результате остеопороза появляются такие симптомы – уменьшение роста, разная длина конечностей, самопроизвольные переломы.
Основные заболевания
Все костные болезни можно сгруппировать в такие группы:
- воспалительно-инфекционного характера;
- посттравматические;
- врожденные;
- метаболические.
Наиболее распространены первые две группы.
Воспалительно-инфекционные заболевания вызваны инфекцией. Она может попасть в костную структуру через кровь или непосредственно во время травмы. Наиболее тяжелым заболеванием из этой группы является остеомиелит.
Посттравматические болезни чаще возникают вследствие трещин и переломов костей. Вероятность повреждения костной структуры возрастает при недостатке питательных веществ, в результате чего она истончается и становится менее прочной.
Открытые травмы могут стать вратами для проникновения инфекций, а закрытые приводят к нарушению обменных процессов и воспалению.
Метаболические болезни вызваны дефицитом витамина D и кальция. Распространенными является остеопороз и остеомаляция. Из-за неполноценного питания костной ткани и нарушения микроциркуляции возникает некроз костной ткани.
Встречаются такие костные болезни:
- Остеохондроз – дистрофия костных и хрящевых тканей.
- Кифоз, сколиоз или лордоз — искривление позвоночного столба.
- Артрит – воспаление суставов, которое приводит к разрушению костной ткани.
- Артроз – разрушение суставных сочленений и костей.
- Остеоартроз – дегенеративно-дистрофические изменения, которые чаще затрагивают бедренную, тазобедренную кость, голени.
- Ревматоидный артрит – ревматическое поражение.
- Болезнь Педжета (остреодистрофия) – Данное заболевание развивается при нарушении восстановления костных тканей, в результате чего деформируются мелкие и крупные кости. Другое название — деформирующий остеит.
- Туберкулез костей – воспалительно-дистрофический процесс после перенесенного туберкулеза легких.
- Остеомиелит – это гнойно-некротическое заболевание. Оно является наиболее опасным, сопровождается большим количеством осложнений, приводит к инвалидности и даже смерти пациента. Остеомиелит вызван инфекцией, которая проникает в костные структуры из отдаленных инфицированных очагов через кровь, в результате травмы или оперативного вмешательства.
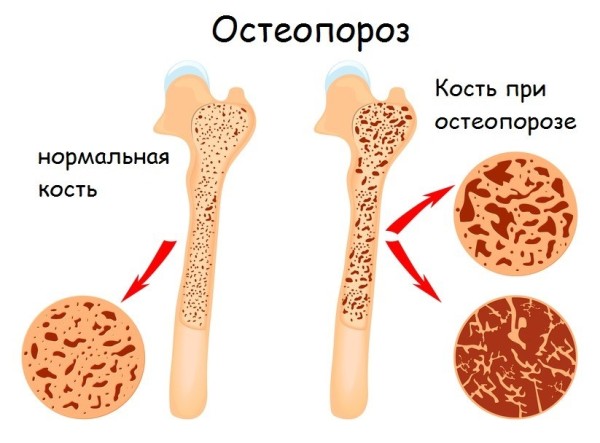
- Остеопороз – снижение плотности и повышение ломкости кости. Это хроническое обменное заболевание, возникающее на фоне других патологических процессов.
- Синостоз – это сращение нескольких костей друг с другом. Он бывает физиологическим и патологическим.
Наибольшую опасность несет миеломная болезнь. Раковые клетки проникают в костные структуры с током крови. Чаще болезнь встречается у людей в возрасте после 40 лет.
Любое заболевание костей может спровоцировать осложнения. Например, остеохондроз без лечения приводит к радикулиту, миозиту, сколиозу и спондилезу.
Какой врач лечит болезни костей?
Лечением костных болезней может заниматься травматолог, ортопед, ревматолог, вертебролог и хирург. Выбор специалиста зависит от специфики заболевания.
Общие принципы лечения
Любое заболевание костной структуры может привести к достаточно тяжелым последствиям. От своевременной диагностики и качественного лечения зависит то, не утратит ли пациент трудоспособность или способность самостоятельно передвигаться.
Лечение зависит от этиологии происхождения болезни и степени ее тяжести. В большинстве случаев терапия проходит в стационаре. Пораженной части тела нужен полный покой, важно полностью разгрузить больную кость. Для этого используются специальные ортопедические приспособления.

Лечение комплексное, применяются такие консервативные методики:
- Медикаментозное лечение:
- антибактериальные средства (если воспалительный процесс вызван инфекцией);
- анальгетики для уменьшения болевого синдрома;
- нестероидные противовоспалительные средства и гормональные препараты (при тяжелом течении);
- антиагреганты и антикоагулянты для нормализации кровообращения;
- хондпротекторы для восстановления хрящевой ткани;
- витаминотерапия (прием препаратов, содержащих кальций и витамин D).
- Физиотерапевтические процедуры. Грязелечение, лазеротерапия, магнитотерапия, аппликации парафина и другие.
- Массаж и мануальная терапия.Особенно эффективно иглоукалывание.
- ЛФК.Помогает нормализовать кровообращение, укрепить мышцы и уменьшить болевой синдром.
- Соблюдение диеты. Важно подобрать сбалансированный рацион. Полезно употреблять продукты с высоким содержанием желатина и кальция. Потребление соли и сахара нужно ограничить.
Оперативное лечение применяется при разрушении кости. Наиболее распространенным видом оперативного вмешательства является эндопротезирование.
Медикаментозное лечение направлено только на устранение симптомов и торможение дальнейшего разрушения, но терапия будет не эффективна, если не устранить причину патологии. На период терапии важно придерживаться профилактических мер. Не поднимать более 5 кг и не переутомляться физически.
Важную роль в лечении костных болезней играет возраст пациента. Чем старше человек, тем медленнее процесс восстановления.
Как известно, скелет является опорой для всего организма. Без костной системы мы не могли бы не только выполнять различные движения, но даже стоять. Поэтому опорная функция скелета является одной из важнейших способностей, необходимых для жизнедеятельности.
К сожалению, заболевания костей довольно распространены. Чаще всего они сопряжены с патологиями суставов. В большинстве случаев проблемы с опорно-двигательным аппаратом начинают появляться в пожилом возрасте. Особенно часто они развиваются у женщин, находящихся в периоде менопаузы. Тем не менее костные патологии встречаются у людей всех возрастов. Не исключение – дети и новорожденные.
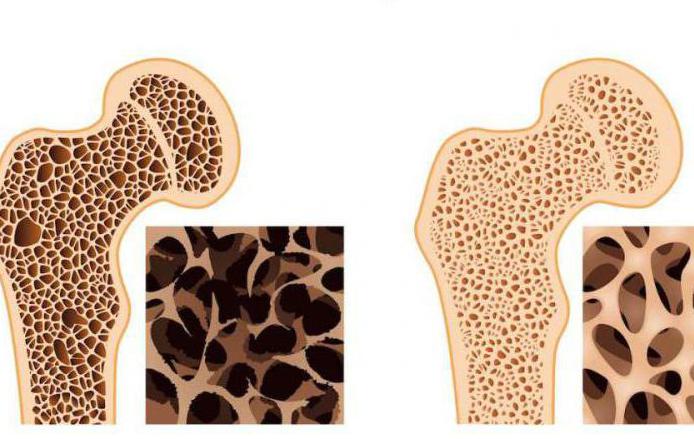
Патологии костной системы: описание
Заболевания костей и суставов характеризуются нарушениями опорно-двигательной функции, которые отражаются такими симптомами, как изменение походки, невозможность совершить наклон или поворот, деформация конечности или позвоночника. Патологии могут быть как врожденными (генетически заложенными), так и приобретёнными в течение жизни. Заболевания делятся на локализованные (охватывают одну или несколько костей) и распространённые, которые поражают всю опорно-двигательную систему. Патологии могут иметь воспалительный, генетический (врождённые аномалии), опухолевый характер. Также к поражениям опорно-двигательного аппарата относят переломы, вывихи суставов, деформации и контрактуры при системных патологиях организма. Заболевания костей человека имеют одинаковую распространённость во всём мире. Чаще они встречаются среди женского населения. Тем не менее процент мужчин, имеющих патологии опорно-двигательной системы, тоже велик.
Заболевание костей и суставов: разновидности
Этиология костно-суставных патологий различна. Она зависит от того, какая разновидность заболеваний имеет место в конкретном случае. Исходя из этого, патологии подразделяются на следующие группы:
- Дистрофические поражения. К ним относят рахит в детском возрасте и остеопороз, который встречается у взрослых. Возникают из-за недостаточности микроэлементов (кальция, фосфора). Нехватка этих веществ может возникнуть при неправильном питании, а также вследствие нарушения работы щитовидной железы, яичников.
- Воспалительные патологии – остеомиелит. Данное заболевание развивается в результате заноса микробных агентов в костную ткань. При этом происходит её разрушение – некроз.
- Травматические поражения опорно-двигательного аппарата. К ним относят трещины и переломы костей. Также в эту группу включены повреждения суставов и связок (вывих, растяжение). Причины заболеваний костей травматического характера – это удары, сдавления и другие механические факторы.
- Дегенеративные (диспластические) патологии. К относят остеоартроз, болезнь Бехтерева. Этиологический фактор этих патологий точно неизвестен. Считается, что они могут иметь наследственный (генетический) характер, а также относятся к аутоиммунным поражениям костной ткани.
- Опухолевые поражения опорно-двигательного аппарата.
- Редкие генетические синдромы. К ним относят болезнь Педжета, несовершенный остеогенез и т. д.
Причины развития костных патологий
Несмотря на то что все заболевания костей имеют различную этиологию, существуют факторы, которые провоцируют любую из перечисленных патологий. К ним относятся следующие воздействия:
- Неправильное питание. Недостаточное употребление продуктов, богатых кальцием, приводит к снижению плотности костной ткани. В результате у взрослых развивается остеопороз.
- Нехватка солнечного света. Эта причина приводит к такому заболеванию, как рахит. Данная патология распространена у детей раннего возраста.
- Нарушение гормонального фона. Особенно это касается щитовидной железы. Этот орган отвечает за поддержание баланса между кальцием и фосфором, необходимого для костной системы. Также к патологиям опорно-двигательного аппарата может привести нарушение работы паращитовидных желез, яичников.
- Чрезмерные нагрузки на скелет. Под этой причиной подразумевается постоянное ношение тяжестей, длительные физические нагрузки, ожирение.
- Хронические очаги инфекции. Стоит помнить, что бактериальное или вирусное поражение любого органа может привести к проникновению микробов в костную систему.
- Системные патологии.
- Генетическая предрасположенность к заболеваниям костей и суставов. К примеру, остеоартроз или подагра у родителей.
Клиническая картина при патологиях костей
Симптомы заболевания костей зависят от самой патологии, а также от степени её тяжести. Тем не менее клиническая картина заболеваний опорно-двигательного аппарата имеет некоторые общие характеристики. К ним можно отнести неприятные ощущения при движениях, деформацию кости или сустава, припухлость и болезненность в месте поражения. Эти признаки характерны практически для всех патологий. Воспалительные заболевания костей помимо перечисленных симптомов проявляются повышением температуры тела, общей слабостью, потерей аппетита.
Такая патология, как остеопороз, может не иметь какой-либо клинической картины. Заподозрить заболевание обычно удаётся из-за частой травматизации пациента, приводящей к переломам костей.
Другой патологией, имеющей дистрофический характер, является остеомаляция. У взрослых она может считаться самостоятельным заболеванием, у детей – проявлением рахита. Основной симптом остеомаляции – болезненность в месте размягчения кости, неприятные ощущения при ходьбе.
Клинические проявления рака опорно-двигательной системы зависят от стадии процесса. Обычно опухоль характеризуется появлением участка уплотнения (возвышения) по ходу кости, который имеет тенденцию к росту. В тяжёлых стадиях наблюдается увеличение лимфатических узлов, субфебрильная температура, слабость.
Диагностика патологий опорно-двигательной системы
Чтобы выяснить, какие заболевания костей могут наблюдаться у пациента, необходимо провести обследование не только опорно-двигательного аппарата, но и всего организма в целом. Основной причиной обращения в поликлинику являются жалобы на боль, ограничение движений, деформацию. Специалист должен выяснить следующие факторы: была ли травма или чрезмерные физические нагрузки. После этого проводится осмотр костно-суставной системы. Врач просит больного совершить различные движения и оценивает их выполнение. Среди лабораторных данных важны такие показатели, как лейкоциты и СОЭ, мочевая кислота, кальций и фосфор. Также, если больной жалуется на болезненность или скованность суставов, необходимо провести анализ на выявление ревматоидного фактора. Помимо этого выполняется рентгенография костей. При необходимости проводят компьютерную томографию.
Дифференциальная диагностика заболеваний костей
Для того чтобы отличить одно заболевание костей от другого, нужно тщательно обследовать пациента. При получении травм сразу проводят рентгенографию, и постановка диагноза не составляет труда. Воспалительный процесс удаётся заподозрить благодаря осмотру конечности (наличие раны с гнойным содержимым, гиперемия и отёк), повышению температуры тела, лабораторным данным (лейкоцитоз, ускорение СОЭ). Дистрофические изменения костей диагностируют с помощью рентгена. При подозрении на опухоль или кисту проводится компьютерная томография. Такие патологии, как остеоартроз или анкилозирующий спондилит, выявляются (в большей степени) благодаря клинической картине. Они отличаются выраженной деформацией опорно-двигательного аппарата и изменением походки.
Заболевания костей: лечение патологий
Даже при незначительной болезненности или ограничении движений следует обратиться к врачу. При получении травмы важно вовремя сделать рентген и наложить гипс, так как кость может неправильно срастись, после чего потребуется более длительное лечение. Также за медицинской помощью необходимо обратиться при появлении язв. Особенно это касается пациентов, страдающих сахарным диабетом и варикозным расширением вен. Несмотря на то что эти патологии не связаны с опорно-двигательным аппаратом, трофические язвы могут привести к развитию остеомиелита. При искривлении позвоночника, плоскостопии и нарушении походки нужно обратиться к ортопеду. Травматолог отвечает за переломы и вывихи суставов. Ревматолог специализируется на воспалительной реакции в результате аутоиммунного процесса.
Диетотерапия при костных патологиях
Любые заболевания костей являются показанием для соблюдения диеты. Правильное питание поможет не только укрепить кости, но и избежать дальнейшего развития патологии. Больше всего это касается травматических и дистрофических заболеваний. Чтобы обеспечить должный уровень кальция в организме, необходимо употреблять молочные продукты. Наибольшее содержание этого элемента наблюдается в твердых сортах сыра, твороге, кефире. Также источниками кальция являются печень, капуста и орехи. Не рекомендуется употребление сахара, винограда, бобов и алкогольных напитков.
Медикаментозное и хирургическое лечение
Профилактика костных патологий
Чтобы избежать появления или развития костных патологий, необходимо соблюдать режим питания, избавиться от лишнего веса. Также рекомендуется выполнять комплекс физических упражнений, но здесь главное - не переусердствовать. Профилактикой воспалительных процессов является санация очагов инфекции и антибиотикотерапия во время обострения хронических заболеваний (гайморита, тонзиллита).
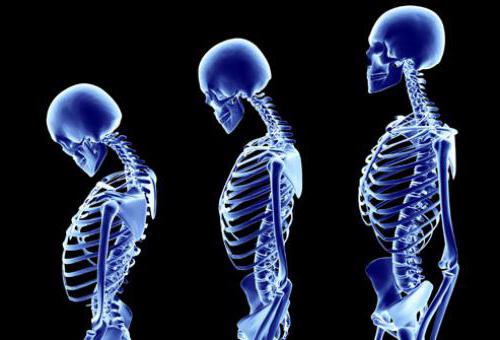
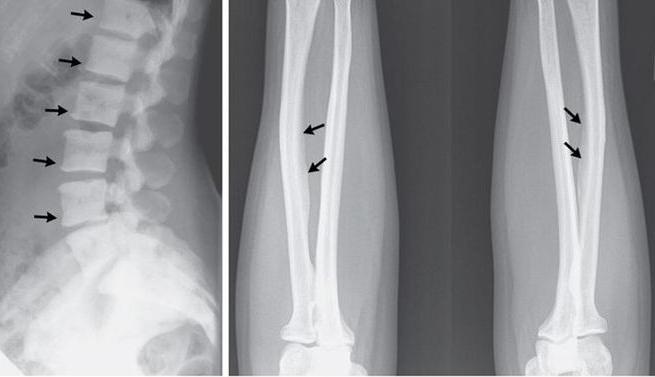
Остеопороз – заболевание, при котором кости становятся очень хрупкими. При этом они подвержены патологическим переломам. Причиной заболевания являются совокупные нарушения обмена веществ в организме. Болезнь протекает в хронической форме.
Содержание
Возможно, Вы видели женщин, которые прикованы к кровати. Это последствие заболевания. Перелом бедренной кости в зоне шейки. Одно неосторожное движение – и активная жизнь заканчивается.
- Наследственность;
- Курение;
- Образ жизни.
Как избежать осложнений? Просто уделите 8 минут чтению данной статьи.

Важно своевременно диагностировать остеопороз и принять необходимые меры для его лечения.
Симптомы и причины
Суть заболевания сводится к снижению плотности костной ткани.
Остеопороз развивается, когда организм начинает плохо усваивать кальций. Причем количество кальция, потребляемого как с пищей, так и в виде биодобавок, на ситуацию практически не влияет.
Причина этому, нарушения системы усвоение минералов.
Обмен веществ нарушается на разных этапах, и трудности с получением кальция – всего лишь один из них.
В результате происходят следующие явления:
- Нарушается формирование костной ткани или же сбой происходит на стадии ее обновления;
- Масса костной ткани снижается;
- Кость становится менее прочной, что у взрослых приводит к переломам, а у детей – к деформирующим явлениям.

Чаще всего, эти нарушения происходят на фоне следующих состояний:
Климактерический период. При менопаузе у женщин сильно меняется общий гормональный фон. Гормоны оказывают влияние на все процессы, проходящие в организме, кости оказываются под ударом. Похожие изменения наблюдаются и у женщин, которым были проведены операции по удалению матки и яичников. В этом случае процесс протекает быстрее и более выражено.
Внешние факторы. Риск развития остеопороза повышается при курении, наркомании и злоупотреблении алкоголем – все эти зависимости плохо влияют на метаболические процессы в организме.
Важно! Гиподинамия – еще одна причина снижения плотности костей, так как в отсутствии движения формируется неверная нагрузка на костно-мышечную систему.
Ухудшить метаболизм могут вредные факторы внешней среды, определенные лекарственные препараты и низкий уровень витамина D.

Симптомы остеопороза на ранних стадиях незаметны. Пациенты склонны не обращать внимания на случайные переломы. Первой мишенью обычно становятся шейные позвонки. Изменяется их форма, структура. Перелом тел нередко протекает практически бессимптомно.
Далее болезнь начинает воздействие на форму других костей. Грудные, поясничные позвонки, страдающие от физиологической компрессии, деформируются. Следствием этого становится нарушение осанки и заметное снижение роста. Боль в этом случае наиболее четко выражена при переломах в грудном отделе.
Помните! Если рост стал уменьшаться – это тревожный признак.
Изменение костей ведет к перенапряжению мышц корсета спины. Из-за этого нередко не удается связать боли с травмой.
Врачи, при первичной диагностике, могут опираться на следующие признаки:
- Изменение роста;
- Боль при пальпаторном исследовании позвоночника;
- Высокий тонус мышц области спины;
- Формирование по бокам живота кожных складок.
Настороженность в сторону остеопороза всегда присутствует в случае переломов шейки бедренной кости. У женщин в климактерическом периоде чаще наблюдаются переломы ребер.
Этапы развития
Течение болезни можно разделить на 4 стадии.
На этом этапе отсутствуют как внешние признаки болезни, так и выраженная симптоматика. Косвенно на остеопороз могут указывать повышенная сухость кожи, ломкие ногти и чрезмерная потеря волос.
Снижение плотности костей становится более выраженным, его можно обнаружить на рентгеновских снимках. Появляются первые боли, чаще всего в пояснице и области лопаток. Боль становится сильнее после долгой ходьбы или нахождения в неудобной позе. Из-за нарушенного обмена веществ, возможны судороги, нарушение сердечной деятельности.
Выраженная деминерализация костей приводит к тому, что на рентгене они выглядят практически прозрачными. Рост к этому моменту может снизиться на 5 – 10 см. Переломы при 4-й степени остеопороза возможны даже при самом незначительном воздействии. Пациенты инвалидизируются и могут быть не в состоянии самостоятельно себя обслуживать.

Чтобы подробнее узнать об остеопорозе, посмотрите видео:
Диагностика
На ранней стадии заболевания оптимальным методом диагностики является биохимический анализ крови на следующие показатели:
- Общий кальций. В зависимости от стадии и формы заболевания будут наблюдаться отклонения в количестве этого минерала в анализе. Норма колеблется в пределах от 2,2 до 2,65 ммоль/л.
- Неорганический фосфор. Минерал, важный для процесса формирования костной ткани. В норме количество фосфора составляет 0,85 – 1,45 мкмоль/л.
- Паратгормон. Гормон, который вырабатывают паращитовидные железы. Он оказывает выраженное влияние на кальциевый и фосфорный обмен. Концентрация паратгормона должна составлять от 9,5 до 75,0 пг/мл.
- Остеокальцин – один из костных белков, важный показатель метаболических процессов в костях. Его содержание в норме зависит от пола, а у женщин – еще и от наличия либо отсутствия климакса.
Еще один способ лабораторного исследования – анализ мочи на ДПИД, или деоксипиридонолин. Это вещество – маркер процесса резорбции тканей кости. В норме у мужчин он составляет 2,3 – 5,4, у женщин – 3,0 – 7,4. Единицей измерения является нмоль ДПИД/моль креатинина.
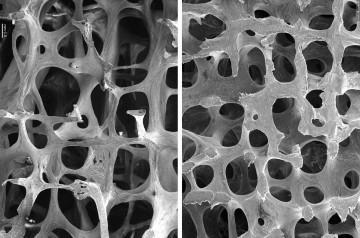
Для диагностики более поздних стадий, врачами назначается рентгенологическое исследование. Это доступный и удобный способ оценки минерализации костей. Однако рентгенография обладает существенным минусом – изменения заметны только в том случае, когда потеря костной массы составляет более 20%.
Одним из наиболее оптимальных методов исследования для постановки диагноза является денситометрия. Этот способ дает возможность выяснить, насколько выражено снижение плотности кости, причем точность исследования превышает 95%. Денситометрия удобна еще и тем, что дает достоверные результаты даже на ранних этапах заболевания. Кроме того, с ее помощью можно контролировать течение болезни и эффективность терапии.
Помимо этого, для диагностики могут использоваться КТ, МРТ и ультразвуковая диагностика.
Лечение
Терапия остеопороза проводится посредством совокупности 2-х методов: диеты и медикаментозного лечения.
Базовый принцип питания при остеопорозе – потребление необходимого количества кальция и витамина D, который напрямую влияет на его усвоение.
Мужчины старше пятидесяти лет и женщины во время и после климакса должны в сутки получать не менее 1200 мг кальция.
Что касается количества витамина D – его дозировка должна строго согласовываться с врачом. Дело в том, что с возрастом этот фактор может оказать влияние на формирование атеросклеротических бляшек.
Еще один важный пункт – отказ от употребления алкоголя и прекращение курения. Следует избегать соленой пищи. Вместе с солью из организма выводится и кальций.
Важно помнить, что кальций лучше всего усваивается в том случае, если он поступает с пищей. Поэтому таблетки и биодобавки не будут столь же эффективны, как богатые этим минералом продукты. Большое количество кальция содержится в кисломолочных продуктах, употребление которых вообще оказывает положительный эффект на организм.
Кальциевый обмен зависит и от других минералов. Дефицит магния, фосфора и калия приводит к недостаточному всасыванию кальция и его дефициту. Помимо витамина D, важны и прочие жирорастворимые витамины: K, E и A.
Медикаментозное лечение – еще один важный момент терапии, без которого трудно обойтись. Для избавления от остеопороза, используют препараты нескольких групп.

Это препараты, которые содержат кальций и витамин D, флавоновые средства и комплексы оссеина и гидроксиапатита.
Эстрогены. Женские гормоны необходимы для борьбы с остеопорозом в климактерическом и постклимактерическом периоде. Использование их для лечения других случаев остеопороза не рекомендуется. Часто используется препарат Ралоксифен. Увеличивается плотность кости и снижается выраженность ее резорбции. Назначать такие лекарства врач может только после консультации с гинекологом.
Препарат Деносумаб. Это средство – человеческий иммуноглобулин, применяется в виде подкожных инъекций. Он повышает плотность костной ткани и показал эффективность при терапии остеопороза самой разнообразной этиологии.
Кальцитонин – гормон, который вырабатывают парафолликулярные клетки щитовидной железы. В терапии остеопороза кальцитонин снижает выраженность резорбции кости. Препарат на сегодняшний день не применяется, так как обладает канцерогенным эффектом при недоказанной эффективности в плане снижения вероятности переломов.
Бисфосфонаты. Они замедляют процесс минерализации костной ткани и выражено снижают резорбтивные процессы. Длительный курс лечение бисфосфонатами может привести к нежелательным осложнениям. Поэтому терапия этими лекарствами требует строгого контроля врача.
Препараты стронция. Эффективность их действия обусловлена тем, что стронций обладает сходством с кальцием по химической структуре. Он замещает его внутри кости, придает дополнительную прочность.
Гормон паращитовиной железы – терипаратид. В сочетании с бисфосфонатами, этот препарат обладает выраженной эффективностью, даже в случаях тяжелых форм заболевания. Курс лечения не должен превышать 2-х лет.
Соли фтора. В основном, такие средства используют для терапии остеопороза, связанного с преклонным возрастом. При постменопаузальном остеопорозе, эти препараты неэффективны.
Соматотропный гормон. Препарат обладает множеством противопоказаний и используется только для терапии старческого остеопороза.
При сильной боли, приходится прибегать к симптоматическому лечению. Чаще всего используются нестероидные противовоспалительные средства. При сильном перенапряжении мышц, врач может выписать миорелаксанты.
Если боль не снимается обычными средствами и труднопереносима, при наличии показаний, возможно применение наркотических обезболивающих. Их назначают в крайних случаях и с большой осторожностью, так как они вызывают привыкание.
Помните! Любое медикаментозное лечение может иметь свои последствия.
Не стоит игнорировать заболевание. Иначе, прием медикаментов станет неизбежным. При наличии первых признак, уделите внимание активной профилактике патологии.
Профилактика
Оптимально, профилактические мероприятия для предупреждения остеопороза должна начинаться еще в детстве. С раннего возраста рекомендуется следить за поступлением в организм достаточного количества минералов и жирорастворимых витаминов.
Так как метаболизм витамина D сильно зависит от солнечного света, его дефициту особенно подвержены жители северных регионов. Для профилактики таких состояний, рекомендуется регулярное посещение солнечных регионов. При невозможности естественной инсоляции, следует принимать лечебно-профилактические процедуры, которые связаны с облучением ультрафиолетом.
Еще один важный пункт – грамотные физические нагрузки. Гиподинамия – бич современного человека, особенно если он живет в большом городе и занят на малоподвижной работе. Даже регулярные пешие прогулки, вместо поездок на общественном транспорте, способны снизить риск развития остеопороза.

Если физические нагрузки затруднены из-за заболеваний или возраста, рекомендуется лечебная физкультура и массажи. Проведение подобных мероприятий под надзором специалистов обеспечит оптимальную и безвредную нагрузку.
О том, как самостоятельно укрепить кости, рассказываем в этом видео:
Нормальный индекс массы тела – еще один фактор, снижающий риск развития остеопороза. Важно, чтобы у человека не было избытка или недостатка веса. Особенно последнее касается астеников, которые входят в группу риска по остеопорозу.
Людям с повышенным риском нарушения метаболизма кальция, следует внимательно относиться к здоровью костей. Для этого регулярно проходят профилактические осмотры у врачей. Важно ежегодное рентгеновское исследование или денситометрия после 40 – 45 лет.
Для групп риска имеет смысл проведение диагностических скринингов. Это касается в первую очередь лиц старше 50-ти лет, женщин в период менопаузы и после нее, а также лиц с отягощенной наследственностью.
Древмасс
Первой жертвой остеопороза становится основной элемент опорно-двигательного аппарата. Это – позвоночник. Многие проблемы проще предотвратить, чем вылечить. Для этого достаточно просто соблюдать правила по сохранению здоровья позвоночника.
Что делать, если на активные движения, тренировки и походы к врачу не хватает ни времени, ни сил? Есть выход и из этой ситуации.
Тренажер Древмасс – уникальный агрегат.
Это устройство отлично справится с той частью профилактики остеопороза, которая касается физической активности. Роликовый тренажер очень прост в использовании и сочетает в себе как элементы лечебной физкультуры, так и массаж.
Древмасс отличается долговечностью – это обеспечивает дерево, из которого изготовлен тренажер. Он прослужит вам долго и доступен для использования всей семьей.
Малые размеры Древмасс позволят без труда хранить его в квартире. Он почти не занимает места и подойдет даже для очень небольшого жилья.
Нагрузки, которые дает Древмасс на позвоночник, полностью физиологичны. Если придерживаться правил использования тренажера, вред здоровью исключается.
Использование тренажера является профилактикой не только остеопороза, но и многих других болезней спины и позвоночника.
Древмасс сертифицирован, прошел клинические испытания.
Вы можете посмотреть многочисленные отзывы о тренажере.
Выбирайте здоровье позвоночника!
Читайте также:


