Как облегчить боль при болях костей
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
* Лицензия ЛО-77-01-017198 от 14 декабря 2018 года выдана Департаментом здравоохранения города Москвы.
Диета очень важна для того, чтобы предотвратить и облегчить боль в костях. Однако вы также должны поддерживать физическую активность, чтобы укрепить кости и предотвратить осложнения. Также в статье вы узнаете 6 домашних средств от боли в костях.
.jpg)
Если вас постоянно беспокоит боль в костях, то эта статья для вас. Ведь многие задаются вопросом, что можно сделать, чтобы снять дискомфорт. Доказано, что хорошее функционирование опорно-двигательной системы зависит от многих факторов. Среди них упражнения, питание, богатое кальцием и витаминами. Кроме того, важен правильный уход после травм (трещин или переломов костей). Если пренебречь хотя бы одним из них, вы можете столкнуться с такой проблемой, как боль.
5 натуральных средств при болях в костях
С другой стороны, известно что люди, страдающие остеопорозом, более склонны к травмам. Ведь это заболевание делает кости слабее, так как оно уменьшает костную массу.
Витамин D способствует поглощению кальция костями. В результате он помогает минерализации костей. По мнению ученых, недостаток витамина может быть вызван неправильным питанием, или же нехваткой солнечного света.
Дефицит витамина D может вызвать проблемы с костями. К ним можно отнести такие заболевания, как рахит у детей и остеомаляция у взрослых. Он также влияет на печень и другие внутренние органы, поскольку препятствует регуляции количества кальция и фосфора в крови.
Среди натуральных продуктов, богатых витамином D стоит особо выделить морскую рыбу. В ней всего 5 % жира, все остальное — чистый белок. Более того, морская рыба содержит от 7 до 22 г витамина D на 100 граммов.
В частности, к этой группе относятся:
Другими словами, это высоко-белковый продукт, который к тому же богат витамином D. Как лучше ее приготовить? Советуем употреблять рыбу в копченом виде или же приготовленную на медленном огне. Так вы естественно сохраните максимальное количество питательных веществ.
Его извлекают из печени трески и это первое средство для борьбы с артрозом. Это заболевание, которое поражает суставы, вызывая боль и дискомфорт в костях. Пару десятилетий назад его рекомендовали для развития суставной и костной системы у детей. Более того, его можно использовать в качестве средства, снимающего боль.
Рекомендуем проконсультироваться у врача, и принимать эту добавку.
Всем знаком имбирь. Это корень, обладающий целебными свойствами против самых разных заболеваний или проблем со здоровьем. Имбирь славится своим натуральным болеутоляющим и противовоспалительным действием. Например, он помогает уменьшить боль, вызванную такими заболеваниями костей, как артрит.
Есть много способов применения имбиря, хотя наиболее часто используются имбирный чай и в компрессах. Мелко порежьте корень, залейте его кипятком и сделайте горячий компресс. Это поможет успокоить боль.
.jpg)
Крапива обладает мочегонными свойствами, которые помогают очистить кровь, а также снять воспаление в костях и суставах. Рекомендуем приготовить травяной чай. Вот его рецепт:
1 столовая ложка крапивы (15 г)
1 чашка воды (250 мл)
Во-первых, нагрейте воду и, когда она достигнет кипения, добавьте крапиву.
Дайте напитку настояться в течение 10 минут, процедите и пейте.
Рекомендуем пить по три чашки в день, чтобы помочь циркуляции крови в пораженной области.
Так же, как крапива, масло ромашки обладает противовоспалительными свойствами. В частности, они помогут вам, если вас беспокоит боль в костях. Нанесите его массажными движениями. В результате такой массаж поможет улучшить кровообращение. Это средство снимет состояние дискомфорта в костях.
Старайтесь больше заниматься спортом, чтобы улучшить состояние вашей костной системы.
Итак, надеемся, что эта статья поможет не просто победить боль в костях, но и, разумеется, вести более здоровый образ жизни. Другими словами, не стоит забывать, что и здоровое тело, и разум нуждаются в постоянном питании и упражнениях.опубликовано econet.ru.
Если у вас возникли вопросы, задайте их здесь
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:

- 1 Строение сустава
- 2 Виды суставов
- 3 Почему болят суставы, причины
- 3.1 Артрит
- 3.2 Инфекционный специфический артрит
- 3.3 Артроз
- 3.4 Подагра
- 3.5 Артропатия
- 3.6 Другие заболевания, вызывающие боль в суставах
- 4 Средства, снимающие боль в суставах
- 4.1 Таблетки и мази от боли в суставах
- 4.2 Народные средства

Суставы – подвижные сочленения костей друг с другом, где соединяются вместе две и более костей. У них – разные функции и степень подвижности. Суставы, как правило, имеют сложное строение.
![]()
Строение сустава
Полость сустава – пространство внутри сустава с расположенной в нем синовиальной жидкостью.
Суставные поверхности – форма их различна и зависит от вида соединения. Обычно, одна поверхность – выпуклая (головка), а вторая – вогнутая (ямка). Подобное сочетание обеспечивает наилучшее сочленение.
Наружное покрытие сустава – капсула. Состоит из наружной мембраны и внутренней, синовиальной части. Именно она вырабатывает синовиальную жидкость, присутствующую в полости.
Синовиальная жидкость смачивает трущиеся поверхности (снижая трение) и препятствует их изнашиванию.
Хрящевая ткань. Покрывает кость сверху. Выполняет функцию амортизатора и обеспечивает плавность движений. В состав хряща входит соединительная ткань.
Околосуставные связки и мышцы. Фиксируют кости на нужном месте. Хотя и являются вспомогательными частями сустава, при их повреждении движения в полном объеме не возможны.
Внутрисуставные выступы кости. Такое, бесполезное на первый взгляд, образование является очень нужным – оно ограничивает амплитуду движения в суставе: при неограниченной амплитуде двигаться было бы очень трудно.

Виды суставов
Форму суставы имеют различную:
- шаровидную (плечевой),
- седловидную (пястно-запястное соединение с большим пальцем кисти),
- цилиндрическую,
- блоковидную (межфаланговые сочленения),
- плоскую (крестцово-подвздошное сочленение),
- мыщелковую (коленный, височно-нижнечелюстной).
По типу движения различают:
- многоосные суставы (плечевой),
- безосные – нет возможности совершать вращательные движения, кости просто скользят друг по другу (прикрепление подъязычной кости),
- двуосные (суставы, осуществляющие сгибательно-разгибательные движения конечностей).

А также – комбинированные, способные на множество движений.
Почему болят суставы, причины
Боль в суставах за свою жизнь испытал каждый: ведь суставов в организме человека – великое множество, и болеть они могут от самых разных причин.
Воспалительное заболевание суставов. Проявление такой патологии, как ревматизм, ревматоидный полиартрит. Характеризуется признаками воспаления сустава:
- боль,
- гиперемия кожи,
- подъем температуры,
- появление выпота в области сустава,
- отечность,
- ограничение подвижности.
Появление деформации и анкилозов в более поздней стадии.

Причина возникновения – определенный специфический возбудитель, проникающий в сустав гематогенным или лимфогенным путем. Характерная черта этих артритов – длительное течение, возникновение нагноения с последующей деструкцией кости и хряща.
Основными видами специфических артритов являются:
- гонорейные,
- бруцеллезные,
- туберкулезные,
- сифилитические,
- септические и дизентерийные.
Для ВИЧ инфекции характерно поражение голеностопных и коленных суставов с сильной болью и ограничением движения в суставе.
Постепенное разрушение хряща, капсулы сустава, околосуставных тканей и уменьшение количества синовиальной жидкости в связи с нарушением трофики. Это, в свою очередь, приводит к дегенерации всех тканей.
Наиболее подвержены артрозу коленные и тазобедренные суставы. Чаще встречается в пожилом возрасте. Болеют, преимущественно, женщины. Затягивание лечения приводит к возникновению хромоты и стабилизации болей.

Отложение в тканях сустава кристаллов мочевой кислоты с последующей их деформацией. Имеет наследственную предрасположенность. Чаще других поражаются суставы стоп и колени.
Является вторичной патологией, развивающейся при наличии основного заболевания. Может возникать при аллергической реакции, паразитарных заболеваниях (трихинеллез), ряде острых инфекций (паротит, корь, инфекционный мононуклеоз, краснуха).
Проявляется нерезкими симптомами артрита, которые исчезают через короткое время.
К эндокринным артропатиям относят диабетическую артропатию. Ей подвержены в основном женщины, страдающие диабетом свыше 5-6 лет и не получающие грамотной терапии.
Поражаются преимущественно суставы стопы на одной стороне. Реже – колено и голеностоп. Для патологии характерно быстрое прогрессирование.

Гипертиреоз также может протекать с болями в суставах из-за явлений артрита.
Нарушение функции паращитовидных желез (гиперпаратиреоз) вызывает рассасывание костной ткани из-за недостатка кальция в организме. В дальнейшем в суставе появляются отложения с развитием хондрокальциноза. Боли носят летучий характер. Поражается либо один сустав, либо – несколько.
При нарушении функции гипофиза возникают изменения в шейно-грудном отделе позвоночника и декальцификация ребер, что вызывает боль в спине и конечностях.
Артропатии при соматических поражения возникают при язвенном колите, циррозе печени, септическом эндокардите и различных заболеваниях легких (абсцесс, туберкулез, рак). Последние проявляются утолщением последних фалангов пальцев рук и ногтей (симптом барабанных палочек и часовых стекол).
Травмы суставов – растяжение и разрыв связок, подвывихи и вывихи, внутрисуставные переломы (отрыв мыщелков).
Средства, снимающие боль в суставах
При наличии травмы вначале нужно иммобилизировть поврежденную конечность наложением сдавливающей повязки или шины и остановить имеющееся кровотечение.
Любое лечение надо начинать с терапии основного заболевания. Правильно подобранные препараты могут значительно снизить болевые ощущения вплоть до полного их исчезновения.
Лечение назначается врачом после комплексного обследования:
- Клинический анализ крови,
- Общий анализ мочи,
- Биохимия крови, кровь на ревмапробы, ВИЧ, RW,
- Рентгенография суставов, артроскопия либо артрография (по показаниям),
- Анализ синовиальной жидкости.

Прием аналгетиков. Начинают с Аналгина, Пенталгина, Реопирина.
Впоследствии – Индометацин, Вольтарен, Бруфен, Ибупрофен.
Хороший эффект оказывает применение аналгетиков в суппозиториях.
При наличии инфекционной причины воспаления – прием антибиотиков широкого спектра действия (тетрациклины, макролиды).
Хондропротекторы (Терафлекс) значительно улучшают состояние и снимают болевой синдром при нарушении трофики тканей сустава и дегенеративных изменениях: способствуют образованию хрящевой ткани. Хороший эффект оказывает применение в пищу продуктов, содержащих желатин: желе, холодец.
Растереть область пораженного сустава любой растиркой или мазью:
- Меновазин,
- Випросал,
- Вольтарен,
- Кетонал.
При присоединении к суставным болям болей в мышцах рекомендована мазь Капсикам: он нормализует кровообращение в пораженной части сустава, что способствует улучшению его трофики.
Эффективны примочки и компрессы из медицинской желчи.
Возможно применение компрессов с отваром любых лекарственных трав (чистотел, золотой ус, подсолнух).
1). Хорошо помогают компрессы и примочки с медом.
Для приготовления медово-соляного компресса потребуется по столовой ложке меда и мелкой (или измельченной) соли. Мед растапливается на водяной бане, смешивается с солью.

Полученная масса выкладывается на марлю или хлопковую ткань и помещается на больной сустав. Сверху утепляется чем-нибудь шерстяным. Оставляется на ночь, утром смывается.
Компресс с медом, сухой горчицей и маслом. Компоненты берутся в равных пропорциях, мед растапливается, смешивается с порошком горчицы и растительным маслом. Этот согревающий компресс тоже накладывается на ночь, но уже под пленку, потом – под шерстяной шарф или платок.
2). Наложение медовой лепешки (мед пополам с мукой) на область сустава.
3). Компресс из кашицы, приготовленной из листьев хрена. Свежие листья хрена промыть, обдать кипятком, измельчить и наложить на пораженный сустав.
4) Компресс с насыщенным раствором морской или поваренной соли. В горячую воду добавить 100 грамм соли – для насыщенного крепкого солевого раствора, 90 или 80 – для более слабого (крепость зависит от интенсивности поражения сустава).
В растворе смачивается бинт и на ночь накладывается на болезненный участок. Процедуру повторять ежедневно, курс лечения – 10 дней.
Хороший эффект оказывает очищенный керосин в компрессах (по 15-20 минут) два раза в день.
Боль косточки возле большого пальца ноги — один из первых симптомов, который вынуждает больных обратиться к врачу.
Увеличение шишки в размерах, появление отечности и воспаления на внутренней стороне стопы в районе плюснефалангового сустава, искривление большого пальца сопровождаются резкой или постоянной ноющей болью.
Почему болит косточка на ноге около большого пальца
Боль в косточке на ноге возле больших пальцев возникает по нескольким основным причинам:
- Воспалительный процесс в суставной полости;
- Изменение физиологического строения стопы с искривлением основной оси;
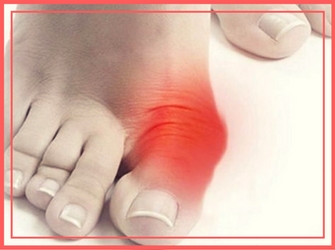
Воспаление суставной сумки происходит не сразу. Причина развития процесса заключается в постоянной травматизации сустава.
При искривлении костных структур, сумка растягивается и деформируется. Появляется шишка, которая теперь постоянно трется о поверхность обуви. Появляются микротрещины на кожных покровах. Расслабленная и негерметичная бурса (сумка) сустава не защищает синовиальную жидкость и хрящевые структуры от чужеродных микроорганизмов.
Ослабленные барьеры легко пропускают бактерии, которые попадают в синовиальную жидкость. Сразу процесс никак не проявляется, ведь иммунные клетки не видят через специальный синовиальный барьер.
После размножения и достижения нужного количества, патогенные микроорганизмы выходят в окружающую среду и мягкие ткани. Начинается воспалительный процесс.
Кровь приносит пирогены — противовоспалительные ферменты, которые обеспечивают все симптомы воспаления:
- боль;
- отеки;
- покраснение;
- местное повышение температуры.
Основной причиной появления косточки на внутренней стороне стопы является поперечное плоскостопие. Сама болезнь возникает в результате неправильной нагрузки на пальцы и плюснефаланговые суставы.

Тесная обувь, высокий каблук, отложения солей в суставных сумках, врожденные изменения строения стопы меняют эту ось, направляя основную нагрузку на пальцы ног и плюснефаланговые суставы.
Боль в косточке большого пальца ноги наступает из-за смещения костных структур и сдавливания ими окружающих тканей. Так, смещенная дистальная часть плюснефалангового сустава, изворачиваясь кнутри, давит на нервные рецепторы мягких тканей. Болевые окончания с мышечных фасций надкостницы передают нервные импульсы в кору головного мозга, где генерируется ощущение боли.
Потерянная искаженная ось ставит основной точкой опоры первый плюснефаланговый сустав, поэтому раздражение рецепторов постоянно усиливается.
Что делать, если косточка на ноге болит
Что делать, если болит косточка на ноге? Существует множество методов обезболивания, которые можно применить в качестве симптоматической терапии в домашних условиях до похода к врачу.
Среди них выделяют:
- таблетированные препараты;
- мази для наружного применения;
- ванночки с травами;
- компрессы;
- массаж.
Обратите внимание Каждый метод хорош индивидуально, но можно использовать и комплексный подход — применять несколько методов одновременно
Если в доме нет никаких лекарств, а косточки на ногах болят, можно воспользоваться подручными средствами. Массаж обезболит пораженную зону.

Движения должны быть мягкими, круговыми. Нужно массировать большой палец, как бы втирая в кожу мазь.
Это самый распространенный метод обезболивания . Если болят косточки больших пальцев ног, люди всегда обращаются к аптечке.
В данном случае помогут 2 группы таблеток:
- анальгетики наркотические и ненаркотические;
- нестероидные противовоспалительные препараты.
Нестероидные противовоспалительные препараты снимают отечность сустава и окружающих тканей, блокируют выброс медиаторов воспаления, улучшают приток крови к органу за счет проявления антиагрегантных свойств. Снижается местная температура и исчезает эритема (покраснение). За счет купирования симптомов воспаления, НПВС убирают боль.

В качестве подобной терапии можно применять следующие виды нестероидных противовоспалительных средств:
- Диклофенак;
- Доларен;
- Фаниган;
- Панангин;
- Спазмалгон и др.
Среди общих обезболивающих средств, наркотические анальгетики используют крайне редко. Это возможно лишь в раннем послеоперационном периоде. Организм человека быстро привыкает к экзогенному опию, поэтому развивается зависимость. Во избежание подобного синдрома, при сильной боли косточки на большом пальце ноги, их используют с осторожностью.
Ненаркотические анальгетики действуют на болевые рецепторы. Лекарство блокирует их, не давая импульсу попасть в кору головного мозга. Поэтому человек под действием препаратов абсолютно не чувствует боли.

- Анальгин;
- Пенталгин;
- Кетанов;
- Кетофен.
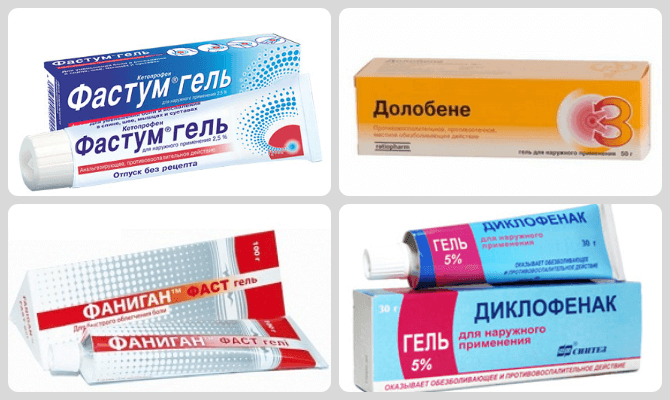
Если болит шишка на ноге, быстро помогут мази из группы нестероидных противовоспалительных препаратов и ненаркотических анальгетиков:
- Диклофенак;
- Фаниган;
- Долобене;
- Фастум-гель.
Снимают боль и мази, направленные на восстановление хрящевой ткани. Эти препараты длительно применяются и помогают не сразу. Лекарство работает на отдаленный эффект, его цель не обезболить и снять воспаление, а помочь восстановиться разрушенным клеткам. Примеры:
- Акулий жир;
- Хондроитин;
- Хондроксид;
- Детралекс.
В домашних условиях можно воспользоваться и народной мудростью. Многие травы имеют обезболивающий и успокаивающий эффекты с противовоспалительным действием.
Можно использовать как ванночки, так и компрессы.
Компрессы делают преимущественно на ночь. Нужно иметь согревающую повязку. Ее можно заменить двойным слоем марли с ватой и полиэтиленовым пакетом.
К какому врачу обратиться, если косточка все еще болит
Если болит косточка на ноге около большого пальца, нужно немедленно обратиться к врачу. Любое заболевание нужно лечить не только симптоматически, но пробовать искоренить причину.
В борьбе с шишкой на ноге помогут следующие специалисты:
- ортопед;
- хирург;
- травматолог;
- семейный врач.

К травматологу и ортопеду можно обращаться в любой период болезни. Специалисты подберут оптимальное лечение, которое имеет комплексность, то есть обязательно используются медикаментозные и немедикаментозные методы. Лекарственная терапия направлена на устранение симптомов, а немедикаментозные методы (упражнения, массажи, тейпирование) — на устранение причины развития болезни.
А вот обращение к хирургу свидетельствует о крайней степени болезни. Оперативные инвазивные вмешательства проводятся при неэффективности вышеуказанных методов. Основным показанием к проведению операции — постоянная боль, которая не купируется медикаментозным путем.
Нужно заботиться о своем здоровье, когда заболевание еще не прогрессирует. А при первых симптомах лучше сразу обращаться к врачу. Назначенная терапия поможет гораздо быстрее, эффективнее и будет в несколько раз дешевле на ранних стадиях, когда лечение направлено лишь на предотвращение и профилактику искривления большого пальца и появление косточки.
Выпускник Дальневосточного медицинского государственного университета. Ортопед-травматолог хирургического отделения в частной клинике Хабаровска. Отдает предпочтение оперативным методам лечения косточки на ноге.
Читайте также:


