Как отличить синдром грушевидной мышцы от грыжи
Синдром грушевидной мышцы. Лечение

Боль в ягодице, с иррадиацией вниз по ноге, обычно называют пояснично-крестцовым радикулитом. Наиболее часто, причиной радикулита является раздражение спинномозговых нервов в области позвоночника. Иногда воздействие на нервы располагается ниже позвоночника вдоль ноги. Одной из возможных причин может быть синдром грушевидной мышцы. Синдром грушевидной мышцы может быть достаточно болезненным, но как правило, не представляет большой опасности и редко приводит к необходимости оперативного лечения. В большинстве случаев, удается вылечить этот синдром с использованием консервативных методов лечения (ФТО, ЛФК, блокады).
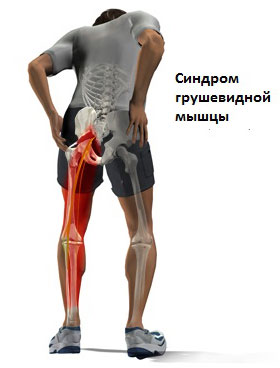
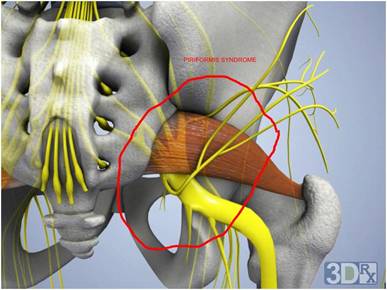
Спинномозговые нервы в поясничном отделе выходят из позвоночника и часть из них, соединяясь формирует седалищный нерв. Седалищный нерв выходит из таза через большое седалищное отверстие .Грушевидная мышца начинается в тазу. Она прикреплена к крестцу (треугольному костному образованию), располагающемуся между костями таза и в основании позвоночника. Соединение крестца к тазовым костям формирует илеосакральные суставы. Вторая часть грушевидной мышцы крепится сухожилием к большому вертелу бедренной кости. Грушевидная мышца является одной из группы мышц, отвечающих за наружную ротацию бедра и ноги. Это означает, что мышца помогает повернуть стопу и ногу в сторону и наружу.
Проблемы в грушевидной мышце могут влиять на седалищный нерв. Это происходит потому, что седалищный нерв проходит под грушевидной мышцей (иногда проходит через мышцу) и выходит из таза. Воспаление или спазм грушевидной мышцы могут воздействовать на седалищный нерв и вызывать симптомы радикулита.
Причины и симптомы
Симптомы ишиаса появляются вследствие раздражения седалищного нерва. До сих пор непонятно, почему грушевидная мышца начинает воздействовать на нерв. Многие считают, что это происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости. В некоторых случаях, грушевидная мышца повреждается в результате падения на ягодицы. Кровотечение внутри мышцы и вокруг, в результате травмы, приводит к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома постепенно рассасывается, но спазм мышцы сохраняется.
Спазм мышцы продолжает вызывать воздействие на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, обладающей меньшей эластичностью, что может приводить к уплотнению мышечной ткани мышцы (это тоже может быть фактором давления на нерв).
Чаще всего, синдром грушевидной мышцы проявляется болью по задней поверхности бедра (в ягодице). Как правило, боль бывает с одной стороны (но иногда ощущения могут быть с обеих сторон). Боль может иррадиировать в стопу, напоминая симптоматику грыжи диска поясничного отдела позвоночника. Нарушения чувствительности и слабость в ноге бывают крайне редко. У некоторых пациентов может быть ощущение покалывания в ноге.
Пациентам не комфортно сидеть и они стараются избегать сидения. А если приходится садиться, то они приподнимают больную сторону, а не садятся не ровно.
Диагностика
Диагностика начинается с истории заболевания и физикального осмотра врачом. Врачу необходимо выяснить симптоматику, что вызывает изменение болевого синдрома (нагрузки, положение тела). Кроме того, имеет значение наличие травм в анамнезе и сопутствующей патологии (например, артрита). Затем врач проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность потому, что подчас, трудно дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на инфекцию или заболевание суставов возможно назначение лабораторных исследований крови, мочи.
Рентгенография – позволяет определить степень дегенеративных изменений в илеосакральных суставах и в позвоночнике.
МРТ позволяет более детально визуализировать морфологические изменения в области таза и в позвоночнике. Существует также специальный метод исследования называемый нейрографией, который позволяет визуализировать нервы. Это становится возможным при наличие специальных программ на компьютерах МРТ и позволяет увидеть зоны раздражения по ходу нерва.
Лечение
В основном, применяются консервативные методы лечения. В некоторых случаях, симптоматика исчезает сама, и врач только наблюдает за состоянием пациента.
Медикаментозное лечение. Как правило, это назначение противовоспалительных препаратов ( таких как ибупрофен, парацетамол и другие препараты этой группы).
Физиотерапия. Применяются различные физиотерапевтических процедуры (ультразвук, УВЧ, электрофорез и т.д.) для того, чтобы снять спазм грушевидной мышцы.
Мануальная терапия и массаж. Специальные техники глубокого воздействия на мышцы позволяют вернуть эластичность грушевидной мышце.
ЛФК. Целью физических упражнений является растяжение спазмированной грушевидной мышцы. В дальнейшем, упражнения необходимы для укрепления мышечных групп и профилактику появления синдрома.
Блокады. Введение в мышцу местного анестетика позволяет блокировать боль, а сочетание с стероидом (дексазон) уменьшить воспаление.
Лечение ботоксом. В некоторых случаях, практикуется введение ботокса в грушевидную мышцу. Но эффект длится всего несколько месяцев.

Упорные боли, отдающие в ногу и поясницу, ограничение амплитуды подвижности в области тазобедренного сустава, неврологические признаки – все это последствия поражения грушевидной мышцы. Синдром грушевидной мышцы относится к патологическим состояниям, при которых возникает туннельное сдавливание расположенных в их толще крупных нервных волокон. Через грушевидную мышцу проходит один из самых крупных нервов – седалищный.
Невропатия на фоне длительной ишемии может привести к частичной атрофии сенсорных и моторных аксонов. Это повлечет за собой изменение алгоритма иннервации мягких тканей нижней конечности на стороне поражения.
Сдавливание ствола седалищного нерва происходит в подгрушевидном отверстии. Здесь же проходят крупные кровеносные сосуды. Соответственно, при синдроме грушевидной мышцы страдает не только иннервация нижней конечности, но и процесс кровоснабжения. Это может проявляться изменением окраски и температуры кожных покровов, онемением, ощущением ползающих мурашек, снижением мышечной силы и т.д.
В отдаленной перспективе не вылеченный полностью синдром грушевидной мышцы может привести к развитию ряда опасных сосудистых патологий. Облитерирующий эндартериит, варикозное расширение вен нижних конечностей и атеросклероз — это лишь некоторые из них.
Узнать больше информации про симптомы и лечение синдрома грушевидной мышцы можно в этом материале. Здесь описаны эффективные способы лечения, которые приносят быстрое облегчение боли и устраняют спазм грушевидной мышцы, которая за счет этого прекращает оказывать давление на проходящие в её толще нервы и кровеносные сосуды.
Для понимания механизма развития патологии стоит немного погрузиться в знания анатомии. Подгрушевидное отверстие является парным и располагается симметрично в левой и правой ягодичной области. Здесь топографически расположен выход большого седалищного отверстия тазовой кости. Это щель, ограниченная связкой, проходящей от крестца до бугристости бедренной кости, и нижней поверхностью грушевидной мышцы. С другой стороны туннель формируется за счет прилегания близнецовой верхней мышцы.
Через тазовое отверстие проходят сразу несколько нервов: половой, седалищный, нижний ягодичный и задний кожный. Помимо этого здесь располагается крупный сосудистый пучок. Все эти ответвления облачены в фасции из плотной соединительной ткани. Но она не защищает от компрессии при чрезмерном напряжении грушевидной мышцы. Спазмированные мышечные волокна практически полностью пережимают узкий щелевидный туннель. Начинается процесс вторичного воспаления. Пациент испытывает сильнейшую боль и неврологические признаки неблагополучия иннервации и кровоснабжения тканей нижней конечности.
Если процесс спазма мышцы продолжается длительное время (2-3 недели), то начинается патологическое изменение её структуры. Нижняя поверхность начинает утолщаться с целью переноса избыточного напряжения с поверхностных миоцитов. Подгрушевидное отверстие начинает сужаться, все нервные волокна и сосуды смещаются по направлению к крестцово-остистой связке и сдавливаются костной тканью.
Седалищный нерв, как самый крупный из проходящих в этом туннеле, страдает в меньшей степени от ишемии, но дает самую выраженную клиническую картину. Он позволяет за счет острой боли своевременно разглядеть патологические изменения и обратиться за медицинской помощью. Компрессия других нервов и сосудов обычно не дает сильной боли, но приводит к крайне негативным отдаленным последствия в виде невропатии или пареза мышц нижней конечности. У человека в прямом смысле этого слова начинает сохнуть нога – уменьшается объём мышц, шелушится и трескается кожа, образуются многочисленные трофические язвы голени, которые трудно поддаются лечению. И причиной всех этих неприятностей со здоровьем может быть синдром грушевидной мышцы, на который пациент вовремя не обратил пристального внимания.
Причины синдрома грушевидной мышцы
Основные причины синдрома грушевидной мышцы одинаковы у женщин и мужчин. У представительниц прекрасного пола могут быть выше риски заболеть этим недугом в период климактерической менопаузы. При недостаточном количестве женских половых гормонов и на фоне развития остеопороза возможно изменение анатомии костей таза, при котором будет смещаться грушевидная мышца и прикрываемые её нервы.
Синдром грушевидной мышцы у женщин также может быть спровоцирован осложненной многоплодием или многоводием беременностью или трудными родами, при которых наблюдалось смещение тазовых костей. В любом случае, первые признаки патологии проявятся достаточно быстро – спустя 2 – 3 недели может возникнуть напряжение в ягодичной области, затем сложно станет отводить ногу в сторону. При воздействии стрессовых физических нагрузок появится острый болевой синдром.
Рассмотрим другие потенциальные причины синдрома грушевидной мышцы:
- статическое положение тела в неестественной позе с напряжением мышц таза и ягодичной области;
- нарушение правил эргономики организации спального и рабочего места;
- неправильная иммобилизация костей после переломов;
- вертеброгенный корешковый синдром, который провоцирует чрезмерное натяжение грушевидной мышцы и наклон туловища в одну сторону;
- травматическое повреждение нижних отделов спины, костей таза, мышц ягодичной области, связок и сухожилий;
- образование обширной внутренней гематомы в области мышцы после падения или ушиба;
- остеохондроз пояснично-крестцового отдела позвоночника и его осложнения в виде протрузии, экструзии или грыжи;
- паравертебральные опухоли и новообразования тканей позвоночного столба;
- стеноз позвоночного канала, в том числе спровоцированный смещением тел позвонков при спондилолистезе;
- инфекционные и асептические воспалительные процессы в области поясницы;
- нарушение осанки;
- неправильная постановка стопы;
- деформирующий остеоартроз тазобедренного сустава;
- дисплазия тазобедренного сустава, перешедшая в форму тотальной деструкции хрящевой ткани;
- синдром короткой ноги;
- повышенные физические нагрузки на нижние конечности;
- тяжелый физический труд;
- скрученные или косокрученный таз на фоне выраженного сколиоза позвоночника;
- сакроилеит, симфизит и другие патологии сочленения костей таза и крестца;
- многоводная или многоплодная беременность;
- несоблюдение беременной женщиной рекомендаций врача;
- гинекологическая и андрологическая патология инфекционного воспалительного генеза;
- нарушение правил постановки внутримышечного укола;
- абсцесс ягодичной мышцы и т.д.
Это далеко не полный перечень тех факторов риска, которые существуют у современного человека. Важно правильно определять причину, спровоцировавшую каждый индивидуальный случай заболевания. Это поможет исключить дальнейшее действие патогенного фактора и восстановить здоровье опорно-двигательного аппарата.
Клинические симптомы синдрома грушевидной мышцы
Далеко не всегда синдром грушевидной мышцы дает симптомы, указывающие на развитие невралгии. Первые признаки неблагополучия могут выражаться в периодически возникающем чувствие онемения нижней конечности. Особенно ярко это проявляется после длительного сидения на жесткой поверхности. После того как встаете, возникает ощущение, что отсидели ногу. Но состояние быстро проходит.
Основные симптомы синдрома грушевидной мышцы развиваются в течение нескольких недель:
- появляется устойчивая к приему обезболивающих препаратов боль в области ягодичной мышцы;
- боль распространяется на поясничную область и поверхность бедра;
- распространение боли по ходу седалищного нерва нарастает в течение 10 – 14 дней;
- появляется ощущение стойкого онемения ноги;
- начинаются проблемы с кровеносными сосудами, проявляющиеся в виде бледности и низкой температуры кожных покровов;
- пациент начинает испытывать периодические покалывания в разных участках ноги.
При отсутствии своевременного лечения в течение 2-3 месяцев развиваются обширные трофические язвы, которые сложно поддаются лечению, нагнаиваются и могут привести к развитию гангрены с последующей ампутацией нижней конечности.
Синдром воспаления грушевидной мышцы с ишиасом и корешковым синдромом
Синдром грушевидной мышцы и корешковый синдром зачастую являются сопутствующими патологиями. Корешковый синдром может спровоцировать вторичный синдром воспаления грушевидной мышцы, что в свою очередь вызовет натяжение мышечного каркаса спины. Получается замкнутый круг. И здесь важно установить, что возникло первоначально: ишиас с синдромом грушевидной мышцы или поражение корешковых нервов пояснично-крестцового отдела позвоночника. Если виной этому состоянию является остеохондроз и его последствия, то лечение необходимо начинать с купирования его патологических проявлений.
Если напротив, синдром защемления грушевидной мышцы спровоцировал нарушение диффузного питания межпозвоночных дисков в пояснично-крестцовом отделе позвоночника, то нужно направлять усилия в первую очередь на устранение спазма мышц в ягодичной области.
Диагностика синдрома грушевидной мышцы
Начинается диагностика синдрома грушевидной мышцы с посещения врача невролога. Это специалист проводит осмотр и ряд функциональных диагностических тестов. Затем назначается рентгенографический снимок пояснично-крестцового отдела позвоночника и тазобедренного сустава.
Для получения более информативного результата необходимо сделать МРТ обследование или КТ снимок. Для исключения патологий внутренних органов брюшной полости и малого таза рекомендуется провести УЗИ, ректороманоскопию, посетить врача гинеколога, андролога, проктолога.
ЛФК и массаж при синдроме грушевидной мышцы
ЛФК при синдроме грушевидной мышцы начинает применяться практически сразу же. Именно гимнастика при синдроме грушевидной мышцы позволяет снять избыточное напряжение и купировать спазм миоцитов. Индивидуально разработанный комплекс лечебной физкультуры при синдроме грушевидной мышцы повышает тонус окружающих тканей, ускоряет процессы регенерации, предупреждает риск рецидива заболевания в будущем.
Массаж при синдроме грушевидной мышцы можно сочетать как с лечебной физкультурой, так и с кинезиотерапией. Не рекомендуется проводить эти процедуры самостоятельно, в домашних условиях. Только под контролем опытного врача можно добиться положительных результатов. К сожалению, универсальных комплексов лечебной гимнастики не существует. В каждом индивидуальном случае заболевания требуется проработка тех или иных мышц.
Как снять и вылечить синдром грушевидной мышцы?
Перед тем, как лечить синдром грушевидной мышцы, нужно пройти серьезное обследование и убедиться в том, что диагноз поставлен точно. Существует множество методик того, как снять синдром грушевидной мышцы, в том числе и самостоятельно. Рекомендуется прием теплой ванны, массаж, остеопатическое воздействие, использование некоторых фармакологических препаратов. Что из этого действительно помогает и как вылечить синдром грушевидной мышцы без рецидивов патологии – об этом поговорим далее в статье.
Лечение синдрома грушевидной мышцы
Комплексное и эффективное лечение синдрома грушевидной мышцы возможно с помощью методов мануальной терапии. Лечебная гимнастика и кинезиотерапия в сочетании с сеансами массажа и остеопатии позволяют восстановить микроциркуляцию крови и лимфатической жидкости, снять спазм и восстановить физиологический тонус мышц.
Рефлексотерапия запускает процесс естественной регенерации тканей. Лазерное воздействие позволяет увеличить подгрушевидное пространство и обеспечить проходимость для всех расположенных тут кровеносных сосудов и нервов. Физиотерапия позволяет ускорить процесс выздоровления.
Современные фармакологические препараты не позволяют эффективно и безопасно проводить лечение синдрома грушевидной мышцы. Поэтому официальная медицина используется в терапии выжидательную тактику: пациенту назначается исключительно симптоматическое лечение. В тот момент, когда оно перестает оказывать положительный эффект, дается направление на хирургическую операцию.
Имеются противопоказания, необходима консультация специалиста.
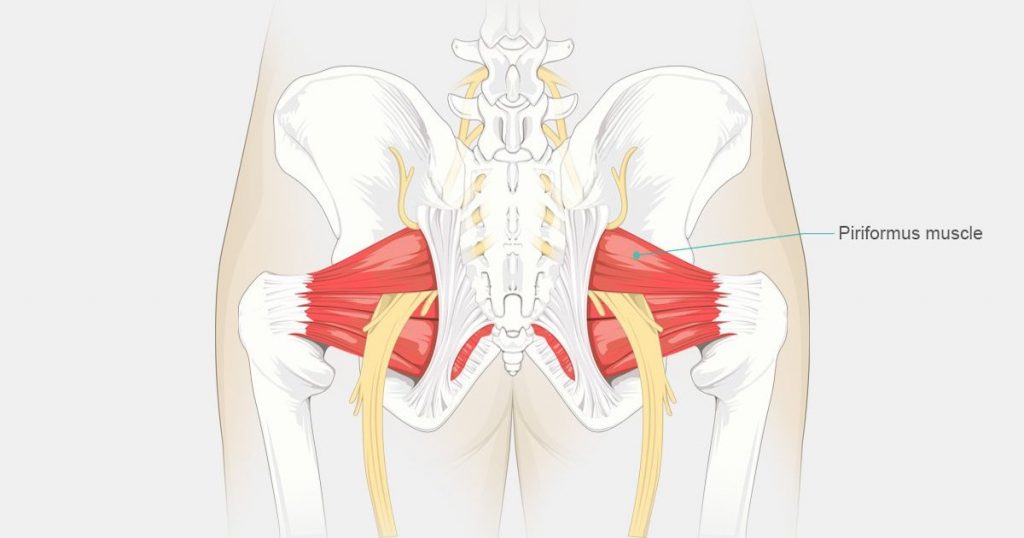
Синдром грушевидной мышцы (СГМ) – это состояние, характеризующееся болью в ягодице и/или бедре. В некоторых статьях СГМ определяется как периферический неврит ветвей седалищного нерва, вызванный аномальным напряжением грушевидной мышцы. Часто используются такие синонимы как глубокий ягодичный синдром, экстраспинальная радикулопатия седалищного нерва и некоторые другие. У женщин СГМ диагностируют чаще, чем у мужчин (соотношение ж/м составляет 6:1).
Клинически значимая анатомия
Грушевидная мышца начинается от тазовой поверхности крестцовых сегментов S2-S4, латеральнее передних крестцовых отверстий, крестцово-подвздошного сустава (верхний край большой седалищной вырезки), передней крестцово-подвздошной связки и иногда передней поверхности крестцово-бугорной связки. Она проходит через большую седалищную вырезку и прикрепляется к большому вертелу бедренной кости. Грушевидная мышца участвует в наружной ротации, отведении и частично экстензии бедра.
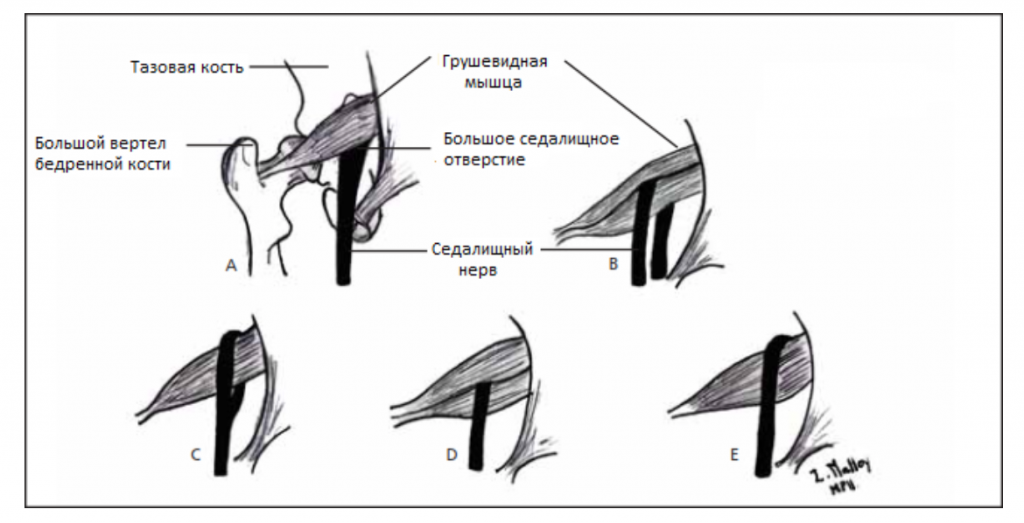
Вариации взаимосвязи седалищного нерва и грушевидной мышцы, показанные на рисунке выше:
(А) Седалищный нерв выходит из большого седалищного отверстия вдоль внутренней поверхности грушевидной мышцы.
Седалищный нерв расщепляется при прохождении через грушевидную мышцу
(D) весь седалищный нерв проходит через брюшко мышцы;
(Е) Седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы. Нерв может также делиться проксимально, где нерв или деление нерва могут проходить через брюшко мышцы, через ее сухожилия или между частью врожденно раздвоенной мышцы.
Эпидемиология/Этиология
Согласно Boyajian-O’ Neill L.A. и соавт. существует два вида синдрома грушевидной мышцы – первичный и вторичный.
Первичный СГМ имеет анатомическую причину, вариации которой могут быть представлены разделенной грушевидной мышцей, разделенным седалищным нервом или аномальным путем седалищного нерва. Среди пациентов с СГМ меньше 15% случаев обусловлены первичными причинами. В настоящее время не существует принятых значений распространенности аномалии и мало доказательств в поддержку того, приводит ли аномалия седалищного нерва к появлению СГМ или других типов ишиаса. Эти наблюдения предполагают, что грушевидная мышца и аномалии седалищного нерва могут быть не настолько значимыми для формирования патофизиологии СГМ, как это считалось раньше.
Вторичный СГМ возникает в результате отягчающего фактора, включая макро- или микротравму, эффект длительного накопления ишемии и существования локальной ишемии.
- СГМ наиболее часто (50% всех случаев) возникает из-за макротравмы ягодиц, что ведет к воспалению мягких тканей, мышечному спазму или комбинации этих факторов, что в итоге приводит к сдавлению нерва.
- Мышечные спазмы грушевидной мышцы чаще всего вызваны прямой травмой, послеоперационным повреждением, патологиями или чрезмерной нагрузкой на поясничный отдел и/или крестцово-подвздошный сустав.
- СГМ также может быть вызван укорочением мышц из-за измененной биомеханики нижней конечности и пояснично-крестцового отдела. Это может привести к сдавливанию или раздражению седалищного нерва. Когда существует дисфункция грушевидной мышцы, это может вызвать различные симптомы в зоне иннервации седалищного нерва, включая боль в ягодичной области и/или по задней поверхности бедра, голени и латеральной поверхности стопы. Микротравма может появиться из-за чрезмерного использования грушевидной мышцы, например, ходьба или бег на дальние расстояния или прямая компрессия.
| Травма крестцово-подвздошной и/или ягодичной области | Предрасполагающие анатомические варианты |
| Миофасциальные триггерные точки (про МФТТ читайте здесь) | Гипертрофия и спазм грушевидной мышцы |
| Последствия ламинэктомии | Абсцесс, гематома, миозит |
| Бурсит грушевидной мышцы | Новообразования в области подгрушевидного отверстия |
| Колоректальная карцинома | Невринома седалищного нерва |
| Липома толстой кишки | Осложнения внутримышечных инъекций |
| Бедренные гвозди | Оссифицирующий миозит грушевидной мышцы |
| Синдром Клиппеля-Треноне |
Другие причинные факторы – это анатомические вариации строения седалищного нерва, анатомические изменения или гипертрофия грушевидной мышцы, повторяющиеся травмы, крестцово-подвздошный артрит и эндопротезирование тазобедренного сустава. Палец Мортона также может предрасположить к развитию СГМ.
В наибольшей степени возникновению СГМ подвержены лыжники, водители, теннисисты и байкеры, передвигающиеся на дальние расстояния.
Про большую ягодичную мышцу можно почитать здесь. Про среднюю ягодичную мышцу посмотрите тут.
Характеристики/Клиническая картина
- Пациенты с синдромом грушевидной мышцы имеют множество симптомов, обычно включающих постоянную боль в спине, боль в ягодице, онемение, парестезии, сложности при ходьбе и других функциональных видах деятельности (например, боль при сидении, приседаниях, стоянии, дефекации или боль, возникающая во время полового акта).
- Пациенты также могут испытывать боль в области ягодицы с той же стороны, где находится пораженная грушевидная мышца, и почти во всех случаях отмечать болезненность над седалищной вырезкой. Боль в ягодице может распространяться по задней части бедра и голени.
- Пациенты с СГМ также могут страдать от отечности ноги и нарушения половой функций.
- Может наблюдаться обострение боли при физической активности, продолжительном сидении или ходьбе, приседании, отведении бедра и внутреннем вращении, а также любых движениях, которые увеличивают напряжение грушевидной мышцы.
- В зависимости от пациента боль может уменьшаться, когда пациент лежит, сгибает колено или ходит. Некоторые пациенты испытывают облегчение только при ходьбе.
- Для СГМ не характерны неврологические нарушения, типичные для корешкового синдрома, такие как снижение глубоких сухожильных рефлексов и мышечная слабость.
- Нога пациента может быть укорочена и повернута наружу в положении лежа на спине. Это наружное вращение может является положительным признаком в отношении поражения грушевидной мышцы (результат ее сокращения).
- Тромбоз подвздошной вены.
- Бурсит большого вертела бедренной кости.
- Болезненный синдром сдавления сосудов седалищного нерва, вызванный варикозным расширением ягодичных вен.
- Грыжа межпозвонкового диска.
- Постламинэктомический синдром и/или кокцигодиния.
- Фасеточный синдром на уровне L4-5 или L5-S1.
- Нераспознанные переломы таза.
- Недиагностированные почечные камни.
- Пояснично-крестцовая радикулопатия.
- Остеоартроз пояснично-крестцового отдела позвоночника.
- Синдром крестцово-подвздошного сустава.
- Дегенеративное поражение межпозвонковых дисков.
- Компрессионные переломы.
- Внутрисуставное поражение тазобедренного сустава: разрывы вертлужной губы, импинджмент-синдром тазобедренного сустава.
- Поясничный спинальный стеноз.
- Опухоли, кисты.
- Гинекологические причины.
- Такие заболевания как аппендицит, пиелит, гипернефрома, а также заболевания матки, простаты и злокачественные новообразования органов малого таза.
- Псевдоаневризма нижней ягодичной артерии после гинекологической операции
- Сакроилеит.
- Психогенные расстройства: физическая усталость, депрессия, фрустрация.
Обследование
Рентгенологические исследования имеют ограниченное применение для диагностики СГМ. Данный тип исследований используется для исключения других патологических состояний; с этой целью используются КТ и МРТ.
Электромиография (ЭМГ) также может быть полезна для дифференциальной диагностики других возможных патологий, таких как грыжа межпозвонкового диска. Ущемление спинномозгового нерва приведет к изменениям на ЭМГ мышц, ближайших к грушевидной мышце. Однако, у пациентов с СГМ результаты ЭМГ будут нормальными для мышц, ближайших к грушевидной мышце, и изменёнными для мышц, расположенных дистально по отношению к ней. Электромиографические исследования, включающие активные маневры, такие как тест FAIR (тест на сгибание, приведение и внутреннюю ротацию), могут иметь большую специфичность и чувствительность, чем другие доступные тесты для диагностики СГМ.
Электрофизиологическое тестирование и блокады играют важную роль, когда диагноз является неопределенным. Инъекции анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как диагностическим, так и терапевтическим целям.
Для постановки точного диагноза важны тщательный сбор анамнеза и детальный неврологический осмотр.
У пациентов с СГМ может наблюдаться атрофия ягодичных мышц, а также укорочение конечности на пораженной стороне. В хронических случаях мышечная атрофия наблюдается и в других мышцах пораженной конечности.
Пациент сообщает о повышенной чувствительности во время пальпации большой седалищной вырезки, области крестцово-подвздошного сочленения или над брюшком грушевидной мышцы. Спазм грушевидной мышцы можно обнаружить при осторожной глубокой пальпации.
При глубокой пальпации в ягодичной области могут возникать болезненность или резкая боль, сопровождающаяся спазмом и онемением.
Положительный симптом Пейса заключается в том, что у пациента наблюдается боль и слабость при отведении и внутренней ротации через сопротивление в положении сидя. Положительный симптом Пейса встречается у 46,5% пациентов с СГМ.
Пациент сообщает о боли в ягодице и по задней поверхности бедра во время пассивного поднятия прямой ноги, выполняемого исследователем.
Включает боль и слабость при пассивном принудительном внутреннем вращении бедра в положении лежа на спине. Считается, что боль является результатом пассивного растяжения грушевидной мышцы и давления на седалищный нерв в области крестцово-остистой связки. Результат положительный у 56,2% пациентов.
Боль при сгибании, приведении и внутренней ротации бедра.
Это активный тест, который включает в себя подъем согнутой ноги с пораженной стороны, в то время как пациент лежит на здоровой стороне. Отведение вызывает глубокую боль в ягодице у пациентов с СГМ, а также боль в пояснице и ноге у пациентов с поражением поясничного межпозвонкового диска.
Наружная ротация пораженной нижней конечности, следующая за максимальной внутренней ротацией, также может быть болезненна у пациентов с СГМ.
Пациент лежит на боку с согнутой нижней ногой, чтобы обеспечить стабильность тела, а верхняя нога выпрямлена по линии туловища. Терапевт стоит перед пациентом на уровне ступней и наблюдает (без использования рук), как пациент по его просьбе медленно поднимает ногу.
Тест Тренделенбурга также может быть положительным.
Лечение
Консервативное лечение СГМ включает в себя фармакологические средства (нестероидные противовоспалительные средства (НПВС), миорелаксанты и препараты для лечения нейропатической боли), физиотерапию, изменения образа жизни и психотерапию.
Инъекции местных анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как для диагностики, так и для лечения. Специалист должен быть знаком с вариациями анатомии и ограничениями методов, основанных на анатомических ориентирах. В последнее время применяется метод инъекции под ультразвуковым контролем. Было показано, что этот метод имеет как диагностическое, так и терапевтическое значение при лечении СГМ.
СГМ часто переходит в хроническую форму, поэтому фармакологическое лечение рекомендуется в течение короткого периода времени.
Хирургические вмешательства следует рассматривать только тогда, когда нехирургическое лечение не принесло результатов, а симптомы становятся трудноизлечимыми и приводят к потере трудоспособности. Классические показания к хирургическому лечению включают абсцесс, новообразования, гематомы и болезненное сдавливание сосудов седалищного нерва, вызванное варикозным расширением ягодичных вен.
Как сообщают некоторые авторы, хирургическое освобождение грушевидной мышцы с рассечением сухожилия для освобождения седалищного нерва от сдавления приводит к немедленному облегчению боли.
Иногда внутреннюю запирательную мышцу следует рассматривать как возможную причину боли в зоне иннервации седалищного нерва. Тем не менее, диагноз синдрома внутренней запирательной мышцы может быть поставлен только путем исключения других возможных причин болей в ягодичной области, что аналогично тому, как диагностируется СГМ. Хирургическое освобождение внутренней запирательной мышцы может привести как к кратковременному, так и к долгосрочному уменьшению боли у пациентов с ретровертлужным болевым синдромом и должно рассматриваться в случае неудачного консервативного лечения.
Послеоперационное ведение пациента состоит из частичного облегчения веса путем использования костылей в течение 2 недель и подбора упражнений. Вышеуказанный хирургический подход показал многообещающие краткосрочные результаты.
Алгоритм лечения ретровертлужного болевого синдрома:
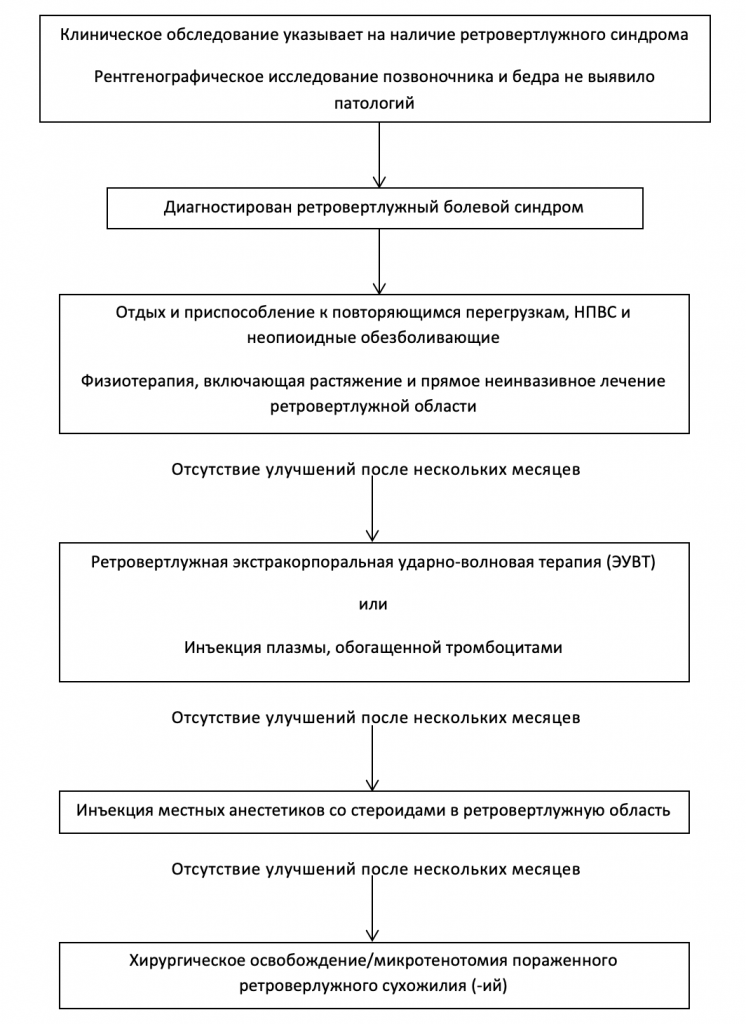
Несмотря на малое количество недавно опубликованных контролируемых исследований, в которых критически исследуется эффективность неинвазивных методов лечения, существует ряд методов лечения СГМ, хорошо зарекомендовавших себя в клинической практике.
Неинвазивные методы лечения включают физическую терапию и изменение образа жизни. По словам Tonley и соавт., наиболее часто упоминаемые физиотерапевтические вмешательства включают мобилизацию мягких тканей, растяжение грушевидной мышцы, криотерапию (горячие компрессы или холодный спрей), а также мануальное лечение пояснично-крестцового отдела позвоночника.
Если у вас есть вопрос, то вы можете обсудить его с нашим экспертом в рамках онлайн-консультации. Узнать подробнее…
Для достижения улучшения на 60-70% пациент обычно проходит 2-3 процедуры в неделю в течение 2-3 месяцев.
- Начните с ультразвукового лечения: 2,0-2,5 Вт/см 2 в течение 10-14 минут. Нанесите ультразвуковой гель широкими движениями в продольном направлении вдоль грушевидной мышцы от соединяющего сухожилия к боковому краю большого седалищного отверстия. Пациент должен находиться в контралатеральном положении лежа на боку и в положении FAIR (сгибание, приведение, внутренняя ротация).
- Перед растяжкой грушевидной мышцы обработайте то же место с помощью горячих компрессов или холодного спрея в течение 10 минут. Использование горячего и холодного перед растяжением очень полезно для уменьшения боли.
- После этого перейдите к растяжению грушевидной мышцы, которое может быть выполнено различными способами. Важно не давить вниз, а направлять давление вдоль поверхности (по касательной) к ипсилатеральному плечу (Fischmanи др. (2002), уровень доказательности А2). При надавливании вниз седалищный нерв сжимается по сухожильному краю верхней близнецовой мышцы. Еще один способ растянуть мышцу – это положение FAIR. Пациент находится в положении лежа на спине с бедром, согнутым, приведенным и повернутым вовнутрь. Затем пациент переносит стопу с пораженной стороны поперек и над коленом здоровой ноги. Специалист может усилить растяжение, применяя мышечно-энергетические техники.
- После растяжения грушевидной мышцы можно выполнить миофасциальный релиз мышц поясничного отдела, а также поделать упражнения по Маккензи.
- Поскольку СГМ может возникать, когда напряженная грушевидная мышца вынуждена выполнять работу других крупных мышц (таких как большая ягодичная или средняя ягодичная мышцы), то альтернативный подход к лечению СГМ с использованием программы укрепления мышц бедра (особенно слабой ягодичной мускулатуры) с повторным обучением движению может помочь в облегчении боли.
Терапевт также может дать несколько советов, чтобы избежать обострения симптомов.
- Избегайте сидеть в течение длительного периода времени; стоять и ходить необходимо каждые 20 минут.
- Делайте частые остановки при движении, чтобы встать и потянуться.
- Предотвращайте травмирование ягодичной области и избегайте дальнейших отягчающих положение действий.
- Рекомендуется ежедневное растяжение во избежание рецидива СГМ.
Пациент может также выполнять некоторые упражнения дома.
Заключение
Синдром грушевидной мышцы является болезненным мышечно-скелетным состоянием и чаще всего вызывается макротравмой ягодиц, что приводит к воспалению мягких тканей и/или мышечным спазмам, что в свою очередь вызывает сдавление седалищного нерва. Пациенты с СГМ имеют много симптомов, которые обычно состоят из постоянных и иррадиирующих болей в пояснице, (хронических) болей в ягодицах, онемения, парестезии, затруднений при ходьбе и других функциональных нагрузках. СГМ продолжает оставаться диагнозом исключения в отношении боли в ягодичной области. Сбор анамнеза и объективное обследование крайне важны для постановки диагноза. Оптимизация терапевтического подхода требует междисциплинарной оценки лечения.
Читайте также:


